Method Article
Роботизированная миотомия Хеллера для достижения в хирургическом лечении ахалазии
В этой статье
Резюме
Протокол представляет собой роботизированный подход к миотомии Хеллера для лечения ахалазии.
Аннотация
Ахалазия — это нарушение моторики пищевода. Он возникает из-за разрушения нервов в нижнем пищеводном сфинктере (НПС), что приводит к неспособности НПС расслабляться. Пациенты обычно жалуются на дисфагию, боль в груди и срыгивание. Они часто сообщают о том, что пьют жидкости с твердыми веществами, чтобы помочь протолкнуть пищевые болюсы в желудок. Диагноз ахалазии обычно подтверждается эзофагограммой и исследованием моторики (пищеводной манометрией). Эзофагограмма классически показывает признак птичьего клюва с сужением в дистальном отделе пищевода. Лечение ахалазии включает в себя как хирургические, так и нехирургические варианты. Хирургическое лечение связано с более низкой частотой рецидивов, высокой частотой клинического успеха и длительностью облегчения симптомов. В настоящее время золотым стандартом хирургической техники является миотомия, или разделение мышечных волокон дистального отдела пищевода. Хирургическая миотомия может быть выполнена с помощью лапароскопической или роботизированной техники; Пооральная эндоскопическая миотомия является новым альтернативным вмешательством. Из-за теоретического риска гастроэзофагеального рефлюкса после миотомии, иногда проводится антирефлюксная процедура. Мы рассмотрели подход к роботизированной миотомии Хеллера для лечения ахалазии.
Введение
Ахалазия — это нарушение моторики пищевода. Наиболее частой причиной ахалазии является идиопатическая, характеризующаяся поражением кругового и продольного мышечных слоев пищевода вследствие разрушения миентеральных нервов в нижнем пищеводном сфинктере (НПС)1. Это приводит к неспособности НПС расслабиться. Ахалазия также связана с повышенным риском развития плоскоклеточного рака пищевода. Золотым стандартом диагностики ахалазии является манометрия 2,3. Тем не менее, эндоскопия должна быть выполнена, чтобы исключить другие причины сужения, такие как злокачественное новообразование желудочно-пищеводного перехода (GEJ) и другие стриктуры.
Лечение ахалазии делится на хирургические и нехирургические варианты. Нехирургические методы лечения включают использование таких препаратов, как блокаторы кальциевых каналов и нитраты, а также эндоскопические методы лечения, такие как дилатация или инъекции ботулотоксина. Нехирургические методы лечения имеют высокую частоту рецидивов 4,5. Хирургическое лечение, в частности, лапароскопическая или роботизированная миотомия, первоначально описанная как миотомия Хеллера, может быть выполнено с процедурой антирефлюкса или без нее. Хирургическое лечение обеспечивает наилучшее долгосрочное лечение и облегчает симптомы ахалазии путем рассечения мышц в пораженной части пищевода вокруг LES6.
Решение о проведении фундопликации после миотомии Хеллера остается спорным. Теоретически, антирефлюксные процедуры, такие как процедуры Дора или Тупе, снижают риск развития гастроэзофагеальной рефлюксной болезни (ГЭРБ) после миотомии. Пероральная эндоскопическая миотомия (ПОЭМ) была разработана в качестве варианта лечения ахалазии. Через проксимальный подслизистый туннель мышечный слой пораженного пищевода разделяется дистально до уровня НПС и кардии7. Мы выполняем миотомию Хеллера с помощью роботизированного подхода. Роботизированная платформа обеспечивает улучшенную визуализацию дистального отдела пищевода и анатомии пищеводного отверстия диафрагмы в высоком разрешении, расширенный диапазон движений и снижение частоты осложнений по сравнению с лапароскопическимподходом. Несмотря на все преимущества роботизированного подхода, метод и подход к хирургическому лечению ахалазии решение в конечном итоге лежит на хирурге и зависит от имеющихся ресурсов, уровня комфорта и опыта работы с имеющимися методиками. Цель этого протокола состоит в том, чтобы служить руководством и ценным ресурсом для обучения новых хирургов передней кишки, а также ординаторов, делая этапы операции ясными и понятными.
протокол
Этот протокол соответствует руководящим принципам комитета по этике исследований на людях нашего учреждения. Письменное информированное согласие было получено от пациентов, рассмотренных для протокола. Критерии включения – пациенты всех возрастов, у которых была диагностирована ахалазия на основании клинических проявлений, манометрических критериев, рентгенологических исследований. Критерии исключения - симптомы ахалазии вследствие злокачественного новообразования желудочно-пищеводного тракта.
1. Предоперационная подготовка
- Посадите пациентов на жидкую диету за 3 дня до операции, чтобы попытаться очистить пищевод от пораженной пищи.
- Поместите пациента в положение лежа на спине и введите общую эндотрахеальную анестезию (GETA) с помощью быстрой последовательной индукции (RSI), сохраняя при этом крикотиреоидное давление, чтобы снизить риск аспирации во время интубации. Чтобы обеспечить крикощитовидное давление, применяйте ручное давление на перстневидный хрящ, чтобы закупорить пищевод.
ПРИМЕЧАНИЕ: Методика RSI проводится путем введения соответствующих анестетиков и нервно-мышечных блокаторов в соответствии с протоколом анестезиолога. - После успешной эндотрахеальной интубации проведите эзофагогастродуоденоскопию (ЭГДС) для оценки степени тяжести ахалазии и при необходимости удалите твердую пищу, застрявшую в пищеводе (Рисунок 1A).
- Убедитесь, что эндоскоп чист и правильно подключен к видеомонитору и источнику света. Убедитесь, что водный и воздушный каналы функционируют правильно, смажьте дистальный конец эндоскопа для облегчения введения, а затем аккуратно введите эндоскоп через рот пациента в пищевод под прямой визуализацией.
ПРИМЕЧАНИЕ: Обычно происходит всплеск давления, когда эндоскоп проходит через гастроэзофагеальный переход с давлением.
- Убедитесь, что эндоскоп чист и правильно подключен к видеомонитору и источнику света. Убедитесь, что водный и воздушный каналы функционируют правильно, смажьте дистальный конец эндоскопа для облегчения введения, а затем аккуратно введите эндоскоп через рот пациента в пищевод под прямой визуализацией.
- Оставьте эндоскоп в желудке, чтобы он функционировал как буж и обеспечивал противодавление в пищеводе во время процедуры миотомии.
2 Размещение портов и роботизированная стыковка
ПРИМЕЧАНИЕ: Всего для операции требуется четыре 8-миллиметровых роботизированных порта, а также есть возможность добавить пятый порт для использования в качестве помощника троакара.
- После стерилизации кожи и подготовки с использованием антисептического раствора выполните небольшой разрез кожи примерно 1 см с помощью лезвия в каждом запланированном месте введения троакара, чтобы ввести троакар в брюшную полость.
- Поместите первый участок порта на 15 см ниже мечевидного отростка, на 1-2 см левее средней линии живота, используя лапароскоп 0° 5 мм и технику визуализации троакара с оптическим доступом. При необходимости используйте иглу стихов, чтобы надуть живот.
- Прикрепите газовую инсуффляцию углекислого газа и надуйте брюшную полость до 15 мм рт.ст. Снова вставьте эндоскоп 0° и осмотрите брюшную полость на наличие любого места потенциальной травмы троара. Измените лапароскоп на 30°, чтобы облегчить размещение дополнительного троакара.
- Под прямым зрением поместите три 8-миллиметровых роботизированных троакара в поперечную линию на уровне первого порта с расстоянием 4-8 см между каждым портом (старайтесь оставлять 8 см между каждым портом, чтобы уменьшить столкновения внутри роботизированных рук). Расположение роботизированных портов (слева пациента направо) находится примерно на левой передней подмышечной линии, левой среднеключичной линии и правой среднеключичной линии (рис. 2).
- Дополнительный троакар-помощник поместите в правый фланг на уровне правой передней подмышечной линии, чуть выше уровня пупка.
- Поместите ретрактор печени Натансона в мечевидную область, чтобы приподнять левую латеральную долю печени и обнажить отверстие. Это обнажит весь левый верхний квадрант, что обеспечит отличную экспозицию для операции.
- Пристыкуйте робота. Подготовьте инструменты, которые включают в себя усовершенствованное биполярное энергетическое устройство, кардиальные щипцы, фенестрированный биполярный зажим и крючковое прижигание.
3 Деление френо-пищеводной связки
- Разделите гастропеченочную связку с помощью биполярного энергетического устройства, чтобы обнажить правую голень и френо-пищеводную мембрану (Рисунок 3).
- Определите френо-пищеводную мембрану и разделите ее с помощью биполярного энергетического устройства, чтобы обнажить продольные мышечные волокна пищевода. Расширьте и рассеките аваскулярную плоскость между пищеводом и средостением от правой голени до левой голени после разделения френо-пищеводной связки. При таком рассечении должна быть обнажена передняя поверхность пищевода.
- Определите и сохраните передний блуждающий нерв. Приподнимайте и рассекайте передний блуждающий нерв от пищевода, чтобы облегчить сохранение нерва и обеспечить полную миотомии под нервом.
4 Миотомия пищевода
- Рассеките гастроэзофагеальный жировой пакет на передней поверхности с помощью электрокоагулятора с уровня живота, чтобы обнажить GEJ; Начните диссекцию с дистального жирового пакета.
- Продлите диссекцию проксимально к левой голени с помощью крючка для электрокаутеризации, а затем медиально рассекайте по направлению к правой голени с осторожностью, чтобы сохранить и защитить передний блуждающий нерв, который часто проходит через медиальную часть жирового пакета.
- Перед выполнением миотомии полностью обнажите дистальный отдел пищевода и переднюю часть проксимального отдела желудка, чтобы обеспечить соответствующую длину миотомии.
ПРИМЕЧАНИЕ: Целевая длина миотомии должна составлять минимум 6 см в дистальном отделе пищевода и 2 см в проксимальном отделе желудка. - Начните миотомию чуть ближе к GEJ со стороны пищевода, примерно на 1 см проксимальнее. Такой подход поможет хирургу избежать слинговых волокон желудка, которые иногда могут вызывать путаницу во время рассечения.
- Замените роботизированный усовершенствованный биполярный инструмент на роботизированный крючок. С большой осторожностью начните миотомию на расстоянии 1 см проксимальнее контакта GE с кратким приложением энергии прижигания с помощью роботизированного крючка. Используя вытяжение роботизированного крючка по направлению к передней брюшной стенке, осторожно разделите мышечные волокна пищевода до тех пор, пока слизистая оболочка пищевода не будет визуализирована.
- После того, как слизистая оболочка визуализирована, повторите тракционное движение крючка (с минимальным использованием прижигания), чтобы разорвать мышечные волокна пищевода проксимально на пищеводе. Продолжайте вскрытие до тех пор, пока обзор не станет закрытым или расслоение не достигнет точки, когда восстановление травмы будет сложной задачей. Убедитесь, что его длина должна быть не менее 6 см (рисунок 4 и рисунок 5).
- После завершения проксимальной миотомии продолжайте диссекцию вниз на боковую часть живота.
ПРИМЕЧАНИЕ: Техническим соображением во время миотомии является приоритет разрыва мышечных волокон, а не использование прижигания. Это помогает свести к минимуму риск термической травмы. Однако, если используется прижигание, перед применением прижигания рекомендуется оттянуть циркулярные волокна от пищевода. (Рисунок 4)
5 Эзофаго-гастродуоденоскопия после миотомии
- Выполните ЭГДС для оценки GEJ. Убедитесь, что эндоскоп легко проходит через кардию, и используйте визуальный осмотр, чтобы убедиться в отсутствии термической травмы (Рисунок 1B).
- Проведите тест на герметичность, надув пищевод и желудок воздухом во время погружения их в воду. Оцените наличие пузырьков газа, которые могут указывать на утечку.
- После завершения миотомии приступайте к фундопликации по методу Дора-Тупета, если это показано.
ПРИМЕЧАНИЕ: Если проводится фундопликация по Тупе, необходима задняя диссекция отверстия диафрагмы. Однако, если необходимо провести фундопликацию по Дору, нет необходимости нарушать задние прикрепления пищевода. - По завершении процедуры извлеките эндоскоп вместе с ретрактором печени и портами.
6 Послеоперационный уход
- В послеоперационном периоде применяют мультимодальную схему обезболивания с противовоспалительными и опиоидными препаратами. Начните с нулевой жидкой диеты в день операции. В 1-й день после операции проведите рентгенологическое обследование с использованием ряда верхних отделов ЖКТ для оценки утечек (Рисунок 6B). Большинство пациентов выписывают в 1-й день после операции с инструктажем соблюдать полную лечебную диету до послеоперационного обследования в хирургической клинике в течение 2 недель.
Результаты
В нашем академическом центре третичной медицинской помощи как интраоперационные, так и послеоперационные осложнения миотомии Хеллера встречаются крайне редко. В период с 2020 года по август 2023 года частота перфорации после миотомии Хеллера составила 0% с использованием роботизированного подхода. За этот период мы провели 105 роботизированных миотомий Хеллера. Кровопотеря обычно составляет менее 20 мл, и мы не переливали кровь ни одному пациенту; Продолжительность пребывания в больнице редко превышает 1-й день после операции, и пациенты могут пить сразу после операции, испытывая облегчение симптомов ахалазии. После миотомии мы обычно выполняем интраоперационную эзофагогастродуоденоскопию (ЭГДС) для оценки гастроэзофагеального (GE) перехода. Во время этого обследования мы гарантируем, что эндоскоп может легко пройти через кардию (Рисунок 1B), и мы можем исключить любую травму с помощью теста на герметичность. В последние годы мы начали использовать эндолюминальные датчики функционального просвета во время операции. Наш пациент был выбран случайным образом. Ей 67 лет, в анамнезе псориатический артрит и ахалазия II типа. Она страдала от прогрессирующей дисфагии, даже после предыдущей попытки вылечить ее с помощью ботокса и расширения. Процедура (миотомия Хеллера) была выполнена успешно без каких-либо осложнений, и переливание крови не понадобилось Она смогла пить сразу после процедуры и почувствовала явное облегчение от дисфагии. После операции ее выписали домой на 1-й день после операции. Эти результаты после операции позволяют нам быть уверенными в безопасной и полной миотомии (Таблица 1). Рентгенологическая оценка ряда верхних отделов ЖКТ, выполненная до операции и в 1-й день после операции, показывающая удаление стриктур и отсутствие каких-либо утечек, изображена на рисунке 6.
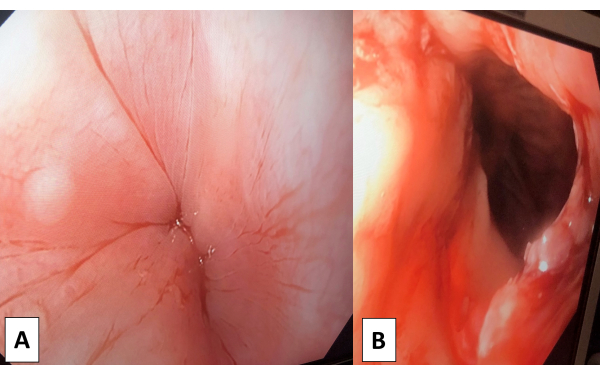
Рисунок 1: Эзофагогастродуоденоскопия. (А) Предоперационная эзофагогастродуоденоскопия (ЭГДС) была использована для визуализации тяжести ахалазии и исключения других признаков (злокачественных новообразований GEJ и других стриктур). (B) Постмиотомическая эзофагогастродуоденоскопия (ЭГДС) позволила легко провести эндоскоп через кардию, и термической травмы обнаружено не было. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
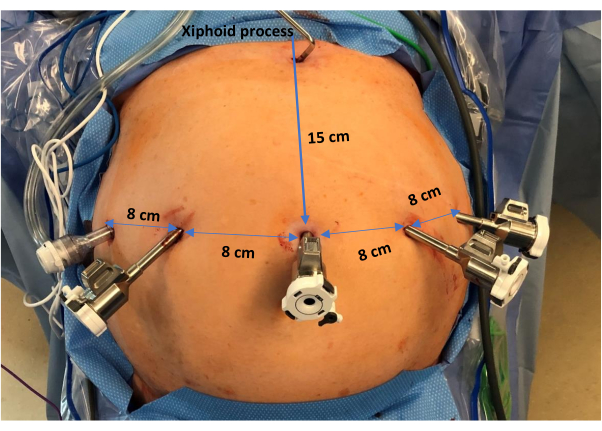
Рисунок 2: Размещение троакаров. Слева направо на снимке изображено расположение 4 роботизированных троакара, расположенных на расстоянии примерно 8 см друг от друга. Кроме того, имеется вспомогательный троакар, расположенный на уровне правой передней подмышечной линии. Кроме того, в мечевидной области виден ретрактор печени Натансона. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 3: Отдел гастропеченочной связки. Разделение гастропеченочной связки, обнажение правой крузы и френо-пищеводной мембраны, с помощью биполярного энергетического устройства. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 4: Миотомия пищевода. На рисунке показано применение тракции с помощью роботизированного крючка по направлению к передней брюшной стенке при этом тщательно отделяются мышечные волокна пищевода до тех пор, пока слизистая пищеводная не станет видимой. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
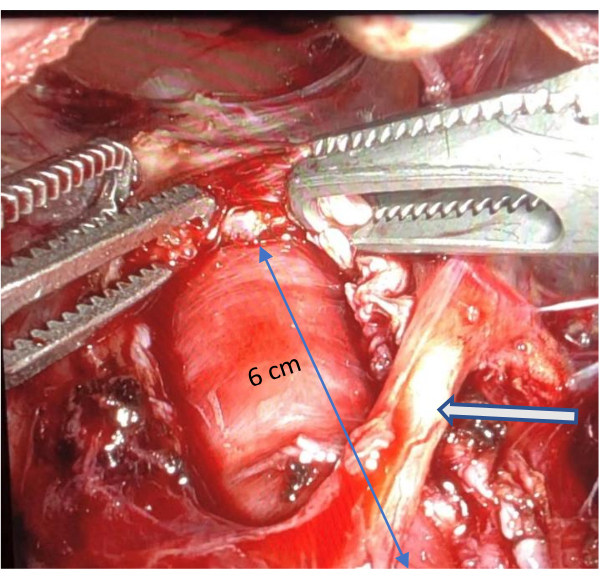
Рисунок 5: Полная миотомия пищевода. На снимке изображена полная миотомия пищевода размером не менее 6 см, подчеркивающая сохранность передней ветви блуждающего нерва, обозначенной стрелкой. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 6: Верхний ряд ЖКТ. (А) На этом снимке виден расширенный пищевод и стриктура EGJ после приема бария во время серии ЖКТ. (Б) После миотомии Хеллера мы можем наблюдать значительное облегчение дилатации пищевода и значительное улучшение стриктуры GEJ при прохождении бария. Кроме того, не было обнаружено никаких доказательств утечки или свободного воздуха. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
| Возраст | 67 лет |
| Род | Женский |
| Раса | Белый или кавказский |
| ИМТ | 40 |
| Интраоперационная | |
| Время работы, мин | 160 мин |
| Интраоперационная кровопотеря, мл | 20 мл |
| Послеоперационный | |
| Послеоперационные осложнения | Никакой |
| Продолжительность пребывания в больнице, дней | 2 |
| Выписка, послеоперационные сутки (POD) | КАПСУЛА 1 |
Таблица 1: Демографические данные пациентов и операционные параметры.
Обсуждение
Лапароскопическая и роботизированная миотомия Хеллера в настоящее время является процедурой выбора с фундопликацией или без нее6. Основные спорные вопросы вращаются вокруг необходимости фундопликации после миотомии Хеллера, а также типа фундопликации (Тупета, Дора, Ниссена) для минимизации ГЭРБ. Пероральная эндоскопическая миотомия (ПОЭМ) является еще одним вариантом лечения ахалазии; Однако в этом варианте отсутствует процедура фундопликации8. Поэтому хирурги должны принимать решения относительно того, какие процедуры выполнять, исходя из собственного опыта и предпочтений. Критическим моментом в миотомии является получение достаточной длины миотомии как со стороны пищевода, так и со стороны желудка. Миотомия со стороны желудка иногда более сложна, чем миотомия пищевода, поскольку теперь на стенке желудка находится серозальный слой, а также присутствуют волокна желудочной стропы. Во время этого расслоения также часто встречаются большие подслизистые вены, питающие левую желудочную венозную систему. При возникновении кровотечения рекомендуется использовать давление и тромботическое средство, чтобы остановить кровотечение. Кроме того, следует соблюдать осторожность при использовании крючкового прижигания, чтобы избежать травмирования слизистой оболочки пищевода и предотвратить перфорацию9. Если во время миотомии пищевода возникают проблемы с обнажением средостения, передняя часть диафрагмального отверстия может быть разделена для увеличения экспозиции. Однако, если это сделано, это должно быть закрыто постоянным швом по завершении корпуса.
Преимущества роботизированной хирургии по сравнению с другими заключаются в повышенной ловкости и большей точности благодаря лучшей визуализации с трехмерным видом. Кроме того, он дает хирургу возможность оперировать даже в ограниченном пространстве, отсюда и его использование в хирургии таза. Мета-анализ показал более низкую частоту интраоперационной перфорации при роботизированной миотомии Хеллера по сравнению с лапароскопической хирургией (0% против 11% соответственно)10. О недостатке роботизированного подхода сообщается о более высокой стоимости11. Ограничения лапароскопического подхода включают в себя слабый диапазон движений и ограниченную видимость и визуальную стабильность по сравнению с робототехникой.
В заключение следует отметить, что в руках опытных хирургов роботизированная хирургия более безопасна и дает исключительные результаты благодаря улучшенной визуализации, стабильности платформы и улучшенной артикуляции инструментов.
Раскрытие информации
Доктор Дюкойн работает в компаниях Intuitive Surgical, Medtronic и Johnson & Johnson. Другие авторы заявляют об отсутствии конкурирующих интересов.
Благодарности
Я хотел бы выразить искреннюю благодарность доктору Дюкойну за возможность изучать роботизированную хирургию передней кишки. Как научный сотрудник из Израиля, я благодарен за возможность поделиться этим роботизированным подходом к миотомии Хеллера, используемым в нашем центре. Авторы не получили никакого финансирования на эту работу.
Материалы
| Name | Company | Catalog Number | Comments |
| 8 mm assistance port | Da Vinci | ||
| Air Seal insuflation system | CONMED | Ias8-120LP | |
| Force bipolar grasper | |||
| Forceps | |||
| Four 8-mm robotic ports | Da Vinci | ||
| Hook cautery. | COVIDIEN | E3773-36C | |
| Nathanson liver retractor | Mediflex | 69704-3 | |
| Needle driver | COVIDIEN | 172015 | |
| Robotic 30° endoscope | Da Vinci | 470057 | |
| Robotic advanced bipolar device (Vessel Sealer) | INTUITIVE SURGICAL | 480422 | |
| Two laparoscopic graspers | Stortv |
Ссылки
- Boeckxstaens, G. E., Zaninotto, G., Richter, J. E. Achalasia. Lancet. 383, 83-93 (2014).
- Goyal, R. K., Chaudhury, A. Pathogenesis of achalasia: lessons from mutant mice. Gastroenterology. 39 (4), 1086-1090 (2010).
- Leeuwenburgh, I., et al. Long-term esophageal cancer risk in patients with primary achalasia: a prospective study. Am J Gastroenterol. 105 (10), 2144-2149 (2010).
- Campos, G. M., et al. Endoscopic and surgical treatments for achalasia: a systematic review and meta-analysis. Ann Surg. 249 (1), 45-57 (2009).
- Lopushinsky, S. R., Urbach, D. R. Pneumatic dilatation and surgical myotomy for achalasia. JAMA. 296 (18), 2227-2233 (2006).
- Yaghoobi, M., et al. Laparoscopic Heller's myotomy versus pneumatic dilation in the treatment of idiopathic achalasia: a meta-analysis of randomized, controlled trials. Gastrointest Endosc. 78 (3), 468-475 (2013).
- Boeckxstaens, G. E., et al. Pneumatic dilation versus laparoscopic Heller's myotomy for idiopathic achalasia. N Engl J Med. 364 (19), 1807-1816 (2011).
- Patti, M. G., Schlottmann, F., Herbella, F. A. M. Laparoscopic Heller myotomy and robotic Heller myotomy: when is it indicated. Mini-invasive. Surgery. 6, 38(2022).
- Campos, G. M., et al. Endoscopic and surgical treatments for achalasia: a systematic review and meta-analysis. Ann Surg. 249 (1), 45-57 (2009).
- Maeso, S., et al. Efficacy of the Da Vinci surgical system in abdominal surgery compared with that of laparoscopy: a systematic review and meta-analysis. Ann Surg. 252 (2), 254-262 (2010).
- Huffmanm, L. C., et al. Robotic Heller myotomy: a safe operation with higher postoperative quality-of-life indices. Surgery. 142 (4), 613-618 (2007).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены