Method Article
Техники пересадки нижней части трапециевидного протеза с использованием ахиллова аллотрансплантата при непоправимых разрывах задневерхней вращательной манжеты плеча
В этой статье
Резюме
Здесь мы описываем модифицированную технику пересадки нижнего трапециевидного сухожилия с использованием ахиллова аллотрансплантата при лечении массивных разрывов задневерхней вращательной манжеты плеча.
Аннотация
Лечение непоправимых разрывов вращательной манжеты плеча сопряжено со значительными трудностями, особенно у активных людей, испытывающих функциональные ограничения, такие как снижение подъема вперед и дефицит как внешней, так и внутренней ротации. Традиционная пересадка сухожилия широчайшей мышцы спины (ЛД) показала эффективность в уменьшении боли, связанной с разрывами задневерхней манжеты, но часто приводит к непоследовательным функциональным результатам. Во многом это связано с основной ролью LD как внутреннего ротатора, что ограничивает его способность восстанавливать нормальную биомеханику плеча. Чтобы устранить эти ограничения, пересадка нижнего трапециевидного сухожилия (ЛТ), дополненная ахилловым аллотрансплантатом, стала альтернативой для усиления внешней ротации, используя линию натяжения ЛТ, которая очень похожа на линию подостной мышцы.
В этом протоколе описана модифицированная хирургическая техника пересадки сухожилия LT с аугментацией ахиллова аллотрансплантата, подробно описано позиционирование пациента, забор сухожилия, подготовка трансплантата, артроскопический пассаж и методы фиксации. В протоколе подчеркиваются ключевые анатомические ориентиры для минимизации нейроваскулярного повреждения и улучшения интеграции трансплантата. Послеоперационный уход включает в себя 3-месячный период иммобилизации с последующей структурированной программой реабилитации для содействия функциональному восстановлению.
Эта процедура показана для определенной группы пациентов, нуждающихся в улучшенной внешней ротации, и является биомеханически более предпочтительной по сравнению с переносом ЛД. Несмотря на то, что необходимы дополнительные исследования для подтверждения его эффективности в более широких популяциях пациентов, ранние клинические результаты позволяют предположить, что перенос ЛТ с помощью ахиллова аллотрансплантата может обеспечить превосходное биомеханическое выравнивание и улучшенную внешнюю ротацию.
Введение
Непоправимые разрывы вращательной манжеты плеча у активных людей создают значительные трудности в лечении из-за возникающих функциональных ограничений, включая уменьшение подъема вперед и дефицит как внешней, так и внутренней ротации 1,2,3. В то время как пересадка сухожилий первоначально была разработана для лечения необратимых повреждений нервов, с тех пор она была адаптирована для лечения непоправимых разрывов вращательной манжеты плеча 4,5.
Пересадка сухожилия широчайшей мышцы спины (LD) традиционно используется для реконструкции разрывов задневерхней вращательной манжеты плеча, обеспечивая значительное облегчение боли. Однако функциональные усовершенствования были непоследовательными6. Поскольку ЛД функционирует как внутренний ротатор, он не полностью восстанавливает нормальную силовую динамику плечевого сустава7. Даже в случаях с успешными клиническими исходами наблюдалась ограниченная электромиографическая активность ЛД во время отведения плечевого сустава 8,9,10.
Для устранения этих ограничений в качестве альтернативы был предложен перенос сухожилия11 нижней трапеции (ЛТ), в частности, для усиления наружной ротации12. Линия растяжения и вектор силы мышцы LT более точно имитируют линию растяжения и вектора10-го сухожилия подостной мышцы, которое часто недостаточно или отсутствует у этих пациентов. В 2009 году Elhassan et al.13 впервые описали использование трансплантации сухожилия LT, дополненной ахилловым аллотрансплантатом, для улучшения наружной ротации у пациентов с травматическим повреждением плечевого сплетения. С тех пор эта методика завоевала популярность при лечении пациентов с массивными непоправимыми разрывами манжеты.
В данной статье представлены модифицированные методики выполнения пересадки сухожилия LT с помощью ахиллова аллотрансплантата. Этот подход предлагает надежный метод с потенциалом улучшения результатов у выбранной группы пациентов, особенно тех, кто нуждается в усиленной внешней ротации.
протокол
Данное исследование было одобрено Этическим комитетом нашего учреждения и получено информированное согласие всех пациентов.
1. Позиционирование пациента и подготовка к операции (Рисунок 1)
- Расположите пациента в положении шезлонга с углом наклона 40-60°.
- Расположите пациента близко к краю кровати, чтобы оптимизировать доступ к медиальной границе лопатки14.
- Драпируйте широкое операционное поле, чтобы обеспечить правильное обнажение плеча и области лопатки.
- Примените держатель для рук, чтобы обеспечить дистальное усилие вытяжения, чтобы открыть плечевой сустав для лучшей визуализации.
2. Соберите нижнее трапециевидное сухожилие (Рисунок 2)
- Сделайте горизонтальный разрез от медиальной границы лопатки до середины лопаточного отдела позвоночника. Используйте пальпацию лопаточного отдела позвоночника для точного наведения. Рана имеет длину 5 см и 1 см ниже лопаточного отдела позвоночника.
- Используйте электрокоагуляцию для отделения средних трапециевидных (вставленных на верхней поверхности лопаточного отдела позвоночника) и LT (вставленных на спинке лопаточного отдела) мышечных волокон вдоль лопаточного отдела позвоночника напрямую.
- На полпути вдоль лопаточного отдела позвоночника сделайте вертикальный разрез вниз и переверните мягкие ткани, чтобы открыть сухожилийную часть ЛТ.
- Пометьте оба конца сухожильных частей LT двумя нерассасывающимися швами #5 по схеме Кракова.
- Выполните рассечение пальца между ЛТ и подостной мышцей от латеральной до медиальной части, чтобы обеспечить мобилизацию сухожилия и сохранить нижележащий спинномозговой добавочный нерв15.
ПРИМЕЧАНИЕ: Соблюдайте расстояние примерно 58 мм от места введения сухожилия до спинномозгового добавочного нерва, чтобы свести к минимуму риск травмы16. - Контролируйте незначительные кровотечения путем полоскания марлей, пропитанной перекисью водорода.
3. Подготовка ахиллова аллотрансплантата ( Рисунок 3)
- Выберите аллотрансплантат ахиллова сухожилия без кости для подготовки трансплантата.
ПРИМЕЧАНИЕ: Если ахиллов аллотрансплантат недоступен, рассмотрите возможность использования аутотрансплантата полутендинозуса в качестве альтернативы 9,17. - Закрепите обе сухожильные части аллотрансплантата с помощью двух плетеных швов по схеме Кракова, создав четыре нити для надежной фиксации.
- Прежде чем приступать к работе, оцените трансплантат на наличие признаков повреждения или дефектов, чтобы обеспечить оптимальную прочность.
ВНИМАНИЕ: Используйте перчатки и стерильные методы работы с трансплантатом, чтобы предотвратить заражение и инфекцию18,19.
4. Подготовка артроскопических порталов ( Рисунок 4)
- Установите стандартный задний смотровой портал для оценки плечевого сустава.
- Создание переднебокового портала для прохождения аллотрансплантата и бокового портала для визуализации и установки анкера.
- Освободите интервал вращения плеча для улучшения подвижности и предотвращения будущей тугоподвижности суставов20.
- Освободите сухожилия надостной и подостной мышц для оценки возможности бокового восстановления с помощью аллотрансплантата21. Высвобождение надлопаточного нерва также может рассматриватьсякак 22,23.
ПРИМЕЧАНИЕ: Выполнение реконструкции верхней капсулы с использованием сухожилия бицепса не является обязательным.
5. Пассаж и фиксация трансплантата ( Рисунок 5)
- Протяните кончик пальца от раны на спине в плечевой сустав между подостной фасцией и лопаточным отделом позвоночника, чтобы обеспечить свободный проход для сухожилия (Рисунок 5A).
- Проложите один нерассасывающийся шов #5 от переднебокового портала к открытой ране на спине, прямо позади лопаточного отдела позвоночника (Рисунок 5B).
- Завяжите два плетеных шва, фиксирующих ахиллов аллотрансплантат, с нерассасывающимся швом #5, только что прошедшим через плечевой сустав, и проведите его внутрь сустава (Рисунок 5C, D).
- Вставьте один анкер бокового ряда (шовные анкеры из PEEK без узлов) в биципитальную канавку (рис. 5E) и один анкер бокового ряда в большую бугристость. Максимизируйте охват трансплантатом всего надостного и подостного контура (рис. 5F)24,25 .
- Восстановите ахиллов аллотрансплантат с помощью остатка подостной мышцы (Рисунок 5G) с использованием двух медиальных рядовых анкеров (Ti 5.0) (красная точка) (Рисунок 5H). Два только что вставленных якоря бокового ряда (желтая точка) также показаны на рисунке 5H. Выполните наложение четырех швов на матрас и завяжите их на двух средних рядах швов.
- Испытайте трансплантат, вращая руку изнутри и наружу, подтверждая ход и натяжение вдоль медиальной стороны ахиллова аллотрансплантата.
- Надежно сплести сухожилие LT с ахилловым аллотрансплантатом с помощью швов Pulvertaft при отведении под углом 45° и внешнем вращении на 45°, обеспечивая прочную интеграцию26.
6. Послеоперационный протокол
- Иммобилизуйте пациента с помощью ортеза на 6 недель при отведении плеча под углом 45° и нейтральном вращении для предотвращения натяжения трансплантата.
- Начните выполнять упражнения на пассивную амплитуду движений через 6 недель после операции, соблюдая меры предосторожности против внутреннего вращения и движений через все тело.
- Начните активные двигательные упражнения через 12 недель после операции, постепенно переходя к укрепляющим упражнениям к 4 месяцу.
7. Предоперационное и годичное наблюдение
- Получите предоперационные переднезадние рентгенологические и магнитно-резонансные томографию (рис. 6A-C) у пациентов, получающих перенос нижней части трапеции с использованием ахиллова аллотрансплантата.
- Получите одногодичное наблюдение с помощью рентгенографии и МРТ переднезаднего ряда (рис. 6D, E) для пациентов, получающих перенос нижней части трапеции с использованием ахиллова аллотрансплантата.
Результаты
Пересадка сухожилия LT с помощью ахиллова аллотрансплантата направлена на восстановление наружной ротации и улучшение функции плеча у пациентов с непоправимыми разрывами вращательной манжеты плеча14,21. Репрезентативные исходы включают улучшение силы внешнего вращения, диапазона движений и облегчения боли после операции, при этом объективные измерения проводились во время клинического наблюдения27,28.
Пациенты в целом демонстрируют значительное увеличение объема движений при внешнем вращении, со средним приростом в 30-40° по сравнению с предоперационными измерениями29,30. Мышечная сила восстанавливается до минимума мышечной силы класса 4 и выше31. Послеоперационные результаты улучшили оценку инвалидности руки, плеча и кисти (DASH). В обоих исследованиях оценивали субъективную стоимость плечевого плеча (SSV) и наблюдали среднее увеличение на 25,8%30. Кроме того, Valenti и Werthel32 зафиксировали снижение уровня боли по визуальной аналоговой шкале (ВАШ), при этом баллы снизились с 7 до 2-а на 5 пунктов32. МРТ в течение 6 месяцев наблюдения обычно показывает прочную целостность трансплантата без значительного растяжения или дегенерации33. Ахиллов аллотрансплантат хорошо интегрирован с нижним трапециевидным сухожилием, сохраняя соответствующую толщину и интенсивность сигнала32,33. Электромиографический анализ может также подтвердить задействование ЛТ во время внешних вращательных движений, поддерживающих функциональный перенос34. По сравнению с традиционной пересадкой широчайшей мышцы спины (ЛД)35,36, пересадка сухожилия ЛТ продемонстрировала более эффективное улучшение внешнего вращения плеча и сопоставимую оценку американских хирургов плечевого и локтевого суставов, оценку UCLA и ВАШ (Таблица 1 и Таблица 2)37.
Неоптимальные результаты, характеризующиеся ограниченным приростом подвижности, недостаточной силой и постоянной болью, указывают на проблемы с натяжением трансплантата или активацией мышц. Тщательная хирургическая техника, надлежащий отбор пациентов и соблюдение послеоперационных протоколов имеют решающее значение для достижения оптимальных результатов. Неоптимальные результаты могут потребовать пересмотра или альтернативных стратегий управления. На положительные результаты указывает значительное увеличение внешнего вращения, улучшение мышечной силы, снижение болевых ощущений и улучшение функциональных показателей. Хорошо поддерживаемая целостность трансплантата при визуализации и эффективная активация мышц LT подтверждают успех протокола.
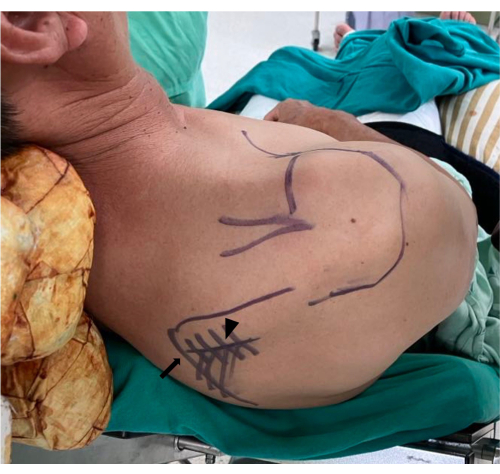
Рисунок 1: Позиционирование пациента и подготовка к операции. Пациент располагается в положении шезлонга с наклоном 40-60°. Обеспечивается надлежащая экспозиция для адекватной визуализации и исследования медиальной границы лопатки (стрелки) во время хирургической процедуры. Наконечник стрелки, указывающий на лопаточный шип. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Забор нижнего трапециевидного сухожилия. Горизонтальный разрез делается от медиальной границы лопатки до середины ее позвоночника под контролем пальпации. Собранное нижнее трапециевидное сухожилие закрепляется двумя нерассасывающимися швами #5 (стреловидный наконечник) по схеме Кракова. Звездочкой обозначена нижняя трапеция. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 3: Подготовка ахиллова аллотрансплантата. Аллотрансплантат ахиллова сухожилия был подготовлен с использованием двух швов Fiberwire (наконечник стрелы) по схеме Кракова, создавая четыре нити для обеспечения надежной фиксации. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
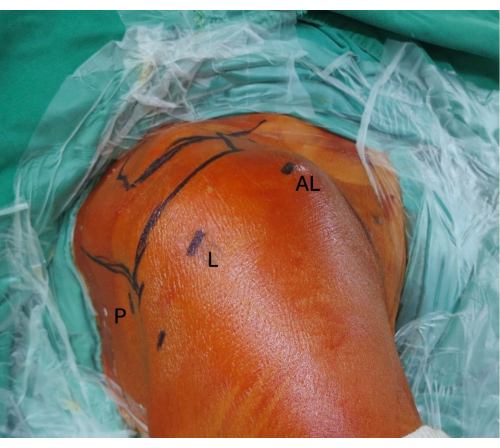
Рисунок 4: Артроскопическая подготовка портала. Установите стандартный задний смотровой портал, переднебоковой портал и боковой портал. Сокращения: P = задний портал; L = боковой портал; AL = переднебоковой портал. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
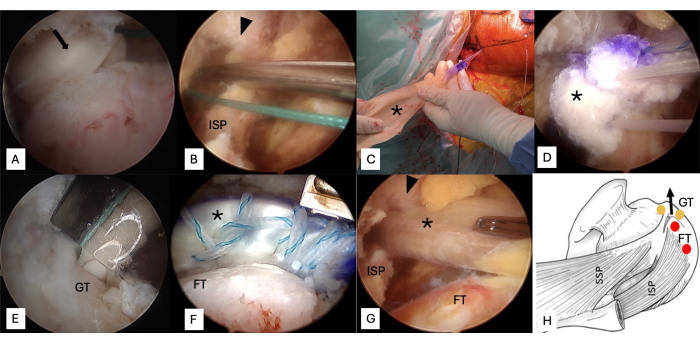
Рисунок 5: Проход трансплантата и фиксация. (A) Выполните рассечение пальца из раны на спине в плечевой сустав между подостной фасцией и лопаточным отделом позвоночника. (B) Проложите один нерассасывающийся шов #5 от переднебокового портала к открытой ране на спине, прямо позади лопаточного отдела позвоночника. (С, Г) Свяжите две волокнистые проволоки, фиксирующие ахиллов аллотрансплантат, нерассасывающимся швом #5 и проведите его внутрь сустава. (E) Вставить один боковой якорь в двусторонней роще и один в большей бугристости. (F) Максимизируйте охват трансплантатом всего пятна контакта. (G) Восстановите ахиллов аллотрансплантат с помощью остатка infraspinatus. (H) Используются два медийных ряда и два боковых рядных анкера. Стрелка, кончик пальца; Стреловидный наконечник, лопаточный шип; Звездочка, Ахиллов аллотрансплантат; Желтая точка, якорь бокового ряда; Красная точка, якорь среднего ряда. Сокращения: GT = большая бугристость; FT = надостная нога; ISP = infraspinatus. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
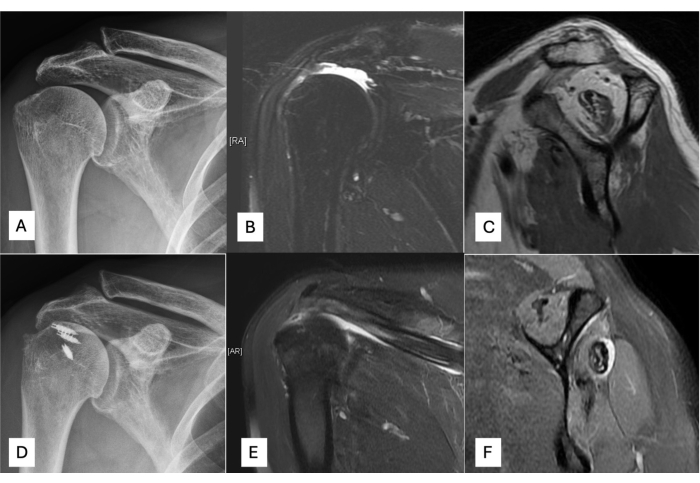
Рисунок 6: Предоперационное и годичное наблюдение за пациентами с непоправимыми разрывами вращательной манжеты плеча, получающими перенос нижней части трапециевидной манжеты с ахилловым аллотрансплантатом. (A) Предоперационный переднезадний рентгеновский снимок. (B) Предоперационная МРТ коронального обзора. (В) Предоперационная МРТ сагиттального обзора. (D) Послеоперационный переднезадний рентгеновский обзор. (E) Послеоперационная МРТ коронального обзора. (F) Послеоперационная МРТ с сагиттальным обзором. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
| Метрика результата | Модифицированный предоперационный LT Transfer | Модифицированный послеоперационный трансфер LT | P Модифицированный перенос LT после операции | Традиционная передача LD (литература)34,35 |
| (3 месяца) | (6 месяцев) | |||
| Внешнее вращение (градусы) | 15 ± 5 | 42 ±10 | 51 ±10 | 46 ± 10 |
| Оценка ASES | 29 ± 5 | 70 ± 5 | 77 ± 5 | 75 ± 5 |
| Оценка UCLA | 15 ± 3 | 28 ± 2 | 31 ± 2 | 30 ± 2 |
| Шкала боли по шкале VAS | 8 ± 1 | 3 ± 1 | 2 ± 1 | 2 ± 1 |
Таблица 1. До- и послеоперационные исходы. Сокращения: LT = нижняя трапеция; LD = широчайшая мышца спины; ASES = Американские хирурги плечевого и локтевого суставов; VAS = визуальная аналоговая шкала.
| Параметр | Модифицированный перенос LT | Традиционный трансфер LD34,35 |
| Внешнее вращение (улучшено на градусы) | +36 (от 15 до 51) | +31 |
| Оценка ASES (послеоперационный) | +48(29 до 77) | +49 |
| Оценка UCLA (снижение VAS) | +16 (от 15 до 31) | +15 |
| Улучшение оценки VAS | -6 (8 к 2) | -6 |
Таблица 2: Сравнение исходов (модифицированный перенос LT и перенос LD). Сокращения: LT = нижняя трапеция; LD = широчайшая мышца спины; ASES = Американские хирурги плечевого и локтевого суставов; VAS = визуальная аналоговая шкала.
Обсуждение
В этом протоколе было определено несколько критически важных шагов для оптимизации эффективности и безопасности переноса нижнего сухожилия ЛТ. Сначала уложите пациента в положение пляжного шезлонга с держателем для головы, зафиксировав голову в легком сгибании шеи. Расположение пациента у края кровати обеспечивает оптимальный доступ к медиальной границе лопатки, облегчая необходимую экспозицию для точной диссекции и безопасного размещения трансплантата. Широкое операционное поле драпируется для обеспечения полной видимости плечевой и лопаточной областей, сводя к минимуму непреднамеренное повреждение тканей и сохраняя анатомическую ориентацию на всем протяжении операции.
Одним из ключевых изменений в этом протоколе является размещение анкеров бокового ряда несколько более передним, чем при традиционном размещении infraspinatus38. Stone et al. добились дополнительного выигрыша на 20° при внешнем вращении, продемонстрировав заметное улучшение функции плеча26. Во время фиксации позиционирование плеча в положении отведения под углом 45° и внешнего вращения на 45° также помогает достичь оптимальной ориентации и натяжения трансплантата, что имеет важное значение для прочности послеоперационной фиксации14,39.
Шовный материал Pulvertaft для сплетения сухожилия LT с ахилловым аллотрансплантатом повышает прочность в месте интеграции, увеличивая долговечность конструкции. Кроме того, освобождение трапециевидной мышцы с помощью разреза от медиальной границы на полпути вдоль лопаточного отдела позвоночника требует точности, чтобы избежать повреждения нервно-сосудистых систем. Соблюдение расстояния примерно 58 мм от места введения сухожилия до спинномозгового добавочного нерва сводит к минимуму риск повреждения нерва, которое в противном случае может нарушить функцию плеча и восстановление16.
Наш метод, хотя ранее не публиковался, прост, осуществим и практичен, что делает его доступным вариантом для улучшения результатов хирургических операций. Однако в настоящее время у нас нет подробных биомеханических данных для полной валидации процедуры. Это ограничение устраняется с помощью текущих исследований, чтобы лучше понять задействованную структурную механику. В совокупности эти важнейшие шаги и модификации вносят свой вклад в надежный протокол, каждый элемент которого необходим для улучшения результатов лечения пациентов и минимизации процедурных осложнений.
Раскрытие информации
Авторы не имеют финансовых или конкурирующих интересов, связанных с этой работой, которые можно было бы раскрыть. Авторы выражают благодарность Министру науки и технологий Тайваня и Мемориальному госпиталю Линкоу Чанг Гунг за финансовую поддержку данного исследования (Грант: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Благодарности
Авторы выражают благодарность Министру науки и технологий Тайваня и Мемориальному госпиталю Линкоу Чанг Гунг за финансовую поддержку данного исследования (Грант: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Материалы
| Name | Company | Catalog Number | Comments |
| Flexigraft; Achilles allograft | LifeNet Health, Virginia Beach, VA | Fresh-frozen grafts, Tendon Length 160-260 mm | |
| Footprint knotless PEEK suture anchors | Smith & Nephew, Andover, MA | 4.5 mm anchor for lateral row fixation | |
| TwinFix Ti suture anchors | Smith & Nephew, Andover, MA | 5.0 mm anchor for medial row fixation | |
| Ultrabraid sutures | Smith & Nephew, Andover, MA | braided sutures |
Ссылки
- Oh, J. H., Park, M. S., Rhee, S. M. Treatment strategy for irreparable rotator cuff tears. Clin Orthop Surg. 10 (2), 119-134 (2018).
- Cvetanovich, G. L., Waterman, B. R., Verma, N. N., Romeo, A. A. Management of the irreparable rotator cuff tear. J Am Acad Orthop Surg. 27 (24), 909-917 (2019).
- Neri, B. R., Chan, K. W., Kwon, Y. W. Management of massive and irreparable rotator cuff tears. J Shoulder Elbow Surg. 18 (5), 808-818 (2009).
- Bertelli, J. A. Lengthening of subscapularis and transfer of the lower trapezius in the correction of recurrent internal rotation contracture following obstetric brachial plexus palsy. J Bone Joint Surg Br. 91 (7), 943-948 (2009).
- Wagner, E. R., et al. Novel arthroscopic tendon transfers for posterosuperior rotator cuff tears: Latissimus dorsi and lower trapezius transfers. JBJS Essent Surg Tech. 8 (2), e12 (2018).
- Grimberg, J., Kany, J., Valenti, P., Amaravathi, R., Ramalingam, A. T. Arthroscopic-assisted latissimus dorsi tendon transfer for irreparable posterosuperior cuff tears. Arthroscopy. 31 (4), 599-607.e591 (2015).
- Boileau, P., et al. Isolated loss of active external rotation: A distinct entity and results of l'episcopo tendon transfer. J Shoulder Elbow Surg. 27 (3), 499-509 (2018).
- Ghoraishian, M., Stone, M. A., Elhassan, B., Abboud, J., Namdari, S. Techniques for lower trapezius tendon transfer for the management of irreparable posterosuperior rotator cuff tears. J Orthop. 22, 331-335 (2020).
- Omid, R., et al. Biomechanical comparison between the trapezius transfer and latissimus transfer for irreparable posterosuperior rotator cuff tears. J Shoulder Elbow Surg. 24 (10), 1635-1643 (2015).
- Reddy, A., et al. Biomechanics of lower trapezius and latissimus dorsi transfers in rotator cuff-deficient shoulders. J Shoulder Elbow Surg. 28 (7), 1257-1264 (2019).
- Clouette, J., et al. The lower trapezius transfer: A systematic review of biomechanical data, techniques, and clinical outcomes. J Shoulder Elbow Surg. 29 (7), 1505-1512 (2020).
- Muench, L. N., et al. Biomechanical comparison of lower trapezius and latissimus dorsi transfer for irreparable posterosuperior rotator cuff tears using a dynamic shoulder model. J Shoulder Elbow Surg. 31 (11), 2392-2401 (2022).
- Elhassan, B. Lower trapezius transfer to improve external shoulder rotation in patients with brachial plexus injury. Techniques in Shoulder & Elbow Surgery. 10 (3), 119-123 (2009).
- Elhassan, B. T., Alentorn-Geli, E., Assenmacher, A. T., Wagner, E. R. Arthroscopic-assisted lower trapezius tendon transfer for massive irreparable posterior-superior rotator cuff tears: Surgical technique. Arthrosc Tech. 5 (5), e981-e988 (2016).
- Kierner, A. C., Zelenka, I., Heller, S., Burian, M. Surgical anatomy of the spinal accessory nerve and the trapezius branches of the cervical plexus. Arch Surg. 135 (12), 1428-1431 (2000).
- Omid, R., Cavallero, M. J., Granholm, D., Villacis, D. C., Yi, A. M. Surgical anatomy of the lower trapezius tendon transfer. J Shoulder Elbow Surg. 24 (9), 1353-1358 (2015).
- Almeida, T. B., Pascarelli, L., Bongiovanni, R. R., Tamaoki, M. J., Rodrigues, L. M. Outcomes of lower trapezius transfer with hamstring tendons for irreparable rotator cuff tears. Shoulder Elbow. 15 (4 Suppl), 63-71 (2023).
- Pérez-Prieto, D., et al. Autograft soaking in vancomycin reduces the risk of infection after anterior cruciate ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 24 (9), 2724-2728 (2016).
- Barret, H., et al. Vancomycin soaking to reduce intraoperative contamination by cutibacterium acnes during the latarjet procedure. Am J Sports Med. 52 (11), 2843-2849 (2024).
- Denard, P. J., Lädermann, A., Burkhart, S. S. Prevention and management of stiffness after arthroscopic rotator cuff repair: Systematic review and implications for rotator cuff healing. Arthroscopy. 27 (6), 842-848 (2011).
- Stoll, L. E., Codding, J. L. Lower trapezius tendon transfer for massive irreparable rotator cuff tears. Orthopedic Clinics. 50 (3), 375-382 (2019).
- Gupta, A., Ker, A. M., Maharaj, J. C., Veen, E. J. D., Cutbush, K. All-arthroscopic muscle slide and advancement technique to repair massive retracted posterosuperior rotator cuff tears. Arthrosc Tech. 10 (6), e1439-e1446 (2021).
- Noh, K. -. C., Lang, J., Oh, J. -. U., Kim, Y. -. T., Morya, V. K. Arthroscopic-guided release of supraspinatus and infraspinatus muscles for repair of large-to-massive rotator cuff tear and suprascapular nerve release. Arthrosc Tech. , (2024).
- Baek, C. H., Kim, B. T., Kim, J. G. Arthroscopic-assisted lower trapezius tendon transfer using a fasciae lata autograft in treatment of posterior superior irreparable rotator cuff tears in lateral decubitus position. Arthrosc Tech. 12 (12), e2227-e2237 (2023).
- Wagner, E. R., Elhassan, B. T. Surgical management of massive irreparable posterosuperior rotator cuff tears: Arthroscopic-assisted lower trapezius transfer. Curr Rev Musculoskelet Med. 13 (5), 592-604 (2020).
- Stone, M. A., Kane, L. T., Ho, J. C., Namdari, S. Short-term outcomes of lower trapezius tendon transfer with Achilles allograft for irreparable posterosuperior rotator cuff tears. Arthrosc Sports Med Rehabil. 3 (1), e23-e29 (2021).
- De Marinis, R., et al. Lower trapezius transfer improves clinical outcomes with a rate of complications and reoperations comparable to other surgical alternatives in patients with functionally irreparable rotator cuff tears: A systematic review. Arthroscopy. 40 (3), 950-959 (2024).
- Sanchez-Sotelo, J. Lower trapezius transfer for irreparable posterosuperior rotator cuff tears. Curr Rev Musculoskelet Med. 17 (4), 93-100 (2024).
- Baek, C. H., Lee, D. H., Kim, J. G. Latissimus dorsi transfer vs. Lower trapezius transfer for posterosuperior irreparable rotator cuff tears. J Shoulder Elbow Surg. 31 (9), 1810-1822 (2022).
- Clouette, J., et al. The lower trapezius transfer: A systematic review of biomechanical data, techniques, and clinical outcomes. J Shoulder Elbow Surg. 29 (7), 1505-1512 (2020).
- Elhassan, B. T., Wagner, E. R., Werthel, J. -. D. Outcome of lower trapezius transfer to reconstruct massive irreparable posterior-superior rotator cuff tear. J Shoulder Elbow Surg. 25 (8), 1346-1353 (2016).
- Valenti, P., Werthel, J. D. Lower trapezius transfer with semitendinosus tendon augmentation: Indication, technique, results. Obere Extrem. 13 (4), 261-268 (2018).
- Chopra, A., Wright, M. A., Murthi, A. M. Outcomes after arthroscopically assisted lower trapezius transfer with achilles tendon allograft. J Shoulder Elbow Surg. 33 (2), 321-327 (2024).
- De Mey, K., Cagnie, B., Danneels, L. A., Cools, A. M., Van De Velde, A. Trapezius muscle timing during selected shoulder rehabilitation exercises. J Orthop Sports Phys Ther. 39 (10), 743-752 (2009).
- Grimberg, J., Kany, J. Latissimus dorsi tendon transfer for irreparable postero-superior cuff tears: Current concepts, indications, and recent advances. Curr Rev Musculoskelet Med. 7 (1), 22-32 (2014).
- Wey, A., Dunn, J. C., Kusnezov, N., Waterman, B. R., Kilcoyne, K. G. Improved external rotation with concomitant reverse total shoulder arthroplasty and latissimus dorsi tendon transfer: A systematic review. J Orthop Surg (Hong Kong). 25 (2), 2309499017718398 (2017).
- Ek, E. T., Lording, T., Mcbride, A. P. Arthroscopic-assisted lower trapezius tendon transfer for massive irreparable posterosuperior rotator cuff tears using an Achilles tendon-bone allograft. Arthrosc Tech. 9 (11), e1759-e1766 (2020).
- Wagner, E. R., et al. Novel arthroscopic tendon transfers for posterosuperior rotator cuff tears: Latissimus dorsi and lower trapezius transfers. JBJS Essent Surg Tech. 8 (2), e12 (2018).
- Woodmass, J. M., et al. Arthroscopic lower trapezius tendon transfer provides equivalent outcomes to latissimus dorsi transfer in the treatment of massive posterosuperior rotator cuff tears. JISAKOS. 5 (5), 269-274 (2020).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены