Method Article
Técnicas de Transferência do Trapézio Inferior com Aloenxerto de Aquiles em Rupturas Irreparáveis do Manguito Rotador Póstero-superior
Neste Artigo
Resumo
Aqui, descrevemos uma técnica modificada para transferência do tendão do trapézio inferior usando um aloenxerto de Aquiles no tratamento de rupturas maciças do manguito rotador póstero-superior.
Resumo
O manejo de rupturas irreparáveis do manguito rotador apresenta desafios significativos, particularmente em indivíduos ativos com limitações funcionais, como elevação anterior reduzida e déficits na rotação externa e interna. A transferência tradicional do tendão do grande dorsal (LD) mostrou eficácia na redução da dor associada às rupturas do manguito póstero-superior, mas muitas vezes produz resultados funcionais inconsistentes. Isso se deve em grande parte ao papel principal do LD como rotador interno, o que limita sua capacidade de restaurar a biomecânica normal do ombro. Para resolver essas limitações, a transferência do tendão do trapézio inferior (LT), aumentada com um aloenxerto de Aquiles, surgiu como uma alternativa para aumentar a rotação externa, aproveitando a linha de tração do LT, que se assemelha muito à do músculo infraespinhal.
Este protocolo descreve uma técnica cirúrgica modificada para transferência do tendão do LT com aumento do aloenxerto de Aquiles, detalhando o posicionamento do paciente, a coleta do tendão, o preparo do enxerto, a passagem artroscópica e os métodos de fixação. O protocolo enfatiza os principais marcos anatômicos para minimizar a lesão neurovascular e melhorar a integração do enxerto. Os cuidados pós-operatórios incluem um período de imobilização de 3 meses seguido de um programa de reabilitação estruturado para facilitar a recuperação funcional.
Este procedimento é indicado para um grupo específico de pacientes que requer melhor rotação externa e é biomecanicamente vantajoso em relação à transferência de DL. Embora estudos adicionais sejam necessários para confirmar sua eficácia em populações mais amplas de pacientes, os resultados clínicos iniciais sugerem que a transferência de LT com aloenxerto de Aquiles pode oferecer alinhamento biomecânico superior e melhor rotação externa.
Introdução
As rupturas irreparáveis do manguito rotador em indivíduos ativos representam desafios significativos no tratamento devido às limitações funcionais resultantes, incluindo diminuição da elevação anterior e déficits na rotação externa e interna 1,2,3. Embora as transferências tendíneas tenham sido inicialmente desenvolvidas para tratar lesões nervosas permanentes, elas foram adaptadas para o tratamento de rupturas irreparáveis do manguito rotador 4,5.
A transferência do tendão do grande dorsal (LD) é tradicionalmente usada para reconstruir rupturas do manguito rotador póstero-superior, proporcionando alívio substancial da dor. No entanto, as melhorias funcionais têm sido inconsistentes6. Como o LD funciona como um rotador interno, ele não restaura totalmente a dinâmica normal da força da articulação glenoumeral7. Mesmo em casos com resultados clínicos bem-sucedidos, observou-se atividade eletromiográfica limitada do LD durante a abdução do ombro 8,9,10.
Para suprir essas limitações, a transferência do tendão do trapézio inferior (LT)11 surgiu como uma alternativa, especificamente para aumentar a rotaçãoexterna12. A linha de tração e o vetor de força do músculo LT mimetizam mais de perto os do tendão infraespinhal10, que muitas vezes é insuficiente ou ausente nesses pacientes. Em 2009, Elhassan et al.13 descreveram pela primeira vez o uso da transferência do tendão do LT, aumentada com um aloenxerto de Aquiles, para melhorar a rotação externa em pacientes com lesão traumática do plexobraquial14. Desde então, essa técnica ganhou popularidade no tratamento de pacientes com rupturas maciças e irreparáveis do manguito.
Este artigo apresenta técnicas modificadas para a transferência do tendão do LT usando um aloenxerto de Aquiles. Essa abordagem oferece um método confiável com potencial para melhorar os resultados em um grupo seleto de pacientes, particularmente aqueles que requerem rotação externa aprimorada.
Protocolo
Este estudo foi aprovado pelo Comitê de Ética de nossa instituição e o consentimento informado foi obtido de todos os pacientes.
1. Posicionamento do paciente e preparo cirúrgico (Figura 1)
- Posicione o paciente na posição de cadeira de praia com uma inclinação de 40-60°.
- Posicione o paciente próximo à borda do leito para otimizar o acesso à borda medial da escápula14.
- Cubra um amplo campo cirúrgico para garantir a exposição adequada da região do ombro e da escápula.
- Aplique um suporte de braço para fornecer uma força de tração distal para abrir a articulação do ombro para melhor visualização.
2. Colha o tendão do trapézio inferior (Figura 2)
- Faça uma incisão horizontal da borda medial da escápula até o ponto médio da coluna escapular. Use a palpação da coluna escapular para orientação precisa. A ferida tem 5 cm de comprimento e 1 cm abaixo da espinha escapular.
- Utilize o eletrocautério para separar as fibras musculares trapézio médio (inserido na superfície superior da coluna escapular) e LT (inserido no dorso da espinha escapular) ao longo da coluna escapular diretamente.
- Na metade da coluna escapular, faça uma incisão vertical para baixo e vire o tecido mole para revelar a parte do tendão do LT.
- Marque ambas as extremidades das partes do tendão do LT com duas suturas não absorvíveis # 5 em um padrão de ponto Krackow.
- Realizar uma dissecção do dedo entre o LT e o infraespinhal da parte lateral para a medial para permitir a mobilização do tendão e preservar o nervo acessório espinhal subjacente15.
NOTA: Mantenha uma distância de aproximadamente 58 mm da inserção do tendão ao nervo acessório espinhal para minimizar o risco de lesão16. - Controle pequenos sangramentos enxaguando com gaze embebida em peróxido de hidrogênio.
3. Preparação do aloenxerto de Aquiles (Figura 3)
- Selecione um aloenxerto do tendão de Aquiles sem osso para a preparação do enxerto.
NOTA: Se o aloenxerto de Aquiles não estiver disponível, considere um autoenxerto semitendíneo como alternativa 9,17. - Prenda ambas as partes do tendão do aloenxerto usando duas suturas trançadas em um padrão de ponto Krackow, criando quatro fios para fixação segura.
- Avalie o enxerto quanto a sinais de danos ou imperfeições antes de prosseguir para garantir a resistência ideal.
CUIDADO: Use luvas e técnicas estéreis para manusear o enxerto para evitar contaminação e infecção18,19.
4. Preparação dos portais artroscópicos ( Figura 4)
- Estabeleça um portal de visualização posterior padrão para avaliar a articulação glenoumeral.
- Crie um portal anterolateral para passar o aloenxerto e um portal lateral para visualização e colocação de âncora.
- Libere o intervalo rotador para melhorar a mobilidade e evitar rigidez articular futura20.
- Liberar os tendões supraespinhal e infraespinhal para avaliar a viabilidade de um reparo látero-lateral com o aloenxerto21. A liberação do nervo supraescapular também pode ser considerada 22,23.
NOTA: A realização da reconstrução capsular superior usando o tendão do bíceps é opcional.
5. Passagem e fixação do enxerto ( Figura 5)
- Estenda a ponta do dedo da ferida nas costas até a articulação glenoumeral entre a fáscia infraespinhal e a espinha escapular para garantir uma passagem livre para o transporte do tendão (Figura 5A).
- Transporte uma sutura inabsorvível # 5 do portal anterolateral para a ferida aberta nas costas, logo posterior à espinha escapular (Figura 5B).
- Amarre as duas suturas trançadas que fixam o aloenxerto de Aquiles com a sutura inabsorvível # 5 que acabou de passar pela articulação do ombro e passe-a para dentro da articulação (Figura 5C, D).
- Insira uma âncora de fileira lateral (âncoras de sutura PEEK sem nós) no sulco bicipital (Figura 5E) e uma âncora de fileira lateral no tubérculo maior. Maximizar a cobertura do enxerto de todo o footprint supraespinhal e infraespinhal (Figura 5F)24,25 .
- Repare o aloenxerto de Aquiles com o infraespinhal remanescente (Figura 5G) usando duas âncoras de fileira medial (Ti 5.0) (ponto vermelho) (Figura 5H). As duas âncoras de linha lateral recém-inseridas (ponto amarelo) também são mostradas na Figura 5H. Faça quatro suturas de colchão e amarre-as nas duas suturas da fileira medial.
- Teste o enxerto girando interna e externamente o braço, confirmando a excursão e a tensão ao longo do lado medial do aloenxerto de Aquiles.
- Tecer com segurança o tendão do LT com o aloenxerto de Aquiles usando suturas Pulvertaft a 45° de abdução e rotação externa de 45°, garantindo uma integração firme26.
6. Protocolo pós-operatório
- Imobilize o paciente em uma cinta de pistoleiro por 6 semanas a 45° de abdução do ombro e rotação neutra para evitar a tensão do enxerto.
- Inicie exercícios passivos de amplitude de movimento 6 semanas após a cirurgia, com precauções contra rotação interna e movimentos cruzados.
- Comece os exercícios de movimento ativo 12 semanas após a cirurgia, avançando progressivamente para exercícios de fortalecimento no mês 4.
7. Acompanhamento pré-operatório e de um ano de imagem
- Obtenha imagens pré-operatórias de radiografia anteroposterior e ressonância magnética (Figura 6A-C) para pacientes que recebem transferência do trapézio inferior usando aloenxerto de Aquiles.
- Obtenha radiografias anteroposteriores e imagens de ressonância magnética de um ano de acompanhamento (Figura 6D,E) para pacientes que recebem transferência do trapézio inferior usando aloenxerto de Aquiles.
Resultados
A transferência do tendão do LT com aloenxerto de Aquiles visa restaurar a rotação externa e melhorar a função do ombro em pacientes com rupturas irreparáveis do manguito rotador14,21. Os resultados representativos incluem melhorias na força de rotação externa, amplitude de movimento e alívio da dor após a cirurgia, com medições objetivas feitas durante o acompanhamento clínico27,28.
Os pacientes geralmente demonstram um aumento significativo na amplitude de movimento de rotação externa, com ganho médio de 30-40° em comparação com as medidas pré-operatórias29,30. A força muscular é restaurada para um mínimo de potência muscular grau 4 e superior31. Os resultados pós-operatórios melhoraram o escore de Deficiências do Braço, Ombro e Mão (DASH). Ambos os estudos avaliaram o Valor Subjetivo do Ombro (SSV) e observaram um aumento médio de 25,8%30. Além disso, Valenti e Werthel32 documentaram uma redução nos níveis de dor na escala visual analógica (EVA), com escores caindo de 7 para 2 - uma diminuição de 5 pontos32. A ressonância magnética no acompanhamento de 6 meses geralmente mostra integridade robusta do enxerto sem alongamento ou degeneração significativa33. O aloenxerto de Aquiles apresenta-se bem integrado ao tendão do trapézio inferior, mantendo espessura e intensidade de sinal adequadas32,33. A análise eletromiográfica também pode confirmar o recrutamento do LT durante os movimentos de rotação externa, apoiando a transferência funcional34. Em comparação com a transferência tradicional do grande dorsal (LD)35,36, a transferência do tendão LT demonstrou melhora mais efetiva na rotação externa do ombro e nos escores comparáveis dos cirurgiões americanos de ombro e cotovelo, UCLA e EVA (Tabela 1 e Tabela 2)37.
Resultados abaixo do ideal, caracterizados por ganhos de movimento limitados, força inadequada e dor persistente, sugerem problemas com a tensão do enxerto ou ativação muscular. A técnica cirúrgica cuidadosa, a seleção adequada do paciente e a adesão aos protocolos pós-operatórios são essenciais para os melhores resultados. Resultados abaixo do ideal podem exigir revisão ou estratégias alternativas de manejo. Os resultados positivos são indicados por um aumento substancial na rotação externa, melhora da força muscular, diminuição dos escores de dor e aumento dos escores funcionais. A integridade do enxerto bem mantida na imagem e a ativação efetiva do músculo LT confirmam o sucesso do protocolo.
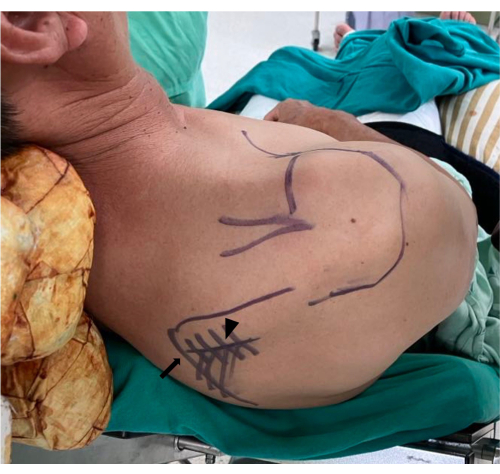
Figura 1: Posicionamento do paciente e preparo cirúrgico. O paciente é posicionado na posição de cadeira de praia com uma inclinação de 40-60°. A exposição adequada é garantida para visualizar e explorar adequadamente a borda medial da escápula (seta) para o procedimento cirúrgico. Ponta de seta apontando para a coluna escapular. Clique aqui para ver uma versão maior desta figura.

Figura 2: Colheita do tendão do trapézio inferior. Uma incisão horizontal é feita da borda medial da escápula até o ponto médio da coluna, guiada pela palpação. O tendão do trapézio inferior colhido é fixado com duas suturas não absorvíveis #5 (ponta de seta) em um padrão de ponto Krackow. O asterisco indica o trapézio inferior. Clique aqui para ver uma versão maior desta figura.

Figura 3: Preparação do aloenxerto de Aquiles. Um aloenxerto do tendão de Aquiles foi preparado usando dois pontos de fio de fibra (cabeça de seta) em um padrão de ponto Krackow, criando quatro fios para garantir uma fixação segura. Clique aqui para ver uma versão maior desta figura.
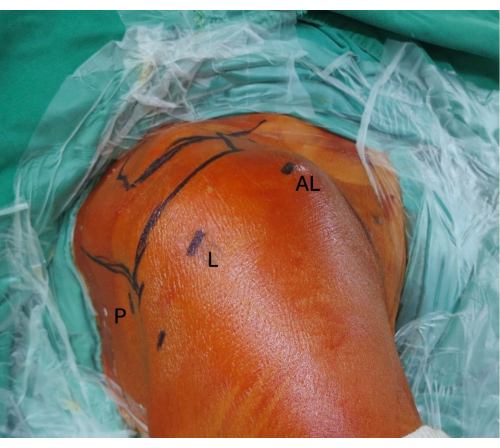
Figura 4: Preparo do portal artroscópico. Estabeleça um portal de visualização posterior padrão, um portal anterolateral e um portal lateral. Abreviaturas: P = portal posterior; L = portal lateral; AL = portal anterolateral. Clique aqui para ver uma versão maior desta figura.
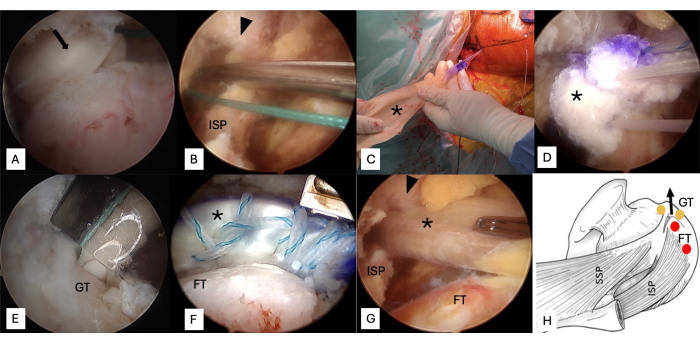
Figura 5: Passagem e fixação do enxerto. (A) Realize uma dissecção do dedo da ferida nas costas para a articulação glenoumeral entre a fáscia infraespinhal e a espinha escapular. (B) Transporte uma sutura inabsorvível # 5 do portal anterolateral para a ferida aberta nas costas, logo posterior à espinha escapular. (C, D) Amarre os dois fios de fibra que fixam o aloenxerto de Aquiles com a sutura inabsorvível # 5 e passe-o para dentro da articulação. (E) Insira uma âncora de fileira lateral no bosque bicipital e outra no tubérculo maior. (F) Maximizar a cobertura do enxerto de toda a pegada. (G) Repare o aloenxerto de Aquiles com o infraespinhal remanescente. (H) Duas âncoras de fileira medial e duas de fileira lateral são usadas. Flecha, ponta do dedo; Ponta de flecha, espinha escapular; Asterisco, aloenxerto de Aquiles; Ponto amarelo, âncora de linha lateral; Ponto vermelho, âncora de linha medial. Abreviaturas: GT = tubérculo maior; FT = pegada supraespinhal; ISP = infraespinhal. Clique aqui para ver uma versão maior desta figura.
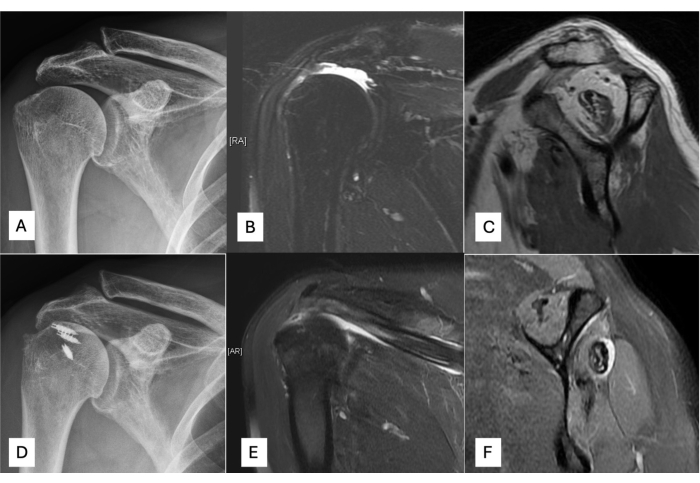
Figura 6: Acompanhamento pré-operatório e de um ano por imagem de pacientes com rupturas irreparáveis do manguito rotador recebendo transferência do trapézio inferior com aloenxerto de Aquiles. (A) Visão anteroposterior pré-operatória da radiografia (B) Ressonância magnética coronal pré-operatória. (C) Ressonância magnética sagital pré-operatória. (D) Visão anteroposterior pós-operatória da radiografia (E) Ressonância magnética coronal pós-operatória. (F) Ressonância magnética sagital pós-operatória. Clique aqui para ver uma versão maior desta figura.
| Métrica de resultado | Pré-operatório de transferência de LT modificado | Transferência LT Modificada Pós-Operatória | P Transferência de LT Modificada Pós-Operatório | Transferência LD Tradicional (Literatura)34,35 |
| (3 meses) | (6 meses) | |||
| Rotação externa (graus) | 15 ± 5 | 42 ± 10 | 51 ± 10 | 46 ± 10 |
| Pontuação ASES | 29 ± 5 | 70 ± 5 | 77 ± 5 | 75 ± 5 |
| Pontuação da UCLA | 15 ± 3 | 28 ± 2 | 31 ± 2 | 30 ± 2 |
| Pontuação de dor VAS | 8 ± 1 | 3 ± 1 | 2 ± 1 | 2 ± 1 |
Tabela 1. Resultados pré e pós-operatórios. Abreviaturas: LT = trapézio inferior; LD = grande dorsal; ASES = Cirurgiões Americanos de Ombro e Cotovelo; EVA = escala visual analógica.
| Parâmetro | Transferência LT modificada | Transferência LD Tradicional34,35 |
| Rotação externa (graus melhorados) | +36 (15 a 51) | +31 |
| Escore ASES (pós-operatório) | +48(29 a 77) | +49 |
| Pontuação da UCLA (redução da VAS) | +16 (15 a 31) | +15 |
| Melhoria da pontuação VAS | -6 (8 para 2) | -6 |
Tabela 2: Comparação dos resultados (transferência LT modificada vs. transferência LD). Abreviaturas: LT = trapézio inferior; LD = grande dorsal; ASES = Cirurgiões Americanos de Ombro e Cotovelo; EVA = escala visual analógica.
Discussão
Neste protocolo, algumas etapas críticas foram identificadas para otimizar a eficácia e a segurança da transferência do tendão inferior do LT. Primeiro, coloque o paciente na posição de cadeira de praia com um suporte de cabeça, fixando a cabeça em leve flexão do pescoço. O posicionamento do paciente próximo à borda do leito permite o acesso ideal à borda medial da escápula, facilitando a exposição necessária para uma dissecção precisa e colocação segura do enxerto. Um amplo campo cirúrgico é coberto para garantir a visibilidade completa das regiões do ombro e da escápula, minimizando danos não intencionais aos tecidos e mantendo a orientação anatômica por toda parte.
Uma modificação importante neste protocolo envolve a colocação das âncoras da fileira lateral um pouco mais anteriores do que nas colocações tradicionais do infraespinhal38. Stone et al. alcançaram um ganho adicional de 20° na rotação externa, demonstrando uma melhora notável na função do ombro26. Durante a fixação, o posicionamento do ombro em abdução de 45° e rotação externa de 45° também ajuda a obter orientação e tensão ideais do enxerto, o que é essencial para a força de fixação pós-operatória14,39.
A sutura de Pulvertaft para tecer o tendão LT com o aloenxerto de Aquiles aumenta a resistência no local de integração, aumentando a durabilidade da construção. Além disso, liberar o músculo trapézio com uma incisão da borda medial ao longo da espinha escapular requer precisão para evitar danos neurovasculares. Manter uma distância de aproximadamente 58 mm da inserção do tendão ao nervo acessório espinhal minimiza o risco de lesão nervosa, que poderia prejudicar a função e a recuperação do ombro16.
Nosso método, embora inédito, é direto, viável e prático, tornando-o uma opção acessível para melhorar os resultados cirúrgicos. No entanto, atualmente não temos dados biomecânicos detalhados para validar totalmente o procedimento. Essa limitação está sendo abordada por meio de pesquisas em andamento para entender melhor a mecânica estrutural envolvida. Juntas, essas etapas e modificações críticas contribuem para um protocolo robusto, cada elemento essencial para melhorar os resultados do paciente e minimizar as complicações do procedimento.
Divulgações
Os autores não têm interesses financeiros ou conflitantes relacionados a este trabalho a divulgar. Os autores agradecem ao Ministro da Ciência e Tecnologia de Taiwan e ao Hospital Memorial Linkou Chang Gung pelo apoio financeiro a este estudo (Grant: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Agradecimentos
Os autores agradecem ao Ministro da Ciência e Tecnologia de Taiwan e ao Hospital Memorial Linkou Chang Gung pelo apoio financeiro a este estudo (Grant: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Materiais
| Name | Company | Catalog Number | Comments |
| Flexigraft; Achilles allograft | LifeNet Health, Virginia Beach, VA | Fresh-frozen grafts, Tendon Length 160-260 mm | |
| Footprint knotless PEEK suture anchors | Smith & Nephew, Andover, MA | 4.5 mm anchor for lateral row fixation | |
| TwinFix Ti suture anchors | Smith & Nephew, Andover, MA | 5.0 mm anchor for medial row fixation | |
| Ultrabraid sutures | Smith & Nephew, Andover, MA | braided sutures |
Referências
- Oh, J. H., Park, M. S., Rhee, S. M. Treatment strategy for irreparable rotator cuff tears. Clin Orthop Surg. 10 (2), 119-134 (2018).
- Cvetanovich, G. L., Waterman, B. R., Verma, N. N., Romeo, A. A. Management of the irreparable rotator cuff tear. J Am Acad Orthop Surg. 27 (24), 909-917 (2019).
- Neri, B. R., Chan, K. W., Kwon, Y. W. Management of massive and irreparable rotator cuff tears. J Shoulder Elbow Surg. 18 (5), 808-818 (2009).
- Bertelli, J. A. Lengthening of subscapularis and transfer of the lower trapezius in the correction of recurrent internal rotation contracture following obstetric brachial plexus palsy. J Bone Joint Surg Br. 91 (7), 943-948 (2009).
- Wagner, E. R., et al. Novel arthroscopic tendon transfers for posterosuperior rotator cuff tears: Latissimus dorsi and lower trapezius transfers. JBJS Essent Surg Tech. 8 (2), e12 (2018).
- Grimberg, J., Kany, J., Valenti, P., Amaravathi, R., Ramalingam, A. T. Arthroscopic-assisted latissimus dorsi tendon transfer for irreparable posterosuperior cuff tears. Arthroscopy. 31 (4), 599-607.e591 (2015).
- Boileau, P., et al. Isolated loss of active external rotation: A distinct entity and results of l'episcopo tendon transfer. J Shoulder Elbow Surg. 27 (3), 499-509 (2018).
- Ghoraishian, M., Stone, M. A., Elhassan, B., Abboud, J., Namdari, S. Techniques for lower trapezius tendon transfer for the management of irreparable posterosuperior rotator cuff tears. J Orthop. 22, 331-335 (2020).
- Omid, R., et al. Biomechanical comparison between the trapezius transfer and latissimus transfer for irreparable posterosuperior rotator cuff tears. J Shoulder Elbow Surg. 24 (10), 1635-1643 (2015).
- Reddy, A., et al. Biomechanics of lower trapezius and latissimus dorsi transfers in rotator cuff-deficient shoulders. J Shoulder Elbow Surg. 28 (7), 1257-1264 (2019).
- Clouette, J., et al. The lower trapezius transfer: A systematic review of biomechanical data, techniques, and clinical outcomes. J Shoulder Elbow Surg. 29 (7), 1505-1512 (2020).
- Muench, L. N., et al. Biomechanical comparison of lower trapezius and latissimus dorsi transfer for irreparable posterosuperior rotator cuff tears using a dynamic shoulder model. J Shoulder Elbow Surg. 31 (11), 2392-2401 (2022).
- Elhassan, B. Lower trapezius transfer to improve external shoulder rotation in patients with brachial plexus injury. Techniques in Shoulder & Elbow Surgery. 10 (3), 119-123 (2009).
- Elhassan, B. T., Alentorn-Geli, E., Assenmacher, A. T., Wagner, E. R. Arthroscopic-assisted lower trapezius tendon transfer for massive irreparable posterior-superior rotator cuff tears: Surgical technique. Arthrosc Tech. 5 (5), e981-e988 (2016).
- Kierner, A. C., Zelenka, I., Heller, S., Burian, M. Surgical anatomy of the spinal accessory nerve and the trapezius branches of the cervical plexus. Arch Surg. 135 (12), 1428-1431 (2000).
- Omid, R., Cavallero, M. J., Granholm, D., Villacis, D. C., Yi, A. M. Surgical anatomy of the lower trapezius tendon transfer. J Shoulder Elbow Surg. 24 (9), 1353-1358 (2015).
- Almeida, T. B., Pascarelli, L., Bongiovanni, R. R., Tamaoki, M. J., Rodrigues, L. M. Outcomes of lower trapezius transfer with hamstring tendons for irreparable rotator cuff tears. Shoulder Elbow. 15 (4 Suppl), 63-71 (2023).
- Pérez-Prieto, D., et al. Autograft soaking in vancomycin reduces the risk of infection after anterior cruciate ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 24 (9), 2724-2728 (2016).
- Barret, H., et al. Vancomycin soaking to reduce intraoperative contamination by cutibacterium acnes during the latarjet procedure. Am J Sports Med. 52 (11), 2843-2849 (2024).
- Denard, P. J., Lädermann, A., Burkhart, S. S. Prevention and management of stiffness after arthroscopic rotator cuff repair: Systematic review and implications for rotator cuff healing. Arthroscopy. 27 (6), 842-848 (2011).
- Stoll, L. E., Codding, J. L. Lower trapezius tendon transfer for massive irreparable rotator cuff tears. Orthopedic Clinics. 50 (3), 375-382 (2019).
- Gupta, A., Ker, A. M., Maharaj, J. C., Veen, E. J. D., Cutbush, K. All-arthroscopic muscle slide and advancement technique to repair massive retracted posterosuperior rotator cuff tears. Arthrosc Tech. 10 (6), e1439-e1446 (2021).
- Noh, K. -. C., Lang, J., Oh, J. -. U., Kim, Y. -. T., Morya, V. K. Arthroscopic-guided release of supraspinatus and infraspinatus muscles for repair of large-to-massive rotator cuff tear and suprascapular nerve release. Arthrosc Tech. , (2024).
- Baek, C. H., Kim, B. T., Kim, J. G. Arthroscopic-assisted lower trapezius tendon transfer using a fasciae lata autograft in treatment of posterior superior irreparable rotator cuff tears in lateral decubitus position. Arthrosc Tech. 12 (12), e2227-e2237 (2023).
- Wagner, E. R., Elhassan, B. T. Surgical management of massive irreparable posterosuperior rotator cuff tears: Arthroscopic-assisted lower trapezius transfer. Curr Rev Musculoskelet Med. 13 (5), 592-604 (2020).
- Stone, M. A., Kane, L. T., Ho, J. C., Namdari, S. Short-term outcomes of lower trapezius tendon transfer with Achilles allograft for irreparable posterosuperior rotator cuff tears. Arthrosc Sports Med Rehabil. 3 (1), e23-e29 (2021).
- De Marinis, R., et al. Lower trapezius transfer improves clinical outcomes with a rate of complications and reoperations comparable to other surgical alternatives in patients with functionally irreparable rotator cuff tears: A systematic review. Arthroscopy. 40 (3), 950-959 (2024).
- Sanchez-Sotelo, J. Lower trapezius transfer for irreparable posterosuperior rotator cuff tears. Curr Rev Musculoskelet Med. 17 (4), 93-100 (2024).
- Baek, C. H., Lee, D. H., Kim, J. G. Latissimus dorsi transfer vs. Lower trapezius transfer for posterosuperior irreparable rotator cuff tears. J Shoulder Elbow Surg. 31 (9), 1810-1822 (2022).
- Clouette, J., et al. The lower trapezius transfer: A systematic review of biomechanical data, techniques, and clinical outcomes. J Shoulder Elbow Surg. 29 (7), 1505-1512 (2020).
- Elhassan, B. T., Wagner, E. R., Werthel, J. -. D. Outcome of lower trapezius transfer to reconstruct massive irreparable posterior-superior rotator cuff tear. J Shoulder Elbow Surg. 25 (8), 1346-1353 (2016).
- Valenti, P., Werthel, J. D. Lower trapezius transfer with semitendinosus tendon augmentation: Indication, technique, results. Obere Extrem. 13 (4), 261-268 (2018).
- Chopra, A., Wright, M. A., Murthi, A. M. Outcomes after arthroscopically assisted lower trapezius transfer with achilles tendon allograft. J Shoulder Elbow Surg. 33 (2), 321-327 (2024).
- De Mey, K., Cagnie, B., Danneels, L. A., Cools, A. M., Van De Velde, A. Trapezius muscle timing during selected shoulder rehabilitation exercises. J Orthop Sports Phys Ther. 39 (10), 743-752 (2009).
- Grimberg, J., Kany, J. Latissimus dorsi tendon transfer for irreparable postero-superior cuff tears: Current concepts, indications, and recent advances. Curr Rev Musculoskelet Med. 7 (1), 22-32 (2014).
- Wey, A., Dunn, J. C., Kusnezov, N., Waterman, B. R., Kilcoyne, K. G. Improved external rotation with concomitant reverse total shoulder arthroplasty and latissimus dorsi tendon transfer: A systematic review. J Orthop Surg (Hong Kong). 25 (2), 2309499017718398 (2017).
- Ek, E. T., Lording, T., Mcbride, A. P. Arthroscopic-assisted lower trapezius tendon transfer for massive irreparable posterosuperior rotator cuff tears using an Achilles tendon-bone allograft. Arthrosc Tech. 9 (11), e1759-e1766 (2020).
- Wagner, E. R., et al. Novel arthroscopic tendon transfers for posterosuperior rotator cuff tears: Latissimus dorsi and lower trapezius transfers. JBJS Essent Surg Tech. 8 (2), e12 (2018).
- Woodmass, J. M., et al. Arthroscopic lower trapezius tendon transfer provides equivalent outcomes to latissimus dorsi transfer in the treatment of massive posterosuperior rotator cuff tears. JISAKOS. 5 (5), 269-274 (2020).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoExplore Mais Artigos
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados