Method Article
성인의 횡격막 초음파: 이미지 획득 및 해석
요약
현장 진료 초음파(POCUS)는 휴대성, 비침습성 및 실시간 이미징 기능으로 인해 횡격막 기능 장애를 선별하는 데 필수적인 기술입니다. 현재 다이어프램 POCUS 프로토콜이 존재하지만 운영자 간 신뢰성이 낮고 합의 지침이 부족합니다. 여기에서는 재현 가능하고 간단하게 수행할 수 있는 기술에 대해 설명합니다.
초록
횡격막 기능 장애는 수많은 의료 전문 분야 및 임상 환경에서 널리 인식되는 문제입니다. 횡격막에 대한 시기적절하고 정확한 평가는 기계적 환기 및 호흡기 결과를 제거하는 역할을 하는 중증 환자뿐만 아니라 횡격막 신경 기능을 감지하기 위한 진단 도구로서 수술 전후 영역에서도 매우 중요합니다. 횡격막 평가는 전통적으로 시간이 많이 걸리고 비용이 많이 들며 휴대할 수 없는 형광투시 및 신경 연구를 활용했습니다. 현장 진료 초음파(POCUS)는 이러한 장벽을 극복하고 횡격막 기능의 비침습적 스크리닝을 위한 도구로 사용할 수 있습니다. 그러나 횡격막 기능 장애에 대한 POCUS는 현재 합의 지침의 부족, 프로토콜의 다양성, 기존 프로토콜 간의 낮은 운영자 간 신뢰성 등 여러 가지 문제를 겪고 있으며, 특히 횡격막 편위 및 횡격막 두꺼워짐의 돔 평가와 같은 문제를 겪고 있습니다. 이러한 문제를 해결하기 위해 이 원고에서는 다이어프램 POCUS에 대한 사용 가능한 문헌을 검토하고 수행이 간단하고 작업자 간 신뢰성이 높은 이미지 획득 기술을 식별합니다. 이 기술은 먼저 다이어프램 편위의 정성적 평가를 설명한 다음 적정 영역의 편위에 대한 정량적 평가를 설명합니다. 이 기법은 환자 위치 지정, 변환기 선택, 프로브 배치, 이미지 최적화 및 해석과 함께 단계적으로 설명됩니다.
서문
진단용 초음파는 상담 및 현장 진료의 두 부분으로 나눌 수 있습니다. 자문 초음파는 개별 전문가 팀이 수행하는 검사를 포함하는 반면, POCUS는 환자를 돌보는 임상의가 실시간으로 수행하고 해석합니다1.
지난 수십 년 동안 진단 POCUS는 여러 전문 분야로 빠르게 확장되면서 현대 의학의 혁신적인 도구로 부상했습니다. 이러한 POCUS 애플리케이션은 초음파의 비침습적 특성, 휴대성 및 실시간 이미징 기능에 의해 주도됩니다. 또한, 진단용 POCUS 내에서 임상의학에서 가장 높은 활용률을 달성한 애플리케이션은 황금 표준(gold standard)에 비해 상당히 높은 정확도와 높은 관찰자 간 신뢰도를 모두 갖는 경향이 있습니다 2,3. 예를 들어, 폐의 POCUS는 호흡 부전의 감별 진단을 좁힐 수 있도록 잘 확립되어 있으며, 표준화된 사용을 뒷받침하는 명확한 증거 기반 지침이 있습니다4. 그러나 폐의 POCUS는 잘 확립되어 있지만 횡격막에 대한 재현 가능한 초음파 검사를 개발해야 할 미충족 요구가 남아 있습니다.
이러한 비침습적 횡격막 평가 프로토콜은 중환자 치료, 호흡기학, 수술 전후 치료(범용 마취 및 하위 전문 부위 마취 맥락 모두 포함) 및 신경학을 포함하되 이에 국한되지 않는 여러 전문 분야 및 임상 상황에 도움이 될 것입니다. 중환자실에서 횡격막 기능 장애는 흔히 발생하는 질환이며, 신경근 질환, 심각한 질병, 근병증, 외상, 영양실조와 같은 여러 기저 질환으로 인해 발생하는 경우가 많다5. 중환자는 횡격막의 수축 장애와 이러한 현상을 제대로 인식하지 못할 위험이 높은 경우가 많다6. 또한, 횡격막 기능 장애를 조기에 진단하는 것은 인공호흡 관리 전략에 도움이 될 수 있을 뿐만 아니라 기능 장애는 감염 및 패혈증의 조기 지표가 될 수 있기 때문에 중요하다 7,8. 또한 삽관이 장기화되면 심각한 이환율, 사망률 및 의료 비용 증가로 이어질 수 있습니다2. 이러한 시나리오에서 횡격막 평가를 위한 비침습적이고 이식 가능한 프로토콜은 기계적 환기에서 이탈의 적절성을 평가하고, 호흡 작업을 평가하고, 발관 성공 대 실패 확률을 예측하는 데 유용할 수 있습니다 6,8,9,10,11.
국소 마취 내에서 횡격막 POCUS는 상완신경총 차단으로 인한 일시적인 횡격막 신경 기능 장애와 관련된 횡격막 마비를 선별하는 데 가치가 있을 수 있습니다. 건강한 환자는 잘 견디지만, 횡격막 신경 마비는 폐 예비력이 제한된 환자에게 호흡 곤란을 유발할 수 있습니다. 또한, 수술 전후 영역에서 횡격막의 POCUS는 수술 전, 수술 중 및 수술 후 환경에서 환자를 위한 진단 도구 역할을 할 수 있습니다. 예를 들어, 횡격막 POCUS는 내부 유선 적출을 통한 관상동맥 우회술, 심방세동 절제술, 경추 또는 흉부 수술을 포함하되 이에 국한되지 않는 광범위한 절차에서 발생하는 횡격막 신경 손상을 감지하는 데 사용할 수 있습니다 3,12.
마지막으로, 신경학 전문 분야 내에서 POCUS는 중증 근무력증, Duchene의 근이영양증, 근위축성 측삭 경화증 및 뇌혈관 사고와 같은 신경 질환의 횡격막 기능 평가를 용이하게 할 수 있습니다13.
횡격막에 대한 정확한 평가는 배상 기능에서 중요한 역할을 하기 때문에 필수적입니다. 산소화와 환기는 여러 개의 근육 및 힘줄로 구성된 복부와 흉부를 분리하는 돔 모양의 근육인 횡격막에 의해 생성되는 음의 흉곽 내 압력의 생성에 의존합니다14,15. 다이어프램에는 초음파에서 구별할 수 있는 적어도 두 가지 주요 구성 요소, 즉 다이어프램 돔(DoD)과 지정 영역(ZOA)이 있습니다. DoD는 초음파에서 초반향 및 곡선 모양을 나타내는 중앙 힘줄 부분입니다. ZOA는 흉곽에 부착되는 횡격막의 측면 부분으로, 흉벽의 내부 표면과 평행하고 근접하게 뻗어 있는 근육 섬유로 구성되어 있습니다 3,15. ZOA는 얇지만(보통 두께 <1cm) 다이어프램이 수축함에 따라 흡기 중에 두께가 증가합니다. ZOA에서 횡격막은 표면적으로 표재성 과반향 두정엽 흉막에 의해 외부적으로 경계가 형성되고 내부적으로는 깊은 과반향 복막에 의해 경계가 지정된 무반향 근육층을 포함하여 3개의 층이 있는 초음파에서 특징적인 모습을 보입니다 3,13.
격막 평가를 위해 정성적 및 정량적 접근 방식을 모두 포함하는 몇 가지 비침습적 초음파 프로토콜이 제안되었습니다. 가장 간단한 접근 방식인 정성적 시각적 평가는 밝기 모드(B 모드)라고도 하는 2차원 초음파를 사용하여 조수 호흡 또는 폐력 호흡 중에 횡격막 움직임을 양측으로 평가하는 것을 수반합니다. 대조적으로, 정량적 프로토콜은 일반적으로 B-모드로 시작하여 모션 모드(M-모드)라고도 하는 1차원 초음파를 추가하여 다이어프램 돔(DoD)의 편위 및/또는 다이어프램 두꺼워짐 2,3,5,13 중 하나를 측정합니다. DoD 편위의 측정은 초음파 빔이 수직 각도로 반격막의 후방 3분의 1을 통해 향하는 저주파 변환기로 수행됩니다. 그런 다음 M 모드를 사용하여 폐활량 호흡 중 이탈을 측정합니다.
또는 다이어프램 두꺼움 측정은 두 단계로 고주파 선형 변환기를 사용합니다. 먼저, 고주파 트랜스듀서를 환자의 옆구리를 따라 B-모드로 횡격막 위에 배치하여 부착 영역(ZOA)3을 식별합니다. 둘째, 횡격막 후방의 추정은 내장에서 두정흉막까지 횡격막 두께(밀리미터 단위)를 측정하고 다음 방정식 2,3,5,13에 의해 두께 변화를 계산하여 M-모드를 사용하여 수행됩니다.
두께의 변화 = (끝 영감의 두께 - 끝 만료 시 두께) / 끝 만료 시 두께
그러나 정량적 방법(DoD 편위 및 다이어프램 농축)은 작업자 간 신뢰성이 좋지 않습니다. DoD 편위 측정에 대한 운영자 간 신뢰성은 여러 가지 이유로 낮습니다. 첫째, 공급자는 다이어프램3의 돔 편위의 일관된 시각화 각도를 찾는 데 어려움을 겪습니다. 둘째, 비장 2,16을 통과하는 작은 음향 창으로 인해 좌측에서 평가하는 것이 자주 어렵습니다. 예를 들어, 연구에 따르면 좌측 횡격막 편위(left-sided diaphragmatic excursion)의 식별은 최대 65-79%의 사례에서 불가능하다고 합니다17. 셋째, 복강 내 내용물과 환자의 위치는 횡격막 편위 범위에 영향을 미칠 수 있습니다2.
마찬가지로, 다이어프램 두꺼움 측정은 적어도 두 가지 이유로 작업자 간 신뢰성이 낮습니다. 첫째, 다이어프램의 자연스러운 두께로 인해 측정 시 밀리미터 오차가 발생합니다. 둘째, 늑골 사이공간과 환자의 측방성에 의한 횡격막의 두께 변동성은 측정 분산을 더욱 유발합니다 2,3,17. 이러한 많은 한계를 인정한 2022년, 중환자의 횡격막 초음파검사에 대한 전문가 합의는 현재 방법이 표준화되어 있지 않으며 많은 경우 숙련된 초음파 검사자가 필요하다는 결론을 내렸다18. 그들은 두꺼워지는 분율에 기초한 횡격막 기능 장애에 대한 컷오프 값에 대한 합의가 없으며, 두꺼워지는 분획을 측정하는 것은 가파른 학습 곡선을 가진 어려운 기술이라고 지적했다13,18. 더욱이, 문헌에서 서로 다른 여러 초음파 프로토콜의 사용은 연구 비교를 어렵게 만들어 연구의 이질성을 초래함으로써 내재적 문제를 가중시켰다19.
이러한 문제를 해결하기 위해 이 원고에서는 다이어프램 POCUS에 대한 사용 가능한 문헌을 검토하고 수행이 간단하고 작업자 간 신뢰성이 높은 것으로 입증된 이미지 획득 기술을 식별합니다. 이 실현 가능하면서도 효과적인 프로토콜은 횡격막 편위에 대한 정성적 평가로 시작하여 ZOA17,19의 두개골 최점 편위에 대한 최근에 검증된 정량적 평가로 이어집니다.
프로토콜
인간 참가자를 대상으로 한 연구에서 수행된 모든 절차는 듀크 대학 보건 시스템 기관 연구 위원회의 윤리 기준과 1964년 헬싱키 선언 및 그 이후의 수정 또는 이에 상응하는 윤리 기준을 따랐다. 모든 참가자로부터 정보에 입각한 동의를 얻었습니다. 보충 파일 1 에는 각 비디오에서 가장 중요한 스틸 이미지가 포함되어 있습니다.
1. 1단계: 횡격막 편위의 정성적 평가(총 횡격막 기능 장애에 대한 시각적 선별 검사)
- 기계 설정 및 환자 위치 지정
- 프로브 선택: 저주파(≤ 5MHz) 변환기(곡선 또는 섹터 어레이[일명 "위상 어레이")를 선택합니다19.
- 프로브에 초음파 커플링 젤을 바릅니다.
- 악기 설정: 복부 프리셋을 선택합니다.
- 환자를 반쯤 누운 자세로 놓습니다.
- 스캐닝 기술
- 우측 반격막 평가
- 프로브를 오른쪽 측면, 5-7번째 늑간 공간, 빔이 신체의 관상평면과 정렬되고 프로브 표시기가 두개골을 가리키도록 중간 겨드랑이 선에 놓습니다(그림 1 및 그림 2A).
- 프로브 위치(필요에 따라 슬라이드, 팬, 암석)를 조정하여 view 다음 구조도 보이는 횡격막의 중심이 됩니다: 횡격막 아래 기관(간 또는 비장), 횡격막, 척추 및 횡격막 상부 공간(즉, 흉막 공간)19 (그림 2B, C).
- 환자에게 천천히 폐활량을 들이쉬고 천천히 숨을 내쉬도록 요청합니다.
- Acquire(또는 이와 동등한 것)를 클릭하여 환자 호흡 중에 짧은 클립을 캡처합니다.
- 횡격막 편위를 매우 온전함(비디오 1 및 비디오 2), 심하게 없음(비디오 3 및 비디오 4) 또는 불확실성(비디오 5 및 비디오 6) 중 하나로 시각적으로 평가합니다.
- 불확정 또는 추가 정량화가 필요한 경우 프로토콜의 섹션 2(2단계)로 진행합니다.
- 좌측 횡격막 평가: 환자의 왼쪽에서 1.2.1.1-1.2.1.6 단계를 반복합니다.
- 우측 반격막 평가
2. 2단계: ZOA 일탈에 대한 정량적 평가
- 기계 설정 및 환자 위치 지정
- 프로브 선택: 고주파(>10-13MHz) 선형 변환기를 선택합니다.
- 프로브에 초음파 커플링 젤을 바릅니다.
- 기구 설정: 사용 가능한 경우 근골격계(MSK) 사전 설정을 선택합니다. MSK 프리셋을 사용할 수 없는 경우 프리셋을 선택하고 모든 고주파 다이어프램 스캔에 동일한 프리셋을 사용합니다.
- 환자를 반누운 자세로 위치시킵니다(1.1.4단계 반복).
- 스캐닝 기술
- 우측 반격막 평가
- 프로브를 8번째 또는 9번째 늑간 공간 수준의 중간 겨드랑이 선에 놓고 프로브 표시기가 두족이 환자의 머리를 가리키도록 합니다(그림 3 및 그림 4A).
- 빔을 흉벽에 수직으로 각도를 맞추고 축을 중앙에 배치하여 갈비뼈 사이공간이 화면의 중앙에 오도록 하고 두개골 및 꼬리 갈비뼈가 화면 가장자리에서 보이도록 합니다(그림 4B).
- 흉막선 또는 횡격막이 화면의 중간 1/3에서 보이도록 깊이를 설정합니다.
참고: 일반적으로 이것은 3-5cm의 깊이를 의미하지만 추가 피하 조직이 있는 경우 더 커질 수 있습니다. - 횡격막/흉막선이 주변 구조와 눈에 띄게 구별되도록 게인을 설정합니다.
- 화면에서 흉막선을 확인합니다.
- ZOA의 말단 흡기 위치를 측정합니다.
- 환자에게 다음과 같은 지시를 내린다: "숨을 충분히 들이쉬고 나서 4초 동안 숨을 참는다. 4초를 견딜 수 없다면, 편한 시간 동안 숨을 참아주세요."
- 환자가 숨을 참는 동안, 흉막선이 갈비뼈 사이공간의 일부에서만 보이는 위치에 도달할 때까지 흉막선을 꼬리 방향으로 따라가고, 나머지 흉막사이에는 흉막선과 비슷한 깊이의 횡격막이 포함될 때까지 흉막선을 따라갑니다(비디오 7 및 비디오 8).
참고: 흉막과 횡격막을 동시에 포함하는 이 늑골 사이공간은 ZOA(Zone of Apposition)라고 불립니다. - view위의 피하 조직과 화면의 각 크기에 있는 갈비뼈와 같은 구조도 보이는 ZOA의 중앙에 보기가 중앙에 올 때까지 프로브 위치(필요에 따라 슬라이드, 팬, 암석)를 조정합니다.
- 비영구적 피부 마커를 사용하여 초음파 변환기의 장축에 수직인 환자에게 선을 그리고 프로브를 이등분하여 ZOA가 발견된 공간을 표시합니다(그림 5A). 마킹은 흉막과 횡격막 사이의 전이에서 ZOA와 정렬되어야 합니다(그림 4B, C).
- 환자에게 숨을 내쉬고 나서 "정상적으로 숨을 쉬라"(일명 조수 호흡)라고 요청하십시오.
- ZOA를 식별했는지 확실하지 않은 경우 2.2.1.6.1-2.2.1.6.3 단계를 반복하고 이 보기에서 추정되는 횡격막을 검사하여 호흡기 주기 동안의 변화를 확인하십시오.
알림: 실제 다이어프램은 흡기 중에 두꺼워져야 하고 호기 중에는 두께가 감소해야 합니다. - 측정을 한 번 반복합니다(즉, 2.2.1.6.1-2.2.1.6.5 단계).
- 두 측정의 평균을 취하여 ZOA의 말단 흡기 위치의 최종 값으로 사용합니다(그림 5B).
- ZOA의 호기 종료 위치를 측정합니다.
- 환자에게 다음과 같은 지침을 제공하십시오: "숨을 충분히 들이쉬고, 그 다음 끝까지 숨을 내쉬고, 4초 동안 숨을 내쉬십시오. 4초를 견딜 수 없다면, 편한 시간 동안 숨을 참아주세요."
- 프로브를 두개골로 밀어 ZOA의 만료 종료 위치를 찾습니다.
- 2.2.1.6.3-2.2.1.6.4 단계를 반복합니다.
- 환자에게 "정상적으로 숨을 쉬라"고 요청한다.
- 측정을 한 번 반복합니다(즉, 2.2.1.7.1-2.2.1.7.4 단계).
- 두 측정값의 평균을 취하여 ZOA의 호기 종료 위치의 최종 값으로 사용합니다.
- ZOA 편위 측정
- 자를 사용하여 평균 흡기 말단 피부 표시와 평균 호기 말단 피부 표시 사이의 거리를 cm 단위로 측정합니다. 두 개의 외부 스킨 마킹 사이의 거리는 최대 횡격막 편위를 나타냅니다(그림 5C).
- 좌측 반횡격막 평가
- 왼쪽 가슴의 2.2.1단계에 포함된 모든 하위 단계를 반복합니다.
- 우측 반격막 평가
결과
이 횡격막 초음파 프로토콜은 폐활량 호흡 중 각 반흉부에 대한 정성적 평가로 시작하여 각 반흉을 세 가지 범주 중 하나로 분류합니다: 심하게 손상되지 않은 편위, 심하게 손상된 편위 또는 불확정. 오른쪽 및 왼쪽 반횡막의 매우 정상적인 폐활량 편위의 예가 각각 비디오 1 과 비디오 2에 나와 있습니다. 오른쪽 및 왼쪽 반횡막의 심하게 손상된 폐활량 편위의 예가 각각 비디오 3 및 비디오 4에 나와 있습니다. 오른쪽 및 왼쪽 반횡막의 질적으로 불확정적인 폐활량 편위의 예가 각각 비디오 5 와 비디오 6에 나와 있습니다.
질적 평가는 대부분의 경우 총체적인 횡격막 기능 장애가 있는지에 대한 질문에 답하기에 충분할 것입니다. 그러나 정성적 검사에서 불확실한 결과가 나오거나 임상의가 편횡막 기능에 대한 보다 세분화된 데이터가 필요한 경우(예: 연구 연구의 일환으로 편횡막 기능에 대한 국소 신경 차단의 효과를 정량화하기 위해) 이 프로토콜은 ZOA의 두개골 가장 많은 부분의 편위에 대한 정량적 측정을 요구합니다. 현재 ZOA 일탈 정규 값에는 검증 데이터가 부족합니다.
그러나 일부 추론은 관련 측정의 정상 값인 DoD(Dome of Diaphragm) 편위로부터 도출할 수 있습니다. DoD 일탈은 연구에 따라 다양한 범위를 갖는 것으로 나타났습니다. 예를 들어, Boussuges et al.의 내러티브 리뷰는 정상적인 DoD 이탈이 성별과 편측성에 따라 다르다는 것을 발견했습니다 3,13. 구체적으로, 남성의 조수 호흡에 대한 DoD 여행의 정상 범위는 오른쪽에서 1.4cm에서 2.3cm, 왼쪽에서 1.7cm에서 2.4cm입니다. 여성의 경우 오른쪽은 1.4cm에서 2.7cm, 왼쪽은 1.6cm에서 2.4cm입니다. 마찬가지로, 폐활량 호흡의 경우 남성의 정상적인 DOD 편위는 오른쪽에서 5.3cm에서 7.8cm, 왼쪽에서 5.4cm에서 7.8cm 사이입니다. 여성의 경우 오른쪽이 4.7cm에서 8.0cm, 왼쪽이 4.8cm에서 6.4cm까지 다양합니다 3,13.
특히, 이 원고에 기술된 ZOA 일탈을 측정하는 정량적 방법에 대해 ZOA 일탈의 절대 정규 값은 아직 확고하게 확립되지 않았습니다. 또한, 이 두 값을 연결하는 명확한 공식이 기술되어 있지 않기 때문에 DoD 편위 방법에 대해 게시된 정상 값을 사용하여 ZOA 특별 방법에 대한 정상 및 비정상 값을 구별해서는 안 됩니다. 그러나 횡격막 평가의 주요 원칙은 피험자 내 비교입니다: (a) 왼쪽 대 오른쪽 (b), 개입 전과 후, (c) 시간 경과에 따른 변화 모니터링. 이러한 비교는 이 기술에 대해 발표된 정규 값이 없는 경우에도 ZOA 일탈 방법에 의해 허용됩니다.
예를 들어, Kim 등은 ZOA 횡격막 측정을 사용하여 반횡격막 편위를 전과 후의 횡격막 무뎌짐 중재술을 비교하여 환자를 횡격막 기능 장애의 세 가지 범주로 분류할 것을 제안했습니다20: i) 완전한 횡격막 신경 기능 장애: 중재 후 ZOA 편위의 >75% 감소 또는 횡격막의 역설적인 움직임; ii) 부분적인 횡격막 신경 기능 장애: 중재 후 ZOA 이탈에서 25–75% 감소; iii) 횡격막 기능의 경미한 또는 변화 없음: 중재 후 ZOA 일탈에서 0–25% 감소.

그림 1: 총 횡격막 편위의 정성적 평가 프로토콜의 표현. 간(왼쪽)과 비장(오른쪽) 위에 있는 횡격막(밝은 녹색 선)의 해부학적 그림에 주목하십시오. 정성적 평가를 위해 횡격막을 시각화하려면 곡선 프로브를 신체의 관상동맥 평면과 정렬된 빔으로 중간 겨드랑이 라인에 배치하고 환자는 반누운 자세로 해야 합니다. masterthemachines.com 의 허락을 받아 재인쇄했습니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.

그림 2: 횡격막 편위의 정성적 평가. (A) 저주파 변환기(곡선 또는 섹터 어레이)를 5-7번째 늑간 공간, 중간 겨드랑이 선 및 프로브 표시기가 두개골을 가리키는 오른쪽 또는 왼쪽 측면에 배치된 적절한 프로브 위치. (B) 정성적 평가 중 B-모드에서 오른쪽 반횡격막의 식별. 횡격막은 간 위에 있는 밝은 과반향 띠로 볼 수 있습니다. 최적의 시야를 위해서는 횡격막 이하 척추가 보여야 합니다. (C) 정성적 평가 중 B-모드에서 왼쪽 반횡격막의 식별. 비장은 간 대신 볼 수 있습니다. 횡격막이 처음 시각화되면 횡격막의 움직임을 관찰하여 총 편횡막 기능 장애를 평가할 수 있습니다. 예를 들어 비디오 1, 비디오 2, 비디오 3, 비디오 4, 비디오 5 및 비디오 6 을 참조하거나 오른쪽 및 왼쪽 정상, 비정상 및 불확정 다이어프램 편위를 모두 참조하십시오. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.

그림 3: ZOA 일탈의 정량적 평가를 위한 프로토콜의 표현. 호기말 횡격막은 짙은 파란색 선으로, 흡기 횡격막은 연한 파란색 선으로 표시된 해부학적 그림에 주목하십시오. 정량적 평가를 위해 ZOA를 시각화하려면 선형 프로브를 몸통과 수직으로 정렬하고 환자를 반쯤 누운 자세로 정렬한 상태에서 중간 겨드랑이 선에 배치해야 합니다. masterthemachines.com 의 허락을 받아 재인쇄했습니다. 약어 : ZOA = 동격 영역. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
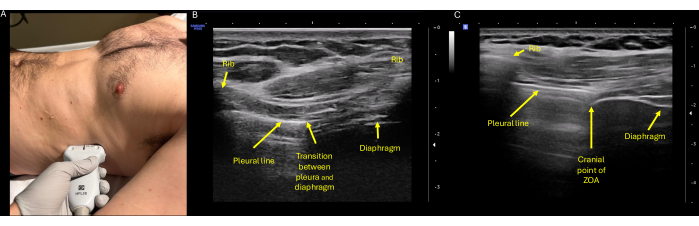
그림 4: ZOA 일탈의 초음파 평가. (A) 고주파(선형) 변환기를 8번째 또는 9번째 늑간 공간 수준에서 중간 겨드랑이 선의 오른쪽 또는 왼쪽 측면에 배치하고 프로브 표시기가 두족을 환자의 머리 쪽으로 가리키도록 하여 적절한 프로브 배치. (B) 흉곽에 부착되는 횡격막의 측면 부분으로 정의되는 ZOA의 식별. 초음파에서는 횡격막과 흉막의 전이 지점에서 확인할 수 있으며, 여기서는 두 개의 갈비뼈 공간 사이에 있습니다. (C) ZOA의 두부 가장 측면, 다시 폭기된 폐와 횡격막을 동시에 보여주는 갈비뼈 사이공간에 해당합니다. 다음은 횡격막의 특징적인 3층 모양으로, 외부에는 표재성 과반향 두정흉막, 중간 무반향 근육층, 깊은 과반향 복막이 있습니다. 약어 : ZOA = 동격 영역. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.

그림 5: ZOA 편위의 표시 및 측정. (A) 폐활량 호흡에서 완전히 숨을 내쉰 후 ZOA가 확인되면 프로브 중심에서 수직선을 그려 호기 종료 ZOA의 초기 위치를 표시합니다. (B) 단계가 반복되고 두 번째 폐활량 호흡에서 숨을 내쉰 후 ZOA가 다시 확인되면 프로브 중심에서 새로운 선이 그려집니다. 이것은 호기말 ZOA의 두 번째로 확인된 위치를 표시합니다. 그 후, 두 측정 사이의 거리를 평균화하고 평균 선을 ZOA의 호기 종료 위치의 최종 값으로 사용합니다. ZOA의 흡기 표시를 얻기 위해 동일한 단계를 반복합니다. 흡기 종료 및 호기 종료 표시는 어느 순서로든 얻을 수 있습니다. (C) 평균 호기말 피부 표시와 평균 흡기말 피부 마킹 사이의 거리는 자로 센티미터 단위로 측정됩니다. 이 거리는 정량화된 횡격막 편위를 나타냅니다. 약어 : ZOA = 동격 영역. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
그림 6: 늑골 그림자를 극복하기 위한 프로브 기동. 선형 프로브는 리브가 ZOA의 위치를 가리는 경우 ZOA 식별을 위해 두 리브 공간 사이를 회전할 수 있습니다. 약어 : ZOA = 동격 영역. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
비디오 1: 오른쪽 반횡막을 중심으로 한 저주파 변환기로 얻은 관상식 보기는 폐활량 호흡 중 질적으로 정상적인 횡격막 편위를 보여줍니다. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
비디오 2: 왼쪽 반격막을 중심으로 한 저주파 변환기로 얻은 관상식 보기는 폐활량 호흡 중 질적으로 정상적인 횡격막 편위를 보여줍니다. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
비디오 3: 우측 반격막을 중심으로 한 저주파 변환기로 얻은 관상동맥 보기는 폐활량 호흡을 시도하는 동안 횡격막 이탈이 전혀 없음을 보여줍니다. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
비디오 4: 왼쪽 반격막을 중심으로 한 저주파 변환기로 얻은 코로나 관측은 폐활량 호흡을 시도하는 동안 횡격막 이탈이 전혀 없음을 보여줍니다. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
비디오 5: 오른쪽 반격막을 중심으로 한 저주파 변환기로 얻은 관상식 보기는 폐활량 호흡을 시도하는 동안 횡격막 편위의 극도로 준최대(불확정적) 수준을 보여줍니다. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
비디오 6: 왼쪽 반격막을 중심으로 한 저주파 변환기로 얻은 코로나 관측은 폐활량 호흡을 시도하는 동안 횡격막 이탈의 극도로 준최대(불확정적인) 수준을 보여줍니다. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
동영상 7: 조수 호흡 중 ZOA의 두개골 가장 먼 부분의 정상 움직임을 보여주는 고주파 선형 변환기로 얻은 관상식 보기. 약어 : ZOA = 동격 영역. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
동영상 8: 폐활량 호흡 중에 ZOA의 두개골 가장 많은 부분의 정상적인 움직임을 따르기 위해 꼬리를 미끄러지는 변환기를 보여주는 고주파 선형 변환기로 얻은 관상 모양. 약어 : ZOA = 동격 영역. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
동영상 9: 고주파 선형 변환기로 얻은 관상동맥 보기는 말단 흡기 시 ZOA의 두개골 가장 부분이 갈비뼈 그림자에 의해 숨겨질 수 있는 방법을 보여줍니다. 약어 : ZOA = 동격 영역. 이 비디오를 다운로드하려면 여기를 클릭하십시오.
추가 파일 1: 각 비디오에서 가장 중요한 정지 이미지를 보기 위한 참조입니다. 이 파일을 다운로드하려면 여기를 클릭하십시오.
토론
POCUS는 휴대성, 비침습성 및 실시간 이미징 기능을 포함하여 횡격막 평가에 대한 분명한 이점을 제공합니다. 이러한 강점은 이 실현 가능하고 접근 가능한 프로토콜을 통해 활용할 수 있으며 다양한 임상 환경에 적용할 수 있습니다. 이 프로토콜은 횡격막 편위에 대한 질적 평가로 시작하여 총체적인 횡격막 기능 장애가 존재하는지 여부에 대한 질문에 답합니다. 답변이 명확하지 않거나 보다 구체적인 정보가 필요한 경우, 프로토콜의 두 번째 단계는 ZOA의 이탈에 대한 정량적 측정을 통해 설명을 제공합니다. 이러한 측정은 편측성에 대한 피험자 내 비교, 개입 전과 후 또는 시간 경과에 따른 변화 평가를 활용하여 임상적 의사 결정에 도움이 될 수 있습니다.
전통적으로 횡격막 평가는 흉부 X선, 형광투시법, CT 영상, 횡격막 신경 전도 검사 및 횡격막 압력 측정과 같은 방법에 의존해 왔습니다. 이러한 기술은 귀중한 정보를 제공하지만 종종 시간이 많이 걸리고 비용이 많이 들며 이식성이 부족하고 때로는 정적 이미징만 제공합니다2. 초음파는 이러한 단점에 대한 장점을 제공합니다. 특히, 횡격막 평가를 위한 몇 가지 고급 초음파 접근 방식이 있으며, 여기에는 2차원 스페클 추적 이미징 및 전단파 탄성 조영술이 포함됩니다. 이러한 접근법은 횡격막의 조직 기계적 특성을 평가하고 그 타당성을 뒷받침하는 실험적 증거를 가지고 있습니다3. 그러나 스페클 트래킹(speckle-tracking)과 전단파 엘라스토그래피(shear wave elastography)는 일반 임상의가 거의 사용할 수 없는 고급 초음파 기술과 장비를 필요로 합니다.
대안적으로, 많은 저자들은 횡격막 기능을 평가하기 위해 정량적 POCUS를 사용하는 것을 옹호했습니다. 서론에서 설명했듯이 이 목적을 위해 전통적으로 사용되는 두 가지 기술은 DoD 편위 측정과 다이어프램 두꺼워짐입니다. 이러한 프로토콜은 잘 설명되어 있으며 임상적 상관관계는 계속 연구되고 있습니다 3,6,13,21. 건강한 환자와 중증 환자 모두에서 횡격막 두께와 두꺼워지는 분획을 평가하는 방법을 단순화하는 프로토콜이 최근에 발표되어 기본적인 초음파 지식을 가진 임상의가 이러한 프로토콜에 액세스할 수 있게 되었습니다21.
최근 몇 년 동안 중증 환자의 횡격막 기능 평가가 호흡기 결과를 평가하는 데 필수적인 역할이 점점 더 분명해짐에 따라 주목을 받고 있습니다. 기계적 환기가 필요한 환자는 횡격막 사용 위축 및 수축 강도 감소가 발생할 수 있으며, 이는 사망률 증가와 관련이 있습니다 6,22. 횡격막 비대는 기계적 환기가 시작된 지 24시간 이내에 나타날 수 있습니다11. 따라서 POCUS와 같은 비침습적 도구를 사용하여 횡격막 근육 기능 장애를 조기에 인식하는 것이 중요합니다. Goligher 등의 연구에 따르면 기계적으로 인공호흡을 하는 환자에서 우측 반횡격막의 두께에 대한 POCUS 평가가 실현 가능하고 재현 가능하다는 사실이 밝혀졌습니다23. 그러나 그들은 왼쪽 반횡막의 두께와 양측으로 두꺼워지는 부분의 측정이 재현 가능하지 않다는 것을 발견했습니다. 다이어프램 농축과 DoD 편위는 모두 열악한 작업자 간 신뢰성과 측정 분산 2,15,16으로 인해 제한됩니다.
더욱이, 어떤 초음파 모드가 횡격막 두께를 측정하는 데 가장 적합한지(B-모드 대 M-모드) 그리고 호흡 주기의 어느 지점에서 측정을 수행하는 것이 최적인지에 대한 전문가의 합의가 부족하다18. 작업자의 어려움 외에도 환자 자신도 혼란을 유발할 수 있습니다. 중증 환자의 경우 환자의 병리학과 생리학을 모두 고려하는 것이 중요합니다. 예를 들어, 만성 폐쇄성 폐질환, 간질성 폐질환 또는 신경근 질환과 같은 만성 질환은 횡격막 가동성 감소를 유발할 수 있는 반면, 울혈성 건강 장애 및 낭포성 섬유증이 있는 환자는 횡격막이 비정상적으로 두꺼워질 수 있습니다 6,13. 또한, 양압 환기는 횡격막 편위(diaphragm excursion)를 감소시키고 두꺼워지는 현상을 감소시켜 초음파 측정에 영향을 미칠 수 있다18.
따라서 진료 현장에서 수행할 수 있는 횡격막 초음파를 위한 간단하고 재현 가능한 이미지 획득 프로토콜에 대한 충족되지 않은 요구가 존재합니다. 이러한 미충족 수요를 해결하기 위해 당사는 횡격막 기능 장애를 2단계 프로세스로 선별하는 증거 기반 프로토콜을 개발했습니다: 첫 번째는 정성적으로, 그 다음에는 필요한 경우 정량적으로, 두 번째 단계는 ZOA의 가장 두개골 부분의 편위를 측정하는 새로 검증된 방법을 사용하여 수행됩니다.
횡격막 운동에 대한 정성적 평가는 1970년대 초반에 문헌에 보고된 잘 정립된 기법입니다3. B-모드 초음파의 정성적 평가는 계산이 필요하지 않으며 종종 이항 답변을 제공할 수 있습니다(전체적으로 정상적인 횡격막 편위가 있는지 여부에 대한 예 또는 아니오). 질적 접근법의 변형은 여러 연구에서 테스트되었으며 편횡막 기능의 총 비대칭을 평가하는 데 유용한 것으로 밝혀졌습니다 2,3,5,6,13,18,23.
초기 정성적 선별 검사가 각 반횡격막의 기능에 대한 결정적인 데이터를 제공하는 경우, 제안된 프로토콜은 최근에 검증된 정량적 접근 방식인 ZOA의 두개골 가장 부분의 편위 측정으로 이동합니다. 이 기술은 2017년 El-Boghdadly에 의해 처음 설명되었으며 이후 2019년 Kim et al.이 상부 몸통 신경 차단 후 횡격막 기능 장애를 선별하는 데 사용했습니다19,20. 보다 최근에는 이 기술이 2023년에 테스트 및 검증되었습니다: Da Conceicao 등은 이 새로운 방법을 75명의 환자에서 DoD 편위 측정 및 횡격막 비후 분율 측정과 비교했습니다17. 저자들은 ZOA 편위의 두개골 가장 부분의 편위를 측정하는 것이 DoD 방법에 비해 양쪽 반격의 편위를 측정하는 데 훨씬 더 높은 성공을 거두었다는 것을 발견했습니다. ZOA 방법은 양측으로 100% 성공률을 보인 반면 DoD 방법은 오른쪽에서 98.7%, 왼쪽에서 35%의 시간만 횡격막 편위를 측정할 수 있었습니다. 농축 분획 방법은 두 다이어프램을 모두 측정할 수 있는 데 100% 성공한 것으로 입증되었지만, 이 방법에 의해 생성된 왼쪽 및 오른쪽 농축 분획 값은 환자 내에서 상관관계가 없으며 DoD 및 ZOA 방법을 사용하여 얻은 이탈 측정과도 상관관계가 없습니다. 두껍게 하는 분획 방법의 경우, 횡격막 기능을 평가하는 다른 방법과 피험자 내 좌측 및 우측 반격막 사이의 상관 관계가 부족하기 때문에 진단 도구로서 이 방법의 전반적인 타당성에 대한 우려가 제기됩니다.
ZOA 이탈 방법은 대부분의 공급자에게 새롭고 익숙하지 않기 때문에 몇 가지 문제 해결 제안은 성공 확률을 높이는 데 도움이 될 수 있습니다. 첫째, 이 프로토콜에 설명된 것과 같은 체계적인 접근 방식을 사용하는 것이 중요합니다. 둘째, ZOA의 초기 식별이 어려울 수 있으므로 적절한 프로브 위치를 보장하고 알려진 해부학적 랜드마크를 식별하는 것이 중요합니다. 프로브는 앞쪽과 중간 겨드랑이 라인 사이에 있어야 하며 갈비뼈 공간은 화면의 중앙에 있어야 합니다. ZOA는 특징적인 3층 모양으로 식별할 수 있으며 일반적으로 1.5-3cm(환자의 BMI에 따라 다름)의 깊이에서 발견되며 흡입 시 늑골절증각 아래에서 발견되는 경우가 많습니다 2,16. ZOA가 확인되지 않는 경우, 두 가지 가능성은 갈비뼈 그림자 뒤에 숨겨져 있거나(비디오 9) 폐가 필드로 이동하는 것에 의해 지속적으로 가려지고 있다는 것입니다19. 첫 번째 가능성은 트랜스듀서를 비스듬히 회전시켜 갈비뼈 사이의 늑간 공간과 정렬하여 고정할 수 있습니다(그림 6). 두 번째 가능성은 더 많은 꼬리 늑간 공간으로 미끄러져 들어갈 수 있습니다.
수많은 장점에도 불구하고 이 다이어프램 POCUS 프로토콜에는 몇 가지 제한 사항이 있습니다. 첫째, 프로토콜은 ZOA의 두개골 가장 부분에 대한 시각화를 요구하는데, 이는 미만성 피하 폐기종, 드레싱, 배액관, 튜브 또는 바인더가 있는 경우 불가능할 수 있습니다. 둘째, 현재까지 ZOA 편위법은 단일 연구에서 대안적 접근법에 대해서만 테스트되었습니다15. 이 단일 연구는 횡격막 POCUS에 대한 두 가지 전통적인 정량적 접근 방식에 비해 ZOA 일탈의 상대적 우수성을 입증했지만, ZOA 방법은 횡격막 기능의 형광 투시 평가와 같은 황금 표준에 대해 테스트되지 않았습니다. 이러한 황금 표준과의 비교는 ZOA 이탈 접근법에 대한 정상 및 비정상 값을 더 잘 정의하기 위해 필요합니다. 또한 이 프로토콜은 참신함을 감안할 때 아직 임상 결과와 상관관계가 없습니다. 그러나 ZOA 방법의 규범적 값이 확고하게 확립될 때까지 이 기술은 정성적 평가만으로는 불확실한 다양한 임상 상황에서 반횡격막 기능의 비대칭 정도를 정량화하는 데 여전히 유용할 수 있습니다. 셋째, 이 평가는 횡격막 기능에 대한 일반화된 정보를 제공하지만 섬유증과 같은 질병 상태에 대한 정보나 수축성의 정확한 측정에 대한 특이성이 부족합니다. 마지막으로, 이 프로토콜을 임상 실습에 성공적으로 적용하기 위해서는 기본 수준의 POCUS 지식이 필요합니다. 그러나 이러한 방법은 더 적은 측정이 필요하고 손잡이에 대한 친숙도가 낮기 때문에 이전의 POCUS 횡격막 기능 장애(DoD 이탈 및 횡격막 두꺼워짐) 측정보다 더 간단한 것으로 입증되었습니다. 또한 이 방법의 숙련도는 교육을 통해 빠르게 달성할 수 있습니다. 요약된 프로토콜 및 문제 해결 전략을 따름으로써, 진료 현장에서 사용할 수 있는 간단한 초음파 장비를 사용하는 일반 임상의가 횡격막에 대한 재현 가능한 평가를 실현할 수 있습니다.
공개
당사는 관련 공개 또는 이해 상충이 없습니다.
감사의 말
사진 촬영에 도움을 주신 Fintan Hughes 박사님께 감사드립니다.
자료
| Name | Company | Catalog Number | Comments |
| Medical Ruler | MediChoice | NA | We used Medichoice as that is what is readily available at our institution and it comes with the skin marker, however any medical ruler will work. The majority of skin markers come with a type of ruler or measurement system, but if not a separate ruler can be used. |
| Skin Marker | MediChoice | NA | We again used Medichoice as that is what is readily available at our institution and it comes with the ruler, however any standard skin marker will work. |
| Ultrasound Gel | Aquasonic | NA | Any standard gel will work. Sterile packs are not necessary but can be used on a case-by-case basis at the providers discretion. |
| Ultrasound Machine | Samsung and GE | NA | Any standard portable ultrasound machine will suffice. |
참고문헌
- Bronshteyn, Y. S., Blitz, J., Hashmi, N., Krishnan, S. Logistics of perioperative diagnostic point-of-care ultrasound: Nomenclature, scope of practice, training, credentialing/privileging, and billing. Int Anesthesiol Clin. 60 (3), 1-7 (2022).
- Osman Elew, A. N. E., Abd Alrahman, A. A. H., El Khayat, H. M. H. Diaphragmatic ultrasound: Review article. The Egyptian Journal of Hospital Medicine. 87 (1), 1006-1009 (2022).
- Boussuges, A., Rives, S., Finance, J., Bregeon, F. Assessment of diaphragmatic function by ultrasonography: Current approach and perspectives. World J Clin Cases. 8 (12), 2408-2424 (2020).
- Volpicelli, G., et al. International evidence-based recommendations for point-of-care lung ultrasound. Intensive Care Med. 38 (4), 577-591 (2012).
- Saad, M., et al. Ultrasonographic assessment of diaphragmatic function and its clinical application in the management of patients with acute respiratory failure. Diagnostics (Basel). 13 (3), 411(2023).
- Santana, P. V., Cardenas, L. Z., Albuquerque, A. L. P. Diaphragm ultrasound in critically ill patients on mechanical ventilation-evolving concepts. Diagnostics (Basel). 13 (6), 1116(2023).
- Petrof, B. J. Diaphragm weakness in the critically ill: Basic mechanisms reveal therapeutic opportunities. Chest. 154 (6), 1395-1403 (2018).
- Chu, S. E., et al. Point-of-care application of diaphragmatic ultrasonography in the emergency department for the prediction of development of respiratory failure in community-acquired pneumonia: A pilot study. Front Med. 9, 960847(2022).
- Suttapanit, K., Wongkrasunt, S., Savatmongkorngul, S., Supatanakij, P. Ultrasonographic evaluation of the diaphragm in critically ill patients to predict invasive mechanical ventilation. J Intensive Care. 11 (1), 40(2023).
- Vivier, E., et al. Diaphragm ultrasonography to estimate the work of breathing during non-invasive ventilation. Intensive Care Med. 38 (5), 796-803 (2012).
- Eduardo Garrido-Aguirre, S. aN. S. Diaphragmatic ultrasonography, a novel approach in critical care. Ultrasound Q. 36, 54-58 (2020).
- Sferrazza Papa, G. F., et al. A review of the ultrasound assessment of diaphragmatic function in clinical practice. Respiration. 91 (5), 403-411 (2016).
- Santana, P. V., Cardenas, L. Z., Albuquerque, A. L. P., Carvalho, C. R. R., Caruso, P. Diaphragmatic ultrasound: A review of its methodological aspects and clinical uses. J Bras Pneumol. 46 (6), e20200064(2020).
- Qian, Z., Yang, M., Li, L., Chen, Y. Ultrasound assessment of diaphragmatic dysfunction as a predictor of weaning outcome from mechanical ventilation: A systematic review and meta-analysis. BMJ Open. 8 (9), e021189(2018).
- Kharma, N. Dysfunction of the diaphragm: Imaging as a diagnostic tool. Curr Opin Pulm Med. 19 (4), 394-398 (2013).
- Tsui, J. J., Tsui, B. C. A novel systematic abc approach to diaphragmatic evaluation (abcde). Can J Anaesth. 63 (5), 636-637 (2016).
- Da Conceicao, D., et al. Validation of a novel point-of-care ultrasound method to assess diaphragmatic excursion. Reg Anesth Pain Med. 49 (11), 800-804 (2023).
- Haaksma, M. E., et al. EXpert consensus on diaphragm ultrasonography in the critically ill (EXODUS): A delphi consensus statement on the measurement of diaphragm ultrasound-derived parameters in a critical care setting. Crit Care. 26 (1), 99(2022).
- El-Boghdadly, K., Goffi, A., Chan, V. Point of care diaphragmatic ultrasound made easy. Can J Anaesth. 64 (3), 327-328 (2017).
- Kim, D. H., et al. Superior trunk block: A phrenic-sparing alternative to the interscalene block: A randomized controlled trial. Anesthesiology. 131 (3), 521-533 (2019).
- Bellissimo, C. A., Morris, I. S., Wong, J., Goligher, E. C. Measuring diaphragm thickness and function using point-of-care ultrasound. J Vis Exp. 201, e65431(2023).
- Goligher, E. C., et al. Measuring diaphragm thickness with ultrasound in mechanically ventilated patients: feasibility, reproducibility and validity. Intensive Care Med. 41 (4), 642-649 (2015).
- Pereira, R. O. L., et al. Point-of-care lung ultrasound in adults: Image acquisition. J Vis Exp. (193), e64722(2023).
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유