Method Article
כריתה רדיקלית לפרוסקופית מלאה של כולנגיוקרצינומה פריהילרית מסוג IIIb
In This Article
Summary
כולנגיוקרצינומה פריהילרית (pCCA) הוא גידול ממאיר ואגרסיבי ביותר, כאשר כריתה רדיקלית היא הטיפול המרפא היחיד הזמין. עם התקדמות מתמשכת בטכניקות ומכשירים לפרוסקופיים, ניתוח רדיקלי לפרוסקופי ל-pCCA נחשב כיום לבטוח ואפשרי מבחינה טכנית. עם זאת, בשל המורכבות הגבוהה של הניתוח והיעדר תמיכה קלינית מבוססת ראיות, ניתוח רדיקלי לפרוסקופי לסוג IIIb pCCA מבוצע רק בכמה מרכזי כבד גדולים. ההנחיות הנוכחיות ממליצות על כריתת חצי הכבד השמאלית בשילוב עם כריתת אונה זנבית מלאה וכריתת לימפה סטנדרטית לכריתת pCCA מסוג IIIb. לכן, במאמר זה, אנו מספקים תיאור מפורט של השלבים הכירורגיים והנקודות הטכניות של כריתת חצי כבד שמאלית לפרוסקופית מלאה בשילוב עם כריתת אונה זנבית מלאה, כריתת לימפה אזורית ואנסטומוזה של צינור הכבד הימני בחולים עם סוג IIIb pCCA, תוך שימוש בטכנולוגיית ניווט פלואורסצנטי כדי לשפר את הדיוק והבטיחות הכירורגיים. על ידי הקפדה על הליכים כירורגיים סטנדרטיים וטכניקות מדויקות תוך ניתוחיות, אנו מציעים אמצעי יעיל לשיפור תוצאות המטופלים.
Abstract
כולנגיוקרצינומה פריהילרית (pCCA) הוא גידול ממאיר ואגרסיבי ביותר, כאשר כריתה רדיקלית היא הטיפול המרפא היחיד הזמין. עם התקדמות מתמשכת בטכניקות ומכשירים לפרוסקופיים, ניתוח רדיקלי לפרוסקופי ל-pCCA נחשב כיום לבטוח ואפשרי מבחינה טכנית. עם זאת, בשל המורכבות הגבוהה של הניתוח והיעדר תמיכה קלינית מבוססת ראיות, ניתוח רדיקלי לפרוסקופי לסוג IIIb pCCA מבוצע רק בכמה מרכזי כבד גדולים. ההנחיות הנוכחיות ממליצות על כריתת חצי הכבד השמאלית בשילוב עם כריתת אונה זנבית מלאה וכריתת לימפה סטנדרטית לכריתת pCCA מסוג IIIb. לכן, במאמר זה, אנו מספקים תיאור מפורט של השלבים הכירורגיים והנקודות הטכניות של כריתת חצי כבד שמאלית לפרוסקופית מלאה בשילוב עם כריתת אונה זנבית מלאה, כריתת לימפה אזורית ואנסטומוזה של צינור הכבד הימני בחולים עם סוג IIIb pCCA, תוך שימוש בטכנולוגיית ניווט פלואורסצנטי כדי לשפר את הדיוק והבטיחות הכירורגיים. על ידי הקפדה על הליכים כירורגיים סטנדרטיים וטכניקות מדויקות תוך ניתוחיות, אנו מציעים אמצעי יעיל לשיפור תוצאות המטופלים.
Introduction
כולנגיוקרצינומה פריהילרית (pCCA), הידועה גם בשם גידול קלצקין, תוארה לראשונה על ידי ג'רלד קלצקין והוא גידול ממאיר המופיע באפיתל צינור המרה במפגש צינורות הכבד הימני והשמאלי1. מחלה זו ממאירה ואגרסיבית מאוד, ולעתים קרובות מתבטאת בצהבת וכולנגיטיס בשלבים מתקדמים. למרות ההתקדמות באבחון ובטיפול, הפרוגנוזה ל-pCCA נותרה גרועה, כאשר כריתה כירורגית רדיקלית היא עדיין הגישה היחידה בעלת פוטנציאל ריפוי. ניתוחים כאלה כוללים בדרך כלל כריתת כבד נרחבת, כריתת דרכי מרה וכריתת לימפה אזורית2. מטרת הניתוח היא להשיג כריתת R0, המשפרת משמעותית את שיעורי ההישרדות של המטופלים 3,4. עם זאת, האנטומיה המורכבת של אזור ההילר והקרבה של הגידול למבני כלי דם חיוניים הופכים את הניתוחים הללו למאתגרים ביותר.
בשנים האחרונות, הופעתה של הטכנולוגיה הלפרוסקופית חוללה מהפכה באונקולוגיה הכירורגית, ומציעה יתרונות פוטנציאליים כגון הפחתת סיבוכים סביב הניתוח, שהות קצרה יותר בבית החולים והחלמה מהירה יותר 5,6,7. עם זאת, היישום של ניתוח לפרוסקופי ב-pCCA, במיוחד עבור מקרים מסוג IIIb, נותר מוגבל, עם דיווחים מעטים בלבד זמינים 3,8. זה נובע בעיקר מהקושי הטכני בהשגת שוליים נאותים וביצוע שחזורים מורכבים של המרה וכלי הדם באופן לפרוסקופי9. ההנחיות הנוכחיות ממליצות על כריתת חצי הכבד השמאלי בשילוב עם כריתת אונה זנבית מלאה וכריתת לימפה מתוקננת לכריתת סוג IIIb pCCA 4,10,11,12. עם זאת, עדויות התומכות בשימוש בשיטות לפרוסקופיות לניתוח נרחב זה עדיין מצטברות.
מחקר זה מציג את הכריתה הרדיקלית הלפרוסקופית המלאה של סוג IIIb pCCA. אנו שואפים לפרט את הטכניקות והשלבים העיקריים של ניתוח זה, כולל כריתת חצי הכבד השמאלית, כריתת אונה זנבית מלאה, כריתת לימפה אזורית ו-Roux-en-Y hepaticojejunostomy. על ידי שיתוף פרוטוקול זה, אנו מקווים לתרום לראיות התומכות בהיתכנות ובבטיחות של שיטות לפרוסקופיות בטיפול ב-pCCA מסוג IIIb, ובסופו של דבר לשפר את תוצאות המטופלים.
Protocol
המחקר עוקב אחר ועדת האתיקה של המחקר בבני אדם של בית החולים המסונף השני של אוניברסיטת נאנצ'אנג. הסכמה מדעת בכתב התקבלה מהמטופל לפני הניתוח.
הערה: המטופל היה גבר בן 65 שהציג תלונה עיקרית של "צהבת כללית וגרד במשך שבועיים". סריקת טומוגרפיה ממוחשבת (CT) בבית חולים חיצוני חשפה מסת צינור מרה פריהילרית עם הרחבת צינור המרה התוך-כבדית. המכשירים והציוד הכירורגיים המשמשים מפורטים בטבלת החומרים.
1. הכנה טרום ניתוחית
- בצע בדיקות דם שגרתיות לפני הניתוח, כולל ספירת דם מלאה, בדיקות תפקודי כבד וכליות, פרופיל קרישה וסמני גידול בסרום.
- קחו דגימות דם, שלחו אותן למעבדה לבדיקות דם שונות ודווחו על התוצאות.
הערה: בדיקות תפקודי כבד הראו עלייה בבילירובין הכולל (230.8 מיקרומול/ליטר) וירידה באלבומין (35.7 גרם/ליטר). בדיקות סמני גידול בסרום חשפו אנטיגן פחמימות אנטיגן פחמימות מוגבר 199 (184.46 U/mL)4,12.
- קחו דגימות דם, שלחו אותן למעבדה לבדיקות דם שונות ודווחו על התוצאות.
- בצע אלקטרוקרדיוגרמה טרום ניתוחית (ECG), CT בטן, הדמיית תהודה מגנטית (MRI) של הבטן, CT חזה ובדיקות רלוונטיות אחרות 4,12.
הערה: במחקר זה, המטופל עבר סריקת CT בטן עם ובלי ניגודיות במחלקת הרדיולוגיה. הסריקה הראתה מסה באזור הפריהילרי ללא מעורבות של כלי הדם שמסביב, מה שמרמז על כולנגיוקרצינומה עם חסימה (איור 1). MRI עם ובלי ניגודיות ותהודה מגנטית כולנגיופנקראטוגרפיה הדגימה מסה בצינור המרה הפריהילרי ובפרנכימת הכבד הסמוכה עם הרחבת צינור המרה התוך-כבדי ובלוטות לימפה פריהילריות מוגדלות, מה שמעיד על נגע ניאופלסטי (איור 1).
2. הליך כירורגי
- יש לתת הרדמה כללית עם אינטובציה של קנה הנשימה, חומרים תוך ורידיים ואינהלציוניים. מקם את המטופל שוכב כשראשו מורם ורגליו פשוקות. בצע חיטוי שגרתי באמצעות תמיסת פובידון-יוד.
הערה: המנתח הראשי עומד בצד ימין של המטופל, העוזר בצד שמאל ומחזיק המצלמה בין רגלי המטופל (איור 2). - בצע חתך אורכי של כ-1 ס"מ בטבור, הכנס מחט Veress ונפח CO2 כדי לשמור על לחץ תוך בטני של 12 מ"מ כספית. הכנס טרוקר 10 מ"מ ולפרוסקופ 30° . לאחר אישור שאין גרורות מרוחקות באמצעות לפרוסקופיה, הנח את הטרוקרים הכירורגיים כפי שמוצג באיור 2.
- נתח את העורק הציסטי ואת הצינור הציסטי, ואז המשך בהסרה לאחור של כיס המרה. השתמש באזמל אולטראסוני כדי לנתח, לנייד ולהשעות את עורק הכבד המשותף (CHA), עורק התריסריון (GDA), עורק הכבד התקין (PHA) ועורקי הכבד השמאלי (LHA) (נותן את עורק הכבד האמצעי (MHA)) ועורקי הכבד הימני (RHA). קשרו וחלקו את עורקי הקיבה הימניים (RGA) ו-LHA (איור 3).
- חצו את צינור המרה המשותף (CBD) בגבול העליון של הלבלב ושלחו את השוליים הדיסטליים לפתולוגיה של חתך קפוא כדי לאשר שוליים שליליים.
- השתמש באזמל קולי כדי לנתח, לנייד ולהשעות את וריד הפורטל (PV). הסר את קבוצות צינור המרה ובלוטות הלימפה החוץ-כבדיות 8, 12 ו-13 en לאורך ה-PV לכיוון הילום הכבד, והשיג שלד של רצועת הכבד-תריסריון.
- קשר וחלקו את הענף השמאלי של וריד הפורטל (LPV) ואת ענפי וריד הפורטל של האונה הזנבית.
- לנתח את רצועות הכבד השמאליות ולחלק את ורידי הכבד הקצרים של האונה הזנבית, תוך תיחום ברור של קו התיחום (קו איסכמי) בין אונות הכבד הימנית והשמאלית.
- לאחר סימון קו התיחום, ודא שגבול הקרינה תואם לקו האיסכמי באמצעות דימות פלואורסצנטי (איור 4 ואיור 5).
הערה: כאן נעשה שימוש בשיטת צביעה שלילית, עם אינדוציאנין ירוק הניתן באמצעות הזרקה תוך ורידית היקפית במינון של 0.25 מ"ג13,14.
- חסום לסירוגין את ה-PV הראשי באמצעות תמרון פרינגל15. השתמש באזמל קולי כדי לחצות את פרנכימת הכבד לאורך קו התיחום, ולאחר מכן לאורך מישור וריד הכבד האמצעי (MHV), תוך הקפדה על חלוקת ענפי V4b ו-V4a שלו.
הערה: חולים עם שוליים חיוביים בכבד עשויים לשקול לעבור כריתת כבד שמאלית מורחבת (LH), הכוללת כריתה מלאה של תא המטען הראשי של ה-MHV והחלקים השמאליים של מקטעים 5 ו-8. גישה זו עשויה לשפר את שיעורי ההישרדות16. - לחצות את צינור הכבד הימני כ -1 ס"מ מהגידול ולשלוח את השוליים הפרוקסימליים לפתולוגיה של חתך קפוא כדי לאשר שוליים שליליים.
- בצע ניתוח חתך קפוא תוך ניתוחי של שולי צינור הכבד הפרוקסימלי מספר פעמים לפי הצורך כדי להבטיח כריתת R0. אם צינור הכבד הימני מחולק באופן נרחב, שקול שחזור דרכי מרה או הפטיקו-ג'ונוסטומיה כפולה של דרכי המרה הקדמיות והאחוריות הימניות.
- לחצות את וריד הכבד השמאלי (LHV) באמצעות מהדק חותך ליניארי אנדוסקופי (ENDO-GIA). כרתו לחלוטין את חצי הכדור השמאלי ואת כל האונה הזנבית, והניחו את הדגימה בשקית שליפה (איור 6).
- רוחביים את הג'ג'ונום כ -20 ס"מ דיסטלי לרצועה של טריץ. הרם את הלולאה הדיסטלית האחורית למעי הגס לאנסטומוזה מקצה לצד עם צינור הכבד הימני, באמצעות תפרים רציפים לדפנות הקדמיות והאחוריות (איור 7). בצע jejunojejunostomy מצד לצד כ -45 ס"מ דיסטלי לצינור הכבד הימני - אנסטומוזיס ג'ג'ונלי.
- השקו את חלל הבטן במים מזוקקים סטריליים. בדוק היטב את השדה הניתוחי לאיתור דימום פעיל, דליפות מרה ופציעות בענפי צד במערכת העיכול. הניחו צינורות ניקוז בחלק הכבד השמאלי ובנקב של וינסלו.
- הארך את חתך הטבור בכ-5 ס"מ ונתח את דופן הבטן שכבה אחר שכבה כדי לאחזר את הדגימה. ודא את ספירת המכשירים הכירורגיים והגזה. הסר את המכנסיים בראייה ישירה. סגור את החתך בדופן הבטן עם תפרים נספגים 2-0 קטועים להשלמת הניתוח.
3. טיפול לאחר הניתוח
- העבר את המטופל בבטחה בחזרה למחלקה לאחר שהמטופל חוזר להכרה.
- יש לתת אנטיביוטיקה תוך ורידית, אומפרזול ותמיכה תזונתית לאחר הניתוח.
- התחל דיאטה נוזלית ביום השלישי לאחר הניתוח לאחר שהמטופל מעביר גזים.
- הסר את צינורות ניקוז הבטן בימיםה-4 וה-13 שלאחר הניתוח.
תוצאות
הניתוח התקדם בצורה חלקה, ופתולוגיה של חתך קפוא תוך ניתוחי הראתה שוליים שליליים הן בדרכי המרה הדיסטליות והן בפרוקסימליות. לאורך כל ההליך, הסימנים החיוניים של המטופל נותרו יציבים, וההרדמה הייתה יעילה. הפעולה נמשכה 360 דקות, כאשר זמן חסימת ה-PV הסתכם ב-60 דקות (15 דקות + 5 דקות × 4 פעמים). איבוד הדם תוך הניתוחי היה 400 מ"ל, והמטופל קיבל 2 יחידות של תאי דם אדומים מפריעים לויקוציטים ו-600 מ"ל פלזמה קפואה טרייה. פלטפוס לאחר הניתוח נצפה 72 שעות לאחר הניתוח. לא היו סיבוכים, כגון דימום בבטן, דליפת מרה, זיהום בבטן או זיהום בחתך. האשפוז לאחר הניתוח היה 14 יום. ניתוח היסטופתולוגי משובץ פרפין לאחר הניתוח הראה אדנוקרצינומה מרה מובחנת בינונית המערבת רקמת כבד סמוכה, ללא פלישה מוגדרת לכלי הדם ושולי כבד שליליים. שש עשרה בלוטות לימפה הוסרו, מבלי שזוהו גרורות. הגידול הוגדר כ-pT2bN0M0, שלב II (טבלה 1). סריקת CT חודש לאחר הניתוח הראתה כריתה מוצלחת של הגידול ללא הישנות או גרורות ניכרות (איור 8).
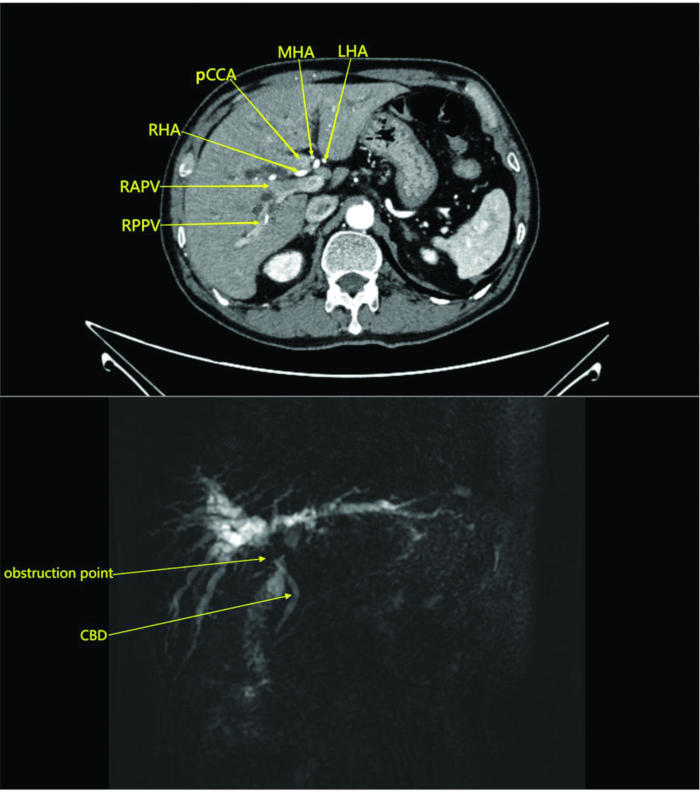
איור 1: סריקת CT בטן ותמונות פאזה עורקית משופרות ניגודיות של המטופל. התמונות חושפות מסה בהילום הכבד ללא פלישה לכלי הדם שמסביב, מה שמרמז על כולנגיוקרצינומה עם חסימה. קיצורים: RAPV: ענף קדמי ימני של וריד הפורטל; RPPV: ענף אחורי ימני של וריד הפורטל; CBD: צינור מרה משותף; RHA: עורק כבד ימני; pCCA: כולנגיוקרצינומה פריהילרית; MHA: עורק הכבד האמצעי; LHA: עורק הכבד השמאלי. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 2: מיקום המנתח ומיקום הטרוקר. המנתח עומד כפי שמוצג באיור, כאשר הטרוקרים מונחים בחלל הצפק במיקומים המצוינים בתמונה. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
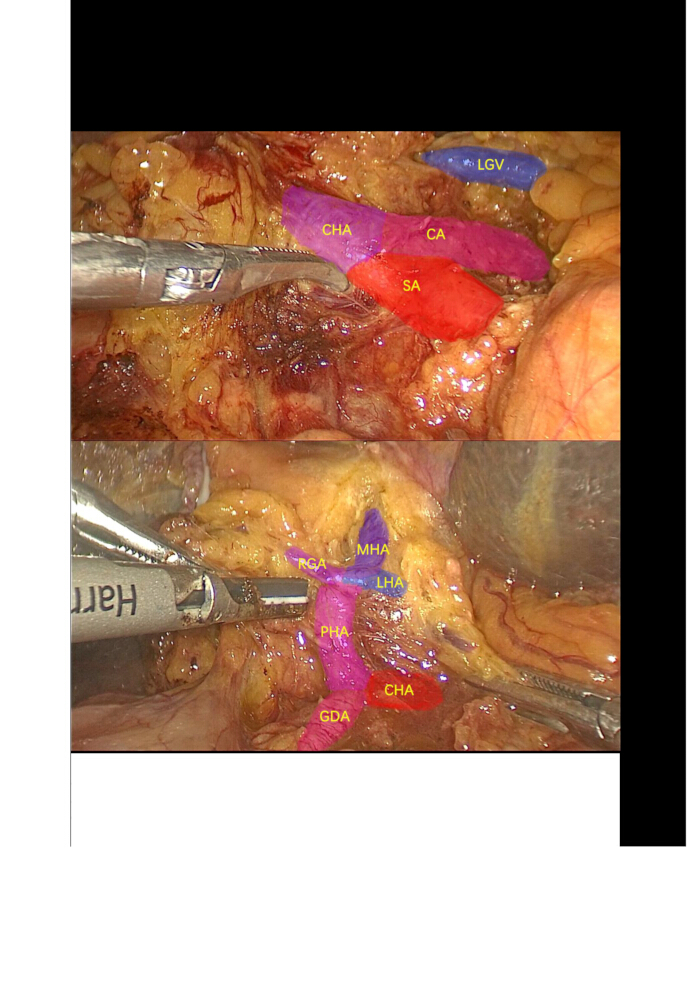
איור 3: דיסקציה של בלוטות הלימפה. דיסקציה ובידוד של עורק תא המטען צליאק, עורק הטחול, עורק הכבד המשותף, עורק התריסריון, עורק הכבד התקין, עורק הקיבה הימני, עורק הכבד השמאלי, עורק הכבד האמצעי ובלוטות הלימפה שמסביב. קיצורים: CA: עורק צליאק; SA: עורק הטחול; LGV: וריד קיבה שמאלי; CHA: עורק כבד משותף; GDA: עורק קיבתי-תריסריון; PHA: עורק כבד תקין; LHA: עורק כבד שמאלי; MHA: עורק הכבד האמצעי; RGA: עורקי קיבה ימניים. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 4: דיסקציה של האונה הזנבית. האונה הזנבית נותחה לאורך הווריד הנבוב התחתון (IVC) מהזנב לכיוון הגולגולת ומשמאל לצד ימין. כשהגיעו לצד הימני של ה-IVC, הכבד השמאלי הורם, וחשף את ה-IVC, ענף הפרקאבל, ענף התהליך ואונה שפיגל משמאל לימין. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
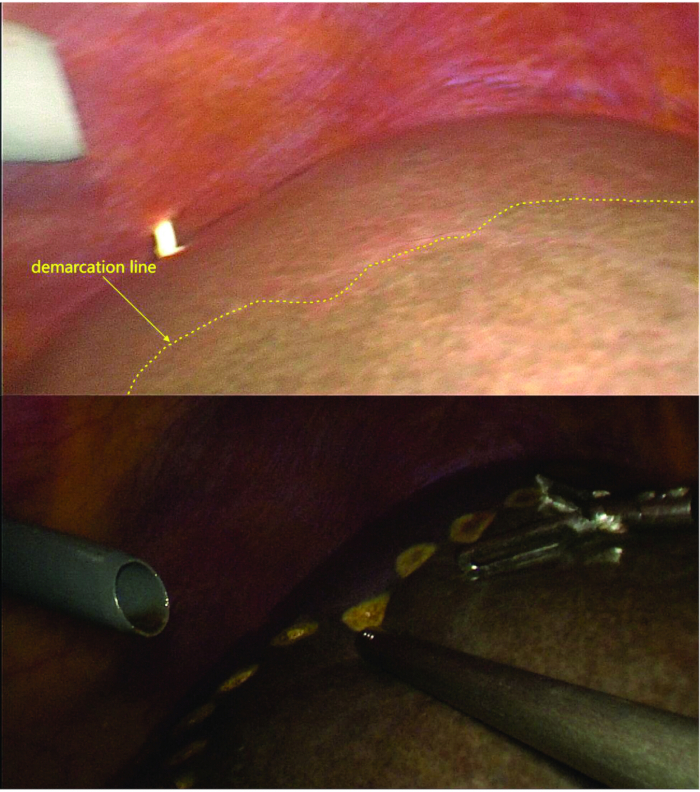
איור 5: סימון קו התיחום. לאחר קשירה וחתך של ענף LPV, ענף וריד פורטל האונה הזנבית וורידי הכבד הקצרים, נראה קו התיחום בין ההמיליבר השמאלי והימני. תחת פלואורוסקופיה, קו התיחום שנצפה מיישר קו עם הקו האיסכמי. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
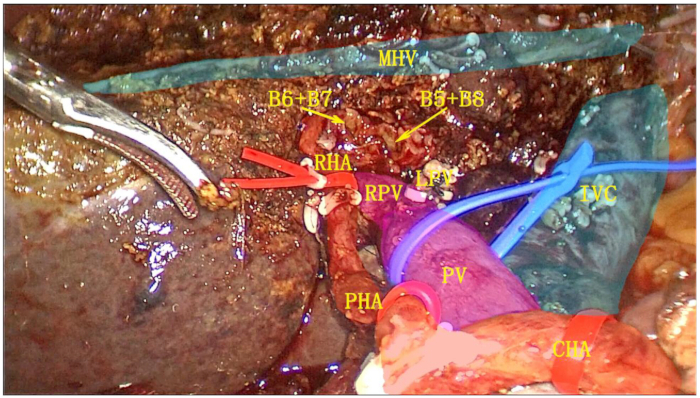
איור 6: משטח חיתוך לאחר ניתוח לאחר כריתת חצי הכבד השמאלית בשילוב עם כריתת אונה זנבית מלאה. כיס המרה, הרצועה הכבדית-תריסריון, חצי הכבד השמאלי והאונה הזנבית השלמה נכרתו כיחידה אחת. קיצורים: RPV: ענף ימני של וריד הפורטל; IVS: וריד נבוב נחות; MHV: וריד הכבד האמצעי; RHA: עורק כבד ימני; PV: וריד פורטל; PHA: עורק כבד תקין; CHA: עורק כבד משותף. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 7: מבט לאחר הניתוח של כריתת pCCA. ה-MHV חשוף במלואו, והקירות האחוריים והקדמיים של צינור הכבד הימני עוברים אנסטומוזה לג'ג'ונל באופן רציף. קיצורים: MHV: וריד הכבד האמצעי. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
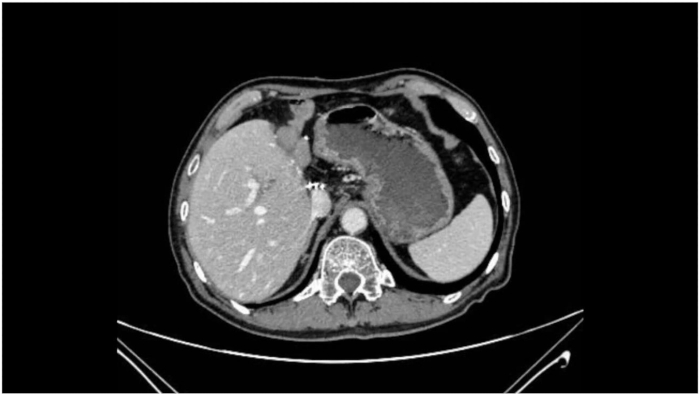
איור 8: סריקת CT לאחר הניתוח. סריקת ה-CT שלאחר הניתוח מדגימה כריתה מוצלחת של הגידול ללא הישנות או גרורות ניכרות. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| זמן פעולה (דקות) | 360 |
| איבוד דם תוך ניתוחי (מ"ל) | 400 |
| עירוי דם תוך ניתוחי (מ"ל) | 1000 |
| זמן חסימת PV (דקות) | 60 |
| פלטפוס ראשון (h) | 72 |
| דיאטה נוזלית ראשונה לאחר הניתוח (ימים) | 3 |
| שהות בבית חולים לאחר הניתוח (ימים) | 14 |
| סיבוכים לאחר הניתוח (כן/לא) | לא |
| דימום (כן/לא) | לא |
| דליפת מרה (כן/לא) | לא |
| זיהום בבטן (כן/לא) | לא |
| זיהום בחתך (כן/לא) | לא |
| תוצאה פתולוגית | אדנוקרצינומה של המרה |
| בידול | מתון |
| שלב TNM | pT2bN0מ0 |
| שלב AJCC | השני |
טבלה 1: תוצאות הניתוח של המטופל.
Discussion
pCCA הוא גידול ממאיר נפוץ של דרכי המרה, כאשר כריתה כירורגית רדיקלית היא הטיפול המרפא הפוטנציאלי היחיד2. ניתוח רדיקלי מסורתי ל-pCCA דורש בדרך כלל חתך בבטן של 20-30 ס"מ, וכתוצאה מכך טראומה כירורגית משמעותית. חתכים גדולים גורמים לרוב לכאבים ניכרים לאחר הניתוח, המשפיעים על נוחות המטופל והחלמתו, ובכך מאריכים את השהות בבית החולים 5,6,7. למעט כמה pCCA מסוג I שיכולים לעבור כריתה מקומית של צינור המרה ואנסטומוזיס מרה-אנטרי, סוגים אחרים דורשים כריתת כבד, כולל כריתה מלאה של אונה זנבית11. עם זאת, שדה הראייה בניתוחים פתוחים מסתמך בעיקר על הדמיה ישירה על ידי המנתח, שהיא מוגבלת, במיוחד כאשר מטפלים במבנים עמוקים. לעומת זאת, הטכנולוגיה הלפרוסקופית מאפשרת הדמיה ישירה בהגדלה ובזוויות משתנות, מה שמקל על זיהוי מבנים אנטומיים ומאפשר פעולות מדויקות ובטוחות יותר. בנוסף, הטכנולוגיה הלפרוסקופית מאפשרת חקירה זעיר פולשנית, ועשויה למנוע לפרוטומיות מיותרות בחולים עם גרורות סמויות של pCCA17.
מחקרים הראו כי לפרוסקופיה בניתוחי כבד ומרה מציעה יתרונות פוטנציאליים כגון הפחתת סיבוכים סביב הניתוח, שהות קצרה יותר בבית החולים והחלמה מהירה יותר18,19. עם ההתקדמות המתמשכת של טכנולוגיה ומכשירים לפרוסקופיים, ניתוח רדיקלי לפרוסקופי ל- pCCA יושם בהדרגה קלינית. בשנת 2011, הונג יו ועמיתיו דיווחו לראשונה על ניתוח רדיקלי לפרוסקופי עבור 14 מקרים של סוג I ו-II pCCA20. בשנת 2020, Ratti et al.21סיפקו את הראיות הראשונות להשוואה בין ניתוח פתוח לניתוח זעיר פולשני (MIS) באמצעות ניתוח התאמת ציון נטייה. במחקר שנערך היטב זה, המחקר הראה תוצאות דומות בין ניתוחים פתוחים ללפרוסקופיים21. במהלך העשור האחרון, היו דיווחים על ניתוחים רדיקליים לפרוסקופיים ל-pCCA, אך רובם הם מחקרים רטרוספקטיביים עם ראיות לא מספיקות. ההנחיות הנוכחיות ממליצות על חקירה לפרוסקופית וביופסיה עבור חלק מ-pCCA17. מחקרים לא הראו הבדלים משמעותיים בשיעורי כריתת R0, הישרדות כוללת (OS), הישרדות ללא מחלה (DFS) וסיבוכים בין ניתוח רדיקלי פתוח ללפרוסקופי עבור pCCA 22,23,24. יתרה מכך, הכנסת טכנולוגיית הדמיה פלואורסצנטית לפרוסקופית שיפרה עוד יותר את הדיוק והבטיחות של הניתוחים. טכנולוגיה זו משתמשת בצבעים פלואורסצנטיים המופצים במיוחד ברקמות, ומספקים הדמיה בזמן אמת באמצעות מערכת מצלמות פלואורסצנטיות. זה עוזר למנתחים להבחין בגבולות בין גידול לרקמות נורמליות בצורה ברורה יותר25,26. בכריתת כבד אנטומית, טכנולוגיית הדמיה פלואורסצנטית מסייעת למנתחים לשרטט את גבולות מקטעי כריתת הכבד בצורה מדויקת יותר. הוא מדגים שיעור זיהוי גבוה יותר של נגעי כבד שטחיים בהשוואה להדמיה קונבנציונלית, ובכך מגדיל את יסודיות הכריתה ואת קצב הכריתה R0, ובסופו של דבר משפר את הרדיקליות האונקולוגית של הניתוח27,28. עם זאת, בחולים עם שחמת, שיעור החיוביים השגויים גבוה יותר, ויכול להתרחש צביעת גבול פלואורסצנטית. ככל שמנתחי כבד ממשיכים לחקור ולצבור ניסיון בתחום זה, ההיתכנות והבטיחות של גישה כירורגית זו אומתו עוד יותר.
ניתוח רדיקלי מסורתי לסוג IIIb pCCA כולל כריתת חצי הכבד השמאלית בשילוב עם כריתה מלאה של אונת הזנב ודיסקציה סטנדרטית של בלוטות הלימפה. הגישה מחולקת בדרך כלל לגישות צד שמאל וצד ימין. הגישה השמאלית כוללת תחילה דיסקציה של בלוטות הלימפה הסמוכות לעורק הכבד המשותף, ואחריה בלוטות הלימפה ברצועה הכבד-תריסריון ובשוליים האחוריים של הלבלב. הגישה הימנית מתחילה בבלוטות הלימפה בשוליים האחוריים של הלבלב, ואחריה בלוטות הלימפה של רצועות הכבד והתריסריון ובלוטות הלימפה הסמוכות לעורק הכבד המשותף. ניתן להתאים את רצף הדיסקציה למאפייני הניתוח הלפרוסקופי ולהרגלי המנתח, ולבחור את רצף דיסקציה של בלוטות הלימפה האזוריות המתאים והסטנדרטי על סמך מבנים אנטומיים תוך ניתוחיים.
עבור מטופל זה, הדמיה טרום ניתוחית לא חשפה סימנים לגרורות בבלוטות הלימפה. לכן, אימצנו את הגישה השמאלית הקונבנציונלית, וניתחנו ברצף את בלוטות הלימפה הסמוכות לעורק הכבד המשותף, הרצועה הפטודואודניאלית והשוליים האחוריים של הלבלב מהצד הזנבי לצד הגולגולת. שולי צינור המרה הדיסטלי נכרתו ונשלחו לפתולוגיה של חתך קפוא תוך ניתוחי, שאישרה שוליים שליליים. לאחר מכן ביצענו כריתת חצי הכבד השמאלי בשילוב עם כריתה מלאה של האונה הזנבית וכרתנו את שולי צינור המרה הפרוקסימליים, שהראו גם שוליים שליליים בפתולוגיה של חתך קפוא תוך ניתוחי, והשגנו כריתה R0.
מחקרים הראו כי לחולים עם pCCA שהגיעו לכריתת R0 יש OS ו-DFS טובים יותר באופן משמעותי בהשוואה לאלו עם כריתת R1. ההנחיות הנוכחיות מצביעות גם על כך שהשגת כריתת R0 באמצעות כריתת כבד סגמנטלית בשילוב עם כריתה מלאה של האונה הזנבית ודיסקציה סטנדרטית של בלוטות הלימפה היא קריטית. עם זאת, בשל קשיים טכניים וראיות לא מספיקות, רק כמה מרכזי כבד בנפח גבוה מבצעים כיום ניתוחים רדיקליים לפרוסקופיים ל-pCCA, כאשר רוב הדיווחים מגיעים ממדינות המזרח22. בנוסף, בשלבים המוקדמים של פיתוח טכנולוגיה זו נדרשים זמני פעולה ארוכים יותר ועקומת למידה תלולה, שהם מגבלות של טכניקה זו. נכון לעכשיו, אין מחקרים המציינים את הזמן ומספר הניתוחים הנדרשים למנתחים כדי לשלוט בהליך מורכב זה. ההנחיה היחידה מגיעה מקבוצת המומחים לנורמות תפעוליות של כריתה רדיקלית לפרוסקופית של כולנגיוקרצינומה פריהילרית בסין, המציעה כי עקומת הלמידה לביצוע כריתת כבד לפרוסקופית וכריתת לבלב לפרוסקופית צריכה לכלול יותר מ-50 מקרים כל אחד. הנתונים הקיימים עדיין אינם מספיקים כדי להדגים את עליונותה של טכניקה אחת על פני אחרת או כדי להשוות תוצאות לשיטות פתוחות. לכן, אנו ממליצים לצוות מומחה של מנתחים זעיר פולשניים במרכזי כבד גדולים, לאחר התגברות על עקומת הלמידה, לבחור באופן סלקטיבי מקרים מתאימים (ללא התוויות נגד לכריתה רדיקלית לפרוסקופית סטנדרטית או פתוחה של pCCA, וללא פלישה לווריד הפורטלי או לעורק הכבד). על המנתחים לנסות תחילה ניתוחים רדיקליים לפרוסקופיים עבור pCCA מסוג I וסוג II לפני שהם מתקדמים להליכים לפרוסקופיים מסוג IIIb. גישה זו תסייע להבטיח תוצאות בטוחות לאחר הניתוח, כריתה מספקת של הגידול וזיהוי וניהול מתאימים של סיבוכים פוטנציאליים.
Disclosures
למחברים אין מה לחשוף.
Acknowledgements
מאמר זה נתמך על ידי מימון מהקרן הלאומית למדעי הטבע של סין (82060454), תוכנית המחקר והפיתוח המרכזית של מחוז ג'יאנגשי בסין (20203BBGL73143), ופרויקט הכשרת כישרונות מובילים ברמה גבוהה ומיומנויות גבוהות של מחוז ג'יאנגשי (G/Y3035).
Materials
| Name | Company | Catalog Number | Comments |
| 5-mm trocar | CANWELL MEDICAL Co., LTD | 179094F | Sterile, ethylene oxide sterilized, disposable |
| 12-mm trocar | CANWELL MEDICAL Co., LTD | NB12STF | Sterile, ethylene oxide sterilized, disposable |
| Absorbable Sutures | America Ethicon Medical Technology Co., LTD | W8557/W9109H/VCPB839D | Sterile, ethylene oxide sterilized, disposable |
| Alligaclip Absorbable Ligating Clip | Hangzhou Sunstone Technology Co., Ltd. | K12 | Sterile, ethylene oxide sterilized, disposable |
| Endoscopic linear cutting stapler | America Ethicon Medical Technology Co., LTD | ECR60W/PSEE60A | Sterile, ethylene oxide sterilized, disposable |
| Non-absorbable polymer ligature clip | Greiner Bio-One Shanghai Co., Ltd. | 0301-03M04/0301-03L04/0301-03ML02 | Sterile, ethylene oxide sterilized, disposable |
| NonAbsorbable Sutures | America Ethicon Medical Technology Co., LTD | EH7241H/EH7242H | Sterile, ethylene oxide sterilized, disposable |
| Ultrasonic scalpel | America Ethicon Medical Technology Co., LTD | HARH36 | Sterile, ethylene oxide sterilized, disposable |
References
- Klatskin, G. Adenocarcinoma of the hepatic duct at its bifurcation within the porta hepatis: An unusual tumor with distinctive clinical and pathological features. Am J Med. 38 (2), 241-256 (1965).
- Cillo, U., et al. Surgery for cholangiocarcinoma. Liver Int. 39 Suppl 1 (Suppl Suppl 1), 143-155 (2019).
- Jingdong, L., et al. Minimally invasive surgery for hilar cholangiocarcinoma: A multicenter retrospective analysis of 158 patients. Surg Endosc. 35 (12), 6612-6622 (2021).
- Vogel, A., et al. Biliary tract cancer: Esmo clinical practice guideline for diagnosis, treatment and follow-up. Ann Oncol. 34 (2), 127-140 (2023).
- Giannini, A., et al. The great debate: Surgical outcomes of laparoscopic versus laparotomic myomectomy. A meta-analysis to critically evaluate current evidence and look over the horizon. Eur J Obstet Gynecol Reprod Biol. 297, 50-58 (2024).
- Hakkenbrak, N. A. G., Jansma, E. P., Van Der Wielen, N., Van Der Peet, D. L., Straatman, J. Laparoscopic versus open distal gastrectomy for gastric cancer: A review and meta-analysis. Surgery. 171 (6), 1552-1561 (2022).
- Macacari, R. L., et al. Laparoscopic vs. Open left lateral sectionectomy: An update meta-analysis of randomized and non-randomized controlled trials. Int J Surg. 61, 1-10 (2019).
- Zhou, Y., Cai, P., Zeng, N. Augmented reality navigation system makes laparoscopic radical resection of hilar cholangiocarcinoma type b more precise and safe. Gastrointest Surg. 28 (7), 1212-1213 (2024).
- Hu, H. J., et al. Hepatic artery resection for bismuth type iii and iv hilar cholangiocarcinoma: Is reconstruction always required. J Gastrointest Surg. 22 (7), 1204-1212 (2018).
- Rushbrook, S. M., et al. British Society of Gastroenterology guidelines for the diagnosis and management of cholangiocarcinoma. Gut. 73 (1), 16-46 (2023).
- Xiong, Y., Jingdong, L., Zhaohui, T., Lau, J. A consensus meeting on expert recommendations on operating specifications for laparoscopic radical resection of hilar cholangiocarcinoma. Front Surg. 8, 731448(2021).
- Benson, A. B., et al. Hepatobiliary cancers, version 2.2021, NCCN clinical practice guidelines in oncology. J Natl Compr Canc Netw. 19 (5), 541-565 (2021).
- Kokudo, N., Ishizawa, T. Clinical application of fluorescence imaging of liver cancer using indocyanine green. Liver Cancer. 1 (1), 15-21 (2012).
- Terasawa, M., et al. Applications of fusion-fluorescence imaging using indocyanine green in laparoscopic hepatectomy. Surg Endosc. 31 (12), 5111-5118 (2017).
- Pringle, J. H. V. Notes on the arrest of hepatic hemorrhage due to trauma. Ann Surg. 48 (4), 541-549 (1908).
- Otsuka, S., et al. Efficacy of extended modification in left hemihepatectomy for advanced perihilar cholangiocarcinoma: Comparison between H12345'8'-B-MHV and H1234-B. Ann Surg. 277 (3), e585-e591 (2023).
- Roth, G. S., et al. Biliary tract cancers: French national clinical practice guidelines for diagnosis, treatments and follow-up (TNCD, SNFGE, FFCD, UNICANCER, GERCOR, SFCD, SFED, AFEF, SFRO, SFP, SFR, ACABI, ACHBPT). Eur J Cancer. 202, 114000(2024).
- Abu Hilal, M., et al. The Southampton consensus guidelines for laparoscopic liver surgery: From indication to implementation. Ann Surg. 268 (1), 11-18 (2018).
- Tang, W., et al. Minimally invasive versus open radical resection surgery for hilar cholangiocarcinoma: Comparable outcomes associated with advantages of minimal invasiveness. PLoS One. 16 (3), e0248534(2021).
- Yu, H., Wu, S. -D., Chen, D. -X., Zhu, G. Laparoscopic resection of bismuth type I and II hilar cholangiocarcinoma: An audit of 14 cases from two institutions. Dig Surg. 28 (1), 44-49 (2011).
- Ratti, F., et al. Perihilar cholangiocarcinoma: Are we ready to step towards minimally invasiveness. Updates Surg. 72 (2), 423-433 (2020).
- Berardi, G., et al. Minimally invasive surgery for perihilar cholangiocarcinoma: A systematic review of the short- and long-term results. Cancers (Basel). 15 (11), 3048(2023).
- Xiong, F., Peng, F., Li, X., Chen, Y. Preliminary comparison of total laparoscopic and open radical resection for hepatic hilar cholangiocarcinoma a single-center cohort study. Asian J Surg. 46 (22), 856-862 (2023).
- Qin, T., et al. The long-term outcome of laparoscopic resection for perihilar cholangiocarcinoma compared with the open approach: A real-world multicentric analysis. Ann Surg Oncol. 30 (3), 1366-1378 (2023).
- Urade, T., et al. Laparoscopic anatomical liver resection using indocyanine green fluorescence imaging. Asian J Surg. 43 (1), 362-368 (2020).
- Ishizawa, T., et al. Real-time identification of liver cancers by using indocyanine green fluorescent imaging. Cancers. 115 (11), 2491-2504 (2009).
- Xu, C., Cui, X., Jia, Z., Shen, X., Che, J. A meta-analysis of short-term and long-term effects of indocyanine green fluorescence imaging in hepatectomy for liver cancer. Photodiagnosis Photodyn Ther. 42, 103497(2023).
- Tangsirapat, V., et al. Surgical margin status outcome of intraoperative indocyanine green fluorescence-guided laparoscopic hepatectomy in liver malignancy: A systematic review and meta-analysis. BMC Surg. 24 (1), 181(2024).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved