Method Article
מודל אפופטוזיס עצבי המושרה על ידי דחיסת חוט השדרה בחולדה
* These authors contributed equally
In This Article
Summary
כאן, אנו מציגים פרוטוקול ליצירת מודל דחיסת חוט השדרה של חולדה, להעריך את הציון ההתנהגותי שלו ולהתבונן באזור חוט השדרה הדחוס. ההערכות ההתנהגותיות הראו ירידה בנכות המוטורית של המסך. צביעת המטוקסילין ואאוזין וצביעה חיסונית חשפו אפופטוזיס עצבי ניכר באזור הדחוס של חוט השדרה.
Abstract
כמחלה ניוונית פרוגרסיבית חמורה, למיאלופתיה ספונדילוטית צווארית (CSM) יש פרוגנוזה גרועה והיא קשורה לכאב פיזי, נוקשות, תפקוד מוטורי או תחושתי, וסיכון גבוה לפגיעה בחוט השדרה ושיתוק. לפיכך, יש צורך בדחיפות באסטרטגיות טיפוליות המקדמות התחדשות יעילה של חוט השדרה במחלה כרונית ומתקדמת זו. נדרשים מודלים יעילים וניתנים לשחזור של דחיסת חוט השדרה של בעלי חיים כדי להבין את המנגנון הביולוגי המורכב העומד בבסיס CSM. רוב המודלים של פגיעות בחוט השדרה משקפים מצבים הרסניים חריפים ומבניים, בעוד שמודלים של בעלי חיים של CSM מציגים דחיסה כרונית בחוט השדרה. מאמר זה מציג פרוטוקול ליצירת מודל דחיסת חוט השדרה של חולדות, שהוערך עוד יותר על ידי הערכת הציון ההתנהגותי והתבוננות באזור חוט השדרה הדחוס. ההערכות ההתנהגותיות הראו ירידה בנכות המוטורית של המסך, כולל תנועות מפרקים, יכולת צעד, קואורדינציה, יציבות תא המטען וחוזק שרירי הגפיים. צביעה וצביעה חיסונית של המטוקסילין ואאוזין (H&E) חשפו אפופטוזיס עצבי ניכר באזור הדחוס של חוט השדרה.
Introduction
כמחלה ניוונית פרוגרסיבית נפוצה, CSM מהווה 5-10% מכלל ספונדילוזיס צוואר הרחם1. אם חולים הסובלים מ- CSM מתעלמים מהתסמינים שלהם ולא מטפלים בהם בזמן וביעילות, הדבר עלול להוביל לסיבוכים חמורים, כגון פגיעה בחוט השדרה ושיתוק גפיים, אשר יתדרדר עם ההזדקנות, ויהווה נטל כלכלי ונפשי משמעותי על החולים ובני משפחותיהם. הפתוגנזה של CSM היא מורכבת, וכוללת גורמים סטטיים ודינמיים, תיאוריית ההיפוקסיה-איסכמיה, פגיעה בתאי אנדותל, תיאוריית הרס מחסום חוט השדרה בדם ותאוריית הדלקת והאפופטוזיס 4,5,6,7.
המנגנונים הסטטיים והדינמיים של דחיסה על חוט השדרה גורמים לתסמינים קליניים. דיסקים בולטים של חוליות, גופי חוליות מעוותים ורצועות מסויידות עלולים לגרום לדחיסה ממושכת של חוט השדרה, אשר תשפיע בהדרגה על מחסום הדם-חוט השדרה ועל מיקרו-כלי דם מקומיים בחוט השדרה 4,8. בתורם, איסכמיה, דלקת ואפופטוזיס משפיעים על הנוירונים, האקסונים ותאי הגליה 6,9.
המודלים הניסיוניים של בעלי חיים של פגיעה בחוט השדרה כוללים פגיעה חובשתית, פגיעה דחיסה, פגיעה במתיחה, פגיעה הנגרמת על ידי פוטוכימיה ופגיעה באיסכמיה-רפרפוזיה. רוב המודלים הללו משקפים גם כמה תנאים הרסניים אקוטיים ומבניים (טרנסקציה או רעילות כימית). עם זאת, מודלים בעלי חיים אלה של CSM אינם יכולים להציג אפופטוזיס עצבי מתקדם בחוט השדרה.
מאמר זה מתאר פרוטוקול מפורט ליצירת מודל דחיסת חוט השדרה של חולדות, אשר הוערך עוד יותר על ידי הערכת הציון ההתנהגותי והתבוננות באזור הדחוס של חוט השדרה. מודל דחיסת חוט השדרה של חולדה הוא מודל חיות אמין לחקירה נוספת של המנגנונים המעורבים ב- CSM.
Protocol
ההליך הבא בוצע באישור הוועדה המוסדית לטיפול ושימוש בבעלי חיים (IACUC), אוניברסיטת שנחאי לרפואה סינית מסורתית. כל ניתוחי ההישרדות בוצעו בתנאים סטריליים כפי שמתואר בהנחיות ה-NIH. הכאב והסיכון לזיהומים נוהלו באמצעות משככי כאבים ואנטיביוטיקה מתאימים כדי להבטיח תוצאה מוצלחת. הליך כירורגי זה מותאם לחולדות זכרים של Sprague-Dawley (SD) בגיל 12 שבועות ומשקל של 400 גרם.
1. הכנת הידרוג'ל PVA-פוליאקרילאמיד
הערה: כפי שמוצג באיור 1G, 1H, ההידרוג'ל PVA-polyacrylamide הוא יריעת פולימר סופגת מים. במצב הטבעי, קשה מאוד לחתוך את הג'ל לחתיכות קטנות. ההכנה מתוארת כדלקמן.
- הניחו הידרוג'ל PVA-פוליאקרילאמיד במים למשך 24 שעות כדי להקל על החיתוך לאחר הידרציה.
- השתמשו בכלי חיתוך מתוצרת עצמית (איור 1H) כדי לחלק את כל ההידרוג'ל לחתיכות, בגודל 2 מ"מ x 2 מ"מ x 2 מ"מ.
- העבירו את חתיכות ההידרוג'ל הללו לתנור בטמפרטורה של 60 מעלות צלזיוס למשך 12 שעות לייבוש לחתיכות קטנות של 1 מ"מ x 1 מ"מ x 1 מ"מ כחומרי השתלה.
2. הרדמה והכנה
הערה: הקפד לחבוש כובע כירורגי, מסכות רפואיות חד פעמיות וכפפות כירורגיות סטריליות לאורך כל התהליך הכירורגי הסטרילי.
- הניחו את החולדה על כרית חימום, וודאו שטמפרטורת פי הטבעת נשמרת על 37±1 מעלות צלזיוס במהלך ההרדמה.
- הכניסו את החולדה לתא ההרדמה המלא באיזופלורן 3% למשך 3 דקות.
- צבט בעדינות את הגפיים והבהונות של החולדה בפינצטה כדי לבדוק אובדן תגובת נסיגה, מה שמעיד על הרדמה מוצלחת.
- קבע את החולדה על שולחן הניתוחים במצב נוטה, וודא שהגפיים וראש החולדה קבועים היטב.
- תקן את מסכת ההרדמה לפנים של החולדה. יש לתת איזופלורן 2% בתערובת חמצן/אוויר באמצעות מסכת אף רגילה של חולדה כדי להרדים את החולדה לאורך כל ניתוח דחיסת עמוד השדרה.
- הנח כרית גזה גלילית (גודל של כ-30 מ"מ x 20 מ"מ x 60 מ"מ) בין החולדה לשולחן הניתוחים (איור 1A) כדי להבטיח דרכי נשימה ללא הפרעה ואתר ניתוח חשוף לחלוטין לאורך כל הניתוח.
- לגלח את השיער סביב אזור הניתוח של צוואר החולדה בעזרת מכונת גילוח חשמלית.
- מרחו קרם אפילציה כדי להסיר את שאריות השיער ולחשוף את העור.
- לחטא את אזור הניתוח ביודופור.
- יש לכסות את האזור המחוטא במגבת סטרילית עם חור החושף רק את אזור הניתוח בצד הגבי של צוואר החולדה.
3. גישה כירורגית
- בצע חתך אורכי בקו האמצע הגבי בעזרת אזמל מהתהליך הקוצני הצווארי השני לתהליך הקוצני השני של בית החזה, לאחר מיקום מלעורי של התהליך הקוצני השני של צוואר הרחם והתהליך הקוצני השני של בית החזה.
- הפרד את השרירים משני הצדדים בעזרת מלקחיים המוסטטיים כדי לחשוף את הלמינה C2-T2 לאחר חיתוך רקמה תת עורית ופאשיה שכבה אחר שכבה.
- קדחו חור (1 מ"מ x 1 מ"מ) על למינרית צוואר הרחם (איור 1B).
הערה: כדי למנוע פציעה מוגזמת בחוט השדרה, ודא שצוואר החולדה נשמר במצב קשת גבי, המאפשר מרווח מספיק בין למינות צוואר הרחם. - השתמש במלקחיים מיקרו-כירורגיים כדי לתפוס חתיכה של הידרוג'ל PVA-פוליאקרילאמיד בגודל של 1 מ"מ x 1 מ"מ x 1 מ"מ והכנס אותה לתוך החור שנקדח קודם לכן (איור 1C, 1D).
הערה: ביצועי עוויתות חולפות מצביעים על כך שמודל דחיסת חוט השדרה הוקם בהצלחה. - לתפור את רקמות השריר, הפאשיה, התת עורי והעור, שכבה אחר שכבה, באמצעות מחטים משולשות ותפר 5-0.
- לאחר החיטוי, העבירו את בעלי החיים בחזרה לכלוב ושמרו על חום.
- יש להזריק משככי כאבים בופרנורפין הידרוכלוריד (0.03 מ"ג/ק"ג) כל 6 שעות במשך 3 ימים לאחר הניתוח ולפי הצורך לאחר מכן.
4. ניהול לאחר הניתוח
- הזריק שווה ערך ל-100,000 יחידות של פניצילין תוך צפקי לחולדות פעם ביום כדי למנוע זיהום לאחר הניתוח ולהקל על הכאב.
- העבירו את החולדות לכלובים חדשים שחוממו ברציפות עם מנורת אינפרא אדום כדי להבטיח שימור חום נאות לאחר הניתוח.
הערה: הסר את החימום lamp לאחר שחזור ההכרה של החולדה - שמרו על היגיינה ואוורור של כלוב ההאכלה של החולדה.
- עזרו לחולדות באכילה ושתייה פעמיים ביום. במידת הצורך, יש לבצע עיסוי שלפוחית השתן כדי לסייע במתן שתן עד לשיקום תפקוד השתן.
5. הערכה התנהגותית
- השתמש בסולם הדירוג Basso, Beattie ו-Bresnahan (BBB) כדי להעריך התנהגות לאחר הניתוח.
הערה: סולם דירוג BBB הוא תקן זהב (טבלה 1) המשמש להערכת תפקוד הקשור לחוט השדרה בחולדות. הוא מעריך את תנועת החולדות על פי ציונים הנעים בין 0 (לא נצפתה תנועת גפיים אחוריות) ל-21 (תיאום הליכה, עקביות מרחב הבוהן, מיקום טופר ראשי מקביל בכל היציבה, יציבות עקבית של תא המטען וגובה זנב עקבי).
6. מבחן חוזק אחיזה
- השתמש במד חוזק אחיזה אלקטרוני כדי למדוד את חוזק האחיזה.
- תפוס את החצי התחתון של החולדה כדי לתלות את החולדה ולאפשר לה לתפוס את מוט המתכת של מד האחיזה הקדמי.
- כאשר החולדה אוחזת במוט המתכת, משוך אותו ורשום את חוזק האחיזה.
- מדוד את חוזק האחיזה שלוש פעמים עבור כל חולדה ורשום את הציון הגבוה ביותר.
7. מבחן צלחת נוטה
- הניחו את החולדה על צלחת גומי עם זווית מתכווננת.
- הרם בהדרגה את זווית הצלחת המשופעת ב-5 מעלות בכל פעם עד שהחולדה מצליחה לאזן ולעמוד איתן במשך 5 שניות.
- רשום את הזווית המקסימלית שבה החולדה יכולה לאזן את עצמה על הצלחת המשופעת.
- מדוד את הזווית המקסימלית שלוש פעמים עבור כל חולדה ורשום את הציון הגבוה ביותר.
8. המתת חסד, הפרדת חוט השדרה והטבעה קפואה
הערה: ודא כי משקפי ראייה ומגן/מסכה מתאימים נלבשים כדי להגן על העיניים, הפנים ודרכי הנשימה מפני פרפורמלדהיד וגז פורמלדהיד.
- הזריק שווה ערך ל-10% כלורל הידרט תוך צפקי כדי להרדים את החולדות לפני פתיחת עצם החזה כדי לחשוף את הלב.
- הכניסו מחט זלוף לקודקוד הלב, קבעו אותה בעזרת מלקחיים המוסטטיים והחדירו לאט לאט מי מלח רגילים.
- קדחו חור בתוספתן הפרוזדורים הימני עד שתמיסת מלח רגילה ונקייה תזרום מהפרוזדור הימני, מה שמעיד על עירוי מוצלח.
- הפסק את הזלוף הרגיל של מי מלח לאחר שהכבד הופך ללבן.
- יש להחדיר כמות שוות ערך ל-10% פרפורמלדהיד עד שגוף החולדה הופך נוקשה.
- לאחר זלוף פרפורמלדהיד, הסר את העור, השרירים והרקמות הרכות סביב עמוד השדרה; להפריד את קטע C2-C7 בעמוד השדרה הצווארי; ולטבול אותו ב-10% פרפורמלדהיד לקיבוע בן לילה.
- הפרד את חוט השדרה הצווארי מעמוד השדרה והנח אותו בשיפוע ריכוז של 10%, 20% ו-30% תמיסות סוכרוז להתייבשות הדרגתית.
- העבירו את חוט השדרה הדחוס בגובה 2 מ"מ יחד עם חומר הטמעת OCT למקפיא של -80 מעלות צלזיוס.
- לאחר חיתוך לפרוסות בעובי 7 מיקרומטר וצביעה (צביעת H&E ותיוג קצה ניק dUTP (TUNEL)/גרעינים עצביים (NeuN), ראה סעיף 9), התבונן בהיסטופתולוגיה של חוט השדרה ואפופטוזיס עצבי, בהתאמה.
9. צביעה חיסונית של TUNEL/NeuN
- טבלו את חלקי חוט השדרה בתמיסת מלח עם פוספט (PBS) למשך 10 דקות בטמפרטורת החדר, ולאחר מכן חסמו עם תמיסת PBS המכילה 0.3% טריטון X-100 ו-5% אלבומין בסרום בקר (BSA) למשך שעה.
- דגרו על קטעי חוט השדרה עם נוגדן אנטי-NeuN רב-שבטי של ארנב (מדולל 1:200;) למשך הלילה ב-4 מעלות צלזיוס.
- שטפו את חלקי חוט השדרה שלוש פעמים ב- PBS. לאחר מכן יש לדגור עם נוגדנים משניים מצומדים של Alexa Fluor 594 למשך שעתיים בטמפרטורת החדר.
- בצע את ערכת בדיקת האפופטוזיס של TUNEL בשלב אחד (פלואורסצנטי ירוק) כדי לצבוע את הגרעינים האפופטוטיים של קטעי חוט השדרה.
תוצאות
פגיעה בדחיסה של חוט השדרה עלולה להוביל לנכות עצבית-שרירית בגפיים
כאשר חתיכת ההידרוג'ל מתרחבת בהדרגה, היא דוחסת בהתמדה את אזור חוט השדרה לתקופה ממושכת, המדמה את נכויות הגפיים הקדמיות הנגרמות על ידי מחלות חוט השדרה הצווארי 8,10. במודל הנוכחי, התכווצות כף הרגל הקדמית ניכרת נצפתה ברוב החולדות (9/10) בקבוצת המודל (איור 2A). מדידה וניתוח נוספים של אורך ורוחב הכפות הקדמיות נערכו על פיסת נייר עם קו רשת (איור 2B). הנתונים חשפו כי האורך והרוחב של כפות הרגליים הקדמיות בקבוצת המודל פחתו באופן ניכר יום אחד לאחר הניתוח (P < 0.01). עם זאת, לא זוהה הבדל משמעותי בכפות הקדמיות הנגדיות בין קבוצת הביקורת לקבוצת המודל (איור 2C).
כדי להעריך את ההתקדמות והנכות העצבית-שרירית בגפיים, סולם דירוג BBB, מבחן מישור נוטה ומבחן אחיזת הגפיים הקדמיות שימשו להשגחה בימים 1, 3, 7, 14, 21 ו-28 לאחר הניתוח. ניתוח חד כיווני או דו-כיווני עם המבחן של טוקי בוצע כדי לנתח נתונים המופצים בדרך כלל. מבחן Mann-Whitney U לא פרמטרי עם ניתוח פוסט הוק בוצע עבור נתונים שלא הופצו בדרך כלל אך הכילו שונות שווה. הנתונים מבוטאים כממוצע ± סטיית תקן (SD). ההבדלים נחשבו מובהקים סטטיסטית ב-P < 0.05.
התוצאות הראו שציוני ה-BBB של החולדות בקבוצת המודל ירדו בהדרגה בימים 1 ו-3 לאחר הניתוח, והציגו נכות תפקודית משמעותית בשלב המוקדם, במיוחד בצד המקביל (איור 2D, 2E, 2G). למרות שהתאוששות מדחיסת חוט השדרה נצפתה הן בקבוצת המודל והן בקבוצת הביקורת, החולדות בקבוצת המודל הראו התאוששות מאוחרת ולא מלאה של תפקוד כף הרגל הקדמית החריגה ויכולת האיזון בהשוואה לקבוצת הביקורת 4 שבועות לאחר הניתוח (איור 2E, 2G). הבדלים משמעותיים בין קבוצת המודל לקבוצת הביקורת נשמרו בציון המישור המשופע וחוזק האחיזה ביום ה-28 לאחר הניתוח. תוצאות משולבות אלו מצביעות על כך שניתוח זה גורם לדחיסה מתקדמת על חוט השדרה הצווארי וגורם להידרדרות ביכולת המוטורית בחולדות.
שינויים היסטולוגיים ודלקת הנגרמת על ידי דחיסה בחוט השדרה
אחרי הפרדת חוט השדרה הצווארי, ניתן היה להבחין בשקע בולט בעומק של 2 מ"מ ובאזור של 2 מ"מ על 2 מ"מ על חוט השדרה (איור 3B). כדי להעריך את השינויים המורפומטריים, קטעי חוט השדרה הוכתמו ונצפו במיקרוסקופ אור. צביעת H&E חשפה חדירה של תאי חיסון ואובדן דרמטי של תאי עצב באזור הדחיסה של חוט השדרה (איור 3C). נוסף על כך, הצביעה החיסונית חשפה עלייה דרמטית באפופטוזיס עצבי באתר הדחיסה של חוט השדרה בקבוצת המודל (איור 3D, 3E). לחלק מהתאים או הרקמות יש רמות פעילות גבוהות של נוקלאז ופולימראז, מה שעלול לגרום לפלואורסצנטיות לא ספציפית. לפיכך, הרקמה הייתה משותקת מיד לאחר מיצוי כדי למנוע מהאנזימים הללו לגרום לתוצאות חיוביות כוזבות. צביעת TUNEL אינה ספציפית וניתן להשתמש בה במקרה של מוות של תאים או נוירונים. NeuN הוא סמן צביעה ספציפי לנוירונים. כתוצאה מכך, נעשה שימוש בתמונות ממוזגות מצביעת TUNEL וצביעה של NeuN כדי להדגים אפופטוזיס עצבי.
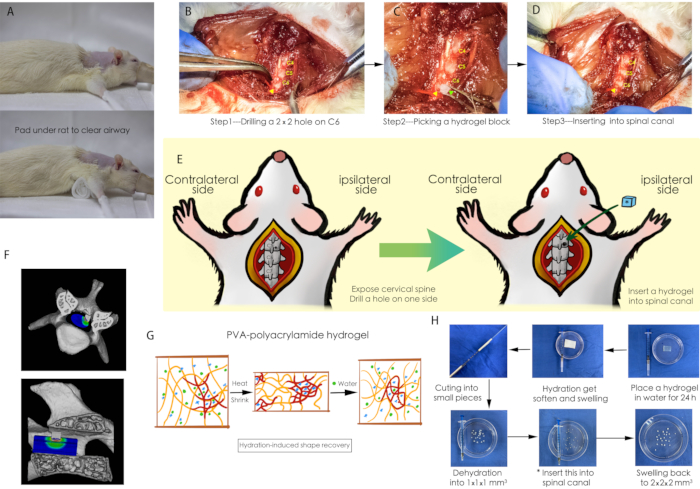
איור 1: סכימה של ההליך הכירורגי. (A) פד גזה הונח מתחת לחולדה כדי לוודא שדרכי הנשימה של החולדה נקיות במהלך הניתוח. (ב-ד) הליך כירורגי של השתלת הידרוג'ל בתעלת עמוד השדרה הצווארי; ראש החץ הצהוב מצביע על חור זעיר שנקדח על לוחית החוליה של C6, וראש החץ הירוק מצביע על גוש ההידרוג'ל המיובש. (ה) תרשים של ההליך הכירורגי. (F) סכימה תלת-ממדית של דחיסת חוט השדרה. (G) תכונת ספיגת מים של הידרוג'ל PVA-פוליאקרילאמיד. (H) הכנת בלוק ההידרוג'ל לדחיסת חוט השדרה. קיצורים: PVA = אלכוהול פוליוויניל. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 2: מורפולוגיה של כף הרגל הקדמית ותצפיות התנהגותיות עם סולם BBB, מבחן חוזק אחיזה ומבחן צלחת נוטה. (A) מאפיין אופייני של כפות הרגליים הקדמיות המקבילות של חולדות קבוצת הביקורת (משמאל) וקבוצת המודל (מימין) ביום השלישי לאחר הניתוח. (B) נמדדו הרוחב והאורך של כפות הרגליים הקדמיות של החולדות. החץ האדום הרוחבי הוא מהאצבע הראשונה לאצבע הרביעית, והחץ האדום האורכי הוא מקצה האצבע הארוכה ביותר עד לשורש כף היד. (ג) ניתוח כמותי של האורך והרוחב של כפות הרגליים הקדמיות המקבילות בקבוצות המודל והביקורת. (D) ציון BBB של הצד המקביל והצד הנגדי 1, 3, 7, 14, 21 ו-28 ימים לאחר הניתוח. (E) חוזק האחיזה של הגפיים הקדמיות המקבילות והנגדיות 1, 3, 7, 14, 21 ו-28 ימים לאחר הניתוח, שהוערך באמצעות מבחן חוזק האחיזה. (ו) סכמטי של מבחן הלוח המשופע. (ז) החוזק והאיזון של הגפיים הצדדיות והצדדיות הנגדיות 1, 3, 10, 20 ו-28 ימים לאחר הניתוח, שהוערכו באמצעות בדיקת הצלחת המשופעת. הנתונים מוצגים כממוצע ± SD. *P < 0.05 ו-**P < 0.01 לעומת קבוצת הביקורת; n = 10/קבוצה. קיצור: BBB = סולם הדירוג Basso, Beattie ו-Bresnahan. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
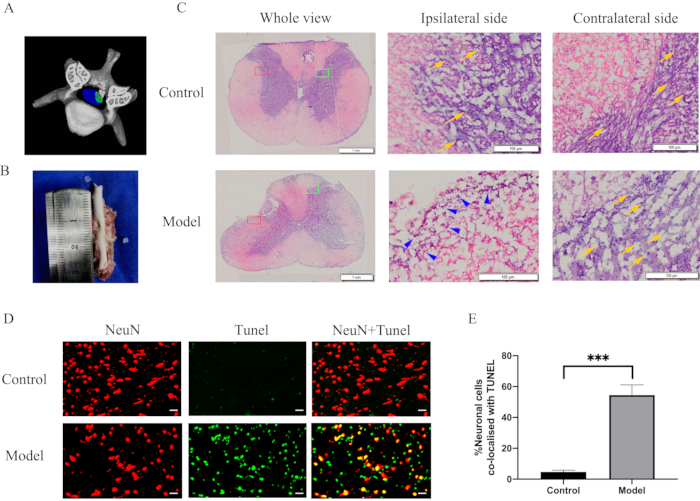
איור 3: שינויים מורפולוגיים ותגובות דלקתיות לאחר דחיסה ממושכת של חוט השדרה הצווארי. (A) סכימה תלת-ממדית של דחיסת חוט השדרה. (B) שקע בעומק של 2 מ"מ ושטח של 2 מ"מ על 2 מ"מ על חוט השדרה. (C) חתך היסטולוגי של חוט השדרה לאחר 28 ימים לאחר דחיסה וצביעה של H&E. חדירת תאי חיסון ואובדן דרמטי של נוירונים באזור הדחיסה של חוט השדרה. מלבן אדום, צד דו צדדי; מלבן ירוק, נגדי; ראשי חץ כחולים, תאי חיסון; חיצים צהובים, נוירונים. (D) צביעה כפולה עבור NeuN (אדום)/TUNEL (ירוק) של מקטעים מאתר הדחיסה של חוט השדרה בקבוצות המודל והביקורת. פסי קנה מידה = 20 מיקרומטר. (E) כימות של תאים חיוביים כפולים של NeuN ו-TUNEL. P < 0.001 בהשוואה לקבוצת הביקורת; n = 10/קבוצה. קיצורים: H & E = המטוקסילין ואאוזין; NeuN = גרעיני עצב; TUNEL = dUTP nick end labeling. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| הציון | הגדרות תפעוליות של קטגוריות ותכונות | ||
| 0 | אין תנועה ניכרת של הגפיים האחוריות | ||
| 1 | תנועה קלה (מוגבלת) של מפרק אחד או שניים, בדרך כלל בירך ו/או בברך | ||
| 2 | תנועה נרחבת של מפרק אחד או תנועה נרחבת של מפרק אחד ותנועה קלה של השני | ||
| 3 | תנועה נרחבת של שני מפרקים | ||
| 4 | תזוזה קלה של כל שלושת המפרקים של הגפיים האחוריות | ||
| 5 | תנועה קלה של שני מפרקים ותנועה נרחבת של המפרק השלישי | ||
| 6 | תנועה נרחבת של שני מפרקים ותנועה קלה של המפרק השלישי | ||
| 7 | תנועה נרחבת של שלושת המפרקים בגפיים האחוריות | ||
| 8 | טאטוא ללא נשיאת משקל או תמיכה פלנטרית של הכפה ללא נשיאת משקל | ||
| 9 | תמיכה פלנטרית של הכפה עם נשיאת משקל רק בשלב התמיכה (כלומר, כאשר היא סטטית) או צעד גבי מזדמן, תכוף או לא עקבי עם נשיאת משקל וללא דריכה פלנטרית | ||
| 10 | צעד פלנטרי עם נשיאת משקל מדי פעם וללא תיאום בין הגפיים הקדמיות לגפיים האחוריות | ||
| 11 | צעד פלנטרי עם נשיאת משקל תכופה עד עקבית ותיאום מזדמן בין הגפיים הקדמיות לגפיים האחוריות | ||
| 12 | צעד פלנטרי עם נשיאת משקל תכופה עד עקבית ותיאום מזדמן בין הגפיים הקדמיות לגפיים האחוריות | ||
| 13 | צעד פלנטרי עם נשיאת משקל תכופה עד עקבית ותיאום תכוף של הגפיים הקדמיות-אחוריות | ||
| 14 | צעד פלנטרי עם תמיכה עקבית במשקל, תיאום עקבי בין הגפה הקדמית לגפה האחורית, ותנוחת כפות מסובבת בעיקר (פנימית או חיצונית) במהלך התנועה, הן ברגע המגע הראשוני עם פני השטח והן לפני הזזת אצבעות הרגליים בסוף שלב התמיכה או צעד פלנטרי תכוף, תיאום עקבי של הגפה הקדמית-אחורית, וצעדים גביים מדי פעם | ||
| 15 | צעד פלנטרי עקבי, תיאום עקבי בין הגפיים הקדמיות לגפיים האחוריות וללא תנועה של אצבעות הרגליים או תנועה מזדמנת במהלך תנועה קדימה של הגפה; תנוחת הכפות השולטת מקבילה לגוף בזמן המגע הראשוני. | ||
| 16 | צעד פלנטרי עקבי ותיאום גפיים קדמיות-אחוריות במהלך הליכה ותנועה של אצבעות הרגליים מתרחש לעתים קרובות במהלך תנועה קדימה של הגפה; תנוחת הכפות השולטת מקבילה לגוף בזמן המגע הראשוני ומעוקלת ברגע התנועה. | ||
| 17 | צעד פלנטרי עקבי ותיאום גפיים קדמיות-אחוריות במהלך הליכה ותנועה של אצבעות הרגליים מתרחש לעתים קרובות במהלך תנועה קדימה של הגפה; תנוחת הכפות השולטת מקבילה לגוף בזמן המגע הראשוני וברגע התנועה של אצבעות הרגליים. | ||
| 18 | צעד פלנטרי עקבי ותיאום גפיים קדמיות-אחוריות במהלך הליכה ותנועה של אצבעות הרגליים מתרחש באופן עקבי במהלך תנועה קדימה של הגפה; תנוחת הכפות השולטת מקבילה לגוף בזמן המגע הראשוני ומעוקלת במהלך תנועת אצבעות הרגליים. | ||
| 19 | צעד פלנטרי עקבי ותיאום גפיים קדמיות-אחוריות במהלך הליכה ותנועה של אצבעות הרגליים מתרחש באופן עקבי במהלך תנועה קדימה של הגפה; תנוחת הכפות השולטת מקבילה לגוף ברגע המגע ובזמן תנועת אצבעות הרגליים, והחיה מציגה זנב כלפי מטה חלק מהזמן או כל הזמן. | ||
| 20 | צעד פלנטרי עקבי ותיאום גפיים קדמיות-אחוריות במהלך הליכה ותנועה של אצבעות הרגליים מתרחש באופן עקבי במהלך תנועה קדימה של הגפה; תנוחת הכפות השולטת מקבילה לגוף ברגע המגע ובזמן תנועת האצבעות, והחיה מציגה הגבהה עקבית של חוסר יציבות הזנב והגזע. | ||
| 21 | צעד פלנטרי עקבי והליכה מתואמת, תנועה עקבית של אצבעות הרגליים; תנוחת הכפות מקבילה בעיקר לגוף במהלך כל שלב התמיכה; יציבות תא מטען עקבית; הגבהה עקבית של הזנב | ||
טבלה 1: סולם הערכה פונקציונלית של 21 נקודות של Basso et al.9,11.
Discussion
מטרת הליך כירורגי זה הייתה ליצור אפופטוזיס עצבי ממושך וניתן לשחזור בחוט השדרה של החולדה. יתרון מרכזי של מודל זה הוא ששתלי ההידרוג'ל הניתנים להרחבה מספקים דחיסה ממושכת על חוט השדרה, ובכך מובילים לתגובה אפופטוטית עצבית מתקדמת (איור 2C), העולה בקנה אחד עם התהליך הפתולוגי של CSM. במחקר הנוכחי, התמותה מפגיעה בחוט השדרה הייתה נמוכה ביותר (~2 מתוך 50), בעוד שהחזרתיות של מודל זה הייתה > 45 מתוך 50. גודל שגוי של חלקי ההידרוג'ל והשתלה נמרצת במהלך הניתוח עלולים לגרום לפגיעה חריפה בחוט השדרה12,13.
מחקר שלא פורסם14 מצא כי השתלה עם שיעור התרחבות של 350% הביאה ל-CSM זמני וחריף עם התאוששות מתקדמת למשך מספר שבועות. שיעור התרחבות של 200% גרם לשיתוק פרוגרסיבי איטי במודל CSM מכיוון שהשתלים היו קשים יותר מחוט השדרה. עם זאת, במודל זה לא התענייננו בקשיות החומר המושתל, אלא רק בגודל הסופי של השתלה זו. לאחר 4 שבועות, נצפתה שקע בחוט השדרה (איור 3A, 3B), אשר שיקף את ההתכווצות המתמשכת של חוט השדרה, דלקת עצבית מחמירה ואפופטוזיס עצבי.
נכון לעכשיו, אין הסכמה לגבי גודל השתלים. מספר מחקרים השתמשו ביריעות סופגות בעובי של 0.5-1 מ"מ 15,16,17,18 ודיווחו על נכות תפקודית מדחיסת עמוד השדרה. מחקר נוסף על דחיסת חוט השדרה של חולדות19 הראה כי אובדן החומר הלבן השלם והשטחת חוט השדרה הדרמטית נגרמו על ידי דחיסת חבל הטבור החמורה (עובי 2.6 מ"מ), ששיקפה מתח דחיסה ללא דלקת. לכן, שתל גדול המיוצר מחומר רך הניתן להרחבה עשוי להתאים לדחיסה ממושכת על חוט השדרה.
במודל הנוכחי, גודל חלקי ההידרוג'ל והמקדחה על לוחית החוליות הוגבל אך ורק לגודל של 1 מ"מ x 1 מ"מ x 1 מ"מ כדי למנוע פגיעה חריפה בחוט השדרה או מוות בשוגג עקב כל כוח פתאומי עקב שתלים גדולים מדי. לאחר 48 שעות של לחות, גושי ההידרוג'ל התרחבו לגודל של 2 מ"מ x 2 מ"מ x 2 מ"מ. מבחינה קלינית, החמרת הסימפטומים בחולי CSM קשורה לדחיסה פתאומית של חוט השדרה, הנובעת מדחיסה מתמשכת של פריצת דיסק על חוט השדרה והסתגלות מפוצה נמוכה יותר הנגרמת על ידי דלקת ובצקת 4,7. זה יכול להסביר מדוע הסננה דלקתית חד צדדית של הידרוג'ל מובילה לגירעון בתפקוד נוירולוגי דו-צדדי20.
מגבלה אחת של מודל בעלי חיים זה היא שחולדות מראות הסתגלות חזקה לכל פציעה, מה שמאפשר התאוששות מהירה. מספר מחקרים הראו שיפורים מתמשכים בתפקוד הנוירולוגי לאורך זמן לאחר פעולת הדחיסה 15,16,17,18,21,22, בעוד שרק מחקרים מעטים דיווחו על מגמת הידרדרות. בנוסף, רוב חולי CSM מראים התאוששות הדרגתית או הידרדרות בתפקוד הנוירולוגי תחת דחיסה עקבית על חוט השדרה23. מכיוון שלא היה הבדל משמעותי בתפקוד המוטורי במודל הנוכחי לאחר 4 שבועות, הפסקנו את ההערכה ההתנהגותית והורדמנו את החולדות לבדיקות היסטולוגיות נוספות. לסיכום, מחקר זה מציג מודל אפופטוזיס עצבי המושרה על ידי דחיסת חוט השדרה בחולדה, מודל מעשי של בעלי חיים לחקר המנגנונים התאיים והמולקולריים הקשורים ל- CSM והתחדשות חוט השדרה.
Disclosures
למחברים אין ניגודי אינטרסים לחשוף ולציין כי אין הגבלות על גישה מלאה לכל החומרים ששימשו במחקר זה.
Acknowledgements
מחקר זה נתמך על ידי תוכנית המו"פ הלאומית של סין (2018YFC1704300), הקרן הלאומית למדעי הטבע של סין (81930116, 81804115, 81873317 ו-81704096), תוכנית השייט של שנחאי (18YF1423800), הקרן למדעי הטבע של שנחאי (20ZR1473400). פרויקט זה נתמך גם על ידי אוניברסיטת שנחאי לרפואה סינית מסורתית (2019LK057).
Materials
| Name | Company | Catalog Number | Comments |
| Antibiotic ointment | Prevent wound infection | ||
| Buprenorphine-SR | Pain relief | ||
| Isoflurane | Veteasy | Anesthesia | |
| Inhalant anesthesia equipment | Anesthesia | ||
| Micro ophthalmic forceps | Mingren medical equipment | Length: 11 cm, Head diameter: 0.3 mm | Clip the muscle |
| Ophthalmic forceps | Shanghai Medical Devices (Group) Co., Ltd. Surgical Instruments Factory | JD1050 | Clip the skin |
| Ophthalmic scissors (10 cm) | Shanghai Medical Devices (Group) Co., Ltd. Surgical Instruments Factory | Y00030 | Skin incision |
| SD male rats | Shanghai SLAC Laboratory Animal Co., Ltd | SCXK2018-0004 | Animal model |
| Sterile surgical blades (22#) | Shanghai Pudong Jinhuan Medical Products Co., Ltd. | 35T0707 | Muscle incision |
| Small animal trimmer | Hair removal | ||
| Veet hair removal cream | RECKITT BENCKISER (India) Ltd | Hair removal | |
| Venus shears | Mingren medical equipment | Length: 12.5 cm | Muscle incision |
References
- Lebl, D. R., Bono, C. M. Update on the diagnosis and management of cervical spondylotic myelopathy. The Journal of the American Academy of Orthopaedic Surgeons. 23 (11), 648-660 (2015).
- Haddas, R., et al. Spine and lower extremity kinematics during gait in patients with cervical spondylotic myelopathy. The Spine Journal. 18 (9), 1645-1652 (2018).
- Song, D. W., Wu, Y. D., Tian, D. D. Association of Vdr-Foki and Vdbp-Thr420 Lys polymorphisms with cervical spondylotic myelopathy: A case-control study in the population of China. Journal of Clinical Laboratory Analysis. 33 (2), 22669 (2019).
- Kurokawa, R., Murata, H., Ogino, M., Ueki, K., Kim, P. Altered blood flow distribution in the rat spinal cord under chronic compression. Spine. 36 (13), 1006-1009 (2011).
- Wen, C. Y., et al. Is Diffusion anisotropy a biomarker for disease severity and surgical prognosis of cervical spondylotic myelopathy. Radiology. 270 (1), 197-204 (2014).
- Long, H. Q., Li, G. S., Hu, Y., Wen, C. Y., Xie, W. H. Hif-1A/Vegf signaling pathway may play a dual role in secondary pathogenesis of cervical myelopathy. Medical Hypotheses. 79 (1), 82-84 (2012).
- Karadimas, S. K., Erwin, W. M., Ely, C. G., Dettori, J. R., Fehlings, M. G. Pathophysiology and natural history of cervical spondylotic myelopathy. Spine. 38, 21-36 (2013).
- Wilson, J. R., et al. State of the art in degenerative cervical myelopathy: an update on current clinical evidence. Neurosurgery. 80, 33-45 (2017).
- Baptiste, D. C., Fehlings, M. G. Pathophysiology of cervical myelopathy. The spine Journal. 6, 190-197 (2006).
- Wilcox, J. T., et al. Generating level-dependent models of cervical and thoracic spinal cord injury: exploring the interplay of neuroanatomy, physiology, and function. Neurobiology of Disease. 105, 194-212 (2017).
- Takano, M., et al. Inflammatory cascades mediate synapse elimination in spinal cord compression. Journal of Neuroinflammation. 11, 40 (2014).
- Hu, Y., et al. Somatosensory-evoked potentials as an indicator for the extent of ultrastructural damage of the spinal cord after chronic compressive injuries in a rat model. Clinical Neurophysiology. 122 (7), 1440-1447 (2011).
- Yang, T., et al. Inflammation level after decompression surgery for a rat model of chronic severe spinal cord compression and effects on ischemia-reperfusion injury. Neurologia Medico-Chirurgica. 55 (7), 578-586 (2015).
- Ijima, Y., et al. Experimental rat model for cervical compressive myelopathy. Neuroreport. 28 (18), 1239-1245 (2017).
- Yamamoto, S., Kurokawa, R., Kim, P. Cilostazol, a selective type iii phosphodiesterase inhibitor: prevention of cervical myelopathy in a rat chronic compression model. Journal of Neurosurgery. Spine. 20 (1), 93-101 (2014).
- Holly, L. T., et al. Dietary therapy to promote neuroprotection in chronic spinal cord injury. Journal of Neurosurgery. Spine. 17 (2), 134-140 (2012).
- Zhao, P., et al. In vivo diffusion tensor imaging of chronic spinal cord compression: a rat model with special attention to the conus medullaris. Acta Radiologica. 57 (12), 1531-1539 (2016).
- Kurokawa, R., Nagayama, E., Murata, H., Kim, P. Limaprost alfadex, a prostaglandin E1 derivative, prevents deterioration of forced exercise capability in rats with chronic compression of the spinal cord. Spine. 36 (11), 865-869 (2011).
- Lee, J., Satkunendrarajah, K., Fehlings, M. G. Development and characterization of a novel rat model of cervical spondylotic myelopathy: the impact of chronic cord compression on clinical, neuroanatomical, and neurophysiological outcomes. Journal of Neurotrauma. 29 (5), 1012-1027 (2012).
- Chen, B., et al. Reactivation of dormant relay pathways in injured spinal cord by Kcc2 manipulations. Cell. 174 (3), 521-535 (2018).
- Yu, W. R., Liu, T., Kiehl, T. R., Fehlings, M. G. Human neuropathological and animal model evidence supporting a role for Fas-mediated apoptosis and inflammation in cervical spondylotic myelopathy. Brain. 134, 1277-1292 (2011).
- Yu, W. R., et al. Molecular mechanisms of spinal cord dysfunction and cell death in the spinal hyperostotic mouse: implications for the pathophysiology of human cervical spondylotic myelopathy. Neurobiology of Disease. 33 (2), 149-163 (2009).
- Iyer, A., Azad, T. D., Tharin, S. Cervical spondylotic myelopathy. Clinical Spine Surgery. 29 (10), 408-414 (2016).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
ISSN 1940-087X
Copyright © 2025 MyJoVE Corporation. All rights reserved
We use cookies to enhance your experience on our website.
By continuing to use our website or clicking “Continue”, you are agreeing to accept our cookies.