Method Article
استئصال العقد اللمفية الإربية بالمنظار المعدل باستخدام نهج تحت الجلد البطني
* These authors contributed equally
In This Article
Summary
فعالية تشريح العقدة الليمفاوية الأربية بالمنظار مماثلة لفعالية الجراحة المفتوحة. كما أنه يقلل بشكل كبير من حدوث المضاعفات. في هذه الدراسة ، تم استخدام طريقة تنظير البطن المعدلة لتشريح العقدة الليمفاوية الأربية من خلال نهج البطن تحت الجلد لعلاج سرطان القضيب.
Abstract
تؤثر نقائل العقدة الليمفاوية الأربية بشكل كبير على تشخيص مرضى سرطان القضيب. لذلك ، يعد تشريح العقدة الليمفاوية الأربية في الوقت المناسب أمرا ضروريا للعلاج الشامل لسرطان القضيب. بالمقارنة مع استئصال العقد اللمفية الإربية المفتوح التقليدي ، يوفر استئصال العقد اللمفية الإربية بالمنظار تحكما مماثلا للورم مع مضاعفات أقل. تشمل التقنيات الحالية للنهج الجراحي بالمنظار تسلسل إزالة اللمفاوية L والحفاظ على الوريد الصافن الكبير. في هذه الدراسة ، تم استخدام نهج العقدة الليمفاوية تحت الجلد عبر البطن لتحسين تشريح العقدة الليمفاوية الإربية بالمنظار والحفاظ على الوريد الصافن الكبير ، مما أدى إلى نتائج إيجابية. علاوة على ذلك ، عانى 2 فقط من كل 21 مريضا من التهابات الجروح ، وأظهر 1 فقط تسربا لمفاويا من فتحة الصرف. تشير هذه النتائج إلى أن استخدام نهج مبتكر للتراجع عبر الصفاق تحت الجلد آمن لتشريح الضفيرة الحرقفية المشتركة بالمنظار البطني مع مضاعفات أقل في مرضى سرطان القضيب مقارنة بالجراحة المفتوحة التقليدية. والجدير بالذكر أن معدل البقاء على قيد الحياة بعد الجراحة لمرضى سرطان القضيب يتأثر بشكل كبير بوجود أو عدم وجود ورم خبيث في العقدة الليمفاوية الأربية ومدى ورم خبيث. يعد تشريح العقدة الليمفاوية الأربية في الوقت المناسب أمرا ضروريا لأنه يؤثر بشكل كبير على علاج سرطان القضيب. إلى جانب ذلك ، يوفر استئصال العقد اللمفية الإربي بالمنظار تحكما مماثلا للورم مع الجراحة المفتوحة مع مضاعفات أقل بشكل كبير. والجدير بالذكر أن الأساليب الموحدة للجراحة بالمنظار وإجراءات التنظيف والحفاظ على الوريد الصافن ضرورية لتشريح العقدة الليمفاوية الأربية. يمكن تحسين تقنية استئصال العقد اللمفية الأربية بالمنظار من خلال استخدام نهج العقد اللمفية تحت الجلد البطني. تقدم هذه المقالة وصفا شاملا للإجراءات والتحسينات التقنية المرتبطة باستئصال العقد اللمفية الإربية بالمنظار المعدل باستخدام نهج البطن تحت الجلد.
Introduction
سرطان القضيب هو ورم خبيث غير شائع نسبيا في الجهاز البولي التناسلي ، حيث يمثل سرطان الخلايا الحرشفية حوالي 95٪ من الحالات. ينتشر سرطان القضيب بشكل أساسي من خلال الجهاز اللمفاوي ، حيث يكون الموقع الأولي للانتشار هو الغدد الليمفاوية الأربية1. الغدد الليمفاوية الأربية السطحية والعميقة هي المواقع الإقليمية الرئيسية لانتشار سرطان القضيب ، تليها الغدد الليمفاوية الحوضية ، والتي تشمل الغدد الليمفاوية الحرقفية الخارجية والداخلية ، مع ورم خبيث نادر. إلى جانب درجة ومرحلة الورم الأولي ، يؤثر وجود ونطاق ورم خبيث في العقدة الليمفاوية الأربية على تشخيص سرطانالقضيب 2. لذلك ، يعد تشريح العقدة الليمفاوية الجذرية في الوقت المناسب أمرا ضروريا لتعزيز معدلات البقاء على قيد الحياة.
يمكن أن يؤدي تشريح العقدة الليمفاوية الأربية في الوقت المناسب إلى تحسين معدل البقاء على قيد الحياة لمدة 5 سنوات للمرضى المصابين بسرطان القضيب من 30٪ -40٪ إلى 80٪ -90٪ بعد ورم خبيث. توصي إرشادات العلاج الحالية لسرطان القضيب باستئصال العقد اللمفية الأربية أو إزالة الغدد الليمفاوية الأربية الملموسة أو إزالة الغدد الليمفاوية الأربية التي يتعذر الوصول إليها. على الرغم من أن تشريح العقدة الليمفاوية الأربية المفتوحة فعال ، إلا أنه يرتبط بشكل كبير بمعدل مرتفع من عدوى الشق بعد الجراحة ، وتأخر الشفاء ، ونخر الجلد ، والوذمة اللمفية ، وذمة الأطراف السفلية ، ومضاعفات أخرى3،4. إلى جانب ذلك ، من غير الواضح ما إذا كان تشريح العقدة الليمفاوية الإربية الوقائية في الوقت المناسب مفيدا بسبب العديد من المضاعفات الناجمة عن تشريح العقدة الليمفاويةالأربية 5.
أفادت دراسة سابقة أنه يجب النظر في تشريح العقدة الليمفاوية الأربية الوقائية للمرضى الذين يعانون من الغدد الليمفاوية غير المحسوسة لأن 25٪ منهم قد يؤوون بمرض نقيلي دقيق. التدريج العقدي الغازي مطلوب للمرضى الذين يعانون من مرض سلبي العقدة سريريا (cN0). يمكن إجراء مرحلة العقدة الليمفاوية الغازية من خلال خزعة العقدة الليمفاوية الحارسة الديناميكية أو استئصال العقد اللمفية الإربية المعدلة للأورام المتوسطة الخطورة pT1 و T2-T46.
تم استخدام تقنيات بالمنظار طفيفة التوغل على نطاق واسع في السنوات الأخيرة لتشريح العقدة الليمفاوية الأربية ، مما أدى إلى السيطرة على الورم بالمقارنة مع الجراحة المفتوحة7 وانخفاض كبير في المضاعفات8،9،10. والجدير بالذكر أن الأساليب الموحدة للجراحة بالمنظار وإجراءات التنظيف والحفاظ على الوريد الصافن الكبير ضرورية لتشريح العقدة الليمفاوية الأربية11،12،13.
يمكن أن يؤدي النهج الأمامي تحت الجلد عبر البطن إلى تحسين تشريح العقدة الليمفاوية الأربية بالمنظار والحفاظ على الوريد الصافن. تقدم هذه المخطوطة شرحا مفصلا للإجراء والتطورات التقنية المرتبطة بالنهج تحت الجلد بالمنظار المعدل عبر البطن لتشريح العقدة الليمفاوية الأربية الأمامية. الهدف هو تقديم نهج جراحي محسن لتقليل حدوث مضاعفات ما بعد الجراحة مثل نخر الجلد ، وتأخر التئام الجروح ، والوذمة اللمفية ، ووذمة الأطراف السفلية.
Protocol
تمت الموافقة على هذه الدراسة من قبل مجلس المراجعة المؤسسية لمستشفى مقاطعة هاينان الشعبي ، وقدم جميع المشاركين موافقة خطية مستنيرة.
1. تقييم المريض
- تسجيل المرضى للدراسة الذين تلقوا تشريح العقدة الليمفاوية الأربية لسرطان القضيب بين عامي 1994 و 2022 باستخدام المعايير التالية. تم تضمين ما مجموعه 21 مريضا ، وترد تفاصيلهم السريرية المرضية والديموغرافية في الجدول 1. تأكد من إجراء العمليات الجراحية من قبل نفس الفريق الجراحي من خلال تنظير البطن.
- استخدم معايير التضمين التالية: (1) التشخيص المرضي المؤكد لسرطان القضيب ؛ (2) وجود آفة موضعية عالية الخطورة مع غدد ليمفاوية نشطة ملموسة في منطقة الفخذ أو عدم وجود غدد ليمفاوية ملموسة في منطقة الفخذ ولكن خزعة العقدة الليمفاوية الحارسة الديناميكية الإيجابية ؛ (3) آفة موضعية متوسطة أو منخفضة الخطورة مع غدد ليمفاوية نشطة ملموسة في منطقة الفخذ. يتم تأكيد ورم خبيث في العقدة الليمفاوية عن طريق استئصال العقدة الليمفاوية الأربية أو خزعة الشفط بالإبرة الدقيقة.
- استخدم معايير الاستبعاد التالية: (1) الاعتلال المشترك لاضطرابات القلب والأوعية الدموية أو التخثر مع موانع للجراحة ؛ (2) عدوى القرحة في الغدد الليمفاوية الأربية. (3) العلاج الإشعاعي الموضعي قبل الجراحة في منطقة الفخذ ؛ (4) ورم خبيث بعيد. (5) تقييم الموجات فوق الصوتية قبل الجراحة للأوعية الدموية في الأطراف السفلية الذي يكشف عن أمراض الأوردة العميقة مثل تجلط الدم أو قصور الصمام الوريدي ؛ (6) الغدد الليمفاوية الأربية الثابتة.
- إجراء خزعة أو استئصال قبل الجراحة للتأكد من وجود سرطان القضيب لجميع المرضى المسجلين. استخدم تحديث 2023 للجمعية الأوروبية لجراحة المسالك البولية - الجمعية الأمريكية لعلم الأورام السريري الإرشادات التعاونية حول تصنيف سرطان القضيب لتصنيف المريض6.
- في هذه الدراسة ، تم تصنيف 1 من أصل 21 مريضا على أنها المرحلة الأولى ، و 4 حالات في المرحلة IIA ، و 2 حالات على أنها المرحلة IIB ، و 4 حالات في المرحلة IIIB ، و 2 حالات في المرحلة IIIA ، و 8 حالات في المرحلة الرابعة. من بينهم ، كان مريض واحد يعاني من مرض السكري ، ومريض واحد يعاني من ارتفاع ضغط الدم واحتشاء دماغي سابق.
- إجراء فحوصات الجهاز البدني والبولي ، ومخطط كهربية القلب (EKG) ، والتصوير الشعاعي للصدر ، والاختبارات المعملية. ضع في اعتبارك الأمراض غير القابلة للاستئصال ، والتي تشمل النقائل خارج الغدد الليمفاوية في الحوض ، والمرضى الذين يعانون من أمراض جهازية شديدة مثل ضعف التخثر وأمراض القلب الحادة الذين لا يستطيعون تحمل الجراحة ، كموانع.
2. تحديد المواقع ، ووضع منفذ المبزل ، ووضع العلامات على الحدود التشريحية
- تحديد المواقع
- قبل الجراحة، ضع قسطرة مزدوجة التجويف في مجرى البول. قم بإدارة التخدير العام ووضع المريض في وضعية ضعيفة مع خفض الرأس ورفع الوركين بزاوية 10 درجة -20 درجة. ثني الركبة على جانبيها واختطاف الوركين.
- وضع منفذ المبزل
- بعد تطهير موقع الجراحة ووضع منشفة معقمة ، قم بعمل شق طولي 1 سم أسفل السرة باستخدام مشرط لقطع الجلد والأنسجة تحت الجلد ، بما في ذلك لفافة العربة ، لفافة سكاربا ، لتأكيد غمد المستقيم الأمامي.
- قم بإنشاء نفق طويل على طول سطح السكتة الدماغية للمائل الخارجي باتجاه الرباط الإربي باستخدام السبابة. استخدم بالونا مصمما خصيصا لغرض توسيع وخلق مساحة تحت الجلد. احتفظ بمنفذ معدني مقاس 12 مم عند هذا الشق ليكون بمثابة فتحة للعدسة.
- تابع تشريح الغدد الليمفاوية الأربية اليمنى بمشرط بالموجات فوق الصوتية وقم بنفخ مساحة الصفاق الرئوي تحت الجلد باستخدام ثاني أكسيد الكربون2 عند 12-15 مم زئبق لتوسيع المساحة بسرعة. ضع منفذا مقاس 5 مم عند منتصف خط العانة السري ومنفذ 10 مم عند نقطة المنتصف بين السرة والعمود الفقري الحرقفي الأيمن الأمامي.
- ضع منفذا مقاس 5 مم عند نقطة منتصف العمود الفقري الحرقفي الأمامي الأيسر للسرة. إنشاء وصيانة أربعة ثقوب على كلا الجانبين. كرر الخطوات 2.2.3 وقم بتنظيف الغدد الليمفاوية في المنطقة الأربية اليسرى (الشكل 1 أ ، ب).
- حدد الحدود التشريحية لتشريح العقدة الليمفاوية الأربية ، والتزم بالإرشادات التالية: ضع الحد العلوي 1 سم فوق الرباط الإربي ، وقم بمحاذاة الحدود الداخلية مع الهامش الجانبي للعضلة الطويلة المقربة ، المقابلة للحدود الخارجية للهامش الإنسي للعضلة العرطوبية ، وحدد الحدود السفلية في قمة المثلث الفخذي. حدد منطقة الإزالة الأربية الثنائية (الشكل 1 ج).
3. الإجراءات الجراحية
- تحديد الرباط الإربي: حدد موقع الرباط الإربي وتشريحه لأسفل ، وافصله بين السطح الشللي للعضلات المائلة الخارجية ولفافة سكاربا. حدد موضع الرباط الإربي عن طريق الضغط بمساعدة مساعد ، وفصله تماما ، وفضح الرباط الإربي (الشكل 2 أ).
- ابحث عن جذر الوريد الصافن: بمساعدة المساعد ، اسحب الحبل المنوي ، واتبع المسار على طول سطح الرباط الإربي ، ثم حرره لأسفل لتحديد جذر الوريد الصافن العظيم وتأكيده وتحريره ، حيث ينضم إلى الوريد الفخذي (الشكل 2 ب).
- إنشاء وتوسيع الحفرة الإنسية والجانبية: إنشاء وتوسيع النطاق على الجانبين الداخلي والخارجي على طول جذر الوريد الصافن الكبير من خلال الالتصاق وثيقا باللفافة اللاتينية للفخذ. يجب أن يضغط المساعد على العلامات الأصلية والتأكد من أن نطاق المقاصة على الجانبين الداخلي والخارجي كبير بما فيه الكفاية (الشكل 2 C ، D).
- تشريح الغدد الليمفاوية العميقة: استمر على طول جذر الوريد الصافن لتأكيد موقع الوعاء الفخذي. قطع الغمد الأمامي للوعاء الدموي الفخذي ، وتحرير جذر الوريد الصافن الكبير ، والوريد الفخذي ، والقناة الفخذية ، وسطح الشريان الفخذي. تنظيف الجانب الإنسي من الوريد الفخذي والغدد الليمفاوية داخل قناة الفخذ (الغدد الليمفاوية كلوكيه) وجمع الغدد الليمفاوية العميقة التي تم تطهيرها للفحص المرضي السريع. إذا كانت إيجابية ، قم بتنظيف الغدد الليمفاوية في الحوض (الشكل 2 E ، F).
- تشريح الغدد الليمفاوية السطحية والحفاظ على الجذع الرئيسي للوريد الصافن الكبير:
حرر الوريد الصافن العظيم من جذره وحرر طوله بالكامل ، بما في ذلك روافده الخمسة.- بدءا من جذر الوريد الصافن العظيم ، تحرك لأسفل وحرر الوريد الصافن العظيم بأكمله وروافده الخمسة. أولا ، قم بتحرير وقطع الوريد الحرقفي السطحي والوريد البودي الداخلي. قم بتنظيف الغدد الليمفاوية السطحية في فجوة اللفافة العربة للجلد ، وتحديد وتحرير وربطها ، والوريد الشرسوفي السطحي ، والوريد الصافن على الجانب الإنسي من الفخذ ، والوريد الصافن على الجانب الجانبي من الفخذ مع الحفاظ على الجذع الرئيسي للوريد الصافن الكبير.
- تحديد وتحرير وربط الأوردة السطحية لجدار البطن والفخذ الإنسي والفخذ الجانبي مع الحفاظ على الجذع الرئيسي للوريد الصافن العظيم.
- في حالة وجود أوعية لمفاوية كبيرة ، قم بتأجيل الكي لتقليل التسرب اللمفاوي بعد الجراحة. قسم المجموعة السطحية المطهرة من الغدد الليمفاوية إلى قسمين ، باستخدام الوريد الصافن الكبير كحد ، واستخرج كل قسم في أكياس عينات منفصلة (الشكل 2G-I).
- علاج ما بعد الجراحة: عالج الجرح لتحقيق الإرقاء الكامل ووضع كرة تصريف الضغط السلبي عند أدنى نقطة من الشق لتسهيل شفط السوائل من خلال الضغط السلبي. ضع الضغط والضمادات المناسبة على المنطقة الأربية. قم بإعطاء الأدوية للوقاية من العدوى وتخفيف الألم أثناء إقامة المريض في المستشفى.
النتائج
كان متوسط عمر المرضى المشمولين 55 عاما (النطاق: 31-79 سنة). تمت إزالة القسطرة البوليةبين اليوم السابعوالثامن بعد الجراحة. كان متوسط مدة الإقامة في المستشفى بعد الجراحة 14 يوما. بعد العملية ، عانى 3 مرضى من نخر جروح الأعضاء التناسلية الخارجية ، و 4 مرضى لديهم تسرب لمفاوي. تم حل التسرب اللمفاوي بنجاح من خلال التصريف المستمر ، مما أدى إلى متوسط إقامة طويلة. خضع جميع المشاركين لتشريح العقدة الليمفاوية في الفخذ بالمنظار. يتم عرض التفاصيل والنتائج الجراحية المحددة في الجدول 2. كان متوسط مدة العمليات الجراحية بالمنظار والجراحات الثنائية من جانب واحد 146 دقيقة (90-180 دقيقة) و 182 دقيقة (115-220 دقيقة) على التوالي. أدت العمليات الجراحية أحادية الجانب والثنائية إلى فقدان دم بمتوسط 10 مل (5.0-20 مل) و 22 مل (5.0-100 مل) على التوالي.
في هذا التحليل الإحصائي ، نظرا للعدد المحدود من الحالات ، تم أيضا تضمين بعض المرضى الذين يعانون من تسربات لمفاوية مشتركة والتهابات شق في مجموعة الدراسة ، مما أدى إلى اختلال في متوسط الإقامة في المستشفى. على سبيل المثال ، في الجدول 2 ، بين المرضى الذين خضعوا لتشريح العقدة الليمفاوية الثنائية ، كانت أقصر إقامة في المستشفى 6 أيام ، بينما كانت الإقامة في المستشفى للمرضى الذين يعانون من التسريبات اللمفاوية بعد الجراحة والتهابات الشق 18 يوما و 17 يوما و 22 يوما على التوالي. أدى هذا إلى إطالة متوسط الإقامة في المستشفى وأدى إلى اختلال في البيانات.
تمت إزالة ما معدله 12 (2-39) عقدة أثناء تشريح العقدة الليمفاوية (الشكل 3 ج). أثبت التحليل النسيجي وجود الغدد الليمفاوية الأربية الإيجابية في 7 مرضى. من بين 21 حالة ، تم تصنيف 14 حالة على أنها سرطان الخلايا الحرشفية جيد التمايز (الشكل 3 أ ، ب) ، و 3 على أنها متمايزة بشكل معتدل (الشكل 3 د) ، و 1 على أنها سرطان دحلي ، و 1 على أنها سرطان الخلايا الحرشفية القرنيني.
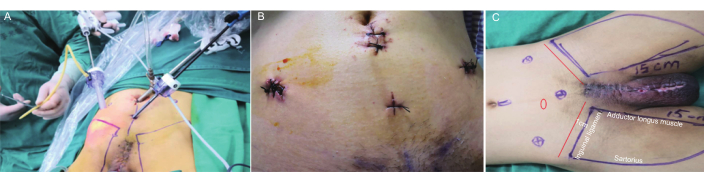
الشكل 1: وضع المبزل ووضع الحدود التشريحية. (أ) وضع المبزل أثناء الجراحة. (ب) وضع المبزل بعد الجراحة. (ج) وضع علامات على الحدود التشريحية. الحد العلوي إلى 1 سم فوق الرباط الإربي, الداخلية مرتبطة بالهامش الجانبي للعضلة الطويلة المقربة, الخارج المرتبط بهامش الإنسي من sartorius, وأدنى مرتبطة بقمة المثلث الفخذي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
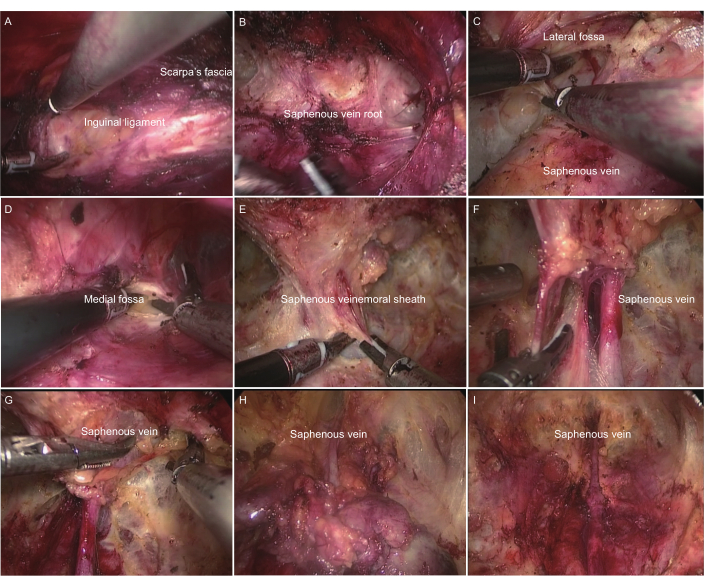
الشكل 2: إجراء تشريح العقدة الليمفاوية الأربية المعدلة عبر البطن. (أ) تحديد الرباط الإربي. (ب) تحديد جذر الوريد الصافن. (ج) إنشاء وتوسيع الحفرة الجانبية. (د) إنشاء وتوسيع الحفرة الإنسية. (ه) قطع غمد الفخذ. (و) تشريح الغدد الليمفاوية العميقة: الوريد الصافن والوريد الشريان الفخذي. (ز) تشريح الغدد الليمفاوية السطحية: جذر الوريد الصافن. (ح) تشريح الغدد الليمفاوية السطحية: الطرف البعيد للوريد الصافن. (ط) المظهر العام بعد تشريح العقدة الليمفاوية الأربية. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
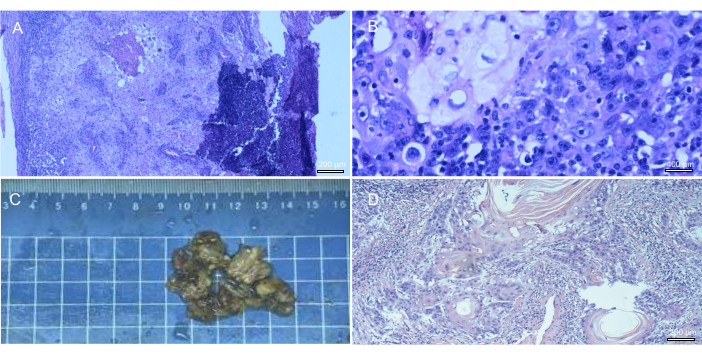
الشكل 3: استئصال الغدد الليمفاوية الأربية أثناء الجراحة ، مع التصنيف المرضي اللاحق. (أ-ب) سرطان الخلايا الحرشفية النقيلي المتمايز جيدا في العقدة الليمفاوية الأربية اليمنى. (ج) استئصال العقدة الليمفاوية الأربية اليسرى أثناء الجراحة. (د) سرطان الخلايا الحرشفية النقيلي المعتدل إلى جيد التمايز في العقدة الليمفاوية الأربية اليسرى. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| متغير | قيمة |
| العمر ، المتوسط (النطاق) ، السنة | 55 (31,79) |
| مرحلة EAU | |
| أنا | 1(4.76%) |
| المعهد | 4(19.05%) |
| IIB | 2(9.52%) |
| IIIA | 3(14.29%) |
| ثالثا ب | 6(28.57%) |
| رابعا | 12(57.14%) |
| سرطان الخلايا الحرشفية | |
| متمايزة بشكل جيد | 12 (57.14%) |
| متباينة بشكل معتدل | 7 (33.3%) |
| الكيراتين | 1(4.76%) |
| معقد مع مرض السكري | 1(4.76%) |
| معقد مع ارتفاع ضغط الدم | 2(0.08%) |
الجدول 1: البيانات الديموغرافية والسريرية المرضية ل 21 مريضا.
| متغير | قيمة |
| وقت الجراحة، المتوسط (النطاق)، الدقيقة | |
| انفرادي | 146(90-180) |
| ثنائي | 182(115-220) |
| فقدان الدم الجراحي ، المتوسط (النطاق) ، مل | |
| انفرادي | 10(5-20) |
| ثنائي | 22(5-100) |
| عدد العقد، الوسيط (النطاق) | |
| الاربيه | 12(2,39) |
| الحوض | 0.00 |
| المرضى الذين يعانون من عقدة إيجابية | 7(33.3%) |
| مدة التصريف ، متوسط (النطاق) اليوم | |
| انفرادي | 28(7.0,50) |
| ثنائي | 33(7.0,60) |
| مدة الإقامة، المتوسط (المدى)، اليوم | |
| انفرادي | 19(8.0,30) |
| ثنائي | 29(13,45) |
| التعقيدات | 3(14.29%) |
| عدوى الجرح | 2(9.52%) |
| الليمفاوية | 1(476%) |
الجدول 2: البيانات الجراحية والمرضية ل 21 مريضا.
Discussion
أدى التطوير والتحسين المستمر لتشريح العقدة الليمفاوية إلى تحسين علاج سرطان القضيب. في هذه الدراسة ، تم تعديل النهج الجراحي لتحقيق تسلسل تشريح العقدة الليمفاوية السطحية والعميقة والحفاظ على الوريد الصافن الكبير ، مما أسفر عن نتائج إيجابية.
اختيار النهج الجراحي
يعد الخيار الأفضل بين النهج تحت الجلد من خلال مثلث الفخذ السفلي للطرف السفلي ونهج البطن تحت الجلد لاستئصال العقد اللمفاوية الأربية بالمنظار أمرا مثيرا للجدل. على الرغم من أن النهج تحت الجلد أبسط من الناحية الفنية ، إلا أنه يرتبط بصدمة أكبر وأقل ملاءمة لتشريح العقدة الليمفاوية العميقة. تم قبول نهج البطن تحت الجلد على نطاق واسع في السنوات الأخيرة بسبب التقدم في التقنيات الجراحية. أشارت الدراسات السريرية إلى أن هذه الطريقة مرتبطة بانخفاض الشقوق وانخفاض خطر حدوث مضاعفات ما بعد الجراحة ، مثل الوذمة اللمفية في الأطراف السفلية. بالإضافة إلى ذلك ، يسمح النهج تحت الجلد بتشريح أكثر شمولا للغدد الليمفاوية في الحوض11.
أجرى الباحثون تشريحا متقدما للغدد الليمفاوية الأربية باستخدام نهج البطن تحت الجلد في عام 2011. تم تحديد نقاط الثقب على أنها الهامش السفلي للسرة ، ونقطة المنتصف بين ارتفاق السرة والعانة ، والجانب الإنسي للعمود الفقري الحرقفي الأماميالعلوي 14. قام Yuan et al.11 أيضا بتقييم الفعالية العلاجية والمضاعفات التي تلي الجراحة لتشريح العقدة الليمفاوية الأربية بالمنظار.
تحسين تسلسل تشريح العقدة الليمفاوية في المجموعات الضحلة والعميقة وتقنية الحفاظ على جذع الوريد الصافن
لتحديد المعالم التشريحية ، يجب أن يكون الجراح على دراية جيدة بغمد المستقيم الأمامي ، وداء السكتة الدماغية المائل الخارجي ، واللفافة اللاتية ، والرباط الإربي ، وأصل الوريد الصافن العظيم. توفر هذه المعالم إرشادات تشريحية واضحة أثناء الإجراء وتعزز أيضا بشكل كبير كفاءة وسلامة العملية. على وجه الخصوص ، يعد تحديد الوريد الصافن الكبير أمرا بالغ الأهمية لتشريح الغدد الليمفاوية العميقة والسطحية. يمكن أن يقلل تشريح العقدة الليمفاوية من احتمالية الإصابة باضطرابات الارتجاع الوريدي ويقلل من حدوث وذمة الأطراف السفلية بعد الجراحة. أظهر كاتالونا وآخرون أن تقنية الحفاظ على الوريد السافن في استئصال العقد اللمفية الأربية تقلل من المضاعفات وتقلل من حدوث الوذمةاللمفية 15. علاوة على ذلك ، أظهرت العديد من الدراسات أن الحفاظ على الوريد الصافن أثناء تشريح العقدة الليمفاوية الأربية يمكن أن يقلل بشكل فعال من حدوث وذمة الأطراف السفلية بعد الجراحة13،16.
يجب أن يعالج التشريح أولا الغدد الليمفاوية العميقة ، تليها الغدد السطحية. تعمل هذه الاستراتيجية على تحسين تدفق الجراحة ، وتقليل خطر إصابة الوريد الصافن الكبير ، وتسهيل اتخاذ قرارات أسرع لتحليل الأمراض المجمدة أثناء الجراحة. إلى جانب ذلك ، فإن الحفاظ على الوريد الصافن الكبير وفروعه يقلل من حدوث وذمة الأطراف السفلية بعد الجراحة ويعزز جودة التعافي بعد الجراحة.
استنتاج
أشارت النتائج إلى أن تقنيات التنظير البطني المعدلة يمكن أن تحقق بأمان وفعالية تشريح القضيب والعقدة الليمفاوية الأربية بمعدلات مضاعفات مقبولة ومعدل نجاح مرتفع. هذه الطريقة بسيطة ومناسبة لأغراض التدريس والتعلم. ومع ذلك ، كانت هذه دراسة أحادية المركز مع عدد محدود من الحالات السريرية ، مما قد يؤدي إلى نتائج غير متوازنة. لذلك ، هناك حاجة إلى دراسة طويلة الأمد متعددة المراكز مع عينات كبيرة ووقت متابعة طويل للتحقق من هذه النتائج.
Disclosures
لا يوجد تضارب في المصالح بين المؤلفين.
Acknowledgements
اي
Materials
| Name | Company | Catalog Number | Comments |
| Laparoscopic system | STORZ | 20172226846 | The system provides high-definition images. |
| Laproscopic trocar | Anhui Aofo Medical Equipment Tech Corporation | 20202020172 | Disposable laproscopic trocar. |
| Negative pressure drainage device | Futababra | 20150003 | This disposable material is suitable for negative pressure suction of patients. |
| Ultrasonic scalpel | Ethicon Endo-Surgery, LLC | V94A5C | It is used in endoscopic surgery to control bleeding and minimize thermal damage during soft tissue incision. |
References
- Sharma, P., Zargar, H., Spiess, P. E. Surgical advances in inguinal lymph node dissection: optimizing treatment outcomes. Urol Clin North Am. 43 (4), 457-468 (2016).
- Leijte, J. A., Kirrander, P., Antonini, N., Windahl, T., Horenblas, S. Recurrence patterns of squamous cell carcinoma of the penis: recommendations for follow-up based on a two-centre analysis of 700 patients. Eur Urol. 54 (1), 161-168 (2008).
- Singh, A., et al. Comparing outcomes of robotic and open inguinal lymph node dissection in patients with carcinoma of the penis. J Urol. 199 (6), 1518-1525 (2018).
- Leone, A., Diorio, G. J., Pettaway, C., Master, V., Spiess, P. E. Contemporary management of patients with penile cancer and lymph node metastasis. Nat Rev Urol. 14 (6), 335-347 (2017).
- Niyogi, D., Noronha, J., Pal, M., Bakshi, G., Prakash, G. Management of clinically node-negative groin in patients with penile cancer. Indian J Urol. 36 (1), 8-15 (2020).
- Brouwer, O. R., et al. European Association of urology-American society of clinical oncology collaborative guideline on penile cancer:2023 Update. Eur Urol. 83 (6), 548-560 (2023).
- Tobias-Machado, M., et al. Can video endoscopic inguinal lymphadenectomy achieve a lower morbidity than open lymph node dissection in penile cancer patients. J Endourol. 22 (8), 1687-1691 (2008).
- Nabavizadeh, R., Master, V. Minimally invasive approaches to the inguinal nodes in cN0 patients. Curr Opin Urol. 29 (2), 165-172 (2019).
- Tobias-Machado, M., et al. Video endoscopic inguinal lymphadenectomy (VEIL): minimally invasive resection of inguinal lymph nodes. Int Braz J Urol. 32 (3), 316-321 (2006).
- Tobias-Machado, M., et al. Video endoscopic inguinal lymphadenectomy: a new minimally invasive procedure for radical management of inguinal nodes in patients with penile squamous cell carcinoma. J Urol. 177 (3), 953-957 (2007).
- Yuan, P., et al. Comparative study of video endoscopic inguinal lymphadenectomy through a hypogastric vs leg subcutaneous approach for penile cancer. J Endourol. 32 (1), 66-72 (2018).
- Chiapparrone, G., et al. Saphenous-sparing laparoscopic inguinal lymphadenectomy. Int Braz J Urol. 44 (3), 645-646 (2018).
- Yuan, J. B., et al. Preservation of the saphenous vein during laparoendoscopic single-site inguinal lymphadenectomy: comparison with the conventional laparoscopic technique. BJU Int. 115 (4), 613-618 (2015).
- Xu, H., et al. Endoscopic inguinal lymphadenectomy with a novel abdominal approach to vulvar cancer: description of technique and surgical outcome. J Minim Invasive Gynecol. 18 (5), 644-650 (2011).
- Catalona, W. J. Modified inguinal lymphadenectomy for carcinoma of the penis with preservation of saphenous veins: technique and preliminary results. J Urol. 140 (2), 306-310 (1988).
- Yao, K., et al. Modified technique of radical inguinal lymphadenectomy for penile carcinoma: morbidity and outcome. J Urol. 184 (2), 546-552 (2010).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved