Method Article
Aplicação da Ultrassonografia Laparoscópica na Sutura Primária do Colédoco durante a Cirurgia Combinada de Duas Lentes
Neste Artigo
Resumo
Aqui, desenvolvemos e apresentamos uma técnica sem tubo T e stent intrabiliar utilizando visualização de lente dupla (via laparoscópio e coledocoscópio) combinada com ultrassonografia laparoscópica (LUS) para realizar sutura de colédoco primária.
Resumo
Cálculos biliares combinados com cálculos do ducto biliar comum são uma doença clínica comum. Os tratamentos minimamente invasivos incluem colecistectomia laparoscópica + exploração laparoscópica do ducto colédoco comum (LC+LCBDE) e colangiopancreatografia retrógrada endoscópica + colecistectomia laparoscópica (CPRE+LC). O LCBDE pode resolver dois problemas em um único procedimento, enquanto o ERCP + LC requer uma abordagem em duas etapas. Como mais estudos mostraram, a exploração do ducto colédoco com extração de cálculos seguida de fechamento primário pode levar a uma recuperação mais rápida e melhor qualidade de vida dos pacientes.
Sabe-se que variações anatômicas nos ductos e vasos biliares são bem comuns. A ultrassonografia laparoscópica (USP) é fundamental para esclarecer as estruturas anatômicas da área porta hepática, determinar a orientação do ducto biliar, identificar relações espaciais entre ductos biliares, artérias hepáticas e veias portais e minimizar o risco de lesão biliar.
O procedimento é ilustrado aqui por meio de uma descrição detalhada do caso. Após a administração de anestesia geral, uma abordagem laparoscópica foi rotineiramente estabelecida para inspecionar a cavidade abdominal e avaliar as lesões. A ultrassonografia laparoscópica foi empregada para avaliar o triângulo da vesícula biliar na região porta hepática, incluindo a anatomia dos ductos e vasos biliares. O triângulo da vesícula biliar foi dissecado, seguido por uma incisão com agulha 5-0 na parede do ducto biliar. Foi realizada coledocoscopia para extração de cálculos, com confirmação de função papilar duodenal normal. A sutura contínua da parede do ducto biliar foi realizada com material de sutura monofilamentar de polidioxanona 5-0. Ao mesmo tempo, a ultrassonografia laparoscópica verificou a eliminação completa dos cálculos e avaliou a integridade da sutura.
Introdução
A colecistolitíase é uma doença clínica comum, com aproximadamente 10-20% dos pacientes desenvolvendo coledocolitíase secundária 1,2. Cálculos biliares combinados com cálculos do ducto biliar comum são uma condição clínica frequente. A obstrução do ducto biliar pode causar dor abdominal, icterícia, infecções do trato biliar e até choque grave. O tratamento ideal envolve aliviar a obstrução e remover as lesões.
As abordagens terapêuticas atuais para cálculos da vesícula biliar com cálculos do ducto biliar incluem colecistectomia aberta + exploração aberta do ducto colédoco (OC+OCBDE), colangiopancreatografia retrógrada endoscópica + colecistectomia laparoscópica (CPRE+LC), colecistectomia laparoscópica + exploração laparoscópica do ducto colédoco (LC+LCBDE)3,4.
A cirurgia aberta está associada a trauma significativo e recuperação prolongada, normalmente reservada para casos em que técnicas minimamente invasivas não são viáveis. CPRE+LC e LC+LCBDE são consideradas alternativas minimamente invasivas. No entanto, CPRE+LC requer dois procedimentos separados e traz riscos de complicações como sangramento, pancreatite, perfuração duodenal e função do esfíncter de Oddi prejudicada. Em contraste, LC+LCBDE tem sido demonstrado como um método cirúrgico seguro e eficaz devido à sua invasividade mínima, recuperação rápida, menor tempo de internação hospitalar e custo-efetividade favorável 5,6,7. Além disso, a CBCE é indicada para pacientes com insuficiência de CPRE, colangite aguda, pancreatite aguda ou história de cirurgia de derivação gastrointestinal7.
A LCBDE engloba duas técnicas primárias: fechamento primário e drenagem com tubo T. Evidências emergentes sugerem que o fechamento primário oferece vantagens sobre a drenagem com tubo T, incluindo menor duração operatória e de hospitalização, bem como redução de complicações pós-operatórias e biliares8.
O fechamento primário do LCBDE pode ser realizado com ou sem implante de stent interno. Estudos indicam que o fechamento primário livre de stent é seguro, confiável e evita possíveis complicações, como migração do stent ou a necessidade de procedimentos subsequentes de remoção do stent9.
O sistema biliar apresenta variações anatômicassignificativas10,11, com taxa de variação relatada de 42,3%12. Durante a cirurgia laparoscópica, a incapacidade de palpar estruturas anatômicas, combinada com edema tecidual ou pontos de referência visualmente ambíguos, aumenta o risco de lesões vasculares e do ducto biliar. A ultrassonografia laparoscópica (USUS) aborda esses desafios, permitindo a avaliação em tempo real da área do portal hepático, fornecendo visualização dinâmica dos ductos biliares, vasculatura e tecidos circundantes, compensando a falta de feedback tátil e aumentando a segurança cirúrgica 13,14. Embora a ultrassonografia transabdominal continue sendo uma modalidade de imagem padrão para o diagnóstico de cálculos biliares, sua precisão é limitada por fatores como espessura da parede abdominal, gordura visceral e interferência de gases gastrointestinais. O LUS supera essas limitações combinando os benefícios do ultrassom convencional com imagens de alta frequência e alta resolução, proximidade direta de órgãos e orientação intraoperatória em tempo real.
Protocolo
Este protocolo segue as diretrizes éticas para pesquisa em humanos no Hospital Dongguan Tungwah. O paciente assinou o termo de consentimento livre e esclarecido relevante.
NOTA: Paciente do sexo masculino, 78 anos, foi admitido com história de dor abdominal há 3 dias. O exame de TC revelou colecistolitíase combinada com coledocolitíase, com diâmetro do ducto colédoco (CBD) de aproximadamente 10 mm (ver Figura 1). A avaliação pré-operatória não mostrou contraindicações cirúrgicas. Os instrumentos e equipamentos utilizados são detalhados na Tabela de Materiais.
1. Exame pré-operatório
- Exames de sangue: Realize testes de função hepática e testes de função renal, bem como hemograma completo, perfil de coagulação, tipo sanguíneo e prova cruzada.
- Diagnóstico por imagem e avaliações: Realizar eletrocardiograma, radiografia de tórax, avaliação cardiovascular, ultrassonografia com Doppler colorido do fígado e sistema biliar e tomografia computadorizada (TC) do abdome superior.
2. Procedimento operatório
- Realize a intubação endotraqueal e posicione o paciente em decúbito dorsal. Execute a desinfecção de rotina usando uma solução de iodopovidona.
NOTA: A anestesia geral foi administrada de acordo com protocolos aprovados institucionalmente. - Realize uma técnica padrão de colecistectomia laparoscópica de quatro portas (ver Figura 2).
- Crie uma incisão vertical de 10 mm subumbilicalmente e introduza gás CO₂ usando uma agulha de Veress para estabelecer o pneumoperitônio a 12 mmHg.
- Em seguida, coloque o trocarte de 10 mm e o laparoscópio infraumbilicalmente. Sob a visualização direta fornecida pelo laparoscópio, coloque uma porta subxifóide (10 mm), uma porta hemiclavicular direita (5 mm) e uma porta axilar anterior direita (5 mm).
- Etapas cirúrgicas (ver Figura 3 e Figura 4)
NOTA: O procedimento cirúrgico é realizado por um cirurgião com a assistência de um assistente.- Realize a exploração laparoscópica da cavidade abdominal seguindo esta sequência: de cima para baixo, primeiro os órgãos sólidos, depois os órgãos ocos, primeiro a cavidade abdominal, depois a cavidade pélvica, para avaliar sistematicamente as lesões abdominais (ver Figura 3A).
- Use o LUS para sondar a área do portal hepático, coloque a sonda laparoscópica na região da porta hepática através da porta subxifóide (10 mm) e mova a sonda para cima e para baixo. Distinguir ductos biliares e vasos sanguíneos por meio de sinais de fluxo sanguíneo e avaliar a distribuição de cálculos (ver Figura 3B e Figura 4A,B).
- Eleve o fundo da vesícula biliar com uma pinça atraumática (Assistente). Retraia e expanda o triângulo de Calot para otimizar a exposição (Cirurgião). Disseque o triângulo de Calot camada por camada usando um eletrogancho ou bisturi ultrassônico (veja a Figura 3C).
- Use LUS para confirmar a localização do CBD. Endireite uma agulha de corpo redondo 5-0 com um porta-agulha e amarre uma sutura de seda nº 4 em sua cauda para evitar perdas acidentais.
- Segure o ponto médio da agulha com uma pinça laparoscópica conectada ao eletrocautério (20 W). Faça uma incisão longitudinal de 1 cm na parede anterior do CBD (ver Figura 3D).
- Insira o coledocoscópio através da porta subxifóide no CBD. Visualize e recupere cálculos usando uma cesta de recuperação de pedra (consulte a Figura 3E).
- Inspecione os ductos biliares proximais e distais em busca de cálculos residuais. Confirme a competência do esfíncter papilar duodenal. Feche a coledocotomia com uma sutura de polidioxanona 5-0 (PDS) usando suturas contínuas ou interrompidas (espaçamento de 1-2 mm) (ver Figura 3F, G).
- Coloque uma gaze estéril no CBD para detectar vazamento de bile. Complete a ressecção da vesícula biliar usando tesouras ultrassônicas ou eletrocautério.
- Extraia a vesícula biliar através da porta subxifóide. Realize ultrassom laparoscópico (LUS) ao longo do eixo do ducto biliar extra-hepático no hilo hepático. Confirme a ausência de cálculos residuais e assegure a perviedade da anastomose biliar sem estenose (ver Figura 3H).
- Insira um tubo de drenagem no forame epiplóico sub-hepático (forame de Winslow) através da via axilar anterior direita de 5 mm (ver Figura 3I).
3. Cuidados pós-operatórios
- Monitore continuamente a frequência cardíaca, pressão arterial, frequência respiratória e temperatura corporal.
- Administre fluidos intravenosos para manter a hidratação, o equilíbrio eletrolítico e o equilíbrio ácido-base. Administrar antibióticos intravenosos e agentes hepatoprotetores no pós-operatório.
- Iniciar a ingestão de água por via oral 6 h após a cirurgia. Incentive a mobilização precoce à beira do leito para promover a recuperação.
- Mantenha a permeabilidade dos tubos de drenagem. Monitore os sinais de vazamento biliar (por exemplo, drenagem amarelada, distensão abdominal).
Resultados
O procedimento durou 110 min com perda sanguínea intraoperatória de 10 mL. O tubo de drenagem foi removido no 4º dia de pós-operatório (POD4) e o paciente recebeu alta sem intercorrências no POD5. O ultrassom laparoscópico intraoperatório (LUS) foi empregado para delinear claramente o ducto cístico, o ducto colédoco e a anatomia vascular e o tamanho, quantidade e localização precisa dos cálculos do ducto colédoco (ver Figura 4), permitindo orientação intraoperatória em tempo real. Não foram observadas complicações perioperatórias, incluindo vazamento biliar, hemorragia, cálculos residuais ou estenose biliar. Durante o acompanhamento pós-operatório de 3 anos, não foram identificadas complicações significativas relacionadas à cirurgia. Todos esses detalhes são apresentados na Tabela 1.

Figura 1: Imagens de TC. (A,B) As imagens mostram colecistolitíase combinada com coledocolitíase. A seta amarela representa a vesícula biliar e a colecistolitíase, e a seta vermelha representa o ducto biliar comum e a coledocolitíase. Clique aqui para ver uma versão maior desta figura.
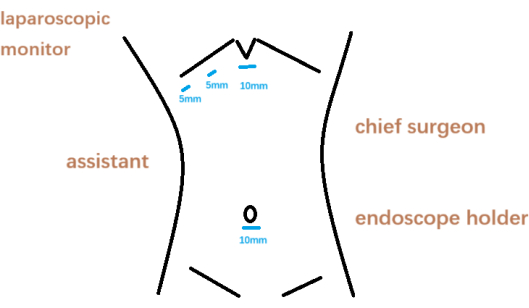
Figura 2: Posição do cirurgião e localização da punção. Clique aqui para ver uma versão maior desta figura.
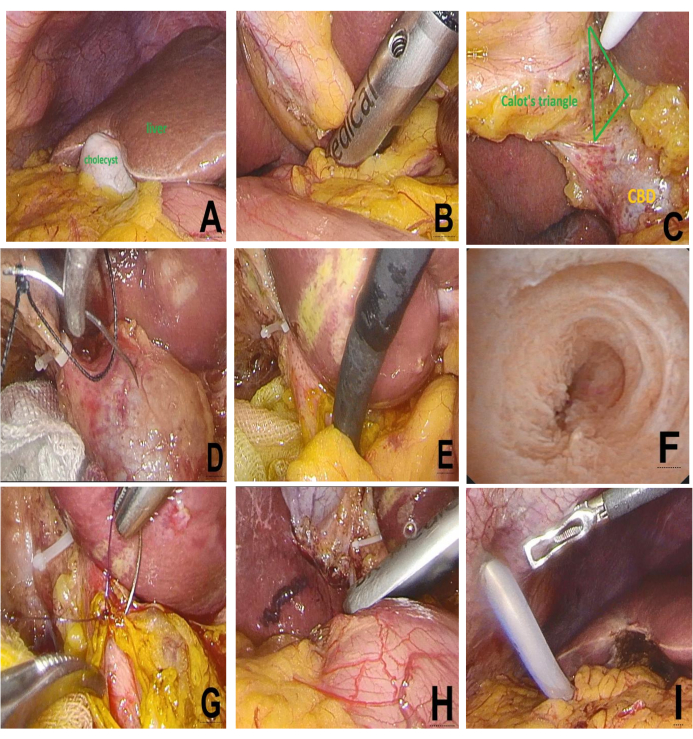
Figura 3: Etapas intraoperatórias do LCBDE: (A) Exploração laparoscópica. (B) Avaliação do LUS. (C) Dissecção do triângulo de Calot. (D) Incisão de CBD por eletrocautério. (E) Extração de cálculos colédoco-boscópicos. (F) CBD pós-litotomia e papila. (G) Fechamento primário de CBD. (H) Reavaliação do LUS. (I) Colocação do dreno. Clique aqui para ver uma versão maior desta figura.
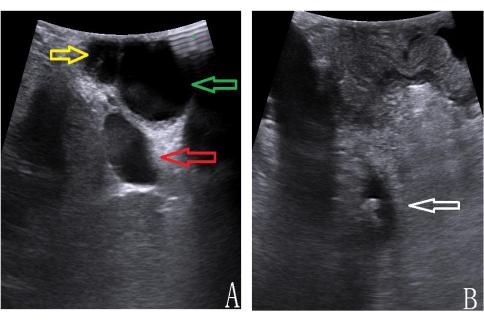
Figura 4: Imagem LUS da anatomia do portal hepático. (A) ducto cístico [amarelo], CBD [verde], veia porta [vermelho]). (B) Pedras CBD [seta branca]. Clique aqui para ver uma versão maior desta figura.
| Parâmetros | Resultados |
| Tempo operatório | 110 minutos |
| Perda de sangue | 10 mL |
| Tempo de remoção do tubo de drenagem | 4 dias |
| Tempo de alta pós-operatória | 5 dias |
| Vazamento de bile | Não |
| Pedra retida | Não |
| Estenose biliar | Não |
| Tempo de acompanhamento | 3 anos |
| Recorrência de pedras de CBD | Não |
Tabela 1: Resultados cirúrgicos.
Discussão
LC+LCBDE e CPRE+LC são as principais abordagens minimamente invasivas para cálculos da vesícula biliar com cálculos do ducto biliar comum. Em comparação com a CPRE, a LCBDE oferece vantagens no manejo de cálculos maiores, preservando a função papilar e evitando procedimentos em etapas15,16.
O papel da drenagem do tubo T pós-LCBDE permanece em debate. Embora justificado em casos de hipertensão biliar, cálculos residuais, estenoses ou colangite aguda, o fechamento primário é recomendado quando a inflamação biliar é leve, a eliminação dos cálculos é completa e a função papilar está intacta17,18. Nosso centro evita o implante de stent biliar de rotina para evitar a migração do stent, custos adicionais e procedimentos de remoção secundária.
A cirurgia laparoscópica limita o feedback tátil, aumentando os riscos de lesões em tecidos edematosos ou variantes anatômicas. A ultrassonografia laparoscópica (LUS) supera isso, fornecendo imagens em tempo real e de alta resolução dos ductos biliares e da vasculatura. Ao contrário da ultrassonografia transabdominal, a USE não é afetada pela espessura da parede abdominal ou pelos gases intestinais. Comparado à colangiografia intraoperatória, o LUS é livre de radiação e eficiente em termos de tempo, com sensibilidade relatada de 96% e especificidade de 100%19,20.
Neste estudo, realizamos a exploração laparoscópica do ducto colédoco comum (LCBDE) e garantimos a desobstrução do ducto com fechamento primário do CBD usando coledocoscopia laparoscópica e ultrassom laparoscópico (LUS). O LUS foi utilizado para sondar o triângulo colecístico, determinar a posição do trato biliar extra-hepático, da artéria hepática e da veia porta, além de avaliar a localização, o tamanho e o número de cálculos. Também forneceu orientação intraoperatória.
Atualmente, os métodos comuns para incisão do ducto biliar comum (CBD) incluem tesouras, lâminas e ganchos elétricos. O corte com tesoura ou lâmina é propenso a sangramento e requer hemostasia adicional, enquanto os ganchos elétricos podem causar lesão térmica na parede do ducto biliar devido à condução de calor. Em nossa abordagem, uma agulha eletrocirúrgica 5-0 foi usada para incisar o CBD. Essa técnica minimizou os danos à parede do ducto biliar e evitou efetivamente o sangramento. Um coledocoscópio foi então empregado para explorar o trato biliar e remover cálculos. Se o exame colédococo-escópico não confirmasse cálculos residuais e função normal da papila duodenal, o CBD era fechado com uma sutura absorvível monofilamentar 5-0 usando suturas contínuas ou interrompidas de espessura total (espaçamento entre pontos 1-2 mm, margem 1-2 mm), garantindo um fechamento uniforme e livre de tensão. Esponjas de gaze estéreis secas foram aplicadas para testar o vazamento de bile. A ultrassonografia laparoscópica (LUS) foi posteriormente utilizada para avaliar cálculos residuais e avaliar o ducto biliar suturado para estenoses. Tubos de drenagem sub-hepática foram colocados rotineiramente para detectar prontamente o vazamento biliar e garantir a drenagem adequada. No caso descrito, o tubo de drenagem foi removido no 4º dia de pós-operatório e o paciente recebeu alta no 5º dia. Não foram observadas complicações, como vazamento biliar, hemorragia, cálculos residuais ou estenoses biliares.
No entanto, na implementação da operação, é necessário compreender estritamente as indicações para maximizar os benefícios do paciente. Resumimos a experiência clínica e os relatos relevantes da literatura 21,22,23. Existem 4 indicações para sutura biliar primária: (i) O diâmetro da via biliar ≥ 6 mm. Um colangioscópio pode entrar no ducto biliar, o que pode não apenas remover pedras, mas também reduzir a estenose do ducto biliar pós-operatória. (ii) Para cálculos simples do ducto biliar extra-hepático, uma sutura primária pode ser realizada se a remoção do cálculo for garantida. No entanto, geralmente é difícil garantir a remoção completa do cálculo para casos com cálculos combinados do ducto biliar intra-hepático, e a sutura primária não é recomendada. (iii) A papila duodenal tem uma boa função de abertura e fechamento e nenhuma estenose biliar. (iv)A parede do ducto biliar comum é suturada de maneira uniforme, precisa e confiável, sem vazamento ou estenose biliar.
No entanto, a ultrassonografia laparoscópica também tem suas limitações. A sonda de ultrassom laparoscópico geralmente é pequena em tamanho, dificultando a observação abrangente de uma grande área de tecido de uma só vez. Somente através da experiência prática acumulada em procedimentos cirúrgicos laparoscópicos e técnicas de exame ultrassônico é que se pode realmente dominar a tecnologia de ultrassom laparoscópico. O equipamento de ultrassom laparoscópico é relativamente caro, o que limita a aplicação generalizada dessa tecnologia em algumas áreas com recursos limitados.
Em conclusão, a aplicação de LUS combinada com um coledocoscópio em cirurgia laparoscópica pode garantir a eficácia e segurança do fechamento primário do CBD.
Divulgações
Os autores relatam não haver conflito de interesses.
Agradecimentos
Agradecemos aos anestesiologistas e enfermeiros da sala de cirurgia que ajudaram na operação.
Materiais
| Name | Company | Catalog Number | Comments |
| Basket catheter | Guangzhou Manya Medical Technology Co., Ltd | WL-F65-115M | |
| Cholangioscope | Olympus | CHF-V | |
| Disposable laparoscopic trocar | Mindray | CW-Z346 | |
| Electrocautery hook | Visionstar | HV300B | |
| Laparoscopic system | KARL STORZ | 26003AA | |
| Laparoscopic ultrasound | BK Medical | 8666-RF | |
| Polydioxanone suture | ETHICON | Z303H | |
| Ultrasonic dissector | ETHICON | ACE+7 |
Referências
- Marilee-L, F., Robert-L, B., Andrew-J, D. Choledocholithiasis: Evolving standards for diagnosis and management. World J Gastroenterol. 12 (20), 3162-3167 (2006).
- Costi, R., Gnocchi, A., Di Mario, F., Sarli, L. Diagnosis and management of choledocholithiasis in the golden age of imaging, endoscopy and laparoscopy. World J. Gastroenterol. 20 (37), 13382-13401 (2014).
- Shojaiefard, A., Esmaeilzadeh, M., Ghafouri, A., Mehrabi, A. Various techniques for the surgical treatment of common bile duct stones: a meta review. Gastroenterol Res Pract. 2009, 840208 (2009).
- Naotaka, F., et al. Evidence-based clinical practice guidelines for cholelithiasis. J Gastroenterol. 58 (9), 801-833 (2023).
- Chen, C. C., et al. The fading role of T-tube in laparoscopic choledochotomy: primary choledochorrhaphy and over pigtail j and endonasobiliary drainage tubes. J Laparoendosc Adv Surg Tech A. 20 (10), 807-811 (2000).
- Zhang, H. W., Chen, Y. J., Wu, C. H., Li, W. D. Laparoscopic common bile duct exploration with primary closure for management of choledocholithiasis: A retrospective analysis and comparison with conventional T-tube drainage. Am Surg. 80 (2), 178-181 (2014).
- Podda, M., et al. Systematic review with meta-analysis of studies comparing primary duct closure and T-tube drainage after laparoscopic common bile duct exploration for choledocholithiasis. Surg Endosc. 30 (3), 845-861 (2016).
- Kurinchi, S. G., Rahul, K. T-tube drainage versus primary closure after laparoscopic common bile duct exploration. Cochrane Database Syst Rev. 21 (6), CD005641 (2013).
- Yan, Y. The safety and efficacy of primary duct closure without endoscopic nasobiliary drainage after laparoscopic common bile duct exploration. Gastrointest Tumors. 7 (4), 117-124 (2020).
- Brent, T. X. Biliary anatomy and variations. Surg Clin North A. 104 (6), 1137-1144 (2024).
- Onofrio, A. C., et al. Vascular and biliary variants in the liver: implications for liver surgery. Radiographics. 28 (2), 359-378 (2008).
- Wu, J. S., Peng, C., Mao, X. -. H., Lv, P. Bile duct injuries associated with laparoscopic and open cholecystectomy: sixteen-year experience. World J Gastroenterol. 13 (16), 2374-2378 (2007).
- Jamal, K. N., et al. Meta-analysis of the diagnostic accuracy of laparoscopic ultrasonography and intraoperative cholangiography in detection of common bile duct stones. Ann R Coll Surg Engl. 98 (4), 244-249 (2016).
- Omer, A., et al. Laparoscopic ultrasonography versus intra-operative cholangiogram for the detection of common bile duct stones during laparoscopic cholecystectomy: a meta-analysis of diagnostic accuracy. Int J Surg. 12 (7), 712-719 (2014).
- Rogers, S. J., et al. Prospective randomized trial of LC+LCBDE vs ERCP/S+LC for common bile duct stone disease. Arch Surg. 145 (1), 28-33 (2010).
- Salminen, P., Laine, S., Gullichsen, R. Severe and fatal complications after ERCP: Analysis of 2555 procedures in a single experienced center. Surg Endosc. 22 (9), 1965-1970 (2008).
- Jiang, C., Zhao, X. H., Cheng, S. T-tube use after laparoscopic common bile duct exploration. JSLS. 23 (1), e2018.00077 (2019).
- Xie, W., et al. Is T-tube drainage no longer needed for laparoscopic common bile duct exploration? A retrospective analysis and literature review. Videosurgery. 18 (1), 99-107 (2023).
- Atstupens, K., Mukans, M., Plaudis, H., Pupelis, G. The role of laparoscopic ultrasonography in the evaluation of suspected choledocholithiasis. A single-center experience. Medicina. 56 (5), 246-260 (2020).
- Maple, J. T., et al. The role of endoscopy in the evaluation of suspected choledocholithiasis. Gastrointest Endosc. 71 (1), 1-9 (2010).
- Estellés, V. N., et al. Eleven years of primary closure of common bile duct after choledochotomy for choledocholithiasis. Surg Endosc. 30 (5), 1975-1982 (2016).
- Guan, H., Jiang, G., Mao, X. Primary duct closure combined with transcystic drainage versus T-tube drainage after laparoscopic choledochotomy. ANZ J Surg. 89 (7-8), 885-888 (2019).
- Khaled, Y. S., et al. Laparoscopic bile duct exploration via choledochotomy followed by primary duct closure is feasible and safe for the treatment of choledocholithiasis. Surg Endosc. 27 (11), 4164-4170 (2013).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoExplore Mais Artigos
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados