Method Article
冠動脈血管運動障害の侵襲的診断のためのアセチルコリンとそれに続くアデノシンの検査
要約
冠動脈血管障害は、閉塞していない冠状動脈を有する患者における狭心症の頻繁な機能的原因を表す。これらの患者の狭心症(エンドタイプ)の根底にあるメカニズムは、アセチルコリン誘発試験とそれに続く冠状動脈流量予備力および微小血管抵抗のドップラー由来の評価に基づく包括的な侵襲的診断手順によって決定することができる。
要約
冠動脈造影を受けている心筋虚血の徴候および症状を有する患者の50%以上が閉塞していない冠状動脈を有する。冠状動脈血管運動障害(血管拡張障害および/または血管収縮/けいれんの増強)は、そのような臨床症状の重要な機能的原因を表しています。.血管拡張障害は、陽電子放出断層撮影や心臓磁気共鳴画像法などの非侵襲的技術で評価できますが、現在、冠状動脈痙攣の診断に信頼できる非侵襲的技術はありません。したがって、痙攣検査および冠動脈血管拡張の評価を含む冠状動脈血管運動障害の診断のための侵襲的診断手順(IDP)が開発されてきた。根底にあるタイプの障害(いわゆるエンドタイプ)の特定は、標的薬理学的治療の開始を可能にする。このようなアプローチは、CorMicA研究に基づく慢性冠症候群の管理に関する現在の欧州心臓病学会ガイドラインによって推奨されているという事実にもかかわらず、結果の比較可能性および多施設試験は現在、冠動脈機能検査の施設内プロトコルの大きな違いによって妨げられています。この記事では、心外膜/微小血管痙攣の診断のための冠状動脈内アセチルコリン誘発試験を含む包括的なIDPプロトコルについて説明し、続いて冠状動脈血管拡張機能を求めて冠状動脈流量予備力(CFR)および充血微小血管抵抗(HMR)のドップラーワイヤーベースの評価を行います。
概要
近年、インターベンショナル心臓病学はさまざまな分野で大きな進歩を遂げています。これには、経カテーテル大動脈弁置換術および僧帽弁および三尖弁の端から端までの修復を使用した心臓弁の介入治療だけでなく、冠動脈介入も含まれます1,2,3,4,5,6。後者の中には、回転および衝撃波療法を用いた慢性全閉塞および石灰化病変の治療技術の進歩がある。これらのかなり構造的な冠動脈インターベンション手順に加えて、機能性冠動脈障害(すなわち、冠状動脈痙攣および微小血管機能障害)を求めて侵襲的診断手順(IDP)が確立されました7。後者は、狭心症および閉塞していない冠状動脈を有する患者において頻繁に起こるが排他的ではないが、不均一な状態のグループを構成する。これらの血管運動障害の根底にある主なメカニズムは、冠状動脈血管拡張障害、血管収縮/けいれんの増強、および冠状動脈微小血管抵抗の増強です。後者はしばしば閉塞性微小血管疾患によるものです8。解剖学的には、冠状動脈血管運動障害は、心外膜動脈、冠状動脈微小循環、またはその両方で発生する可能性があります。冠状動脈血管運動障害国際研究グループ(COVADIS)は、これらの障害の診断のための定義を公開しています9,10および慢性冠症候群患者の管理に関する欧州心臓病学会(ESC)の最近のガイドラインは、臨床状態に応じて適切な患者評価のための推奨事項を作成しました11.さらに、最近の出版物は、IDP12,13から導き出される可能性のあるさまざまなエンドタイプを描写しています。このようなアプローチは、無作為化研究が、一般開業医による通常のケアと比較して、IDPとそれに続く試験結果による層別化内科療法を受けている患者の生活の質が優れていることを示しているため、個々の患者にとって有益である14。現在、そのような血管運動障害の検査のための最も適切なプロトコルについての議論があります。この記事の目的は、冠状動脈痙攣を探すためのアセチルコリン(ACh)誘発試験に続いて、アデノシンを使用した冠状動脈流量予備力(CFR)と充血微小血管抵抗(HMR)のドップラーワイヤーベースの評価を行うプロトコルを説明することです(図1)。
プロトコル
冠状動脈内ACh検査は地元の倫理委員会によって承認されており、プロトコルは人間の研究のための私たちの機関のガイドラインに従います。以前のJoVEの記事では、ACh溶液の調製とACh15の冠状動脈内注射用の注射器の調製を示すプロトコルについて説明しました。
1. ACh溶液の調製およびAChの冠動脈内注射用注射器の調製
- 以前に公開されたJoVEの記事15を参照してください。
2.冠動脈内注射用アデノシン溶液の調製
- 6 mgのアデノシン(2 mL溶媒を含む)のアンプル1アンプルを注射器に入れます(これは3 mg / mLの用量に相当します)。
- 6 mgのアデノシンを100 mLの0.9%塩化ナトリウム溶液に加え、穏やかに混合します。.
- 10 mLシリンジに3.5 mLのアデノシン溶液(約200 μgのアデノシン)を満たします。.
- 3回の注射の準備のために最後のステップを3回実行します。
3.診断冠動脈造影
- 動脈アクセス経路に応じて、右大腿動脈(通常15 mLのメピバカイン)の近くまたは右橈骨動脈(通常2 mLのメピバカイン)の近くに局所麻酔を注射します。.
- 局所麻酔の成功を確認するには、麻酔をかけた皮膚を針で刺し、痛みがまだ残っているかどうかを患者に尋ねます。
- セルディンガー法に従って動脈を穿刺し、シース(通常は5F)を挿入します。可能であれば、計画されたIDPを受けている患者の橈骨痙攣予防を省略します。無菌条件下で冠動脈造影を行う。
- 診断カテーテルをJ先端のワイヤーを介して橈骨動脈シースを介して上行大動脈に導入し、大動脈根まで進めます。
- 5000IUのヘパリンを与えます。
- 診断カテーテルを右の口蓋(RCA)に、続いて左の冠状動脈(LCA)に係合させます。2mLの造影剤を注入して、カテーテルの正しい位置を確認します。
- 冠動脈を視覚化するために、透視下で約10 mLの造影剤を手動注射して、さまざまなビューで冠動脈造影を実行します。
注:通常、ラオス40°とRAO35°がRCAに使用され、ラオス45°/ クラン25°、RAO 30°/ クラン30°、RAO 20°/ CAUD 30°がLCAに使用されます。
4.IDPの準備
- IDPの前提条件として、視覚評価で>50%の心外膜狭窄を除外します。
注:IDPのデフォルトの動脈は、2つの血管(左前下行動脈(LAD)と左回旋動脈(LCX))を同時に検査できるため、LCAです。 - LCAに適したガイドカテーテルを左メインに配置します(これは5Fまたは6Fで、カテーテルの選択は患者の解剖学的構造によって異なります)。
- さらに5000IUのヘパリンを与えます。
- ドップラーフロー/圧力ワイヤーをガイドカテーテルを通して左主動脈に注意深く進めます。
- カテーテルのコントラストを避けるためにフラッシュした後、左メインのフラクショナルフローリザーブ(FFR)センサー(ワイヤータイプに応じて先端隣接または1.5 cmオフセットのいずれかにローカライズ)を使用してドップラーフロー/圧力ワイヤーを校正します(コンピューターシステムのソフトウェアで Norm を押します)。
- ワイヤーの先端を血管の近位中央部分(通常はLAD)に配置します。透視検査を実行してワイヤーの位置を記録します。
- 必要に応じて、ドップラーとECGの信号品質を評価して最適化します。
注意: これは、ワイヤの位置を最適化するためにワイヤを回転または引っ張ることによって行うことができます。システム設定内でドップラー信号を微調整することもできます(ECG信号とドップラー信号の最適なトレースとスケーリング、ウォールフィルターの調整など)。 - 良好な信号が得られたら、 Record を押してシステムに信号を記録します。これで、患者はIDPの準備が整いました。
5. IDPの実施
- 最低ACh濃度(0.36 μg/mL)の6 mLを20秒以内にLCA(~2 μgのACh)に注入します。3〜4 mLの生理食塩水で洗い流します。継続的な12誘導ECGモニタリングを実行し、患者に認識可能な狭心症の症状(胸痛、呼吸困難など)を尋ねます。ドップラー信号曲線を観察し、ACh注入中の平均ピーク速度(APV)を記録します。
- ACh注射後のLCAの冠動脈造影を、カテーテルを通して約10mLの造影剤を手動注入して行います。AChの投与ごとに、12誘導ECGを記録して印刷します。認識可能な狭心症の症状を患者に尋ねます。.すべての投与の間に1分間の休止を与えます。.
注意: 通常、RAO 20°/ CAUD 30°投影は、AChテストに最適な投影です。 - 6 mLの培地ACh濃度(3.6 μg/mL)をLCA(~20 μgのACh)に注入します。12誘導心電図と患者の症状を継続的に監視しながら、20秒以内に注射します。3〜4 mLの生理食塩水で洗い流します。ドップラー信号曲線を観察し、ACh注入中のAPVを記録します。上記のようにAChの6mL注射後にLCAの冠動脈造影を行います。
- 5.5 mLの高ACh濃度(18 μg/mL)をLCAに注入します(~100 μgのACh)。ECGと患者の症状を継続的に監視しながら、20秒以内に注射します。3〜4 mLの生理食塩水で洗い流します。ドップラー信号曲線を観察し、ACh注入中のAPVを記録します。上記のようにLCAの冠動脈造影を繰り返します。
注:冠状動脈痙攣、症状再現、ECG変化または心外膜血管収縮を有するほとんどの患者において、この用量で発症する。ACh注射中に徐脈が発生した場合、これは手動ACh注射の速度を遅くすることで解決できます。20秒の注入と比較して3分の期間にわたる遅い注入も実行可能である。 - 心外膜痙攣(すなわち、.、90%血管収縮>100μgの用量で発生しない場合)は、200μgのACh用量(11mLの高ACh濃度(18μg / mL))を継続します。.ECGと患者の症状を継続的に監視しながら、20秒以内に注射します。3〜4 mLの生理食塩水で洗い流します。ドップラー信号曲線を観察し、ACh注入中のAPVを記録します。LCAの冠動脈造影を繰り返します。
注意: 上記のように徐脈が発生した場合は、手動ACh注射の速度を遅くしてください。 - AChテストの終了時、または重度の症状(すなわち、.、重度の狭心症または呼吸困難)、虚血性ECGシフトまたは心外膜けいれんが発生した場合に、200μgのニトログリセリンをLCAに注射します。.約1分後にLCAの冠動脈造影を行い、けいれんの復帰を文書化します。
- APVがベースラインに戻り、ECGならびに患者の症状が正常になった後、次のステップ(すなわち、CFR、HMR評価)を実行する。
- ベースを押して、APVのベースライン値、遠位(Pd)および大動脈圧(Pa)をキャプチャします。
- 3.5 mLのアデノシン溶液のボーラスをLCA(~200 μgのアデノシン)にすばやく注入し、続いて生理食塩水フラッシュ(10 mL)を短時間注入します。フラッシュの影響を避けるために、注入後にピーク検索ボタンを3心拍押ししてピーク 検索 (最大APVと最小Pd)を開始します。FFR、CFR、および HMR の値が計算され、表示されます。
注:アデノシンの冠状動脈内注射は、動悸などの副作用がほとんどない患者によく耐えられます。 - 2つの同時測定が正常に完了するまで、前の手順(5.8と5.9)を繰り返します。測定値の値から平均FFR / CFR / HMRを計算します。
- ドップラーフロー/圧力ワイヤーを左側のメインに引き戻して、圧力ドリフトを確認します。圧力ドリフトが大きい場合は、ワイヤの圧力センサーを再校正し(ステップ4.5)、CFR / HMR測定を繰り返します。
- ドップラーフロー/圧力ワイヤーを引き出し、LCAの最終画像を撮影して、血管の損傷が発生していないことを文書化します。
結果
COVADIS9によって提案された診断基準によれば、ACh誘発試験中に次の基準が適用される場合、血管攣縮性狭心症を診断することができる:虚血を示す一過性ECG変化、患者の通常の狭心症症状の再現および冠動脈造影中に確認された心外膜血管の>90%血管収縮(図2)。
冠状動脈微小血管系の痙攣は、心外膜血管れん縮がない場合の誘発試験中に患者の症状および虚血性ECGの変化が発生した場合に診断できます10 (図3)。
微小血管血管拡張障害は、アデノシン注射後のCFRおよびHMR測定値を解釈することによって診断できます。適用されるカットオフ値に応じて、削減されたCFRはそれぞれ<2.012,13または≤ 2.516として定義されます(図4)。HMRの場合、最適なカットオフ値に関するデータはほとんどありませんが、微小血管抵抗の増加は現在、HMR >1.9 17または> 2.47と定義されています(図5)。

図1:侵襲的診断手順のフローチャート。 診断用血管造影中に心外膜狭窄を除外した後、冠状動脈の血管収縮電位は、AChの増分用量の冠動脈内注射によって試験される。痙攣誘発試験後、アデノシンの冠動脈内注射による血管拡張の評価を行い、続いてCFRおよびHMRを測定する。 この図の拡大版を表示するには、ここをクリックしてください。
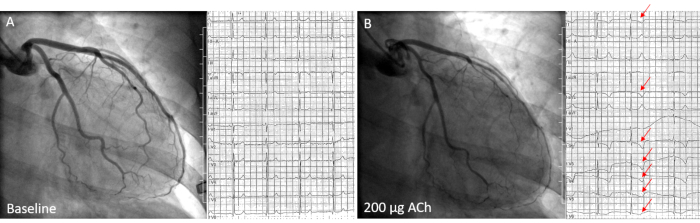
図2:ACh誘発試験中のびまん性心外膜痙攣を有する58歳の女性患者。 A)狭窄も虚血性ECGの変化も示さないACh注射前のベースライン測定。 B)左主幹に200μgAChの冠状動脈内注射後のLADのびまん性心外膜痙攣、リードaVLのT反転およびリードIおよびV2-V 6 (赤い矢印)の下降STうつ病を伴う患者の症状の再現中。 この図の拡大版を表示するには、ここをクリックしてください。

図3:ACh誘発試験中に微小血管痙攣を呈した61歳の女性患者。A)狭窄も虚血性ECGの変化も示さないACh注射前のベースライン測定。 B)左主幹に100μgAChの冠状動脈内注射後の心外膜血管の軽度の血管収縮。患者は、リードII、V4-V 6 (赤い矢印)のSTセグメントうつ病を伴う彼女の通常の症状を経験しました。 この図の拡大版を表示するには、ここをクリックしてください。
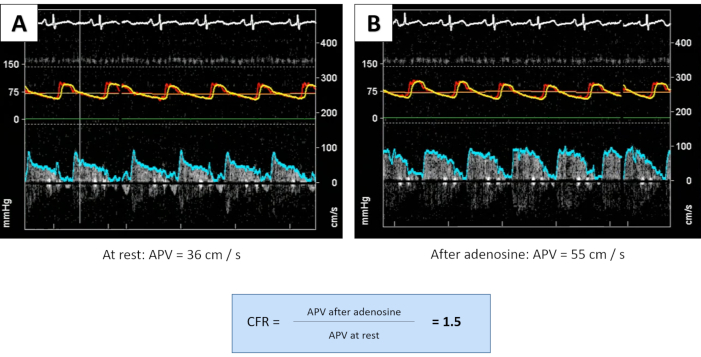
図4:CFRの測定による血管拡張の評価。 アデノシン注射後、APVは安静時36 cm/s(A)から55 cm/s(B)に約50%増加せず、病的CFRは1.5であった。2つの同時読み取り値が得られるまで実行される測定(追加の測定値は示されていません)。CFRは測定値の平均に相当します。 この図の拡大版を表示するには、ここをクリックしてください。

図5:HMRの測定による血管拡張の評価。 HMR計算では、アデノシン注射後に平均ピーク速度(APV)と遠位冠動脈圧(Ped)を測定し、病理学的HMRは2.3になります。2つの同時読み取り値が得られるまで実行される測定(追加の測定値は示されていません)。HMRは測定値の平均に相当します。 この図の拡大版を表示するには、ここをクリックしてください。
ディスカッション
狭心症および閉塞していない冠状動脈を有する患者の管理は、しばしば要求が厳しく、時には苛立たしいものである。これらの患者の精密検査中の重要なステップは、患者の症状の根底にある病態生理学的メカニズムが適切に調査されることです。多くの場合、1つのメカニズムだけでなく、心臓と非心臓、冠状動脈と非冠状動脈を含むさまざまな病因を考慮に入れる必要があるため、これは困難です。
原因不明の胸痛を有する患者は、狭窄性心外膜冠状動脈疾患を求めて侵襲的診断的冠動脈造影が予定されていることが多い。いくつかの研究は、説得力のある症状と異常な非侵襲的ストレステストにもかかわらず、そのような患者は症例の50%以上で冠状動脈を閉塞していないことを示しています12,18。関連する心外膜狭窄を有する患者の収量を改善する必要があることは正しいが、機能性冠動脈障害がそのような臨床症状の原因となり得ることを無視すべきではない。私たちや他の人々は、冠状動脈血管拡張障害および/または冠状動脈痙攣がそのような症例の60%以上を占める可能性があることを示しました12,18。これらのしばしば不安定な患者で診断を確立することは、患者管理における重要なステップを表しています。したがって、さらなる検査のために診断冠動脈造影の機会を利用することが重要です。これにより、カテーテル検査時間が約30分延長される可能性がありますが、診断を確立することで、患者が将来繰り返し診断血管造影のために戻ってくるのを防ぎ、標的薬理学的治療の開始を可能にする可能性があります。
これに関連して、IDP用のいくつかのプロトコルが過去数年間に開発されてきました。これには、血管収縮/けいれん、血管拡張および微小血管抵抗の評価が含まれます。一部のセンターでは、ACh検査(微小血管痙攣を求めて)19,20中の冠状動脈洞血液サンプル中の乳酸濃度の測定、またはニトログリセリンの保護効果を評価するためのけいれんの記録とニトログリセリンの注射後のACh再チャレンジの実行など、プロトコルに追加の評価を追加しました。後者の側面については、このJoVEメソッドコレクションの他の貢献でカバーされます。
ここに提示されたプロトコルの重要なステップを議論するとき、最初の側面はニトログリセリンの血管拡張効果です。冠動脈造影は橈骨動脈を介して行われることが多いため、橈骨動脈のけいれんを防ぐために通常、いくつかの薬が投与されます(例:.、ニトログリセリン/ベラパミル)。ニトログリセリンが心外膜緊張に最大15〜20分間影響を与える可能性があることが研究によって示されているため、これはその後の血管運動検査に影響を与える可能性があります21。ただし、AChテストに対する橈骨動脈痙攣予防の効果を比較した研究はこれまで発表されていません。この文脈では、AChテストをいつ実行するか(つまり、FFR / CFR / HMRテストの前または後)についても議論の余地があります。AFR / CFR / HMR検査後にACh検査が行われた場合、ニトログリセリンの血管拡張効果がまだ存在し、ACh検査の結果に影響を与える可能性があります14。これが、FFR / CFR / HMRテストの前にAChテストを実行することが推奨される理由です。ただし、これら2つのプロトコルの直接比較はまだ行われていません。
プロトコルのもう1つの重要なステップは、ドップラーフロー/圧力ワイヤーの使用と位置決めです。血管内の合併症を避けるために、ワイヤーは慎重に、理想的には血管の近位中央部に配置する必要があります。中間狭窄を有する患者、特にマイクロカテーテルによる血管配置の遠位部への適用が推奨される場合がある。ドップラーフロー/圧力ワイヤーには、直接ドップラー信号を画面上で聞いたり見たりできるという利点がありますが、良好な信号を取得することが困難な場合があります。ほとんどの場合、ワイヤーを回して引っ張ることと、リモコンによる微調整(スケールファクターの調整、カーブ検出、ウォールフィルターなど)を組み合わせることで、問題を解決します。
この方法の重要な制限の1つは、LCAのみがこのプロトコルでテストされるという事実にあります。デフォルトの動脈としてLCAをテストする理由は、2つの血管に同時に挑戦できるためです。それにもかかわらず、IDPがLCAに異常を明らかにしないまれなケースでは、RCAを評価する必要があります。別の制限は、微小血管抵抗の評価はかなり新しいアプローチであり、したがって、閉塞されていない冠状動脈を有する患者における最適なカットオフ値は依然として議論の的であるということです。使用される方法に応じて、微小血管抵抗の指標(IMR;熱希釈法)またはHMR(ドップラー法)のいずれかが提供されます。微小血管機能障害の診断に現在使用されているカットオフ値は、IMR22の場合は>25 、HMRの場合は>1.917 または>2.47 です。
この記事で紹介するIDPは、冠動脈血管運動検査の最も包括的な形態の1つです。非侵襲的検査プロトコルと比較した主な利点は、非侵襲的プロトコルは通常冠状動脈痙攣を評価できないという事実にあります。韓国からの最近の出版物で実現可能であることが示唆されていますが23 、非侵襲的なエルゴノビン検査中の多血管痙攣が適切に制御されない可能性があるため、患者の安全に関してはまだ多くの懐疑論があります。今後のランダム化臨床試験では、層別内科療法と併せてIDPの有用性が実証され続けることが期待できます。さらに、IDPは、冠動脈血管運動障害のさまざまなエンドタイプの治療のための新しい薬理学的物質を評価するための完璧なプラットフォームを表しています。
開示事項
著者は、利益相反がないことを宣言します。
謝辞
このプロジェクトは、ドイツのディッツィンゲンにあるベルトルト・ライビンガー財団の支援を受けました。
資料
| Name | Company | Catalog Number | Comments |
| Cannula 0,95 x 50 mm (arterial punction) | BBraun | 4206096 | |
| Cannula 23 G 0,6 x 25 mm (local anesthesia) | BBraun | 4670025S-01 | |
| Coronary angiography suite (AXIOM Artis MP eco) | Siemens | n/a | |
| Contrast agent Imeron 350 with a 10 mL syringe for contrast injection | Bracco Imaging | 30699.04.00 | |
| Diagnostic catheter (various manufacturers) | e.g. Medtronic | DXT5JR40 | |
| Glidesheath Slender 6 Fr | Terumo | RM*RS6J10PQ | |
| Heparin 5,000 IU (25,000 IU / 5 mL) | BBraun | 1708.00.00 | |
| Mepivacaine 10 mg/mL | PUREN Pharma | 11356266 | |
| Sodium chloride solution 0.9 % (1 x 100 mL) | BBraun | 32000950 | |
| Syringe 2 mL (1x) (local anesthesia) | BBraun | 4606027V | |
| Syringe 10 mL (1x) (Heparin) | BBraun | 4606108V | |
| Acetylcholine chloride (vial of 20 mg acetylcholine chloride powder and 1 ampoule of 2 mL diluent) | Bausch & Lomb | NDC 240208-539-20 | |
| Cannula 20 G 70 mm (2x) | BBraun | 4665791 | |
| Glyceryle Trinitrate 1 mg/mL (5 mL) | Pohl-Boskamp | 07242798 | |
| Sodium chloride solution 0.9 % (3 x 100 mL) | BBraun | 32000950 | |
| Syringe 2 mL (1x) | BBraun | 4606027V | |
| Syringe 5 mL (5x) | BBraun | 4606051V | |
| Syringe 10 mL (1x) | BBraun | 4606108V | |
| Syringe 50 mL (3x) | BBraun | 4187903 | |
| Adenosine 6 mg/2 mL | Sanofi-Aventis | 30124.00.00 | |
| ComboMap Pressure/Flow System | Volcano | Model No. 6800 (Powers Up) | |
| Pressure/Flow Guide Wire | Volcano | 9515 | |
| Sodium chloride solution 0.9 % (1 x 100 mL) | BBraun | 32000950 | |
| Syringe 10 mL (3x) | BBraun | 4606108V |
参考文献
- Burneikaitė, G., et al. Cardiac shock-wave therapy in the treatment of coronary artery disease: systematic review and meta-analysis. Cardiovascular Ultrasound. 15 (1), 11(2017).
- Tajti, P., et al. Update in the Percutaneous Management of Coronary Chronic Total Occlusions. JACC. Cardiovascular Interventions. 11 (7), 615-625 (2018).
- Sharma, S. K., et al. North American Expert Review of Rotational Atherectomy. Circulation. Cardiovascular Interventions. 12 (5), 007448(2019).
- Nickenig, G., et al. Transcatheter edge-to-edge repair for reduction of tricuspid regurgitation: 6-month outcomes of the TRILUMINATE single-arm study. The Lancet. 394 (10213), 2002-2011 (2019).
- Vakil, K., et al. Safety and efficacy of the MitraClip system for severe mitral regurgitation: a systematic review. Catheterization and Cardiovascular Interventions. 84 (1), 129-136 (2014).
- Cahill, T. J., et al. Transcatheter aortic valve implantation: current status and future perspectives. European heart journal. 39 (28), 2625-2634 (2018).
- Ford, T. J., et al. Assessment of Vascular Dysfunction in Patients Without Obstructive Coronary Artery Disease: Why, How, and When. JACC. Cardiovascular interventions. 13 (16), 1847-1864 (2020).
- Sechtem, U., et al. Coronary microvascular dysfunction in stable ischaemic heart disease (non-obstructive coronary artery disease and obstructive coronary artery disease). Cardiovascular Research. 116 (4), 771-786 (2020).
- Beltrame, J. F., et al. International standardization of diagnostic criteria for vasospastic angina. European Heart Journal. 38 (33), 2565-2568 (2017).
- Ong, P., et al. International standardization of diagnostic criteria for microvascular angina. International journal of cardiology. 250, 16-20 (2018).
- Knuuti, J., et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Heart Journal. 41 (3), 407-477 (2020).
- Ford, T. J., et al. Ischemia and No Obstructive Coronary Artery Disease: Prevalence and Correlates of Coronary Vasomotion Disorders. Circulation. Cardiovascular Interventions. 12 (12), 008126(2019).
- Suda, A., et al. Coronary Functional Abnormalities in Patients With Angina and Nonobstructive Coronary Artery Disease. Journal of the American College of Cardiology. 74 (19), 2350-2360 (2019).
- Ford, T. J., et al. Stratified Medical Therapy Using Invasive Coronary Function Testing in Angina: The CorMicA Trial. Journal of the American College of Cardiology. 72 (23), Pt A 2841-2855 (2018).
- Ong, P., Athanasiadis, A., Sechtem, U. Intracoronary Acetylcholine Provocation Testing for Assessment of Coronary Vasomotor Disorders. Journal of Visualized Experiments. (114), (2016).
- Sara, J. D., et al. Prevalence of Coronary Microvascular Dysfunction Among Patients With Chest Pain and Nonobstructive Coronary Artery Disease. JACC. Cardiovascular Interventions. 8 (11), 1445-1453 (2015).
- Kunadian, V., et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. European Heart Journal. 41 (37), 3504-3520 (2020).
- Ong, P., et al. High prevalence of a pathological response to acetylcholine testing in patients with stable angina pectoris and unobstructed coronary arteries. The ACOVA Study (Abnormal COronary VAsomotion in patients with stable angina and unobstructed coronary arteries. Journal of the American College of Cardiology. 59 (7), 655-662 (2012).
- Mohri, M., et al. Angina pectoris caused by coronary microvascular spasm. The Lancet. 351 (9110), 1165-1169 (1998).
- Sun, H., et al. Coronary microvascular spasm causes myocardial ischemia in patients with vasospastic angina. Journal of the American College of Cardiology. 39 (5), 847-851 (2002).
- Waxman, S., Moreno, R., Rowe, K. A., Verrier, R. L. Persistent primary coronary dilation induced by transatrial delivery of nitroglycerin into the pericardial space: a novel approach for local cardiac drug delivery. Journal of the American College of Cardiology. 33 (7), 2073-2077 (1999).
- Fearon, W. F., Kobayashi, Y. Invasive Assessment of the Coronary Microvasculature: The Index of Microcirculatory Resistance. Circulation. Cardiovascular Interventions. 10 (12), (2017).
- Om, S. Y., et al. Diagnostic and Prognostic Value of Ergonovine Echocardiography for Noninvasive Diagnosis of Coronary Vasospasm. JACC. Cardiovascular Imaging. 13 (9), 1875-1887 (2020).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved