Method Article
اختبار الأسيتيل كولين متبوعا بالأدينوزين للتشخيص الغازي للاضطرابات الحركية الوعائية التاجية
In This Article
Summary
تمثل اضطرابات الحركة الوعائية التاجية أسبابا وظيفية متكررة للذبحة الصدرية لدى المرضى الذين يعانون من الشريان التاجي دون عائق. يمكن تحديد الآلية الأساسية للذبحة الصدرية (النمط الداخلي) في هؤلاء المرضى من خلال إجراء تشخيصي شامل يعتمد على اختبار استفزاز الأسيتيل كولين متبوعا بتقييم مشتق من دوبلر لاحتياطي التدفق التاجي ومقاومة الأوعية الدموية الدقيقة.
Abstract
أكثر من 50٪ من المرضى الذين يعانون من علامات وأعراض نقص تروية عضلة القلب الذين يخضعون لتصوير الأوعية التاجية لديهم شرايين تاجية دون عوائق. تمثل الاضطرابات الحركية الوعائية التاجية (ضعف توسع الأوعية و / أو تضيق الأوعية / التشنج المحسن) أسبابا وظيفية مهمة لمثل هذا العرض السريري. على الرغم من أنه يمكن تقييم ضعف توسع الأوعية باستخدام تقنيات غير جراحية مثل التصوير المقطعي بالإصدار البوزيتروني أو التصوير بالرنين المغناطيسي للقلب ، إلا أنه لا توجد حاليا تقنية موثوقة غير جراحية لتشخيص تشنج الشريان التاجي. وهكذا ، تم تطوير إجراءات التشخيص الغازية (IDP) لتشخيص الاضطرابات الحركية الوعائية التاجية بما في ذلك اختبار التشنج وكذلك تقييم توسع الأوعية التاجية. يسمح تحديد النوع الأساسي للاضطراب (ما يسمى النمط الداخلي) ببدء العلاجات الدوائية المستهدفة. على الرغم من حقيقة أن مثل هذا النهج موصى به من قبل المبادئ التوجيهية الحالية للجمعية الأوروبية لأمراض القلب لإدارة متلازمات الشريان التاجي المزمنة بناء على دراسة CorMicA ، فإن قابلية مقارنة النتائج وكذلك التجارب متعددة المراكز تعوقها حاليا الاختلافات الرئيسية في البروتوكولات المؤسسية للاختبار الوظيفي التاجي. توضح هذه المقالة بروتوكول IDP الشامل بما في ذلك اختبار استفزاز الأسيتيل كولين داخل الشريان التاجي لتشخيص تشنج فوق القلب / الأوعية الدموية الدقيقة ، يليه تقييم قائم على سلك دوبلر لاحتياطي التدفق التاجي (CFR) ومقاومة الأوعية الدموية الدقيقة المفرطة (HMR) بحثا عن ضعف توسع الأوعية التاجية.
Introduction
في السنوات الأخيرة ، أحرز طب القلب التدخلي تقدما كبيرا في مختلف المجالات. لا يشمل هذا فقط العلاج التدخلي لصمامات القلب باستخدام استبدال الصمام الأبهري عبر القسطرة وإصلاح الصمام التاجي والصمام ثلاثي الشرف من الحافة إلى الحافة ، ولكن أيضا التدخلات التاجية1،2،3،4،5،6. من بين هذه الأخيرة التقدم في تقنيات علاج الانسدادات الكلية المزمنة وكذلك الآفات المتكلسة باستخدام الاستئصال الدوراني والعلاج بالموجات الصدمة. بالإضافة إلى هذه الإجراءات التداخلية التاجية الهيكلية إلى حد ما ، تم الآن إنشاء إجراءات تشخيصية غازية (IDP) بحثا عن اضطرابات الشريان التاجي الوظيفية (أي تشنج الشريان التاجي واختلال وظائف الأوعية الدموية الدقيقة)7. هذا الأخير يشمل مجموعة غير متجانسة من الحالات التي تحدث بشكل متكرر ولكن ليس حصريا في المرضى الذين يعانون من الذبحة الصدرية والشرايين التاجية دون عائق. الآليات الرئيسية الكامنة وراء هذه الاضطرابات الحركية الوعائية هي ضعف توسع الأوعية التاجية ، وتعزيز تضيق الأوعية / تشنج وكذلك تعزيز مقاومة الأوعية الدموية التاجية. هذا الأخير غالبا ما يكون بسبب مرض الأوعية الدموية الدقيقة الانسدادي8. تشريحيا ، قد تحدث اضطرابات حركية وعائية تاجية في الشرايين النخابية أو دوران الأوعية الدقيقة التاجية أو كليهما. نشرت مجموعة الدراسة الدولية للاضطرابات الحركية التاجية (COVADIS) تعريفات لتشخيص هذه الاضطرابات9،10 وقدمت الإرشادات الحديثة للجمعية الأوروبية لأمراض القلب (ESC) بشأن إدارة المرضى الذين يعانون من متلازمة الشريان التاجي المزمنة توصيات لإجراء تقييم مناسب للمريض اعتمادا على الحالة السريرية11 . علاوة على ذلك ، حددت المنشورات الحديثة الأنماط الداخلية المختلفة التي يمكن اشتقاقها من IDP12,13. مثل هذا النهج له فائدة للمريض الفردي حيث أظهرت الدراسات العشوائية نوعية حياة أفضل في المرضى الذين يخضعون ل IDP متبوعا بالعلاج الطبي الطبقي وفقا لنتيجة الاختبار مقارنة بالرعاية المعتادة من قبل الممارس العام14. حاليا ، هناك جدل حول البروتوكول الأنسب لاختبار مثل هذه الاضطرابات الحركية الوعائية. الهدف من هذه المقالة هو وصف بروتوكول حيث يتبع اختبار استفزاز الأسيتيل كولين (ACh) بحثا عن تشنج الشريان التاجي تقييم قائم على سلك دوبلر لاحتياطي التدفق التاجي (CFR) ومقاومة الأوعية الدموية الدقيقة المفرطة (HMR) باستخدام الأدينوزين (الشكل 1).
Protocol
تمت الموافقة على اختبار ACh داخل الشريان التاجي من قبل لجنة الأخلاقيات المحلية ويتبع البروتوكول إرشادات مؤسستنا للبحوث البشرية. غطت مقالة سابقة في JoVE بروتوكولا يوضح تحضير محاليل ACh بالإضافة إلى تحضير المحاقن للحقن داخل الشريان التاجي ل ACh15.
1. إعداد حلول ACh وإعداد المحاقن للحقن داخل الشريان التاجي من ACh
- يرجى الرجوع إلى مقالة JoVEالمنشورة مسبقا 15.
2. تحضير محلول الأدينوزين للحقن داخل الشريان التاجي
- خذ 1 أمبولة من 6 ملغ أدينوزين (مع مذيب 2 مل) في حقنة (وهذا يتوافق مع جرعة 3 ملغ / مل).
- أضف 6 ملغ من الأدينوزين إلى 100 مل من محلول كلوريد الصوديوم 0.9٪ واخلطه برفق.
- املأ حقنة سعة 10 مل ب 3.5 مل من محلول الأدينوزين (حوالي 200 ميكروغرام من الأدينوزين).
- نفذ الخطوة الأخيرة 3 مرات لإعداد 3 حقن.
3. تصوير الأوعية التاجية التشخيصي
- اعتمادا على طريق الوصول الشرياني ، حقن التخدير الموضعي إما بالقرب من الشريان الفخذي الأيمن (عادة 15 مل من الميبيفاكايين) أو بالقرب من الشريان الكعبري الأيمن (عادة 2 مل من الميبيفاكايين).
- لتأكيد نجاح التخدير الموضعي ، وخز الجلد المخدر بالإبرة واسأل المريض عما إذا كان الألم لا يزال موجودا.
- ثقب الشريان وفقا لتقنية Seldinger وإدخال غمد (عادة 5F). إذا أمكن ، احذف الوقاية من التشنج الكعبري في المرضى الذين يخضعون ل IDP المخطط له. إجراء تصوير الأوعية التاجية تحت ظروف معقمة.
- أدخل القسطرة التشخيصية عبر سلك ذو رأس حرف J عبر غمد الشريان الكعبري إلى الشريان الأورطي الصاعد ودفعها إلى جذر الشريان الأبهري.
- إعطاء 5000 وحدة دولية من الهيبارين.
- قم بإشراك القسطرة التشخيصية في عظم اليمين (RCA) وبعد ذلك الشريان التاجي الأيسر (LCA). حقن 2 مل من التباين لتأكيد الوضع الصحيح للقسطرة.
- إجراء تصوير الأوعية التاجية في وجهات نظر مختلفة باستخدام الحقن اليدوي لحوالي 10 مل من عامل التباين تحت التنظير الفلوري لتصور الشرايين التاجية.
ملاحظة: عادة ما يتم استخدام LAO 40 ° و RAO 35 ° ل RCA و LAO 45 ° / CRAN 25 ° و RAO 30 ° / CRAN 30 ° و RAO 20 ° / CAUD 30 ° ل LCA.
4. الاستعدادات للنازحين داخليا
- كشرط أساسي ل IDP ، استبعد أي تضيق نخابي بنسبة >50٪ في التقييم البصري.
ملاحظة: الشريان الافتراضي ل IDP هو LCA لأنه يسمح بفحص السفينتين (الشريان النازل الأمامي الأيسر (LAD) والشريان المحيطي الأيسر (LCX)) في نفس الوقت. - ضع قسطرة إرشادية مناسبة ل LCA في الجزء الرئيسي الأيسر (يمكن أن يكون هذا 5F أو 6F ، يعتمد اختيار القسطرة على تشريح المريض).
- إعطاء 5000 وحدة دولية أخرى من الهيبارين.
- قم بدفع سلك تدفق / ضغط دوبلر بعناية من خلال القسطرة الموجهة إلى الشريان الرئيسي الأيسر.
- بعد التنظيف لتجنب أي تباين في القسطرة ، قم بمعايرة سلك تدفق / ضغط دوبلر باستخدام مستشعر احتياطي التدفق الجزئي (FFR) (موضعي إما مجاور للطرف أو إزاحة 1.5 سم حسب نوع السلك) في الجزء الرئيسي الأيسر (اضغط على Norm في برنامج نظام الكمبيوتر).
- ضع طرف السلك في الجزء الأوسط القريب من الوعاء (عادة LAD). إجراء التنظير الفلوري لتسجيل موقف الأسلاك.
- قم بتقييم وتحسين جودة إشارة دوبلر وتخطيط القلب ، إذا لزم الأمر.
ملاحظة: يمكن القيام بذلك عن طريق تدوير أو سحب السلك من أجل تحسين وضع السلك. هناك أيضا إمكانية الضبط الدقيق لإشارة دوبلر ضمن إعدادات النظام (على سبيل المثال ، التتبع الأمثل وتوسيع نطاق إشارات ECG و Doppler ، وتعديل مرشح الجدار ، وما إلى ذلك). - بمجرد الحصول على إشارة جيدة ، اضغط على تسجيل لتسجيل الإشارات على النظام. المريض جاهز الآن للنازح.
5. تنفيذ IDP
- حقن 6 مل من أدنى تركيز ACh (0.36 ميكروغرام / مل) في LCA (~ 2 ميكروغرام من ACh) في غضون 20 ثانية. اغسل 3-4 مل من المياه المالحة. قم بإجراء مراقبة مستمرة لتخطيط القلب من 12 رصاصا واطلب من المريض أعراض الذبحة الصدرية التي يمكن التعرف عليها (على سبيل المثال ، ألم في الصدر ، وضيق في التنفس). راقب منحنيات إشارة دوبلر وسجل متوسط سرعة الذروة (APV) أثناء حقن ACh.
- إجراء تصوير الأوعية التاجية ل LCA بعد حقن ACh عن طريق الحقن اليدوي لحوالي 10 مل من عامل التباين من خلال القسطرة. بعد كل جرعة ACh ، قم بتسجيل وطباعة مخطط كهربية القلب المكون من 12 رصاصا. اسأل المريض عن أعراض الذبحة الصدرية التي يمكن التعرف عليها. أعط وقفة لمدة 1 دقيقة بين كل جرعة.
ملاحظة: عادة ما يكون إسقاط RAO 20 ° / CAUD 30 ° هو أفضل إسقاط لاختبار ACH. - حقن 6 مل من تركيز ACh المتوسط (3.6 ميكروغرام / مل) في LCA (~ 20 ميكروغرام من ACh). حقن في غضون 20 ثانية مع المراقبة المستمرة ل 12-lead ECG وأعراض المريض. اغسل 3-4 مل من المياه المالحة. راقب منحنيات إشارة دوبلر وسجل APV أثناء حقن ACH. إجراء تصوير الأوعية التاجية من LCA بعد حقن 6 مل من ACh كما ذكر أعلاه.
- حقن 5.5 مل من تركيز ACh العالي (18 ميكروغرام / مل) في LCA (~ 100 ميكروغرام من ACh). حقن في غضون 20 ثانية مع المراقبة المستمرة لتخطيط القلب وأعراض المريض. اغسل 3-4 مل من المياه المالحة. راقب منحنيات إشارة دوبلر وسجل APV أثناء حقن ACH. كرر تصوير الأوعية التاجية ل LCA كما هو موضح أعلاه.
ملاحظة: في معظم المرضى الذين يعانون من تشنج الشريان التاجي ، تتطور أعراض التكاثر أو تغيرات تخطيط القلب أو تضيق الأوعية النخابية عند هذه الجرعة. إذا حدث بطء القلب أثناء حقن ACh ، فيمكن حل ذلك عن طريق إبطاء سرعة حقن ACh اليدوي. من الممكن أيضا إجراء حقن أبطأ على مدار 3 دقائق مقارنة بحقن 20 ثانية. - في حالة عدم حدوث تشنج نخابي (أي تضيق الأوعية بنسبة 90٪ >) عند جرعة 100 ميكروغرام ، استمر مع جرعة 200 ميكروغرام من جرعة ACh (11 مل من تركيز ACh العالي (18 ميكروغرام / مل). حقن في غضون 20 ثانية مع المراقبة المستمرة لتخطيط القلب وأعراض المريض. اغسل 3-4 مل من المياه المالحة. راقب منحنيات إشارة دوبلر وسجل APV أثناء حقن ACH. كرر تصوير الأوعية التاجية من LCA.
ملاحظة: قم بإبطاء سرعة الحقن اليدوي ACh في حالة حدوث بطء القلب كما هو مذكور أعلاه. - حقن 200 ميكروغرام من النتروجليسرين في LCA في نهاية اختبار ACh أو عند حدوث أعراض حادة (أي الذبحة الصدرية الشديدة أو ضيق التنفس) أو تحولات ECG الإقفارية أو تشنج نخابي. إجراء تصوير الأوعية التاجية من LCA بعد حوالي دقيقة واحدة لتوثيق ارتداد التشنج.
- بعد عودة APV إلى خط الأساس وتطبيع ECG وكذلك أعراض المريض ، قم بإجراء الخطوة التالية (أي CFR ، تقييم HMR).
- اضغط على Base لالتقاط القيم الأساسية ل APV بالإضافة إلى الضغط البعيد (Pd) والأبهر (Pa).
- حقن بسرعة بلعة من 3.5 مل من محلول الأدينوزين في LCA (~ 200 ميكروغرام من الأدينوزين) تليها تدفق ملحي قصير (10 مل). اضغط على زر بحث الذروة 3 نبضات قلب بعد الحقن لبدء ذروة البحث (الحد الأقصى APV والحد الأدنى من Pd) لتجنب تأثيرات التنظيف. يقوم النظام بحساب وعرض قيم FFR و CFR و HMR.
ملاحظة: الحقن داخل الشريان التاجي من الأدينوزين جيد التحمل من قبل المرضى الذين يعانون من آثار جانبية قليلة فقط مثل الخفقان. - كرر الخطوات السابقة (5.8 و 5.9) حتى يتم إجراء 2 قياسات متزامنة بنجاح. احسب متوسط FFR / CFR / HMR من قيم القياسات.
- اسحب سلك تدفق / ضغط دوبلر إلى الجزء الرئيسي الأيسر للتحقق من انحراف الضغط. في حالة حدوث انحراف كبير في الضغط ، أعد معايرة مستشعر ضغط السلك (الخطوة 4.5) وكرر قياس CFR / HMR.
- اسحب سلك تدفق / ضغط دوبلر والتقط صورة نهائية ل LCA لتوثيق عدم حدوث إصابة في الوعاء.
النتائج
وفقا لمعايير التشخيص التي اقترحها COVADIS9 ، يمكن تشخيص الذبحة الصدرية الوعائية إذا تم تطبيق المعايير التالية أثناء اختبار استفزاز ACh: تغييرات ECG العابرة التي تشير إلى نقص التروية ، وتكاثر أعراض الذبحة الصدرية المعتادة للمريض > تضيق الأوعية بنسبة 90٪ من الأوعية النخابية كما تم تأكيده أثناء تصوير الأوعية التاجية (الشكل 2).
يمكن تشخيص تشنج الأوعية الدموية الدقيقة التاجية إذا حدثت أعراض المريض وتغيرات تخطيط القلب الإقفارية أثناء اختبار الاستفزاز في غياب تشنج وعائي نخابي10 (الشكل 3).
يمكن تشخيص ضعف توسع الأوعية الدموية الدقيقة عن طريق تفسير قياسات CFR و HMR بعد حقن الأدينوزين. اعتمادا على قيم القطع المطبقة ، يتم تعريف CFR المخفض على أنه < 2.0 12,13 أو ≤ 2.5 16 ، على التوالي (الشكل 4). بالنسبة إلى HMR ، فإن البيانات المتعلقة بقيم القطع المثلى نادرة ، ولكن يتم تعريف مقاومة الأوعية الدموية الدقيقة المتزايدة حاليا على أنها HMR >1.9 17 أو > 2.47 (الشكل 5).

الشكل 1: مخطط انسيابي لإجراء التشخيص الغازي. بعد استبعاد أي تضيق نخابي أثناء تصوير الأوعية التشخيصي ، يتم اختبار إمكانات تضيق الأوعية للشرايين التاجية عن طريق الحقن داخل الشريان التاجي لجرعات إضافية من ACh. بعد اختبار استفزاز التشنج ، يتم إجراء تقييم توسع الأوعية عن طريق الحقن التاجي للأدينوزين ، يليه قياس CFR و HMR. الرجاء الضغط هنا لعرض نسخة أكبر من هذا الشكل.
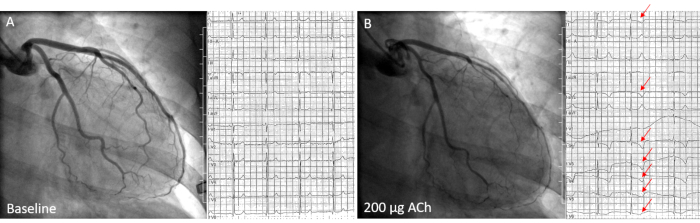
الشكل 2: مريضة تبلغ من العمر 58 عاما تعاني من تشنج نخابي منتشر أثناء اختبار استفزاز ACh. أ) قياس خط الأساس قبل حقن ACh لا يظهر أي تضيق أو تغيرات في تخطيط القلب الإقفاري. ب) تشنج نخابي منتشر في LAD بعد الحقن داخل الشريان التاجي بمقدار 200 ميكروغرام ACh في الجزء الرئيسي الأيسر ، مصحوبا بانقلاب T في الرصاص aVL وهبوط ST-الاكتئاب في الخيوط I و V2-V 6 (الأسهم الحمراء) أثناء تكاثر أعراض المريض. الرجاء الضغط هنا لعرض نسخة أكبر من هذا الشكل.

الشكل 3: مريضة تبلغ من العمر 61 عاما تعاني من تشنج الأوعية الدموية الدقيقة أثناء اختبار استفزاز ACh. أ) قياس خط الأساس قبل حقن ACh لا يظهر أي تضيق أو تغيرات في تخطيط القلب الإقفاري. ب) تضيق الأوعية الطفيفة للأوعية النخابية بعد الحقن داخل الشريان التاجي من 100 ميكروغرام ACh في اليسار الرئيسي. عانت المريضة من أعراضها المعتادة ، جنبا إلى جنب مع اكتئاب الجزء ST في الخيوط II ، V4-V 6 (الأسهم الحمراء). الرجاء الضغط هنا لعرض نسخة أكبر من هذا الشكل.
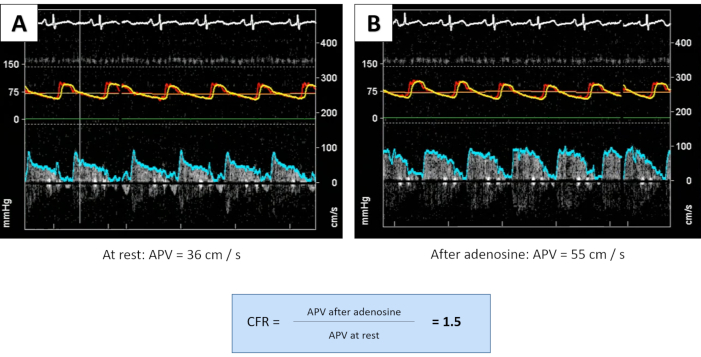
الشكل 4: تقييم توسع الأوعية عن طريق قياس CFR. بعد حقن الأدينوزين ، زاد APV بشكل غير كاف من 36 سم / ثانية عند الراحة (A) بنسبة 50٪ تقريبا إلى 55 سم / ثانية (B) ، مما أدى إلى CFR مرضي يبلغ 1.5. القياسات التي يتعين إجراؤها حتى يتم الحصول على قراءتين متفقتين (لا تظهر قياسات إضافية) ؛ CFR يساوي متوسط القياسات. الرجاء الضغط هنا لعرض نسخة أكبر من هذا الشكل.

الشكل 5: تقييم توسع الأوعية عن طريق قياس HMR. لحساب HMR ، يتم قياس متوسط سرعة الذروة (APV) وضغط الشريان التاجي البعيد (Pd) بعد حقن الأدينوزين ، مما يؤدي إلى HMR مرضي يبلغ 2.3. القياسات التي يتعين إجراؤها حتى يتم الحصول على قراءتين متفقتين (لا تظهر قياسات إضافية) ؛ HMR يعادل متوسط القياسات. الرجاء الضغط هنا لعرض نسخة أكبر من هذا الشكل.
Discussion
غالبا ما تكون إدارة المرضى الذين يعانون من الذبحة الصدرية والشرايين التاجية غير المسدودة متطلبة ومحبطة في بعض الأحيان. خطوة مهمة أثناء عمل هؤلاء المرضى هي أن الآلية (الآليات) الفيزيولوجية المرضية الأساسية لأعراض المريض يتم التحقيق فيها بشكل كاف. هذا أمر صعب لأنه في كثير من الأحيان لا تكون آلية واحدة فقط مسؤولة ويجب مراعاة مسببات مختلفة بما في ذلك القلب وغير القلبي وكذلك التاجي وغير التاجي.
في كثير من الأحيان يتم جدولة المرضى الذين يعانون من آلام في الصدر من أصل غير معروف لتصوير الأوعية التاجية التشخيصية الغازية بحثا عن تضيق مرض الشريان التاجي النخابي. أظهرت العديد من الدراسات أنه على الرغم من الأعراض المقنعة واختبارات الإجهاد غير الطبيعية غير الغازية ، فإن هؤلاء المرضى لديهم شرايين تاجية دون انسداد في أكثر من 50٪ من الحالات12,18. على الرغم من أنه من الصحيح أن غلة المرضى الذين يعانون من تضيق النخاب ذات الصلة تحتاج إلى تحسين ، إلا أنه لا ينبغي إهمال أن اضطرابات الشريان التاجي الوظيفية يمكن أن تكون مسؤولة عن مثل هذا العرض السريري. لقد أظهرنا نحن وآخرون أن ضعف توسع الأوعية التاجية و / أو تشنج الشريان التاجي قد يمثل أكثر من 60٪ من هذه الحالات12,18. يمثل إجراء تشخيص لهؤلاء المرضى غير المستقرين في كثير من الأحيان خطوة مهمة في إدارة المرضى. وبالتالي ، من المهم اغتنام فرصة تصوير الأوعية التاجية التشخيصية لمزيد من الاختبارات. على الرغم من أن هذا قد يطيل وقت مختبر القسطرة لمدة 30 دقيقة تقريبا ، إلا أن إجراء التشخيص قد يمنع المرضى من العودة لتصوير الأوعية التشخيصية المتكررة في المستقبل ويسمح ببدء العلاجات الدوائية المستهدفة.
وفي هذا السياق، تم وضع عدة بروتوكولات للنازحين داخليا على مدى السنوات الماضية. يتضمن ذلك تقييم تضيق الأوعية / التشنج وكذلك توسع الأوعية ومقاومة الأوعية الدموية الدقيقة. أضافت بعض المراكز تقييمات إضافية إلى بروتوكولها بما في ذلك قياسات تركيزات اللاكتات في عينات دم الجيوب التاجية أثناء اختبار ACh (بحثا عن تشنج الأوعية الدموية الدقيقة)19،20 أو إجراء إعادة تحدي ACh بعد توثيق التشنج وحقن النتروجليسرين لتقييم التأثير الوقائي للنيتروجلسرين. سيتم تغطية الجوانب الأخيرة في مساهمات أخرى من مجموعة أساليب JoVE هذه.
عند مناقشة الخطوات الحاسمة في البروتوكول المقدم هنا ، فإن الجانب الأول هو تأثير توسع الأوعية للنتروجليسرين. نظرا لأن تصوير الأوعية التاجية غالبا ما يتم إجراؤه عبر الشريان الكعبري ، فعادة ما يتم إعطاء بعض الأدوية لمنع تشنج الشريان الكعبري (على سبيل المثال ، النتروجليسرين / فيراباميل). قد يكون لهذا تأثير على الاختبارات الحركية الوعائية اللاحقة حيث أظهرت الدراسات أن النتروجليسرين قد يكون له تأثير على نغمة النخاب لمدة تصل إلى 15-20 دقيقة21. ومع ذلك ، لم يتم نشر دراسة تقارن آثار أي علاج وقائي من تشنج الشريان الكعبري على اختبار ACh حتى الآن. في هذا السياق ، من المثير للجدل أيضا عند إجراء اختبار ACh (أي قبل أو بعد اختبار FFR / CFR / HMR). إذا تم إجراء اختبار ACh بعد اختبار FFR / CFR / HMR ، فقد تظل تأثيرات توسع الأوعية للنتروجليسرين موجودة وتؤثر على نتائج اختبار ACh14. هذا هو السبب في أنه يوصى بإجراء اختبار ACh قبل اختبار FFR / CFR / HMR. ومع ذلك ، لم تكن هناك مقارنة مباشرة بين هذين البروتوكولين حتى الآن.
خطوة أخرى حاسمة في البروتوكول هي استخدام وتحديد موضع سلك دوبلر للتدفق / الضغط. لتجنب أي مضاعفات داخل الأوعية الدموية ، يجب وضع السلك بحذر وبشكل مثالي في الجزء الأوسط القريب من الوعاء. للتطبيق في المرضى الذين يعانون من تضيقات وسيطة وخاصة في الجزء البعيد من وضع الوعاء مع قسطرة دقيقة قد يكون من المستحسن. على الرغم من أن سلك دوبلر للتدفق / الضغط يتمتع بميزة أنه يمكن سماع إشارة دوبلر المباشرة ورؤيتها على الشاشة ، إلا أن الحصول على إشارة جيدة قد يكون أمرا صعبا في بعض الأحيان. مزيج من تدوير وسحب السلك بالإضافة إلى الضبط الدقيق باستخدام جهاز التحكم عن بعد (على سبيل المثال ، ضبط عامل المقياس واكتشاف المنحنى ومرشح الجدار) يحل المشكلة في معظم الحالات.
يكمن أحد القيود المهمة لهذه الطريقة في حقيقة أنه يتم اختبار LCA فقط باستخدام هذا البروتوكول. سبب اختبار LCA باعتباره الشريان الافتراضي هو أنه يمكن تحدي سفينتين في نفس الوقت. ومع ذلك ، في الحالات النادرة التي لا يكشف فيها IDP عن أي خلل في LCA ، يجب تقييم RCA. هناك قيد آخر هو أن تقييم مقاومة الأوعية الدموية الدقيقة هو نهج جديد إلى حد ما ، وبالتالي ، فإن قيم القطع المثلى في المرضى الذين يعانون من الشرايين التاجية دون انسداد لا تزال موضع نقاش. اعتمادا على الطريقة المستخدمة ، يتم توفير إما مؤشر مقاومة الأوعية الدموية الدقيقة (IMR ؛ طريقة التخفيف الحراري) أو HMR (تقنية دوبلر). القيم الفاصلة المستخدمة حاليا لتشخيص ضعف الأوعية الدموية الدقيقة هي 25 > ل IMR22 و > 1.917 أو > 2.47 ل HMR.
يمثل IDP كما هو موضح في هذه المقالة أحد أكثر أشكال الاختبارات الحركية التاجية شمولا. تكمن الميزة الرئيسية مقارنة ببروتوكولات الاختبار غير الغازية في حقيقة أن البروتوكولات غير الغازية عادة ما تكون غير قادرة على تقييم تشنج الشريان التاجي. على الرغم من أنه تم اقتراح أن يكون ممكنا في منشور حديث من كوريا23 ، لا يزال هناك الكثير من الشكوك فيما يتعلق بسلامة المرضى حيث قد لا يتم التحكم بشكل كاف في تشنج الأوعية المتعددة أثناء اختبار الإرغونوفين غير الغازي. من المتوقع أن تستمر التجارب السريرية العشوائية المستقبلية في إثبات فائدة IDP بالتزامن مع العلاج الطبي الطبقي. علاوة على ذلك، يمثل IDP المنصة المثالية لتقييم العوامل الدوائية الجديدة لعلاج الأنماط الداخلية المختلفة للاضطرابات الحركية الوعائية التاجية.
Disclosures
يعلن المؤلفون أنه ليس لديهم تضارب في المصالح.
Acknowledgements
تم دعم هذا المشروع من قبل مؤسسة بيرتهولد-لايبينغر، ديتزينغن، ألمانيا.
Materials
| Name | Company | Catalog Number | Comments |
| Cannula 0,95 x 50 mm (arterial punction) | BBraun | 4206096 | |
| Cannula 23 G 0,6 x 25 mm (local anesthesia) | BBraun | 4670025S-01 | |
| Coronary angiography suite (AXIOM Artis MP eco) | Siemens | n/a | |
| Contrast agent Imeron 350 with a 10 mL syringe for contrast injection | Bracco Imaging | 30699.04.00 | |
| Diagnostic catheter (various manufacturers) | e.g. Medtronic | DXT5JR40 | |
| Glidesheath Slender 6 Fr | Terumo | RM*RS6J10PQ | |
| Heparin 5,000 IU (25,000 IU / 5 mL) | BBraun | 1708.00.00 | |
| Mepivacaine 10 mg/mL | PUREN Pharma | 11356266 | |
| Sodium chloride solution 0.9 % (1 x 100 mL) | BBraun | 32000950 | |
| Syringe 2 mL (1x) (local anesthesia) | BBraun | 4606027V | |
| Syringe 10 mL (1x) (Heparin) | BBraun | 4606108V | |
| Acetylcholine chloride (vial of 20 mg acetylcholine chloride powder and 1 ampoule of 2 mL diluent) | Bausch & Lomb | NDC 240208-539-20 | |
| Cannula 20 G 70 mm (2x) | BBraun | 4665791 | |
| Glyceryle Trinitrate 1 mg/mL (5 mL) | Pohl-Boskamp | 07242798 | |
| Sodium chloride solution 0.9 % (3 x 100 mL) | BBraun | 32000950 | |
| Syringe 2 mL (1x) | BBraun | 4606027V | |
| Syringe 5 mL (5x) | BBraun | 4606051V | |
| Syringe 10 mL (1x) | BBraun | 4606108V | |
| Syringe 50 mL (3x) | BBraun | 4187903 | |
| Adenosine 6 mg/2 mL | Sanofi-Aventis | 30124.00.00 | |
| ComboMap Pressure/Flow System | Volcano | Model No. 6800 (Powers Up) | |
| Pressure/Flow Guide Wire | Volcano | 9515 | |
| Sodium chloride solution 0.9 % (1 x 100 mL) | BBraun | 32000950 | |
| Syringe 10 mL (3x) | BBraun | 4606108V |
References
- Burneikaitė, G., et al. Cardiac shock-wave therapy in the treatment of coronary artery disease: systematic review and meta-analysis. Cardiovascular Ultrasound. 15 (1), 11 (2017).
- Tajti, P., et al. Update in the Percutaneous Management of Coronary Chronic Total Occlusions. JACC. Cardiovascular Interventions. 11 (7), 615-625 (2018).
- Sharma, S. K., et al. North American Expert Review of Rotational Atherectomy. Circulation. Cardiovascular Interventions. 12 (5), 007448 (2019).
- Nickenig, G., et al. Transcatheter edge-to-edge repair for reduction of tricuspid regurgitation: 6-month outcomes of the TRILUMINATE single-arm study. The Lancet. 394 (10213), 2002-2011 (2019).
- Vakil, K., et al. Safety and efficacy of the MitraClip system for severe mitral regurgitation: a systematic review. Catheterization and Cardiovascular Interventions. 84 (1), 129-136 (2014).
- Cahill, T. J., et al. Transcatheter aortic valve implantation: current status and future perspectives. European heart journal. 39 (28), 2625-2634 (2018).
- Ford, T. J., et al. Assessment of Vascular Dysfunction in Patients Without Obstructive Coronary Artery Disease: Why, How, and When. JACC. Cardiovascular interventions. 13 (16), 1847-1864 (2020).
- Sechtem, U., et al. Coronary microvascular dysfunction in stable ischaemic heart disease (non-obstructive coronary artery disease and obstructive coronary artery disease). Cardiovascular Research. 116 (4), 771-786 (2020).
- Beltrame, J. F., et al. International standardization of diagnostic criteria for vasospastic angina. European Heart Journal. 38 (33), 2565-2568 (2017).
- Ong, P., et al. International standardization of diagnostic criteria for microvascular angina. International journal of cardiology. 250, 16-20 (2018).
- Knuuti, J., et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Heart Journal. 41 (3), 407-477 (2020).
- Ford, T. J., et al. Ischemia and No Obstructive Coronary Artery Disease: Prevalence and Correlates of Coronary Vasomotion Disorders. Circulation. Cardiovascular Interventions. 12 (12), 008126 (2019).
- Suda, A., et al. Coronary Functional Abnormalities in Patients With Angina and Nonobstructive Coronary Artery Disease. Journal of the American College of Cardiology. 74 (19), 2350-2360 (2019).
- Ford, T. J., et al. Stratified Medical Therapy Using Invasive Coronary Function Testing in Angina: The CorMicA Trial. Journal of the American College of Cardiology. 72 (23), 2841-2855 (2018).
- Ong, P., Athanasiadis, A., Sechtem, U. Intracoronary Acetylcholine Provocation Testing for Assessment of Coronary Vasomotor Disorders. Journal of Visualized Experiments. (114), (2016).
- Sara, J. D., et al. Prevalence of Coronary Microvascular Dysfunction Among Patients With Chest Pain and Nonobstructive Coronary Artery Disease. JACC. Cardiovascular Interventions. 8 (11), 1445-1453 (2015).
- Kunadian, V., et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. European Heart Journal. 41 (37), 3504-3520 (2020).
- Ong, P., et al. High prevalence of a pathological response to acetylcholine testing in patients with stable angina pectoris and unobstructed coronary arteries. The ACOVA Study (Abnormal COronary VAsomotion in patients with stable angina and unobstructed coronary arteries. Journal of the American College of Cardiology. 59 (7), 655-662 (2012).
- Mohri, M., et al. Angina pectoris caused by coronary microvascular spasm. The Lancet. 351 (9110), 1165-1169 (1998).
- Sun, H., et al. Coronary microvascular spasm causes myocardial ischemia in patients with vasospastic angina. Journal of the American College of Cardiology. 39 (5), 847-851 (2002).
- Waxman, S., Moreno, R., Rowe, K. A., Verrier, R. L. Persistent primary coronary dilation induced by transatrial delivery of nitroglycerin into the pericardial space: a novel approach for local cardiac drug delivery. Journal of the American College of Cardiology. 33 (7), 2073-2077 (1999).
- Fearon, W. F., Kobayashi, Y. Invasive Assessment of the Coronary Microvasculature: The Index of Microcirculatory Resistance. Circulation. Cardiovascular Interventions. 10 (12), (2017).
- Om, S. Y., et al. Diagnostic and Prognostic Value of Ergonovine Echocardiography for Noninvasive Diagnosis of Coronary Vasospasm. JACC. Cardiovascular Imaging. 13 (9), 1875-1887 (2020).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved