Method Article
Résection laparoscopique de la tête pancréatique préservant le duodénum par voie infracolique inférieure : une approche chirurgicale pour les lésions bénignes
Dans cet article
Résumé
Cet article présente tout un processus technique de résection de la tête pancréatique par laparoscopie préservant le duodénum via une approche infracolique inférieure. Il s’agit d’une approche chirurgicale pour les tumeurs bénignes sans guidage peropératoire par image de fluorescence.
Résumé
Les résections pancréatiques mini-invasives gagnent en popularité malgré leur exigence technique. Cependant, contrairement à la pancréatoduodénectomie laparoscopique (LPD), la résection laparoscopique de la tête pancréatique préservant le duodénum (LDPPHR) n’a pas encore été largement acceptée. Cela pourrait être attribué aux défis techniques liés à la préservation de l’approvisionnement en sang du duodénum et des voies biliaires.
Cette étude décrit et démontre toutes les étapes de la LDPPHR. Une femme de 48 ans a reçu un diagnostic de masse kystique de la tête pancréatique de 3,0 cm x 2,5 cm, qui a été détectée de manière inattendue. L’opération a été réalisée par laparoscopie 3D via une approche infracolique inférieure. L’opération a duré environ 310 minutes avec une perte de sang de 100 ml. Après l’opération, le patient n’a présenté aucune complication et a reçu son congé 5 jours plus tard. La pathologie a révélé des néoplasmes mucineux papillaires intracanalaires.
La LDPPHR via une approche infracolique inférieure est réalisable et sûre lorsqu’elle est réalisée par des chirurgiens expérimentés chez des patients sélectionnés avec de fines couches de graisse mésentérique. La technique décrite pour la LDPPHR via une approche infracolique inférieure doit être bien standardisée et réalisée dans des centres à haut volume avec des chirurgiens expérimentés en pancréatologie ouverte et laparoscopique.
Introduction
En 1972, le professeur Berger a proposé pour la première fois la résection de la tête pancréatique préservant le duodénum (DPPHR) et la reconstruction pancréatique-entérale de Roux-en-Y comme traitement de la pancréatite chronique1. La DPPHR est devenue le principal traitement chirurgical des lésions bénignes de la tête pancréatique en raison de sa faible incidence de complications postopératoires et de mortalité, ainsi que de sa capacité à maintenir les fonctions endocriniennes et exocrines du pancréas et de son taux élevé de rémission des douleurs abdominales 2,3,4. Le DPPHR n’enlève que la tête pancréatique malade tout en préservant le duodénum, l’estomac, le jéjunum, le canal cholédoque et la vésicule biliaire qui doivent être retirés lors de la chirurgie de Whipple, ce qui entraîne des dommages minimes et une qualité de vie postopératoire élevée 3,5.
La résection laparoscopique de la tête pancréatique préservant le duodénum (LDPPHR) a fait des progrès significatifs au cours de la dernière décennie et remplace progressivement la résection de la tête pancréatique préservant le duodénum (DPPHR)6,7. La clé de cette intervention chirurgicale est d’assurer l’approvisionnement en sang du duodénum et des voies biliaires afin d’éviter les dommages au duodénum et aux voies biliaires, ainsi que la nécrose duodénale et la sténose ou l’atrésie des voies biliaires causées par l’ischémie 7,8. Quelques centres médicaux expérimentés ont rapporté LDPPHR 9,10,11. Comme il est nécessaire de maintenir l’intégrité du duodénum et du système biliaire et de préserver des réserves sanguines complexes, l’intervention chirurgicale est difficile. Il est essentiel de bien connaître la relation anatomique spéciale entre la tête pancréatique et le duodénum lors de la mise en œuvre du LDPPHR, qui est une chirurgie difficile qui nécessite des compétences chirurgicales et des qualités psychologiques plus fortes.
Des études antérieures ont prouvé que la préservation de l’intégrité des arcades artérielles pancréaticoduodénales antérieures et postérieures, ainsi que la préservation uniquement des branches collatérales postérieures des artères, ne provoqueront pas de nécrose ischémique duodénale11,12. Certains chirurgiens conservent une fine couche de tissu pancréatique adhérant au canal cholédoque pour éviter l’ischémie du canal biliaire et du duodénum, mais augmentent l’incidence de la fistule pancréatique13. Dans cette étude, l’approche infracolique inférieure a été choisie pour la LDPPHR en raison de la mince couche de graisse mésentérique chez le patient. En tirant parti de l’amplification de la laparoscopie 3D, nous avons réussi à retirer le pancréas de la paroi latérale du canal cholédoque (CBD) et de la face médiale de l’anneau duodénal sans guidage d’image de fluorescence peropératoire. Cette approche a permis d’assurer l’intégrité de l’arc vasculaire et de réduire la perte de sang peropératoire, minimisant ainsi le risque de fistule pancréatique.
Protocole
Ce protocole suit les directives du comité d’éthique de la recherche humaine du sixième hôpital affilié de l’Université Sun Yat-sen. Un consentement éclairé écrit a été obtenu des patients pour réaliser cette étude.
REMARQUE : Une patiente de 48 ans s’est présentée avec une masse asymptomatique de 3,0 cm x 2,5 cm dans la tête du pancréas. Les antécédents cliniques du patient ont montré un état de santé. L’échographie endoscopique (EUS) a montré une lésion kystique de la tête pancréatique.
1. Bilan préopératoire
- Déterminez l’approche chirurgicale sur la base de la tomodensitométrie (TDM) pour déterminer l’étendue de la tumeur et toute vascularisation anormale, voir Figure 1.
- Vérifiez soigneusement les contre-indications.
REMARQUE : Il existe des contre-indications relatives à la LDPPHR, y compris les tumeurs de la veine porte ou de la veine mésentérique supérieure qui nécessitent une reconstruction vasculaire, ainsi que des chirurgies abdominales majeures antérieures avec des complications possibles. Il dépend du diagnostic d’imagerie préopératoire et du diagnostic peropératoire d’invasion vasculaire. L’imagerie préopératoire améliorée par tomodensitométrie et IRM est précieuse.
2. Anesthésie
- Appliquez l’antibiotique (2 g de Ceftriaxone sodique) 30 min avant la chirurgie pour prévenir l’infection. Perforation et cathétérisation de l’artère radiale (taille du cathéter, 20 G) et d’une veine centrale (taille du cathéter, 8 Fr) sous guidage échographique.
REMARQUE : La quantité d’anesthésie administrée varie considérablement d’un patient à l’autre, principalement en fonction de caractéristiques individuelles telles que l’âge et d’autres facteurs médicaux.
3. Technique chirurgicale
- Réglage du fonctionnement
- Positionnez le patient dans une position de Trendelenburg inversée, la tête surélevée de 30° et les jambes écartées, voir Figure 2.
- Réglez la position debout comme illustré à la figure 2. Utilisez une technique à 5 ports pour effectuer la procédure.
REMARQUE : Le premier chirurgien est du côté droit, le deuxième chirurgien est du côté gauche et le premier assistant se tient entre les jambes du patient, respectivement. - Placez le trocart sous-ombilical de 10 mm, puis quatre trocarts le long d’un plan semi-circulaire après avoir créé le pneumopéritoine. Placez deux trocarts de 10 mm à gauche et à droite de l’ombilic et deux trocarts de 10 mm, quatre doigts sous-costaux à gauche et à droite dans la ligne axillaire antérieure, voir Figure 2.
- Phase d’exploration
- Exclure les métastases péritonéales et hépatiques à l’aide de la laparoscopie diagnostique comme étape de routine. Explorez la paroi abdominale antérieure, la surface des viscères abdominaux, la cavité pelvienne et la surface des viscères abdominaux, le mésentère, l’intestin grêle et l’estomac et les structures adjacentes, ainsi que la bourse omentale dans l’ordre.
- Assurez-vous que l’exploration suit une séquence spécifique, généralement de haut en bas, en examinant d’abord les organes solides avant les creux, en commençant par la cavité abdominale puis la cavité pelvienne.
- Effectuez un examen complet de tous les organes abdominaux, tels que le foie, la rate, l’estomac, les intestins, le mésentère, le péritoine, l’utérus et les annexes annexielles. Simultanément, effectuez un examen ciblé sur les zones suspectes de la pathologie.
- À l’aide de pinces non traumatiques, on inspecte progressivement le tractus intestinal, en progressant par segments d’environ 5 cm par examen, du ligament suspenseur duodénal à la région iléo-caecale, et en répétant le processus dans la direction opposée. Assurez-vous que l’examen englobe à la fois le tractus intestinal et le mésentère.
- Rétractez le ligament à la paroi abdominale ventrale en plaçant une aiguille droite par voie transcutanée dans la région épigastrique autour du ligament rond.
- Exclure les métastases péritonéales et hépatiques à l’aide de la laparoscopie diagnostique comme étape de routine. Explorez la paroi abdominale antérieure, la surface des viscères abdominaux, la cavité pelvienne et la surface des viscères abdominaux, le mésentère, l’intestin grêle et l’estomac et les structures adjacentes, ainsi que la bourse omentale dans l’ordre.
- Phase de dissection
- Suspendre la graisse entérique transverse du côlon sur le ligament falciforme du foie pour exposer le compartiment infracolique (voir Figure 3A).
- Faites une incision devant le mésocôlon transverse du duodénum pour exposer la tête pancréatique à l’aide d’un scalpel à ultrasons (voir Figure 3B).
- Exposez le compartiment infracolique entre le côlon transverse et la tête pancréatique, libérez complètement la veine mésentérique supérieure (SMV) de l’apophyse uncinée du pancréas et transectez son affluent à l’aide de clips (voir Figure 3C).
- Disséquez le bord inférieur de l’apophyse uncinée du pancréas à l’aide d’un scalpel à ultrasons, et tirez vers le haut la marge de l’apophyse uncinée du pancréas pour exposer les vaisseaux sous-pancréaticoduodénaux, ramifiez-les dans l’apophyse uncinée du pancréas et transectez-les à l’aide de clips (voir Figure 3D).
- Rétablissez la position transverse du côlon et sectionnez le ligament gastrocolique pour exposer le pancréas derrière l’estomac. Positionnez la tête du patient vers le bas et vers le haut. Suspendez le corps de l’estomac sur le ligament falciforme du foie pour le libérer du pancréas à l’aide d’un cathéter d’urine rouge et d’un clip (voir figure 3E).
- Exposer l’artère hépatique commune (CHA) et l’artère gastroduodénale (GDA) (voir Figure 3F). On a enlevé le pancréas de la face médiale de l’anneau duodénal et de l’artère pancréaticoduodénale antéro-supérieure (ASPDA), et on a ligaturé et détaché les branches de l’ASPDA dans le processus unciné du pancréas à l’aide d’une pince.
- Coupez le péritoine au bord inférieur de la tête pancréatique, ligate et détachez la veine gastroépiploïque droite. Retournez le processus unciné du pancréas vers le côté de la tête pour exposer le SMV afin de traverser le col pancréatique avec des ciseaux harmoniques devant le SMV.
REMARQUE : La tumeur kystique a été trouvée derrière le processus unciné du pancréas (voir Figure 3G). - Détachez la tête pancréatique des bords droit et dorsal du SMV. Ensuite, détachez la partie supérieure pour exposer le CBD distal.
- Effectuer une dissection le long des marges gauche et dorsale du canal cholédoque (CBD) pour exposer et protéger l’artère duodénale pancréatique supérieure postérieure (PSPDA) (voir Figure 3H). Cette artère provient de la GDA et prolonge ses branches dans le CBD distal et l’ampoule de Vater. Sévère l’artère duodénale pancréatique antéro-supérieure (ASPDA) pour faciliter une dissection plus profonde.
- Disséquez, liquez et coupez le canal pancréatique principal jusqu’à l’ampoule à l’aide d’un scalpel à ultrasons (voir Figure 3I).
- Phase de reconstruction
- Transect du jéjunum à une distance de 20 cm du ligament de Treinz distal pour l’anastomose pancréato-jéjunale et l’anastomose jéjunale.
- Insérez un cathéter de drainage ventriculaire externe après avoir identifié le canal pancréatique principal. Effectuer une pancréaticojéjunostomie de bout en bout (canal à muqueuse) (voir Figure 3J) et une jéjunojéjunostomie d’un côté à l’autre.
- Placez l’échantillon dans un sac et retirez-le par une incision de 5 cm sur le bas-ventre. Placez deux cathéters de drainage près de la pancréaticojéjunostomie et du CBD et faites-les sortir à travers deux sites de port de trocart.
REMARQUE : La texture au niveau du moignon pancréatique est assez dure, nous effectuons donc une pancréaticojéjunostomie de bout en côté pour réduire le risque de fistule pancréatique. Le diamètre des cathéters de drainage avec trous latéraux est de 1,5 cm.
Résultats
La tête pancréatique totale du patient, y compris la tumeur kystique, a été retirée en 3 h avec une perte de sang de 100 ml. L’anastomose pancréato-jéjunale (PJ) et l’anastomose jéjunale ont été complétées en 60 minutes après que la tête pancréatique ait été retirée du corps. Toute la période de récupération après l’opération s’est déroulée sans problème, sans aucun signe de fistule pancréatique postopératoire. Les taux d’amylase dans les deux drains le 3e jour postopératoire étaient respectivement de 1373 U/L et 804 U/L, mais ont diminué à des niveaux normaux au 5e jour lorsque les drains ont été retirés. Le patient est sorti de l’hôpital le 6e jour postopératoire.
La pathologie postopératoire a révélé une tumeur mucineuse papillaire intracanalaire (MNI) de 2,5 x 1,5 cm (voir Figure 4A-D). Au microscope, les marges de résection étaient radicales (R0) et aucun ganglion lymphatique n’avait de cellules tumorales. La première imagerie postopératoire du patient à environ 1 mois est illustrée à la figure 4E,F.
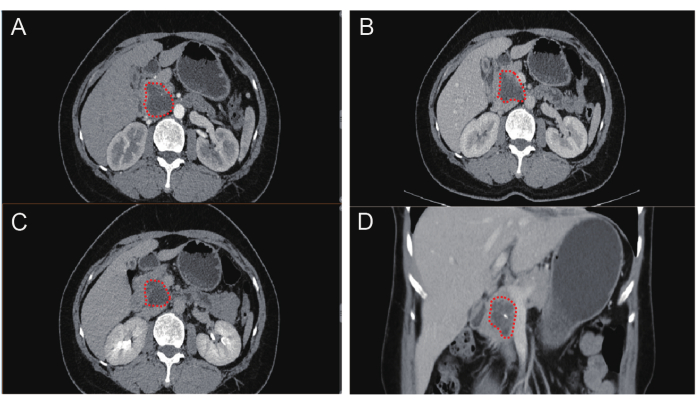
Figure 1 : Images TDM. (A-D) a montré des lésions kystiques multiples intercommunicantes de faible densité dans le processus unciné du pancréas. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 2 : Réglage de la position chirurgicale et placement du trocart. Veuillez cliquer ici pour voir une version agrandie de cette figure.
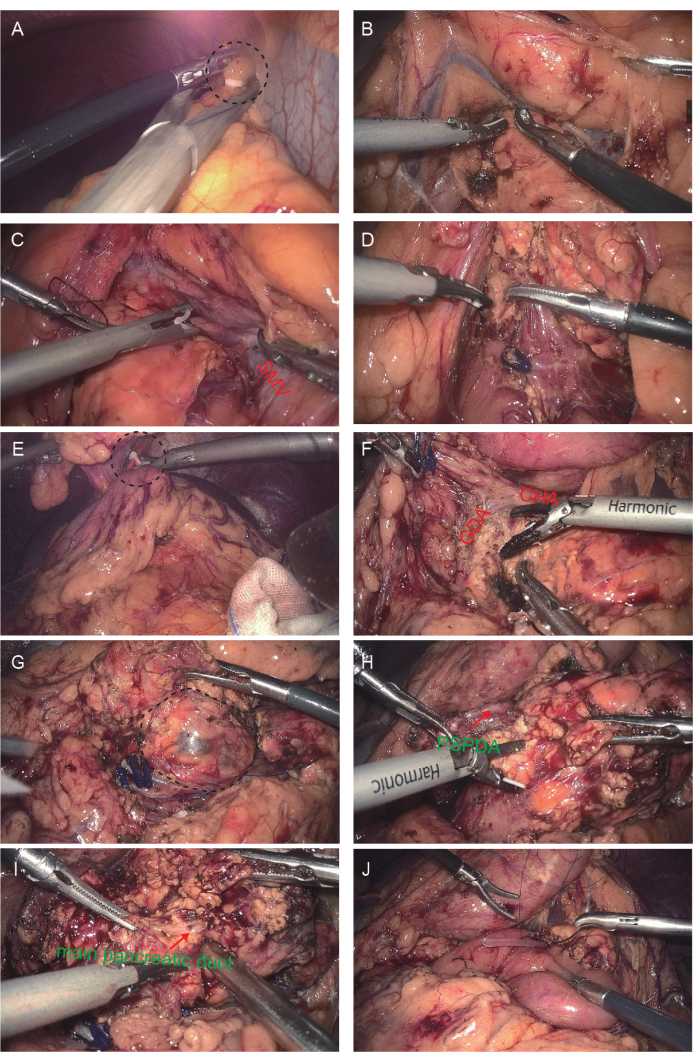
Figure 3 : Phase de dissection de la chirurgie. (A) Suspendre la graisse entérique transverse du côlon sur le ligament falciforme du foie pour exposer le compartiment infracolique. (B) Disséquer le péritoine antérieur de la partie horizontale du duodénum pour exposer la tête pancréatique. (C) Transecter l’affluent du SMV à l’aide de clips. (D) Transect des vaisseaux sous-pancréaticoduodénaux se ramifient dans le processus unciné du pancréas. (E) Suspendez le corps de l’estomac au-dessus du ligament falciforme du foie pour le libérer du pancréas à l’aide d’un cathéter d’urine rouge et d’une pince. (F) Exposer l’artère hépatique commune (CHA) et l’artère gastroduodénale (GDA). (G) La tumeur kystique était entourée d’une ligne pointillée noircie. (H) Dénoncer et protéger la PSPDA. (I) Le canal pancréatique principal vers l’ampoule. (J) Mise en place pour l’anastomose P-J. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 4 : Échantillon de tumeur. (A,B) Images de l’échantillon de tumeur, barres d’échelle = 1 cm.(C,D) Coloration H&E de l’échantillon de tumeur, barres d’échelle = 100 μm. (E,F) Images CT postopératoires. Veuillez cliquer ici pour voir une version agrandie de cette figure.
| Durée de l’intervention chirurgicale | Durée : 180 minutes |
| Perte de sang | 100 mL |
| Jour de sortie | 6 jours |
| Mouvement du tube de drainage | 5 jours |
| Taille de la tumeur | 2,5 cm × 1,5 cm |
| Type pathologique | Tumeurs mucineuses papillaires intracanalaires (NMIP) |
| Métastases ganglionnaires | Négatif |
| Première tomodensitométrie postopératoire | 1 mois après l’opération |
Tableau 1 : Résultats chirurgicaux et détails postopératoires du patient.
Discussion
Le LDPPHR n’enlève que la tête pancréatique malade tout en préservant le duodénum, l’estomac, le jéjunum, le canal cholédoque et la vésicule biliaire qui doivent être retirés lors de la chirurgie de Whipple. Par rapport à la pancréaticoduodénectomie (MP) et à la pancréaticoduodénectomie préservant le pylore (PPPD), la LDPPHR a montré une amélioration des résultats à moyen et à long terme, notamment la durée du séjour à l’hôpital, la qualité de vie, la récupération post-opératoire et le maintien de la fonction exocrine 5,14. Le DPPHR n’enlève que la tête pancréatique malade, ce qui réduit l’étendue de la résection pancréatique et protège l’intégrité physiologique et anatomique. Cela peut expliquer pourquoi le DPPHR a une meilleure préservation de la fonction exocrine par rapport au15. Il s’agit toujours d’une chirurgie difficile en raison de la nécessité de maintenir l’intégrité du duodénum et du système biliaire et de préserver l’approvisionnement sanguin complexe. Classiquement, certains tissus pancréatiques sont laissés du côté duodénum et dans le CBD distal dans la procédure de Beger pour préserver l’arcade artérielle duodénale pancréatique. Il peut fournir un apport sanguin adéquat au duodénum, au CBD distal et à l’ampoule de Vater16.
En profitant de l’amplification de la laparoscopie 3D améliorée, l’arcade artérielle duodénale pancréatique vers le duodénum, le CBD distal et l’ampoule de Vater sera mieux préservée en raison de la vision 3D plus claire. De plus, dans le cadre d’une vision 3D plus claire, il est possible que le tissu pancréatique soit retiré de la paroi latérale du CBD et de la face médiale de l’anneau duodénal.
De même que pour la chirurgie abdominale ouverte, les points clés de la LDPPHR sont d’assurer l’apport sanguin dans le duodénum et les voies biliaires. Il est rapporté qu’un facteur important pour éviter l’ischémie est la préservation de l’artère pancréatoduodénale postéro-supérieure17. Dans ce cas, nous avons préservé le fascia rétropancréatique le long du CBD pour assurer l’approvisionnement en sang et éviter de blesser le CBD. Une pancréaticojéjunostomie fiable est un facteur important dans la diminution du taux de fistule pancréatique.
Pour améliorer la procédure de LDPPHR, l’utilisation d’une fluorescence intraveineuse de vert d’indocyanine peut être mise en œuvre. Cette approche permet une navigation en temps réel avec un affichage fluorescent, facilitant le guidage de la dissection chirurgicale et atténuant le risque de lésion des voies biliaires 9,11,18,19,20. Cependant, en cas de gonflement de la tête pancréatique, le laparoscope à fluorescence reste moins que satisfaisant pour protéger le segment inférieur du canal cholédoque. En revanche, avec un système d’imagerie laparoscopique 3D, les structures importantes peuvent être préservées plus facilement, ce qui accélère le rétablissement de la continence. Il n’existe pas d’approche normalisée pour la LDPPHR. Le LDPPHR est exigeant en ce qui concerne l’expérience chirurgicale, la maîtrise de l’anatomie et les compétences de suture. De plus, cela nécessite une planification précise qui s’appuie sur l’imagerie préopératoire. En raison de ces deux limitations, il n’est pas possible d’effectuer cette procédure dans des centres de niveau relativement bas. L’approche qui sera choisie pour la LDPPHR dépend probablement de l’anatomie locale des lésions de la tête pancréatique. À notre avis, l’approche infracolique inférieure est plus adaptée aux patients présentant une fine couche de graisse mésentérique car il est plus pratique de disséquer l’artère pancréaticoduodénale inférieure via l’approche infracolique inférieure.
La méthode LDPPHR est à la fois sûre et réalisable pour le traitement des lésions bénignes de la tête pancréatique. Cependant, d’autres études sont nécessaires sur les méthodes chirurgicales, la chirurgie mini-invasive et la sélection préopératoire des patients pour améliorer les résultats à long terme.
Déclarations de divulgation
Les auteurs ne signalent aucun conflit d’intérêts.
Remerciements
Nous remercions les anesthésistes et les infirmières de la salle d’opération qui ont aidé à l’opération.
matériels
| Name | Company | Catalog Number | Comments |
| 3D Laparoscope | STORZ | TC200,TC302 | |
| Cisatracurium Besylate Injection | Hengrui Pharma | H20183042 | |
| Drainage catheters | Jiangsu YUBANG MED-DEVICE | YB-B-III | |
| Harmonic ACE Ultrasonic Surgical Devices | Ethicon Endo-Surgery | HAR36 | |
| Ligating Clips | Teleflex Medical | ||
| Nacrotrend anaesthesia monitoring system | Monitor Technik | Bad Bramsted | |
| Trocar | Ethicon Endo-Surgery | 10 mm |
Références
- Mihaljevic, A. L., Kleeff, J., Friess, H. Beger's operation and the Berne modification: Origin and current results. J Hepatobiliary Pancreat Sci. 17 (6), 735-744 (2010).
- Beger, H. G., Schlosser, W., Friess, H. M., Büchler, M. W. Duodenum-preserving head resection in chronic pancreatitis changes the natural course of the disease: A single-center 26-year experience. Ann Surg. 230 (4), 512-519 (1999).
- D'haese, J. G., Ceyhan, G. O., Demir, I. E., Tieftrunk, E., Friess, H. Treatment options in painful chronic pancreatitis: A systematic review. HPB (Oxford). 16 (6), 512-521 (2014).
- Beger, H. G., Rau, B. M., Gansauge, F., Poch, B. Duodenum-preserving subtotal and total pancreatic head resections for inflammatory and cystic neoplastic lesions of the pancreas). J Gastrointest Surg. 12 (6), 1127-1132 (2008).
- Beger, H. G., Büchler, M., Bittner, R. R., Oettinger, W., Roscher, R. Duodenum-preserving resection of the head of the pancreas in severe chronic pancreatitis. Early and late results. Ann Surg. 209 (3), 273-278 (1989).
- Beger, H. G., Nakao, A., Mayer, B., Poch, B. Duodenum-preserving total and partial pancreatic head resection for benign tumors--systematic review and meta-analysis. Pancreatology. 15 (2), 167-178 (2015).
- Cao, J., et al. Laparoscopic duodenum-preserving total pancreatic head resection: A novel surgical approach for benign or low-grade malignant tumors. Surg Endosc. 33 (2), 633-638 (2019).
- Loomba, R., et al. Randomized, controlled trial of the fgf21 analogue pegozafermin in nash. N Engl J Med. 389 (11), 998-1008 (2023).
- Lu, C., et al. Laparoscopic duodenum-preserving pancreatic head resection with real-time indocyanine green guidance of different dosage and timing: Enhanced safety with visualized biliary duct and its long-term metabolic morbidity. Langenbecks Arch Surg. 407 (7), 2823-2832 (2022).
- Huang, J., et al. Real-time fluorescence imaging with indocyanine green during laparoscopic duodenum-preserving pancreatic head resection. Pancreatology. , (2023).
- Hong, D., Cheng, J., Wu, W., Liu, X., Zheng, X. How to perform total laparoscopic duodenum-preserving pancreatic head resection safely and efficiently with innovative techniques. Ann Surg Oncol. 28 (6), 3209-3216 (2021).
- Zhou, J., et al. Laparoscopic duodenum-preserving pancreatic head resection: A case report. Medicine (Baltimore). 95 (32), 4442(2016).
- Alvarado-Bachmann, R., Choi, J., Gananadha, S., Hugh, T. J., Samra, J. S. The infracolic approach to pancreatoduodenectomy for large pancreatic head tumours invading the colon. Eur J Surg Oncol. 36 (12), 1220-1224 (2010).
- Diener, M. K., et al. Duodenum-preserving pancreatic head resection versus pancreatoduodenectomy for surgical treatment of chronic pancreatitis: A systematic review and meta-analysis. Ann Surg. 247 (6), 950-961 (2008).
- Beger, H. G., Mayer, B., Poch, B. Duodenum-preserving pancreatic head resection for benign and premalignant tumors-a systematic review and meta-analysis of surgery-associated morbidity. J Gastrointest Surg. 27 (11), 2611-2627 (2023).
- Chen, X., Chen, W., Zhang, Y., An, Y., Zhang, X. Short-term outcomes of laparoscopic duodenum-preserving total pancreatic head resection compared with laparoscopic pancreaticoduodenectomy for the management of pancreatic-head benign or low-grade malignant lesions. Med Sci Monit. 26, e927248(2020).
- Takada, T., Yasuda, H., Amano, H., Yoshida, M. A duodenum-preserving and bile duct-preserving total pancreatic head resection with associated pancreatic duct-to-duct anastomosis. J Gastrointest Surg. 8 (2), 220-224 (2004).
- Li, X. L., Gong, L. S. Preoperative 3d reconstruction and fluorescent indocyanine green for laparoscopic duodenum preserving pancreatic head resection: A case report. World J Clin Cases. 11 (4), 903-908 (2023).
- Vlek, S. L., et al. Biliary tract visualization using near-infrared imaging with indocyanine green during laparoscopic cholecystectomy: Results of a systematic review. Surg Endosc. 31 (7), 2731-2742 (2017).
- Cai, Y., Zheng, Z., Gao, P., Li, Y., Peng, B. Laparoscopic duodenum-preserving total pancreatic head resection using real-time indocyanine green fluorescence imaging. Surg Endosc. 35 (3), 1355-1361 (2021).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationThis article has been published
Video Coming Soon