Method Article
Un lambeau scrotal bilatéral modifié pour la réparation des défauts cutanés du pénis
Dans cet article
Résumé
Cette étude présente une application du lambeau scrotal bilatéral modifié pour la reconstruction des carences cutanées du pénis et des contractures cicatricielles.
Résumé
Les pénuries cutanées et les contractures cicatricielles sont des complications courantes après un traumatisme pénien et une chirurgie tumorale, entraînant une douleur importante et une dysfonction érectile. Actuellement, les greffes de peau et les lambeaux scrotaux sont largement utilisés pour reconstruire les pénuries cutanées. Cependant, diverses limitations existent encore ; Par exemple, la greffe de peau peut provoquer de graves cicatrices chez les patients, et le lambeau scrotal traditionnel nécessite généralement une procédure en deux étapes en raison de l’important défaut cutané.
Pour traiter le manque de prépuce, un lambeau pédiculé scrotal bilatéral modifié est utilisé. Dans cette procédure, des lambeaux situés de chaque côté de la ligne médiane du scrotum, qui a été pédiculée à partir de l’artère scrotale antérieure, sont prélevés. Par la suite, ces lambeaux scrotaux bilatéraux, comme un papillon, peuvent couvrir avec succès le défaut du prépuce. Dans cette étude, sept patients ont subi cette procédure et des résultats satisfaisants ont été obtenus. Seuls deux patients ont développé une nécrose dans certaines petites zones des lambeaux, qui ont été récupérées après le soin des plaies. La longueur postopératoire du pénis a considérablement augmenté par rapport à l’état préopératoire dans les états flasque et érectile. Nous pensons que les lambeaux scrotaux bilatéraux modifiés sont une solution simple et efficace aux pénuries de peau du pénis et aux contractures cicatricielles.
Introduction
Les pénuries de peau du pénis se produisent souvent à la suite d’infections, de traumatismes, de brûlures et d’excision chirurgicale, en raison de maladies bénignes ou malignes de la peau du pénis 1,2. La chirurgie reconstructive est une option de traitement majeure pour cette maladie dans le but ultime de préserver l’apparence esthétique ainsi que la fonction normale en fournissant des enveloppes cutanées redondantes pour préserver l’expansion physiologique de la circonférence et de la longueur pendant l’érection et les rapports sexuels 2,3. Pour la plupart des chirurgiens, cependant, la chirurgie reconstructive reste un défi.
Actuellement, diverses techniques peuvent être utilisées pour traiter les défauts de la peau du pénis, telles que la greffe de peau d’épaisseur divisée (STSG), les lambeaux scrotaux et/ou les lambeaux pédiculaires 2,3,4,5,6,7. Toutes ces techniques ont donné des résultats satisfaisants avec des avantages différents. Pour la plupart des patients souffrant de perte de peau génitale, STSG est un traitement viable qui fournit une solution de resurfaçage rapide avec suffisamment de peau8. Cependant, la contraction et la faible capacité expansive des greffons de survie entraînent parfois une faible satisfaction postopératoire. En conséquence, les lambeaux sont un meilleur choix car ils peuvent fournir une circulation fiable, une taille suffisante, une bonne flexibilité et des tissus sous-cutanés pour la tige pénienne 9,10,11. Parmi les différents lambeaux, le lambeau scrotal est une option de traitement viable pour les patients dont le scrotum n’est pas endommagé, car il est plus proche du pénis et plus facile à prélever. De plus, le lambeau antérieur du scrotum dispose d’un double système d’apport sanguin, ce qui signifie qu’il contient un bon apport vasculaire et a une faible incidence de nécrose12,13. Cependant, la chirurgie conventionnelle utilisant le lambeau scrotal est une procédure en deux étapes dans laquelle la tige pénienne nue est enterrée sous le lambeau dans un premier temps, et une reconstruction est effectuée dans le second stade14. Il s’agit d’une procédure sûre mais chronophage, et les patients subissent beaucoup plus de dommages physiques et psychologiques dans cette chirurgie en plusieurs étapes.
Pour résoudre ces problèmes, nous avons modifié la technique du lambeau scrotal en deux étapes en une procédure en une seule étape utilisant un lambeau pédiculaire bilatéral de la peau du scrotum pour la reconstruction de la peau du pénis. Nous décrivons ici cette technique qui rend le traitement plus simple et plus efficace.
Protocole
L’étude a été approuvée par le comité local d’éthique médicale du neuvième hôpital populaire de Shanghai en Chine. Toutes les études ont été menées conformément à la Déclaration d’Helsinki de l’Association médicale mondiale, et le consentement écrit de tous les patients a été obtenu.
1. Préparation à l’opération
- Évaluez les patients au moyen d’une anamnèse détaillée et d’un examen physique, comprenant une imagerie par résonance magnétique pelvienne, une mesure de la taille du scrotum et une évaluation de la gravité de la cicatrice (Figure 1A).
- S’assurer que l’évaluation des risques d’anesthésie préopératoire du patient a été effectuée par un anesthésiste.
- Demandez au patient de prendre une douche et de laver la peau de la région chirurgicale tous les jours.
- Le jour de l’opération, administrer par voie intraveineuse des antibiotiques contenant du céfuroxime sodique (1,5 g) dans 100 ml de solution de chlorure de sodium à 0,9 %, 30 min avant l’opération.
- Après une anesthésie générale, placez le patient en position lithotomique pour une exposition optimale de la zone chirurgicale.
- Pour une désinfection adéquate, désinfectez en continu la peau de la zone chirurgicale avec un iodophore et couvrez-la avec des champs chirurgicaux.
2. Exécution de l’opération
- Retirez le tissu cicatriciel et la peau autour du pénis jusqu’à ce qu’il soit libéré (Figure 1B). Effectuer la coagulation des vaisseaux de saignement avec l’électrocoagulation monopolaire.
- Placez un cathéter dans l’urètre pour le drainage de l’urine et la protection urétrale pendant l’opération.
- Mesurez la taille du défaut de la peau du pénis lorsque le pénis est complètement étiré (Figure 1C). Le statut du pénis flasque et étiré est considéré comme approximatif à la longueur du pénis en érection15.
- Concevez le lambeau cutané scrotal bilatéral en fonction de la longueur et de la circonférence du défaut du prépuce. Faites une incision longitudinale le long de la ligne médiane du crotum d’une longueur égale à la moitié de la circonférence du pénis.
- Par la suite, divisez la peau du scrotum en deux parties (Figure 1D). Faites une incision transversale à travers le scrotum pour former deux longs rabats de chaque côté de la ligne médiane du scrotum d’une longueur égale à celle du pénis étiré (Figure 1E).
- Récoltez les lambeaux le long de la tunique vaginale par dissection émoussée et conservez soigneusement autant que possible les dartos superficiels du lambeau.
- Faites pivoter chaque rabat d’environ 90°, en plaçant la base du rabat au centre pour couvrir les corps caverneux (figure 1F). Assurez-vous que la base des volets est plus large et que le rabat est trapézoïdal.
- Fermez la plaie en utilisant le drainage au bas du scrotum. Fixez le drainage au niveau de la peau du scrotum à l’aide d’une suture en soie 2-0.
- Superposez le tissu sous-cutané et la peau du scrotum avec des sutures polyglactines résorbables 3-0 (Figure 1G,H). Fixez le pénis vers le haut avec un bandage élastique à un angle d’environ 45° horizontalement.
3. Soins postopératoires
- En postopératoire, administrer un antibiotique intraveineux contenant 1,5 g de céfuroxime sodique dans 100 ml de solution de chlorure de sodium à 0,9 % toutes les 12 h pendant 3 jours.
- Retirez le tube de drainage et changez le pansement le jour postopératoire (POD) 3. Après deux changements de pansements sur les pods 3 et 5, sortir le patient sur le pod 5.
- Demandez aux patients d’effectuer eux-mêmes une désinfection postopératoire à l’iodophore tous les 2 jours pour prévenir l’infection postopératoire de l’incision.
4. Étude de suivi
- Demandez aux patients d’assister aux examens de suivi sur les POD 7, 14 et 30. Au cours des suivis, évaluez les résultats postopératoires, y compris le score IIEF-5 postopératoire et toute complication qui aurait pu se développer.
Résultats
En utilisant le protocole décrit ci-dessus, sept patients ont subi la chirurgie bilatérale modifiée du lambeau pédiculaire du scrotal. L’âge médian, la durée de la maladie et la durée du lambeau étaient respectivement de 32 ans (23 à 53 ans), 7 mois (3 à 12 mois) et 12 cm (10 à 13 cm). Sur ces sept patients, seuls deux ont développé une nécrose dans de petites zones des lambeaux, mais se sont rétablis après avoir soigné les plaies. La nécrose des lambeaux est principalement causée par une mauvaise conservation des dartos superficiels et de l’approvisionnement vasculaire. La longueur du rabat n’est pas un facteur contributif à cela. Il y avait une différence statistiquement significative entre les longueurs du pénis pré et postopératoire à l’état flasque (test t, p < 0,001). Les fonctions érectiles des patients étaient bien préservées et le score médian postopératoire IIEF-5 était de 23 (intervalle : 5-25). Un seul patient n’a pas eu de rapports sexuels pendant le suivi.
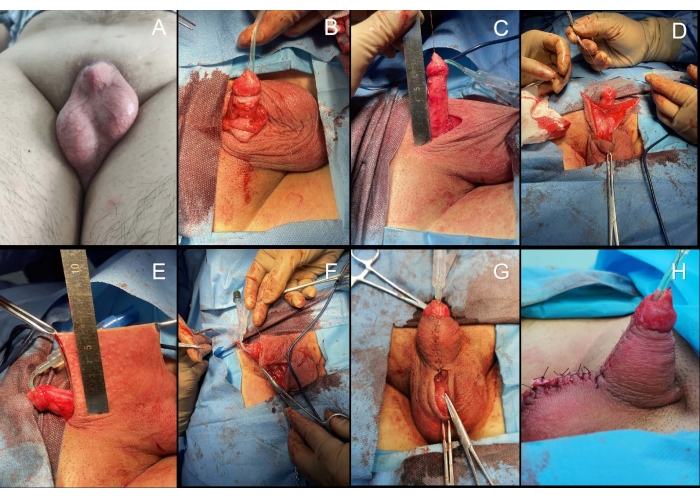
Figure 1 : Approche bilatérale du lambeau scrotal.(A) L’état préopératoire montrait un pénis enfoui. (B) Le pénis est libéré de la cicatrice et un lichen scléreux est observé sur le prépuce résiduel. (C) La taille de l’anomalie cutanée du pénis lorsque la lésion cutanée a été complètement réséquée est mesurée. (D) Une incision est pratiquée longitudinalement le long de la ligne médiane du scrotum, et la peau du scrotum est ensuite divisée en deux parties. (E-F) Les lambeaux scrotaux bilatéraux de chaque côté de la ligne médiane du scrotum sont formés, et chaque lambeau est tourné d’environ 90°, avec la base du lambeau comme centre pour couvrir le corps caverneux. (G) Le tissu sous-cutané et la peau du scrotum sont recouverts de sutures polyglatinières résorbables 3-0. (H) État postopératoire du pénis. Veuillez cliquer ici pour voir une version agrandie de cette figure.
| N° de patient | Âge (années) | Durée de la maladie (mois) | Étiologie | Longueur du rabat (cm) | Longueur du pénis préopératoire à l’état flasque (cm) | Longueur postopératoire du pénis à l’état flasque (cm) | Complication | Score IIEF-5 postopératoire |
| 1 | 23 | 7 | Traumatisme | 10 | 3.6 | 8.5 | Aucun | 5 (Pas d’interactions sexuelles) |
| 2 | 41 | 6 | Traumatisme | 12 | 3.3 | 9.2 | Nécrose du lambeau partiel | 23 |
| 3 | 32 | 10 | Post-infectieux | 12 | 4.1 | 8.2 | Aucun | 25 |
| 4 | 28 | 3 | Traumatisme | 11 | 4.3 | 8.5 | Aucun | 24 |
| 5 | 31 | 7 | Traumatisme | 12 | 3.2 | 8.6 | Aucun | 25 |
| 6 | 53 | 6 | Post-infectieux | 13 | 3.5 | 7.8 | Nécrose du lambeau distal | 23 |
| 7 | 42 | 12 | Traumatisme | 12 | 4.3 | 8.3 | Aucun | 23 |
Tableau 1 : Les caractéristiques cliniques et les résultats des patients.
Discussion
La perte importante de la peau du pénis est gênante et nocive pour les individus16. Le but de la reconstruction est d’obtenir une bonne apparence esthétique du pénis et de restaurer l’extensibilité du prépuce. Dans la plupart des situations, il est préférable de prévoir STSG pour couvrir le défaut 3,5. Cependant, les cicatrices postopératoires et les œdèmes des greffons de survie se traduisent parfois par des retours d’expérience insatisfaisants. Des opérations en plusieurs étapes ont été signalées, notamment l’intégration du pénis dénudé dans le scrotum et son retrait ultérieur de son lit entouré de peau scrotale10 ; Goodwin et Thelen ont décrit pour la première fois l’implantation du pénis sous la peau du scrotum en 195017. Cette méthode de reconstruction de la peau du pénis est une solution ancienne, simple et fiable. Cependant, les opérations en plusieurs étapes prennent du temps et peuvent entraîner un dysfonctionnement sexuel secondaire causé par des dommages psychologiques. Ainsi, une intervention chirurgicale en une seule étape, avec une stratégie chirurgicale moins agressive, peut être préférable5.
Nous avons mis au point une technique simple et efficace de reconstruction de la peau du pénis à l’aide d’un lambeau scrotal bilatéral. Ce lambeau fasciocutané permet d’éviter les principaux inconvénients du STSG, notamment la contracture du greffon et les complications du site donneur. Le lambeau fasciocutané peut également préserver une sensation adéquate et fournir une couverture suffisante pour les défauts importants18. Après avoir libéré la cicatrice et mesuré le défaut de la peau du pénis, une couverture de lambeau scrotal de la même taille a été réalisée pour la reconstruction.
La technique du lambeau scrotal présente plusieurs avantages, qui sont les suivants : Tout d’abord, la peau du scrotum contient des dartos superficiels sans couche adipeuse épaisse, ce qui la rend fine et flexible19. Deuxièmement, le lambeau antérieur du scrotum a un double système d’approvisionnement en sang qui est relié l’un à l’autre12,13. Troisièmement, le lambeau scrotal contient des branches sensorielles des nerfs ilio-inguinaux, ce qui peut améliorer la satisfaction des rapports sexuels. Ainsi, l’étape critique du protocole est une bonne conservation des dartos superficiels et une dissection soigneuse de la zone avasculaire. De plus, les rabats doivent être formés comme des trapèzes car certains pénis sont coniques. Cette forme permet également une suture sans tension dans la zone entre le pénis et le scrotum.
La reconstruction du prépuce est importante en termes de fonction, d’esthétique et de psychologie. Par rapport au STSG, le lambeau scrotal bilatéral modifié offre une meilleure laxité cutanée pour l’érection, une couleur de peau similaire et une durabilité pendant les rapports sexuels20. Dans l’état flasque et érectile, la forme du pénis est plus naturelle et sa durée postopératoire est nettement plus longue18. Pendant ce temps, moins d’inconfort ou de douleur a été observé dans l’état du pénis en érection, car la cicatrice a été complètement libérée. Cependant, cette procédure n’est pas réalisable pour les patients dont la peau du scrotum est insuffisante. De plus, cette procédure comporte un risque d’échec plus élevé que les procédures étagées et STSG.
En conclusion, le lambeau scrotal bilatéral convient à la réparation des défauts cutanés du pénis et offre des avantages substantiels aux patients, en raison de résultats satisfaisants en matière de fonction esthétique et sexuelle. L’intervention chirurgicale comprend la conception d’un lambeau en fonction du défaut, le transfert d’un lambeau cutané vers le pénis, l’élévation bilatérale du lambeau et la fermeture de la plaie. Cette procédure simple, sûre, efficace et rapide est réalisée en une seule étape pour éviter les problèmes économiques et sociaux, et est recommandée pour une pratique clinique ultérieure.
Déclarations de divulgation
Il n’y a aucun conflit d’intérêts à déclarer.
Remerciements
Les auteurs remercient le patient qui a aimablement contribué et partagé son expérience de la maladie pour cet article. Les auteurs tiennent à remercier le projet de biobanque du neuvième hôpital populaire de Shanghai, de la faculté de médecine de l’Université Jiao Tong de Shanghai (YBKB202119), de la Fondation pour la recherche médicale de la Commission des sciences et de la technologie de Shanghai (20Y11904300), du Fonds de recherche interdisciplinaire du neuvième hôpital populaire de Shanghai, de la faculté de médecine de l’Université Jiao Tong de Shanghai (JYJC201912) et de la Fondation de recherche clinique de la Commission municipale de la santé de Shanghai (202040437).
matériels
| Name | Company | Catalog Number | Comments |
| 10Fr Suction drain (1) | Guanzhou Wellead Medical Co. | ||
| 18Fr silicone urethral catheter (1) | Guanzhou Wellead Medical Co. | ||
| 3-layered compress 30 cm x 45 cm (10) | According to surgeon's preference | 175260 | |
| Allis forceps 16cm | B.Braun | EA092R | |
| Allis forceps 20cm | B.Braun | EA095R | |
| Bard-Parker scalpel number 3 (1) | Jinzhong Medical Instruments | ||
| Bard-Parker scalpel number 4 (1) | Jinzhong Medical Instruments | ||
| Debakey forceps 16 cm (6) | Strong Medical Instruments | ||
| Debakey forceps 20 cm (2) | Strong Medical Instruments | ||
| Debakey needle driver 18 cm (1) | B.Braun Medical Instruments | BM035R | |
| Electrocauter blade 15 cm (1) | Hutong Medical Instruments | CO 150i | |
| Halsted-Mosquito (8) | Jinzhong Medical Instruments | ||
| Jones scissor 18 cm (1) | Strong Medical Instruments | ||
| Mayo-Hegar needle driver 20 cm (1) | B.Braun Medical Instruments | BM022R | |
| Mayo-Stille scissor 17 cm (1) | Strong Medical Instruments | ||
| Monopolar electrocauter Valleylab (1) | Medtronic | E2100 | |
| Nylexogrip 10cm x 4.5m (1) | Urgo | 1641486 | |
| Scalpel blade number 15 (1) | Jinzhong Medical Instruments | ||
| Scalpel blade number 24 (1) | Jinzhong Medical Instruments | ||
| Sterile drapes (4) | Medline | ||
| Sterile gloves (3 pairs) | medicom-china | ||
| Sterile gown (3) | According to surgeon's preference | NA | |
| Surgical compress 10 cm x 10 cm (10) | According to surgeon's preference | 232088 | |
| Surgical forceps 14 cm (2) | Jinzhong Medical Instruments | ||
| Urgostrapping 8 cm x 2.5 m (1) | Urgo | 696037 | |
| Vacuum flask 250 mL (1) | Guanzhou Wellead Medical Co. | ||
| Vicryl 3-0 wire (6) | Ethicon | VCP316H | |
| Vicryl 5-0 wire (2) | Ethicon | VCP433H | |
| Vicryl Rapide 3-0 wire (2) | Ethicon | VF2260 |
Références
- Garaffa, G., Raheem, A. A., Ralph, D. J. An update on penile reconstruction. Asian Journal of Andrology. 13 (3), 391-394 (2011).
- Guo, L., et al. Utilities of scrotal flap for reconstruction of penile skin defects after severe burn injury. International of Urology and Nephrology. 49 (9), 1593-1603 (2017).
- Ziylan, O., et al. A practical approach for the correction of iatrogenic penile skin loss in children: Scrotal embedding technique. Turkish Journal of Urology. 41 (4), 235-238 (2015).
- Chertin, B., et al. Fenestrated sheet split-thickness skin grafting for reconstruction of penile skin loss in pediatric population. Journal of Pediatric Surgery. 51 (8), 1362-1365 (2016).
- Black, P. C., Friedrich, J. B., Engrav, L. H., Wessells, H. Meshed unexpanded split-thickness skin grafting for reconstruction of penile skin loss. The Journal of Urology. 172 (3), 976-979 (2004).
- Zucchi, A., et al. Iatrogenic trapped penis in adults: new, simple 2-stage repair. The Journal of Urology. 183 (3), 1060-1064 (2010).
- Vaca, E. E., Mundinger, G. S., Zelken, J. A., Erdag, G., Manahan, M. A. Surgical excision of multiple penile syringomas with scrotal flap reconstruction. Eplasty. 14, 21 (2014).
- Maguiña, P., Palmieri, T. L., Greenhalgh, D. G. Split thickness skin grafting for recreation of the scrotum following Fournier's gangrene. Burns. 29 (8), 857-862 (2003).
- Fakin, R., et al. Reconstruction of penile shaft defects following silicone injection by bipedicled anterior scrotal flap. The Journal of Urology. 197 (4), 1166-1170 (2017).
- Ratner, D. Skin grafting. From here to there. Dermatologic Clinics. 16 (1), 75-90 (1998).
- Muranyi, M., Varga, D., Kiss, Z., Flasko, T. A new modified bipedicle scrotal skin flap technique for the reconstruction of penile skin in patients with paraffin-induced sclerosing lipogranuloma of the penis. The Journal of Urology. 208 (1), 171-178 (2022).
- Zhao, Y. Q., Zhang, J., Yu, M. S., Long, D. C. Functional restoration of penis with partial defect by scrotal skin flap. The Journal of Urology. 182 (5), 2358-2361 (2009).
- Mendez-Fernandez, M. A., Hollan, C., Frank, D. H., Fisher, J. C. The scrotal myocutaneous flap. Plastic and Reconstructive Surgery. 78 (5), 676-678 (1986).
- Yachia, D. Penile injuries. Text Atlas of Penile Surgery. 12, 136-138 (2007).
- Veale, D., Miles, S., Bramley, S., Muir, G., Hodsoll, J. Am I normal? A systematic review and construction of nomograms for flaccid and erect penis length and circumference in up to 15,521 men. BJU International. 115 (6), 978-986 (2015).
- Paraskevas, K. I., Anagnostou, D., Bouris, C. An extensive traumatic degloving lesion of the penis. A case report and review of the literature. International of Urology and Nephrology. 35 (4), 523-527 (2003).
- Goodwin, W. E., Thelen, H. M. Plastic reconstruction of penile skin; implantation of the penis into the scrotum. Journal of the American Medical Association. 144 (5), 384 (1950).
- Yao, H., et al. Reconstruction of major scrotal defects by anterolateral thigh flap. Cell Biochemistry and Biophysics. 70 (2), 1331-1335 (2014).
- Giraldo, F., Mora, M. J., Solano, A., Gonzalez, C., Smith-Fernandez, V. Male perineogenital anatomy and clinical applications in genital reconstructions and male-to-female sex reassignment surgery. Plastic and Reconstructive Surgery. 109 (4), 1301-1310 (2002).
- Ching, W. C., Liao, H. T., Ulusal, B. G., Chen, C. T., Lin, C. H. Salvage of a complicated penis replantation using bipedicled scrotal flap following a prolonged ischaemia time. Journal of Plastic, Reconstructive & Aesthetic Surgery. 63 (8), 639-643 (2010).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon