Method Article
Pancreatoduodenectomia robotica per il cancro della testa del pancreas: un caso clinico di una tecnica standardizzata
* Questi autori hanno contribuito in egual misura
In questo articolo
Riepilogo
La pancreatoduodenctomia robotica (RPD) è stata altamente standardizzata negli ultimi anni e può essere utilizzata in pazienti selezionati con carcinoma della testa pancreatica, compresi quelli con un'arteria epatica destra sostituita. Questo case report descrive una tecnica standardizzata e riproducibile per rpd, che include l'approccio del programma di allenamento olandese LAELAPS-3 a una vascolarizzazione aberrante.
Abstract
La pancreatoduodenectomia robotica (RPD) per il cancro del pancreas è una procedura impegnativa. La vascolarizzazione aberrante può aumentare la difficoltà tecnica. Diversi studi hanno descritto la sicurezza della RPD in caso di un'arteria epatica destra sostituita o aberrante, ma mancano descrizioni video dettagliate dell'approccio. Questo case report descrive un video tecnico passo-passo in caso di un'arteria epatica destra sostituita. Una donna di 58 anni ha presentato un ritrovamento accidentale di una massa della testa pancreatica di 1,7 cm. La RPD è stata eseguita utilizzando il sistema da Vinci Xi e coinvolge una pancreatico- ed epatico-digiunostomia assistita da robot e una gastro-digiunostomia aperta nel sito di estrazione del campione. Il tempo di operazione è stato di 410 minuti con 220 ml di perdita di sangue. Il paziente ha avuto un decorso postoperatorio semplice ed è stato dimesso dopo 5 giorni. La patologia ha rivelato un cancro alla testa del pancreas. La RPD è una procedura fattibile e sicura in caso di un'arteria epatica sostituita quando eseguita in pazienti selezionati in centri ad alto volume da chirurghi esperti.
Introduzione
La combinazione di chirurgia e terapia sistemica fornisce il modo più efficace per prolungare l'aspettativa di vita nei pazienti con carcinoma pancreatico resecabile1. Negli ultimi anni, l'interesse per la pancreatoduodenectomia minimamente invasiva è aumentato, con l'obiettivo di ridurre l'impatto della chirurgia e quindi migliorare il recupero postoperatorio2.
La pancreatoduodenectomia robotica (RPD) mira a superare i compromessi causati dalla laparoscopia, dalla capacità dei movimenti del polso, dai movimenti ridimensionati e dalla visione 3D migliorata combinata con i vantaggi dell'approccio minimamente invasivo per una maggiore precisione e una migliore capacità chirurgica. La RPD è associata a una curva di apprendimento 3,4; uno studio esperto di un singolo centro ha riferito che la curva di apprendimento basata sul tempo operativo è stata superata dopo 80 procedure RPD5. Un programma di formazione dedicato può avere un impatto positivo su questa curva di apprendimento6. Il gruppo dell'University of Pittsburgh Medical Center (UPMC) ha riscontrato risultati migliori dopo l'implementazione di un programma di formazione per RPD5. Nei Paesi Bassi, il programma di formazione multicentrico LAELAPS-3 per RPD è stato avviato dal Dutch Pancreatic Cancer Group (DPCG) in collaborazione con il team UPMC e ha dimostrato buoni risultati, tra cui una curva di apprendimento basata sul tempo operativo che è stato superato dopo 22 procedure RPD7. Attualmente, questo è seguito dal programma europeo di formazione multicentrico LEARNBOT per RPD.
La vascolarizzazione epatica aberrante è presente nel 15-20% dei pazienti sottoposti a RPD, più comunemente un'arteria epatica destra sostituita, che può complicare la fase di resezione8. Attualmente, manca materiale didattico specifico per rpD in pazienti con un'arteria epatica destra sostituita. Descrizioni dettagliate sono fondamentali per preparare una strategia chirurgica ottimale, evidenziando anche l'importanza dell'imaging preoperatorio per rilevare eventuali vasculature aberranti. La sicurezza della RPD con vascolarizzazione epatica aberrante è stata confermata da diversi studi purché queste procedure siano eseguite da chirurghi specificamente addestrati ed esperti, che lavorano in centri ad alto volume 6,8,9,10,11,12.
Questo case report descrive e mostra un approccio tecnico passo-passo alla RPD in caso di un'arteria epatica destra sostituita eseguita nei Paesi Bassi, volta a facilitare programmi di formazione in corso (ad esempio, LEARNBOT) e futuri. L'UMC di Amsterdam attualmente esegue >40 procedure RPD all'anno e quindi è conforme alle linee guida di Miami volume cut-off di >20 rpD procedure2, come fanno tutti i centri olandesi che hanno partecipato al programma LAELAPS-3. La tecnica descritta è stata standardizzata dopo 32 procedure (da novembre 2019) e sono state eseguite un totale di 115 procedure (fino a febbraio 2022).
L'approccio descritto è riproducibile e compatibile sia per l'anatomia normale che per quella aberrante e include passaggi aggiuntivi per un'arteria epatica destra sostituita.
Una donna di 58 anni ha presentato un ritrovamento incidentale di una massa della testa pancreatica di 1,7 cm sospetta di adenocarcinoma duttale pancreatico. Nessuna metastasi a distanza e coinvolgimento dei linfonodi è stato identificato sulla TAC preoperatoria. Tuttavia, la TAC ha rivelato una sostituzione dell'arteria epatica destra proveniente dall'arteria mesenterica superiore (SMA) (Figura 1). Il paziente aveva una storia di colecistectomia, indice di massa corporea 30 kg / m2 ed era ASA 1. Il dotto pancreatico misurava 3 mm al collo del pancreas e il dotto epatico misurava 7 mm al piano di trasezione previsto. Il paziente non ha ricevuto chemioterapia neoadiuvante, in quanto non è stata possibile effettuare una diagnosi istologica preoperatoria definitiva di adenocarcinoma duttale pancreatico. Il paziente è apparso adatto per un approccio minimamente invasivo.
Protocollo
Il presente protocollo segue le linee guida etiche dell'UMC di Amsterdam. Il consenso scritto e orale è stato ottenuto dalla paziente per utilizzare i suoi dati medici e il video operativo per la pubblicazione di questo articolo. Una copia del consenso scritto è disponibile per la revisione da parte del caporedattore di questa rivista.
1. Work-up preoperatorio
- Valutare la TAC per l'estensione del tumore e verificare la presenza di eventuali vasculature aberranti e determinare un approccio chirurgico di conseguenza.
- Verificare le controindicazioni relative per la RPD, come un BMI >35 kg/ m2 e il coinvolgimento del tumore nella vena porta o nella vena mesenterica superiore che richiede la ricostruzione vascolare e un precedente intervento chirurgico addominale maggiore con possibili aderenze.
NOTA: È possibile eseguire una ricostruzione vascolare durante la RPD, una volta che l'équipe chirurgica ha sufficiente esperienza (cioè esperienza >80-100 RPD).
2. Installazione
NOTA: La procedura viene eseguita da due chirurghi esperti: il chirurgo della console e il chirurgo al tavolo. Questi due chirurghi possono scambiarsi le posizioni dopo che la fase di resezione è stata completata. In alternativa, alcuni centri segnalano un approccio in cui il chirurgo al tavolo viene sostituito da un borsista chirurgico esperto, residente o infermiere di scrub. Il consiglio è quello di completare l'intera curva di apprendimento con un approccio a due chirurghi.
- Posizionamento del paziente
- Posizionare il paziente in una posizione supina di Trendelenburg inversa di 20° con inclinazione a sinistra di 20°, braccio destro abbassato su una tavola del braccio e braccio sinistro rapito. Separare gli arti inferiori in posizione francese con la gamba sinistra orizzontale per facilitare la posizione del chirurgo a bordo tavolo.
- Posizionare le calze a compressione, il dispositivo di compressione sequenziale, il dispositivo di riscaldamento per le gambe e un catetere urinario.
- Posizione del chirurgo
- Applicare cloroessina e creare un'esposizione sterile.
- Posizionare il primo chirurgo tra le gambe del paziente e il secondo chirurgo sul lato sinistro e l'assistente sul lato destro del paziente.
- Misurazione dello pneumoperitoneo e del trocar
- Iniziare la procedura per via laparoscopica.
- Posizionare un ago Veress nel punto di Palmer per indurre una pressione di PNeumoperitoneo CO2 fino a 10-12 mmHg.
- Misurare e contrassegnare la posizione del robot e dei trocar del chirurgo al tavolo. Contrassegnare la porta della fotocamera a 11-12 cm dal margine costiero verso una posizione di 2-3 cm a destra dell'ombelico (Figura 2).
- Contrassegnare la porta di visione e la seconda posizione della porta da 12 mm a 7 cm di distanza dalla porta della fotocamera.
- Contrassegnare una porta robotica di 7 cm a sinistra della porta della telecamera nella linea midclavicolare sinistra (braccio 4) e una porta robotica di 7 cm a destra della porta della telecamera nella linea midclavicolare destra (braccio 2).
- Contrassegnare la porta del robot per il braccio 1, 7 cm cranio-laterale dal braccio 2 trocar.
- Posizionamento delle porte
- Posizionare la porta di visione, la seconda porta da 12 mm e tutte e 4 le porte robotiche nelle posizioni contrassegnate.
- Posizionare una porta di 5 mm nel quadrante superiore sinistro, attraverso la quale un riavvolgitore del fegato di serpente angolato (45 °) è posto sotto il segmento epatico 3-4.
- Facoltativamente, ritrarre il legamento di Teres cranicamente usando un ago dritto percutaneo.
- Laparoscopia diagnostica e mobilizzazione iniziale
- Eseguire una laparoscopia diagnostica completa per le metastasi.
3. Resezione
NOTA: La sequenza degli strumenti durante ogni fase operativa è riportata nella Tabella 1.
- Legamento di Treitz
- Cranializzare l'omento maggiore e il colon.
- Sezionare il lato sinistro del legamento di Treitz per liberare la parte più distale del duodeno e la prima parte del digiuno dall'aorta.
- Mobilizzazione del colon ascendente
- Sezionare lungo la maggiore curvatura verso il piloro e mobilitare completamente il colon ascendente e la flessione epatica per facilitare la dissezione uncinata sicura.
- Sezionare il legamento gastrocolico.
- Attracco
- Posizionare e agganciare il robot sopra la spalla destra del paziente ai trocar precedentemente posizionati. Il braccio robotico 1 è dotato di pinza cadiere, il braccio 2 è dotato di pinza bipolare fenestrata, il braccio 3 è dotato della fotocamera e il braccio 4 è dotato di gancio cauteristico. Il chirurgo da tavolo è dotato di un dispositivo di sigillatura del vaso a punta smussata.
NOTA: se l'intero tavolo operatorio viene ruotato di 45 ° con le gambe del paziente a sinistra nella sala operatoria, il robot può entrare cranicamente sopra la spalla destra per fornire spazio sufficiente per lo schermo 3D accanto al robot e fornire spazio per l'infermiere scrub con un tavolo. In questo modo il chirurgo da tavolo può utilizzare comodamente lo schermo 3D con rotazione limitata del collo.
- Posizionare e agganciare il robot sopra la spalla destra del paziente ai trocar precedentemente posizionati. Il braccio robotico 1 è dotato di pinza cadiere, il braccio 2 è dotato di pinza bipolare fenestrata, il braccio 3 è dotato della fotocamera e il braccio 4 è dotato di gancio cauteristico. Il chirurgo da tavolo è dotato di un dispositivo di sigillatura del vaso a punta smussata.
- Borsa omentale (sacco minore)
- Ritrarre lo stomaco cranicamente.
- Aprire la borsa omentale (sacco minore) dividendo il legamento gastrocolico a circa 2 cm sotto il peduncolo gastroepiploico.
- Continuare la mobilitazione verso la flessione epatica.
- Manovra di Kocher
- Kocher fino alla vena renale sinistra, mentre il braccio 1 sta ritraendo lo stomaco e il duodeno alla sinistra dei pazienti.
- Ritrarre il digiuno prossimale attraverso il legamento del difetto di Treitz nel quadrante superiore sopracolico destro (creazione dell'ansa digiunale per la fase di ricostruzione).
NOTA: Fare attenzione a strappare i rami dell'SMV a causa della trazione dal duodeno. La trazione può essere ridotta al minimo ritraendo il colon alla sinistra dei pazienti.
- Trasduzione del digiuno prossimale
- Transettare il digiuno a circa 10 cm di distalmente dal pancreas con una pinzatrice lineare vascolare di 60 mm.
- Linearizzazione del duodeno
- Mobilitare il duodeno fino alla testa pancreatica con un dispositivo di tenuta del vaso a punta smussata.
- Dissezione e transezione dell'arteria gastrica destra (RGA)
- Mobilitare, agganciare e transectare l'arteria gastrica destra utilizzando un dispositivo di sigillatura del vaso a punta smussata.
- Traselezione dello stomaco distale
- Scheletrare lo stomaco distale appena prima del piloro.
- Ritrarre il sondino nasogastrico di 10 cm e trasportare lo stomaco di 1-2 cm prossimale al piloro con una pinzatrice lineare di 60 mm di spessore.
- Dissezione del portale
- Avviare la dissezione del portale con il braccio 1 ritraendo la linea di fiocco nel quadrante inferiore destro.
- Linfonodo dell'arteria epatica (8a)
- Identificare la stazione dei linfonodi 8a (linfonodo dell'arteria epatica), mobilitare, estrarre in una sacca di estrazione (in alternativa: tagliare il dito del guanto chirurgico) e inviare alla patologia.
- Mobilitare l'arteria epatica comune.
- Scheletrizzazione dell'arteria gastroduodenale (GDA) e sostituzione dell'arteria epatica destra
- Scheletrare l'arteria epatica destra sostituita e GDA. Posizionare i loop dei vasi attorno a entrambi i vasi e fissarli con clip come mezzo di retrazione, come mostrato nella Figura 3.
- Ruotare il campione alla sinistra dei pazienti in modo che il legamento epato-duodenale possa essere visualizzato dal lato destro. Sollevare il collo della cistifellea usando il braccio robotico 1 e mobilitare l'arteria epatica destra sostituita. Posiziona i loop del vaso e fissali con le clip.
- Dissezione e transezione del dotto epatico comune
- Sezionare e transettare il sistema biliare. Quindi attraversare il dotto epatico comune con forbici fredde tra bulldog (in alternativa pinzate usando una cartuccia vascolare).
- Transezione di GDA
- Dopo che l'anatomia arteriosa è stata confermata, testare il GDA e il transetto.
- Transect utilizzando una pinzatrice lineare vascolare da 60 mm e posizionare due clip metalliche aggiuntive sul lato dell'arteria epatica.
- Esposizione del pancreas e della vena mesenterica superiore.
- Esporre il bordo inferiore del pancreas
- Tunneling del pancreas
- Crea un ampio tunnel sotto il pancreas, tunneling del pancreas usando un dispositivo di tenuta del vaso a punta smussata.
- Transezione pancreatica
- Circondare il pancreas con un anello vascolare, fissarlo con una clip e ritrarre cranicamente con il braccio 1.
- Transettare il pancreas con le forbici diatermiche ma fare attenzione a non chiudere il dotto pancreatico con la diatermia.
- Identificazione del dotto pancreatico
- Identificare il dotto pancreatico per la trasezione "fredda" e l'emostasi.
- Usando le forbici senza mezzi termini, mobilitare con cura la vena porto-mesenterica lontano dalla testa pancreatica per esporre il "mesopancreas".
- Processo uncinato
- Sezionare nelle tre fasi seguenti.
- Mobilizzazione venosa
- Mobilitare l'intero lato ventrale della vena mesenterica superiore dal collo pancreatico fino al processo uncinato utilizzando un gancio di diatermia sul braccio robotico 4.
NOTA: Prendersi cura della vena gastroepiploica destra e (potenzialmente) della vena del colon destra.
- Mobilitare l'intero lato ventrale della vena mesenterica superiore dal collo pancreatico fino al processo uncinato utilizzando un gancio di diatermia sul braccio robotico 4.
- Traselezione della vena gastroepiploica destra
- Agganciare la vena gastroepiploica destra e transettare tra le clip utilizzando un dispositivo di tenuta del vaso a punta smussata.
- Dissezione lungo la SMA
- Utilizzare il braccio robotico 1 per ritrarre il duodeno vicino al processo uncinato al quadrante inferiore destro dei pazienti.
- Sezionare tra la testa pancreatica e l'arteria mesenterica superiore utilizzando un dispositivo di sigillatura del vaso a punta smussata.
- Identificare l'origine dell'arteria pancreaticoduodenale inferiore e fissare con clip (metalliche) prima di transettare con un dispositivo di sigillatura del vaso a punta smussata.
NOTA: Fare attenzione a non danneggiare il primo ramo venoso digiunale.
- Dissezione lungo l'arteria epatica destra
- Sezionare ulteriormente la testa pancreatica sezionando prossimalmente con un dispositivo di sigillatura del vaso a punta smussata lungo la vena mesenterica superiore e la vena porta.
- Transettare eventuali rami venosi provenienti dalla testa pancreatica. Identificare e agganciare la vena pancreaticoduodenale laterale superiore (vena di Belcher) prima di transecare con un dispositivo di sigillatura del vaso a punta smussata.
NOTA: In caso di sostituzione dell'arteria epatica destra, l'arteria pancreaticoduodenale inferiore e superiore può avere variazioni anatomiche.
- Linfoadenectomia ed endobag
NOTA: Poiché questo paziente ha un'arteria epatica destra sostituita, i linfonodi dietro la vena porta e l'arteria epatica destra potrebbero dover essere sezionati separatamente.- Posizionare il campione (e i linfonodi, se applicabile) in un grande endobag.
- Posizionare l'endobag nel quadrante inferiore destro.
- Colecistectomia (se applicabile)
NOTA: Questo paziente aveva una storia di colecistectomia; altrimenti la colecistectomia viene eseguita come parte finale della fase di dissezione.- Posizionare la cistifellea in un endobag separato e posizionare questo endobag (più piccolo) sulla parte superiore del fegato.
NOTA: La colecistectomia è una buona procedura per un residente chirurgico esperto o un collega che ha completato in precedenza la formazione di base del robot.
- Posizionare la cistifellea in un endobag separato e posizionare questo endobag (più piccolo) sulla parte superiore del fegato.
4. Ricostruzione
- Posizionamento dello scarico
- Posizionare un drenaggio chirurgico completamente nell'addome.
- Posiziona lo scarico (#1) attraverso Winslow e ritrai molto a sinistra, con l'estremità dello scarico sotto l'endobag.
NOTA: Dopo il completamento delle anastomosi pancreatiche e biliari, la sezione terminale di questo drenaggio verrà estratta tramite la porta robot per il braccio 1, in modo tale da drenare entrambe le anastomosi.
- Pancreatico- ed epatico-digiunostomia
- Equipaggiare il braccio robotico 1 con pinze cadiere.
- Equipaggiare il braccio robotico 2 con un grande driver ad ago con taglio di sutura.
- Equipaggiare il braccio robotico 4 con un grande driver ad ago e passare a forbici curve monopolari per entrambe le enterotomie.
- Impostare il ciclo jejunal.
- Pancreatico-digiunostomia (PJ)
- Eseguire il PJ in un metodo a due strati, da un capo all'altro, da condotto a mucosa, secondo la tecnica Blumgart modificata.
- Mattrass ·
- Posizionare tre suture di materasso in seta 2-0 da 18 cm. Guidare la sutura di seta 2-0 sul lato cranico del pancreas attraverso l'intero pancreas, a circa 1 cm dal margine di taglio.
- Guidare la sutura attraverso il digiuno da una posizione cranica a caudale. Guidare l'ago indietro attraverso il pancreas verso il piano anteriore e tenere entrambe le estremità con il braccio 1.
- Ripeti questo nella posizione centrale del pancreas intorno al dotto pancreatico e tieni con il braccio 1.
- Infine, ripetere questo nella posizione caudale del pancreas.
- Legare la sutura nella posizione caudale del pancreas.
- Metti uno stent urologico a singolo anello francese da 6 cm 7 nel dotto pancreatico. Legare la sutura nella posizione centrale del pancreas e rimuovere lo stent dopo la legatura.
NOTA: Sii delicato per evitare di suturare il dotto pancreatico. - Infine, legare la sutura sul lato cranico del pancreas e lasciare tutti gli aghi sulle suture.
- Condotto-a-mucosa (DTM)
- Eseguire l'enterotomia con forbici diatermiche sul braccio 4.
- Posizionare da 3 a 5 parete posteriore 5-0 (polidioxanone) PDS 8 cm suture da condotto a mucosa, a partire dalla posizione a ore 8. Ritrarre entrambe le estremità con il braccio 1.
- Sostituire lo stent del dotto pancreatico. Questo può essere usato per prevenire la chiusura accidentale del dotto con suture anteriori in caso di un dotto pancreatico stretto.
- Ora posiziona 3-5 suture anteriori 5-0 PDS da 8 cm, inizialmente senza legare per consentire una visione ottimale sul condotto (spesso stretto).
- Dopo il posizionamento, legare tutte le suture PDS.
- Contrafforte
- Riutilizzare gli stessi tre aghi di seta, precedentemente utilizzati per lo strato posteriore, per lo strato anteriore del PJ.
- Guidare la sutura attraverso il digiuno in direzione obliqua negli angoli e in direzione laterale nel mezzo e legarli per completare l'anastomosi.
NOTA: È essenziale che il digiuno "si sovrapponga" sul pancreas.
- Epatico-digiunostomia (HJ)
- Creare un loop di circa 10 cm tra PJ e HJ.
- Usando le forbici diatermiche sul braccio 4, aprire l'intestino antimesenterico.
- Eseguire un'anastomosi a strato singolo utilizzando da 8 a 10 suture interrotte 5-0 PDS da 8 cm o due suture da 4-0 barbe da 15 cm. Entrambe le tecniche sono descritte di seguito.
- Tecnica di corsa
- Utilizzare forbici curve monopolari per eseguire l'enterotomia.
- Ancorare la prima sutura spinata a ore 7 (dotto biliare dentro-fuori). Eseguire la sutura due volte durante l'ancoraggio a causa della mancanza di ganci nel primo cm della sutura.
- Ancorare la seconda sutura spinata a ore 9 (dotto biliare all'esterno-dentro), di nuovo due volte, e appendere con il braccio 1.
- Eseguire la sutura per la fila posteriore verso la posizione a ore 3.
- Eseguire la sutura per la fila posteriore verso la posizione a ore 3.
- Legare le due suture spinate per completare l'anastomosi.
- Posizionare una garza sull'anastomosi HJ per verificare la presenza di possibili perdite biliari.
NOTA: utilizzare solo suture spinate per una parete spessa del dotto biliare per evitare perforazioni dovute ai ganci.
- Tecnica interrotta
- Inizia con il posizionamento delle suture posteriori.
- Inizia dalla fila posteriore a ore 6 e lega, quindi posiziona 2 punti su entrambi i lati e lega.
- Posizionare le suture negli angoli e legare.
- Posizionare e legare le suture sulla fila anteriore per completare l'anastomosi.
- Posizionare una garza sull'anastomosi HJ per verificare la presenza di possibili perdite biliari.
NOTA: In caso di una parete sottile del dotto biliare, una sutura di soggiorno può essere posizionata tra il digiuno e il letto della cistifellea.
- Preparazione gastrojejunostomy (GJ)
- Introdurre un'estremità di una sutura spinata lunga 60 cm (con ago) e afferrare con il braccio 1 alla leva dell'HJ.
- Utilizzare i bracci robotici 2 e 4 e "camminare" di 60 cm sull'intestino insieme alla sutura.
- Posiziona due punti di marcatura della seta 3-0 sul digiuno per segnare la posizione intestinale corretta per il GJ: doppia estremità sul lato prossimale ('doppio = duodeno') e un singolo appena distale.
- Riflettere l'omento e il mesocolon cephalad dall'assistente laparoscopico e individuare l'ansa digiunale ed entrambe le suture.
- Posizionare il cappio vicino allo stomaco, che è tenuto dal braccio 1, con la sutura a doppia estremità a sinistra.
- Suturare questo anello alla superficie posteriore dell'estremità pinzata dello stomaco con punti di sutura di permanenza.
- Estrazione di scarico
- Controllare la garza su HJ per perdite biliari e rimuovere.
- Rimuovere il braccio robotico 1. Estrarre la sezione finale dello scarico #1 posizionato in precedenza utilizzando una pinza laparoscopica e fissarla sulla pelle.
- Cerotto legamentoso e pinze laparoscopiche
- Mobilitare e posizionare il legamento rotondo sulla parte superiore della vena porta, tra il moncone dell'arteria gastroduodenale (GDA) e il PJ.
- Fissare entrambe le estremità dell'endobag con clip e afferrare questo e la posizione gastro-digiunostomia con due pinze laparoscopiche.
- Rimuovere il divaricatore epatico.
- Disinserimento
- Sganciare il robot dai trocar e rimuovere il robot dal tavolo operatorio.
- Gastrojejunostomy ed estrazione di campioni
- Fai un'incisione trasversale che risparmia i muscoli nel quadrante superiore sinistro dal trocar da 5 mm al mediale, attraverso la guaina del retto.
- Introdurre una porta a mano media ed estrarre entrambe le endobag.
- Estrarre il sito gastrojejunostomy.
- Eseguire una gastrojejunostomy a strato singolo (GJ) con suture PDS 3-0 in esecuzione. Questa è un'anastomosi di tipo infantile.
- Enterotomia e anastomosi GJ
- Rimuovere le linee di fiocco sul lato dello stomaco ed eseguire l'enterotomia sul digiuno.
- Suturare le pareti posteriori e anteriori dell'anastomosi in modo continuo.
- Marcatura efferente
- Iniettare 2 mL di blu tatuaggio nell'arto efferente del digiuno per facilitare il posizionamento endoscopico di un tubo di alimentazione naso-digiuno ("il blu è per te"), se necessario.
- Eseguire il GJ attraverso l'incisione trasversale, risparmiatrice muscolare.
NOTA: Il GJ è un'anastomosi cucita a mano, antecolica, end-to-side.
5. Chiusura
- Chiusura del sito di estrazione
- Chiudere la fascia in due strati, utilizzando due suture PDS 2-0 ad ago singolo.
- Posizionamento scarico #2
- Re-insuffare e controllare l'anastomosi GJ per via laparoscopica. Rimuovere qualsiasi fluido usando l'aspirazione.
- Posizionare lo scarico #2 attraverso il trocar robot 4 fino a sotto il segmento 3 del fegato e fissarsi.
- Chiusura del sito Trocar
- Chiudere la fascia di tutti i siti trocar di 12 mm e la pelle per via intracutanea.
6. Gestione post-operatoria
- Chiudere il sondino nasogastrico alle 06:00 del mattino successivo. Se la ritenzione è <200 ml, rimuovere dopo 4 ore e iniziare con una dieta liquida morbida per 72 ore.
- Valutare l'amilasi drenante il primo e il terzo giorno e la CRP sierica il terzo e il quarto giorno.
- Inizia a camminare sorvegliato il primo giorno postoperatorio.
- Eseguire una TC addome se la CRP non diminuisce tra il terzo e il quarto giorno con almeno il 10%.
- Dimettere i pazienti una volta che tutte le complicanze mediche o chirurgiche sono state completamente gestite.
- Rimuovere gli scarichi quando l'amilasi è inferiore a tre volte il limite superiore della normale amilasi sierica e la produzione è inferiore a 250 ml / 24 ore.
Risultati
Durante il work-up di routine, la TAC pancreatica ha rivelato una sostituzione dell'arteria epatica destra proveniente dall'arteria mesenterica superiore (SMA) (Figura 1). Le anse vascolari utilizzate nel legamento epatico, compresa l'arteria epatica destra sostituita, sono mostrate nella Figura 3.
La sequenza degli strumenti durante ogni fase operativa è illustrata nella Tabella 1 e specificata nella Tabella dei Materiali.
I risultati rappresentativi sono riportati nella Tabella 2. Il tempo di operazione è stato di 410 minuti (di cui 15 minuti di pausa tra la resezione e la fase anastomotica) con 220 ml di perdita di sangue intraoperatoria misurata. Il decorso postoperatorio è stato insignificante, con una degenza ospedaliera postoperatoria totale di cinque giorni senza complicazioni. L'assunzione orale è stata possibile dopo due giorni con una dieta normale al quarto giorno. Il paziente ha iniziato a camminare il primo giorno postoperatorio e lo ha ampliato a 200 m il terzo giorno. La mattina presto del terzo giorno postoperatorio, l'amilasi drenante era bassa (86 U / L) e lo scarico è stato rimosso. Il paziente è stato dimesso due giorni dopo, il quinto giorno postoperatorio.
La valutazione patologica ha rivelato un adenocarcinoma di 1,7 cm del cancro alla testa. I margini di resezione erano microscopicamente radicali (R0) con margine di >3 mm e cinque dei 17 linfonodi recuperati erano positivi per il tumore. Il paziente ha iniziato con la chemioterapia adiuvante capecitabina come parte di uno studio randomizzato.
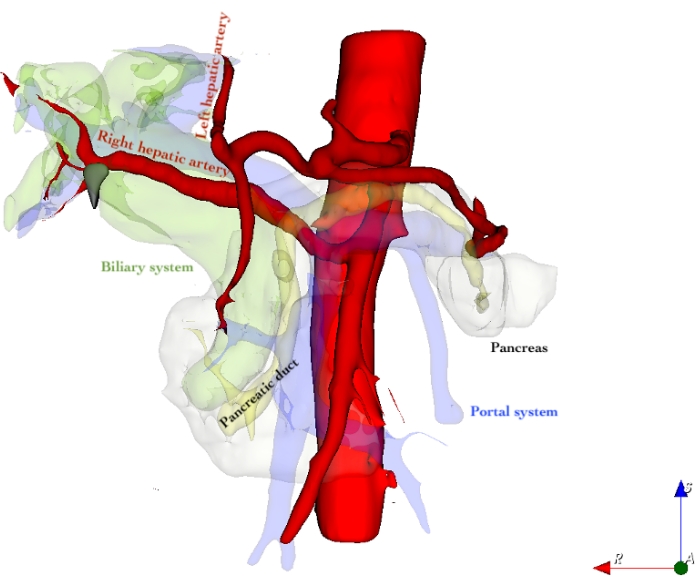
Figura 1: Ricostruzione 3D della vascolarizzazione epatica, compresa l'arteria epatica destra sostituita, fare clic qui per visualizzare una versione più grande di questa figura.
Rosso: Sistema arterioso
Giallo traslucido: Dotto pancreatico
Verde traslucido: Sistema biliare
Traslucido blu/viola: sistema di portali
Bianco traslucido: tessuto pancreatico
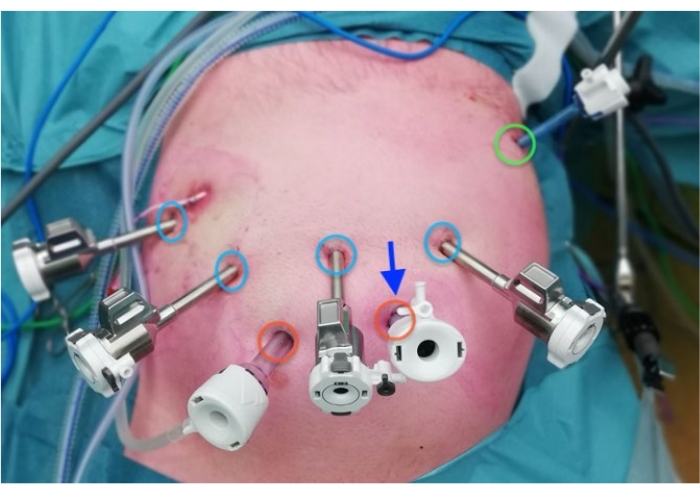
Figura 2: Posizionamento delle porte Fare clic qui per visualizzare una versione più grande di questa figura.
Blu: porte robotiche da 8 mm
Rosso: porte laparoscopiche da 12 mm
Verde: porta da 5 mm per riavvolgitore epatico
Freccia: Ombelico
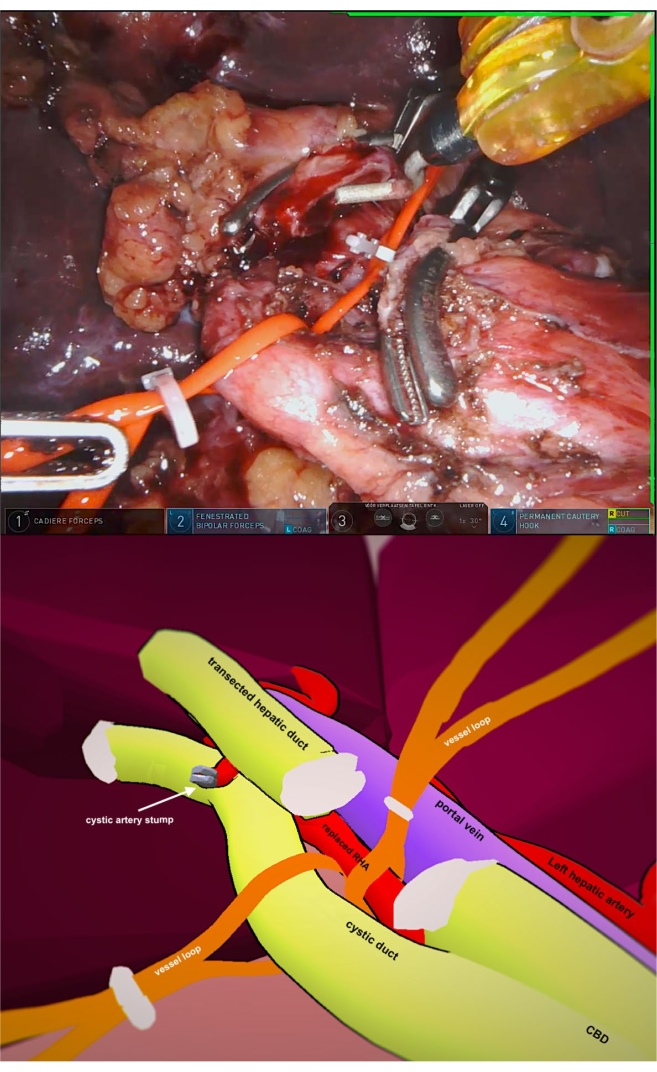
Figura 3: Legamento epatico dei vasi vascolari Fare clic qui per visualizzare una versione più grande di questa figura.
| Strumenti utilizzati | |||||
| Robotico | Laparoscopica | ||||
| (console chirurgo) | (assistente chirurgo) | ||||
| Fasi operative | Braccio 1 | Braccio 2 | Braccio 4 | ||
| 2.5 Mobilitazione | Pinza Cadiere | Pinza bipolare fenestrata | Gancio cauteristico permanente | Dispositivo di tenuta, aspirazione, clip-applier, pinzatrice | |
| 3.10 Dissezione del portale | Pinza Cadiere | Pinza bipolare fenestrata | Gancio cauteristico permanente | Dispositivo di tenuta, aspirazione, clip-applier, pinzatrice | |
| 3.17 Trasduzione del collo pancreatico | Pinza Cadiere | Pinza bipolare fenestrata | Forbici curve monopolari | Dispositivo di tenuta, aspirazione, clip-applier | |
| 2.18-2.23 Dissezione della testa pancreatica | Pinza Cadiere | Pinza bipolare fenestrata | Pinza Cadiere | Dispositivo di tenuta, aspirazione, clip-applier | |
| 4.1 Posizionamento dello scarico | Pinza Cadiere | Pinza bipolare fenestrata | Pinza Cadiere | Presa fenestrata | |
| 4.4-4.5 PJ e HJ | PJ · | Pinza Cadiere | Grande driver dell'ago | Grande driver dell'ago con taglio di sutura | Presa fenestrata |
| HJ | Pinza Cadiere | Grande driver dell'ago | Grande driver dell'ago con taglio di sutura | Presa fenestrata | |
| 4.10 Estrazione del campione | Preparazione GJ | Pinza Cadiere | Grande driver dell'ago | Pinza Cadiere | Presa fenestrata |
Tabella 1: Sequenza degli strumenti durante ogni fase operativa
| Variabile | Risultato |
| Intraoperatorio | |
| Tempo di funzionamento, minuti | 410 |
| Resezione, minuti | 202 |
| Ricostruzione, minuti | 179 |
| Perdita di sangue intraoperatoria stimata, mL | 220 |
| Postoperatorio | |
| Grado di complicanza di Clavien-Dindo | 0 |
| Rimozione dello scarico, giorno postoperatorio | 3 |
| Degenza ospedaliera postoperatoria, giorni | 5 |
| Diagnosi patologica | Adenocarcinoma del cancro della testa |
| Legenda: Il tempo operativo comprende i passaggi 2.3-5.3, la resezione comprende i passaggi 3-3.25, la ricostruzione comprende i passaggi 4-4.13 | |
Tabella 2: Risultati rappresentativi
Discussione
Questo caso clinico mostra che la RPD è fattibile da eseguire in caso di un'arteria epatica destra sostituita quando eseguita in pazienti selezionati da chirurghi addestrati in centri ad alto volume con un volume annuale di almeno 20 procedure RPD per centro, seguendo le linee guida di Miami2. RPD combina i vantaggi di un approccio minimamente invasivo con una visione 3D migliorata e l'uso di strumenti articolati e quindi la possibilità intrinseca di movimenti del polso. Inoltre, i grandi movimenti esterni del chirurgo sono ridotti a limitati movimenti interni delle "mani robotiche". Ciò migliora l'ergonomia che si traduce in una maggiore precisione e una maggiore capacità del chirurgo di eseguire procedure tecnicamente difficili in uno spazio limitato.
La vascolarizzazione aberrante, più comunemente un'arteria epatica destra sostituita, può aumentare la difficoltà tecnica della fase di resezione della RPD8. Un'arteria epatica destra sostituita può rendere più difficile sezionare la testa pancreatica ed eseguire un'adeguata dissezione dei linfonodi. Il danno a un'arteria epatica aberrante può indurre il dotto biliare e l'ischemia epatica13,14. La sicurezza della RPD in pazienti con un'arteria epatica destra sostituita è stata dimostrata da diversi studi 9,10. Un'adeguata descrizione dell'imaging preoperatorio è essenziale per identificare una vascolarizzazione aberrante come un'arteria epatica sostituita o altre anomalie arteriose come una stenosi del tronco celiaco. È fondamentale durante l'intervento chirurgico identificare precocemente l'arteria epatica destra sostituita e circondare e ritrarre l'arteria utilizzando un anello vascolare per facilitare la dissezione sicura della testa pancreatica e della raccolta dei linfonodi.
Uno dei limiti dell'approccio robotico rispetto all'approccio aperto è la perdita di feedback tattile2. Inoltre, l'approccio robotico è un approccio più costoso, anche se un tempo migliore per il recupero funzionale e una degenza ospedaliera abbreviata possono in parte compensare questo15. Infine, fino ad oggi non sono stati condotti studi randomizzati, per suggerire la superiorità della RPD rispetto all'approccio aperto. Il potenziale miglioramento dei risultati clinici e oncologici di RPD vs OPD dovrebbe essere studiato in futuri studi randomizzati come in due studi in corso presso gli istituti medici Heidelberg16 e Johns Hopkins e dal Consorzio europeo sulla chirurgia pancreatica minimamente invasiva (E-MIPS)4,5,17.
Questo caso clinico mostra un RPD per il cancro della testa del pancreas in un paziente con un'arteria epatica destra sostituita e ha descritto la tecnica chirurgica in dettaglio. In conclusione, la RPD per il cancro della testa del pancreas è una procedura fattibile in caso di sostituzione dell'arteria epatica destra quando eseguita da chirurghi esperti (dopo aver superato la prima fase di apprendimento dopo 22 casi7) in centri ad alto volume, sulla base dei consigli delle linee guida di Miami di 20 procedure annuali per centro all'anno2.
Divulgazioni
M.J.W Zwart, L.R. Jones e M.G. Besselink hanno ricevuto finanziamenti da Intuitive per il programma europeo di formazione LEARNBOT per la pancreatoduodenectomia robotica. (Grant Reference꞉ Impact of a European training program for robot pancreatoduodenectomy using a video databank, da Vinci simulator and robot biotissue anastomoses on clinical outcomes (LEARNBOT): a pan-European prospective study) e MEH ha ricevuto finanziamenti da Intuitive per studi sull'implementazione sicura della chirurgia pancreatica assistita da robot.
J.A.M.G. Tol, M. Abu Hilal, F. Daams, S. Festen e O.R. Busch non hanno alcun conflitto di interessi o legami finanziari da divulgare.
Riconoscimenti
Vorremmo ringraziare Amer Zureikat, Melissa Hogg, Olivier Saint-Marc, Ugo Boggi e Herbert Zeh III che ci hanno supportato e formato nella chirurgia pancreatica robotica nel programma Olandese Pancreatic Cancer Group - LAELAPS-3.
Materiali
| Name | Company | Catalog Number | Comments |
| Sutures: | |||
| Internal pancreatic duct stent (12cm) 4 Fr Hobbs stent | Hobbs medical | ||
| PDS, RB-1, 8cm 5-0 x6; Z320: taper point. ½ circle 13/17mm | Ethicon | Z320 | |
| Silk, SH, 18cm 2-0 x5; C016D: taper point, ½ circle 26mm | Ethicon | C016D | |
| Straight needle Monocryl | Ethicon | Y523H | For retraction lig. teres |
| Vicryl suture without needle 60cm | Ethicon | e.g. D7818 | For measuring distance HJ-G |
| V-loc L0803: taper point, ½ circle 17mm, CV-23, 15cm 4-0 | Medtronic | L0803 | In case of thick wall, dilated bile duct x2 |
| Instruments laparoscopy: | |||
| Autosuture Endo Clip applier 5 mm | Covidien | 176620 | |
| ECHELON FLEX ENDOPATH 60mm Stapler | Ethicon | Powered surgical stapler with gripping surface technology | |
| o White filling 60mm x2 (for transection of jejunum, gastroduodenal artery) | Ethicon | GST60W | |
| o Black filling 60mm (for transection of stomach) | Ethicon | GST60T | |
| Endo Catch II Pouch 15mm | Covidien | 173049 | Bag for specimen extraction. For single lymph node extractions a cut off finger surgical glove can be used. |
| LigaSure Dolphin Tip Laparoscopic Sealer/Divider | Medtronic | LS1500 | Dolphin-nose tip sealer and divider, 37 cm shaft |
| Mediflex retractor liver | Mediflex | ||
| Set of laparoscopic bulldog clamps | Aesculap | This set consists of several bulldog clamps (of different shape and size) with dedicated laparoscopic instruments to be used to apply and remove the clamps | |
| Instruments robot: | |||
| Cadiere x2 (470049) | Intuitive Surgical | 470049 | |
| Endoscope 30º (470026) | Intuitive Surgical | 470026 | |
| Fenestrated Bipolar Forceps (470205) | Intuitive Surgical | 470205 | |
| Hot Shears, Monopolar Curved Scissors (470179) | Intuitive Surgical | 470179 | |
| Large Needle Driver x 1 (470006) | Intuitive Surgical | 470006 | |
| Medium hem-o-lok Clip applier | Intuitive Surgical | 470327 | |
| Permanent Cautery Hook (470183) | Intuitive Surgical | 470183 | |
| Suture Cut Needle Driver x1 (470296) | Intuitive Surgical | 470296 | |
| Other: | |||
| Hem-o-lok Clips MLX | Weck Surgical Instuments, Teleflex Medical, Durham, NC | 544230 | Vascular clip 3mm - 10mm Size Range |
| Hem-o-lok Clips XI | Weck Surgical Instuments, Teleflex Medical, Durham, NC | 544250 | Vascular clip 7mm - 16mm Size Range |
| Medium extraction port (double ring) | |||
| Vessel loops | Omnia Drains | NVMR61 | Disposible silicon rubber stripes, typically used to tag relevant anatomical structures |
Riferimenti
- Torphy, R. J., Fujiwara, Y., Schulick, R. D. Pancreatic cancer treatment: better, but a long way to go. Surgery Today. 50 (10), 1117-1125 (2020).
- Asbun, H. J., et al. The Miami International Evidence-based Guidelines on Minimally Invasive Pancreas Resection. Annals of Surgery. 271 (1), 1-14 (2020).
- Boone, B. A., et al. Assessment of Quality Outcomes for Robotic Pancreaticoduodenectomy. JAMA Surgery. 150 (5), 416 (2015).
- Cai, J., et al. Robotic Pancreaticoduodenectomy Is Associated with Decreased Clinically Relevant Pancreatic Fistulas: a Propensity-Matched Analysis. Journal of Gastrointestinal Surgery. 24 (5), 1111-1118 (2020).
- Zureikat, A. H., et al. 500 Minimally Invasive Robotic Pancreatoduodenectomies. Annals of Surgery. 273 (5), 966-972 (2019).
- Jones, L. R., et al. Robotic Pancreatoduodenectomy: Patient Selection, Volume Criteria, and Training Programs. Scandinavian Journal of Surgery. 109 (1), 29-33 (2020).
- Zwart, M. J. W., et al. Outcomes of a Multicenter Training Program in Robotic Pancreatoduodenectomy (LAELAPS-3). Annals of Surgery. 269 (2), 344-350 (2021).
- Balzan, S. M. P., et al. Prevalence of hepatic arterial variations with implications in pancreatoduodenectomy. Arquivos Brasileiros de Cirurgia Digestiva. 32 (3), 1455 (2019).
- Nguyen, T. K., et al. Robotic pancreaticoduodenectomy in the presence of aberrant or anomalous hepatic arterial anatomy: safety and oncologic outcomes. HPB. 17 (7), 594-599 (2015).
- Kim, J. H., Gonzalez-Heredia, R., Daskalaki, D., Rashdan, M., Masrur, M., Giulianotti, P. C. Totally replaced right hepatic artery in pancreaticoduodenectomy: is this anatomical condition a contraindication to minimally invasive surgery. HPB. 18 (7), 580-585 (2016).
- Lee, J. -. M., Lee, Y. -. J., Kim, C. -. W., Moon, K. -. M., Kim, M. -. W. Clinical Implications of an Aberrant Right Hepatic Artery in Patients Undergoing Pancreaticoduodenectomy. World Journal of Surgery. 33 (8), 1727-1732 (2009).
- MacKenzie, S., Kosari, K., Sielaff, T., Johnson, E. The robotic Whipple: operative strategy and technical considerations. Journal of Robotic Surgery. 5 (1), 3-9 (2011).
- Stauffer, J. A., Bridges, M. D., Turan, N., Nguyen, J. H., Martin, J. K. Aberrant right hepatic arterial anatomy and pancreaticoduodenectomy: recognition, prevalence and management. HPB. 11 (2), 161-165 (2009).
- Abdullah, S. S., et al. Anatomical variations of the hepatic artery: study of 932 cases in liver transplantation. Surgical and Radiologic Anatomy. 28 (5), 468-473 (2006).
- Kowalsky, S. J., et al. A Combination of Robotic Approach and ERAS Pathway Optimizes Outcomes and Cost for Pancreatoduodenectomy. Annals of Surgery. 269 (6), 1138-1145 (2019).
- Klotz, R., et al. Evaluation of robotic versus open partial pancreatoduodenectomy-study protocol for a randomised controlled pilot trial (EUROPA, DRKS00020407). Trials. 22 (1), 40 (2021).
- Baimas-George, M., et al. Robotic pancreaticoduodenectomy may offer improved oncologic outcomes over open surgery: a propensity-matched single-institution study. Surgical Endoscopy. 34 (8), 3644-3649 (2020).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon