Method Article
גישה אינטרלמינרית אנדוסקופית מלאה לפריצת דיסק פרה-מרכזית L5-S1
In This Article
Summary
כאן, אנו מציגים פרוטוקול לתיאור טכניקת הגישה הבין-למינרית האנדוסקופית המלאה (FEILA), כולל כל שלב חיתוך הנדרש כדי להגיע למיומנות טכנית. FEILA הוא ניתוח עם הסתגלות למידה תלולה יחסית. למרות זאת, כל מנתח המסוגל לבצע כריתת מיקרודיסק יכול לבצע FEILA עם מספיק תרגול ובחירת מטופלים מתאימה.
Abstract
הגישה הבין-למינרית האנדוסקופית המלאה (FEILA) היא טכניקה זעיר פולשנית לכריתת דיסק מותני. יש לו יתרונות מרובים על פני שיטות כריתת דיסק קונבנציונליות אחרות, כולל פחות טראומטיזציה של הרקמות הרכות, פחות שיעורי סיבוכים (פגיעה דוראלית, דימום), שיקום מהיר, חזרה מהירה לפעילויות יומיומיות ותוצאות קוסמטיות עדיפות FEILA הוא ניתוח עם הסתגלות למידה תלולה יחסית. ניתוח אנדוסקופי הוא גישה צינורית סגורה, וכל התמרונים הכירורגיים מבוצעים בתוך ערוץ עבודה יחיד חד-פורטלי. כמו כן, הטכניקה עדיין לא תוקננה ותועדה היטב. לכן, שלבי הלמידה המוקדמים של טכניקה זו עשויים להיות לא קלים עבור רוב המנתחים. למרות זאת, FEILA קלה, ואורך הניתוח דומה ואף קצר יותר מטכניקות אחרות של כריתת דיסק מותני. FEILA לכריתת דיסק מותני יכולה להיחשב כהליך חלופי בטוח ויעיל לפריצת דיסק פרה-מרכזית L5-S1. כאן, אנו מתארים את הטכניקה של FEILA, כולל כל שלב חיתוך הנדרש כדי להגיע למיומנות טכנית עבור מנתחים שרוצים להתחיל ליישם גישה זו.
Introduction
מחלת דיסק ניוונית מותנית היא שינוי אנטומי ומורפולוגי הגורם לתלונות קליניות1. ניתוח הוא הטיפול המתאים במקרים שאינם מגיבים לטיפולים שמרניים2. נעשה שימוש בניתוחים קונבנציונליים, אך יש להם חסרונות כמו שהות ממושכת בבית חולים, נזק גבוה לרקמות, עיכוב בהתגייסות וסיכון לפיברוזיס אפידורלי וחוסר יציבות. בגלל החסרונות הללו, חוקרים ניסו לפתח שיטות פחות פולשניות. הטכניקה האנדוסקופית המלאה (אינטרלמינרי-טרנספורמינלית) עם גישה אחורית התפתחה מתוך2 זה.
בשל בלוקי הכסל הרוחבי של מקטע L5-S1, הגישה הטרנס-פורמינלית מוגבלת. עם זאת, לרמת L5-S1 יש בדרך כלל את החלון הבין-למינרי הרחב ביותר ומרווח מספיק כדי להתאים את האנדוסקופ. FEILA מספקת מסלול ישיר לדקומפרסיה ברמת L5-S1. לכן, מאמר זה נועד לאפשר למנתחים המנסים טכניקה זו בפעם הראשונה ללמוד את הטכניקה ביתר פירוט ומהיר יותר.
FEILA היא שיטה זעיר פולשנית לשחרור פריצת דיסק מותני תחת הדמיה מצוינת והשקיה רציפה במי מלח 3,4. FEILA מבוצע באמצעות מרחיב הממוקם דרך חתך עור קטן באזור המותני. המרחיב מאפשר למנתחים למקם את שרוול העבודה והאנדוסקופ מעל המרחיב. לאחר מכן, המנתחים משתמשים בכלים דרך האנדוסקופ כדי לבצע כריתת דיסק ושחרור לחץ של העצב. יש לו יתרונות רבים בהשוואה לניתוחים קונבנציונליים, כולל פחות טראומטיזציה של הרקמות הרכות, פחות שיעורי סיבוכים (פחות פגיעות דוראליות ודימום), שיקום מהיר, חזרה מהירה לפעילויות יומיומיות, תוצאות קוסמטיות טובות יותרועלות נמוכה יותר.
FEILA הוא ניתוח עם הסתגלות למידה תלולה יחסית. מכיוון שניתוח אנדוסקופי מלא הוא גישה צינורית סגורה, כל התמרונים הכירורגיים מבוצעים בתוך ערוץ עבודה יחיד חד-פורטלי5. בנוסף, הטכניקה עדיין לא תוקננה ותועדה היטב. לכן, שלבי הלמידה המוקדמים של טכניקה זו עשויים להיות לא קלים עבור רוב המנתחים6. למרות עובדות אלה, הניתוח קל, ואורך הניתוח דומה ואף קצר יותר מטכניקות אחרות של כריתת דיסק מותני, במיוחד ברמת L5-S1.
אינדיקציות כירורגיות והתוויות נגד ל-FEILA מוערכות לאחר בדיקה גופנית של המטופלים ומבוצעת הדמיה נוירו-רדיולוגית (צילום רנטגן והדמיית תהודה מגנטית [MRI]). FEILA מיועד לפריצות דיסק מבודדות או לא מבודדות (במיוחד פריצת דיסק פרה-מרכזית), פריצות דיסק חוזרות לאחר שיטות מסורתיות או זעיר פולשניות אחרות, ציסטות מפרקים זיגפופיזליות והיצרות תעלת עמוד השדרה הגרמית והרצועה לרוחב. FEILA הוא התווית נגד לפתולוגיות דחיסה תוך-או חוץ-פורמינליות, היצרות נרחבת של תעלת עמוד השדרה המרכזית, תזוזה גרמית בולטת בחלון האינטרלמינרי ודיסקים מסוידים, הידבקות חמורה עקב רקמה פיברוטית, איחויים או חוסר יציבות בתעלת עמוד השדרה, תסמונת זנב הסוס, חולשה ללא כאב, ספונדילודיסקיס וזיהומים חמורים אחרים בעמוד השדרה 7,8,9.
Protocol
פרוטוקול המחקר אושר על ידי מועצת הביקורת המוסדית של הפקולטה לרפואה באיסטנבול. הסכמה בכתב התקבלה מהמטופלים לפני ההליך הכירורגי.
1. הליכים טרום ניתוחיים
- בצע את ההליך בהרדמה כללית עם רופא מרדים. הגדר את המכשירים האנדוסקופיים והאופטיים, ומכשירי זרוע C בחדר הניתוח.
- ודא שהכלים הבאים זמינים להליך; מרחיב, שרוול עבודה, אנדוסקופ עם זווית צפייה של 20°, אגרוף קריסון, רונגר, אגרוף, בדיקת רדיובלטור בקרת קצה המפעילה זרם תדר רדיו של 4 מגה-הרץ, השקיית קונרול נוזלי והתקני משאבת יניקה.
2. הערה טכנית
- תנוחת המטופל
- הנח את המטופל במצב שכיבה (תמוך בבית החזה והאגן בכריות) כשהירך והברך מכופפות כדי להשיג מרחב בין-למינרי רחב יותר.
- הכנת השדה הניתוחי
- עקר את אזור המותני עם יוד או כלורהקסידין (10%).
- השתמש בסדינים סטריליים כדי לשרטט את אתר הניתוח המוכן.
- עטפו את שדה הניתוח ואת זרוע ה-C עם וילון כירורגי עמיד למים.
- קבע את נקודת הכניסה.
- קבל תצוגת רנטגן אנטרופוסטריור (AP) וסמן את החלל הבין-למינרי ברמת L5-S1 (איור 1A).
הערה: זרוע C היא מכשיר שיכול להסתובב 360 מעלות סביב המטופל ולקבל תצוגות רנטגן קדמיות (AP) ורוחביות תוך כדי הניתוח. - סמן (עם סמן עור סטרילי, כירורגי) קרוב ככל האפשר למדיאלי באמצע הגולגולת של החלון האינטרלמינרי לגישה רוחבית מספקת.
- קבל תצוגת רנטגן אנטרופוסטריור (AP) וסמן את החלל הבין-למינרי ברמת L5-S1 (איור 1A).
- החתך
- בצע חתך עור של 10 מ"מ קרוב ככל האפשר לקו האמצע בעזרת 20 להבים.
- בדוק שהפאשיה של שריר עמוד השדרה עברה.
- הכנסת המרחיב
- הכנס את המרחיב דרך החתך והתקדם לרוחב עד שהוא מגיע למפרק הפן (איור 1B).
- השג תצוגה רוחבית וצילום רנטגן AP עם זרוע C כדי לאשר שקצה המרחיב נמצא ברמה הרצויה ופונה לכיוון מפרק הפן של הפתולוגיה המקבילה.
- הכנסת שרוול עבודה
- החלק את שרוול העבודה עם הפתח המשופע לכיוון קו האמצע מעל המרחיב.
- השג תצוגת רנטגן לרוחב עם זרוע C כדי לאשר שקצה שרוול העבודה הגיע לקצה המרחיב.
- הסר את המרחיב.
- הציגו את האנדוסקופ.
- הכנס אנדוסקופ עם זרימה רציפה של מי מלח (0.9% נתרן כלורי) על שרוול העבודה עד לממשק של הרצועה והשריר (איור 1C).
הערה: קצב הזרימה מסודר על ידי התקני השקיה ומשאבת יניקה לבקרת נוזלים. אין זרימת קצב ספציפית. המנתח יכול לארגן את קצב הזרימה כדי להשיג הדמיה אופטימלית. - בצע את שאר ההליך בהשקיה רציפה. זרימת נוזלים תשמור על שדה הניתוח נקי. שלוט בכל סיכון לדימום באמצעות לחץ הנוזל והפעלה ישירה של הצריבה (RF 4 מגה-הרץ).
- הכנס אנדוסקופ עם זרימה רציפה של מי מלח (0.9% נתרן כלורי) על שרוול העבודה עד לממשק של הרצועה והשריר (איור 1C).
- חשיפת רצועה פלבום
הערה: המבנים הראשונים שיש לדמיין לאחר ההחדרה האנדוסקופית צריכים להיות בממשק של הרצועה והשריר.- הסר את הרקמות הרכות באמצעות רונג'ר עד שפלבום הרצועה נחשף (איור 1D).
- בצע כריתת עצם באמצעות קוץ במהירות גבוהה כדי להשיג חלל בין-למינרי רחב יותר אם אין חלון בין-למינרי רחב מספיק כדי להתאים לאנדוסקופ.
- כריתה של רצועה פלבום
- מתחו את הרצועה עם הצד הארוך של שרוול העבודה.
- הפרד את הרצועה מהדורה, לכריתה בטוחה יותר, מכיוון שהדורה בולטת יותר בקו האמצע.
- התחל את כריתת הרצועה מהצד המדיאלי באמצעות אגרוף של 5.4 מ"מ.
- שלוט בקצה החיתוך של האגרוף בזמן כריתת הרצועה. אם תעשה זאת, אחרת תסתכן בקרע דוראלי.
- המשך כריתת רצועה פלבום לרוחב עד שהשקע הצדדי והפדיקל נראים כדי לחשוף את שורש העצב ואת הגבול הצדדי שלו (איור 1E).
- כריתת דיסק
- הסר את רקמת השומן האפידורלית לחלוטין באמצעות ה-rongeur לתצוגה ברורה של הדחיסה.
- גייס את שורש העצב באופן מדיאלי באמצעות הדיסקטור כדי להקל עליו מכל הידבקויות.
- סובב את הצד הארוך של שרוול העבודה בכיוון השעון או נגד כיוון השעון כדי למדיאליזציה של שורש העצב ולחשוף את הפתולוגיה (איור 1F).
- דמיין את החלל האפידורלי הקדמי, הפגם הטבעתי, מרווח הדיסק ולוחות הקצה.
- הסר את חומר הדיסק המועבר ושחרר את השברים מתחת לטבעת דרך הפגם אם הם קיימים ומדומים.
- השתמש באגרוף כדי לפתוח את הרצועה האורכית האחורית ואת טבעת הפיברוזיס אם יש חומר בולט תת-רצועה.
- השתמש ב-rongeur כדי להסיר את חומר הדיסק, לאחר זיהוי הפגם הטבעתי וחומר הדיסק בשני המצבים.
- השתמש באגרוף כדי להשיג מספיק מקום אם לא נתקל בפגם טבעתי או שהפגם הטבעתי צר מדי להסרה מספקת.
- פנה את חלל הדיסק עם הרונג'ר או האגרוף עד להשגת דקומפרסיה של שורש העצב.
- במהלך כריתת הדיסק, אל תבצע נסיגה מוגזמת, כדי למנוע טראומה עצבית. שחרור או סיבוב לסירוגין של שרוול העבודה נחוץ כדי להפחית סיבוכים נוירולוגיים.
- לאחר כריתת הדיסק, יש לקרוש את הפגם בטבעת על ידי צריבה חשמלית דו קוטבית למטרות איטום והמוסטזיס.
- השג המוסטזיס בכל שלב בהליך עם זרימת נוזלים רציפה או צריבה דו-קוטבית (RF 4 מגה-הרץ).
- הסר את האנדוסקופ ואת שרוול העבודה.
- סגור את החתך עם תפר פרולין יחיד (2.0) ללא ניקוז.
3. הליכים ומעקב לאחר הניתוח
- השהות בבית החולים קצרה, וההתגייסות היא מיידית ביום הניתוח.
- שחרר את החולים למחרת אם אין תלונות.
הערה: אין צורך בשיקום ופיזיותרפיה. משככי כאבים ואמצעי שיקום אינם נחוצים בעיקר. - להמליץ על המטופלים להתקבל למרפאת חוץבשבוע הראשון והרביעי.
תוצאות
מטופל גבר בן 52 הציג כאבי גב תחתון שהקרינו במורד רגלו השמאלית ללא חולשה מוטורית במשך 6 חודשים. ציון הסולם האנלוגי החזותי (VAS) היה 6/10 על תא המטען ו-8/10 על רגל שמאל. התסמינים של המטופל נפתרו והוא שוחרר למחרת הניתוח. ציון ה-VAS לאחר הניתוח היה 2/10 בתא המטען ו-2/10 ברגל שמאל. ה-MRI המותני לפני הניתוח ואחרי הניתוח של המטופל הראה הסרה מוחלטת של חומר הדיסק בגישה האנדוסקופית הבין-למינרית המלאה (איור 2). ניתן לבצע את ההליך בקלות בהנחיית רנטגן. החתך מתוכנן בצורה מדיאלית ככל האפשר בחלון הבין-שכבתי. לאחר השגת חתך בעור ובפאשיה של שרירי עמוד השדרה, מכניסים את המרחיב ושרוול העבודה, ולבסוף, האנדוסקופ עצמו. ההליך מבוצע בהדמיה ישירה המושגת בהשקיה רציפה. הלמינה הגולגולתית והזנבית, ההיבטים היורדים והעולים, והרצועה הפלבום הם ציוני הדרך העיקריים. הרצועה פלבום ורקמת השומן האפידורלית מוסרים. לאחר מכן, הדורה הראשית ושורש העצב הדחוס נחשפים. כל אלה יכולים להתבצע בקלות על ידי מנתחים מנוסים. שורש העצב מגויס ונסוג באופן מדיאלי על ידי שרוול העבודה באמצעות סיבוב. חומר הדיסק מבודד ומוסר, ומושגת דקומפרסיה של שורש העצב (איור 1).
זמן הניתוח הממוצע של 66 חולים שנותחו ב-3 השנים האחרונות היה 57 דקות (32-78) במחלקתנו. לא היה צורך בניקוז. המרה תוך ניתוחית להליך המיקרוסקופי נתקלה בשני מקרים, בגלל תקלות טכניות. לא ניתן היה למדוד את אובדן הדם עקב השקיה ויניקה מתמשכת של מי מלח. התגייסות מוקדמת עודדה ללא מחוך מותני (מכיוון שלא צפויה חוסר יציבות) והמטופלים שוחררו למחרת הניתוח. הטיפול בפצעים היה קל, וריפוי הפצעים היה מהיר. לא היו סיבוכים משמעותיים כמו ספונדילודיסקיטיס, המטומות או היפרדות פצע. ארבע הופעות חוזרות תוקנו עם כריתת דיסק מיקרואנדוסקופית בתקופת המעקב (טבלה 1).

איור 1: תמונות רנטגן ותצוגות אנדוסקופיות של שלבי המפתח של FEILA. (A) החלון הבין-שכבתי עבור מרווח L5-S1 מזוהה תחת תמונה אנדוסקופית. (ב)המרחיב ושרוול העבודה מוכנסים בסיוע רנטגן לרוחב. (C) ברגע שהמרחיב, האנדוסקופ מוחדר דרך שרוול העבודה. ניתן לתמרן את המערכת בחופשיות. (D) אחרי הסרת הרקמות הרכות הראשוניות, הרצועה נחשפת. (E) לאחר מכן, מסירים את הרצועה ורקמת השומן האפידורלית, וחושפים את שורש העצב ואת הדורה הראשית. (F) שרוול העבודה מסובב כדי לבודד את פריצת הדיסק כדי לספק הסרה בטוחה של חומר הדיסק. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
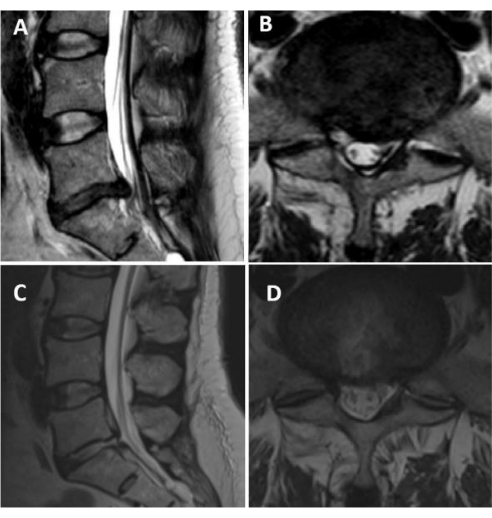
איור 2: תמונות תהודה מגנטית (MRI) של מטופל עם פריצת דיסק פרה-מרכזית שמאלית. (A,B) סריקות MRI סגיטליות וציריות משוקללות T2 לפני הניתוח המראות פריצת דיסק פרה-מרכזית שמאלית ברמת L5-S1. (ג,ד) סריקות MRI סגיטליות וציריות משוקללות T2 לאחר כריתת דיסק בין-למינרית אנדוסקופית מלאה. ניתן להעריך פינוי מלא של חומר הדיסק. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| תוצאות כירורגיות | ||||
| מספר המטופלים הכולל | 66 | |||
| זמן פעולה ממוצע | 57 דקות (32-78 דקות) | |||
| ניקוז | לא נדרש | |||
| מספר המטופלים שנאלצו לעבור הסבה תוך ניתוחית להליך המיקרוסקופי עקב תקלות טכניות | 2 | |||
| מספר החולים עם הופעות חוזרות שתוקנו עם כריתת דיסק מיקרואנדוסקופית | 4 | |||
| סיבוכים | ספונדילודיסקיטיס | 0 | ||
| המטומות | 0 | |||
| ניתוק פצעים | 0 | |||
טבלה 1: תוצאות כירורגיות.
Discussion
תוצאות המחקרים האחרונים מתארות את האפשרות של דקומפרסיה מספקת באמצעות FEILA; תוצאות אלה שוות לאלו של השיטות המסורתיות. כמו כן, היתרונות של הקלה משמעותית בכאבי גב, התאוששות מהירה יותר לאחר הניתוח (תקופת אשפוז קצרה), פחות סיבוכים, שיעור הישנות נמוך יותר, מזעור הפרעה ברקמות רכות (חתך קטן, פחות חיתוך שרירים, פחות אובדן דם), והפחתת חוסר יציבות המקטעהוכחו 10,11. אז, כפי שהוצג, FEILA היא אלטרנטיבה יעילה ובטוחה להליכים מסורתיים אחרים. למרות כל היתרונות הללו, ל-FEILA יש גם חסרונות, כגון הסתגלות למידה תלולה, בשל הקושי לזהות את המבנה האנטומי תחת הדמיה אנדוסקופית בתחילה.
שלבי הטכניקה קלים ליישום. החלון הבין-למינרי L5-S1 בדרך כלל רחב מספיק עבור האנדוסקופ ושרוול העבודה12. לכן, קידוח אינו הכרחי רוב הזמן. עם זאת, גישות למפלסים העליונים ידרשו תהליך קידוח13. יש לשים לב, במיוחד לכריתת הרצועה ונסיגת העצבים. אם לא ננקטים בזהירות, עלולים להתפתח סיבוכים, כגון קרע דוראלי, פגיעה ברקמות עצביות, היפרלגזיה הנגרמת על ידי שורש עצב וחולשה. נקודה חשובה נוספת היא קרישת הפגם בטבעת כדי למנוע הישנות של פריצת דיסק14,15.
ל-FEILA יש תהליך למידה ארוך ומאתגר בהתחלה. הטכניקה היא גישה צינורית סגורה, וכל התמרונים הכירורגיים מבוצעים בתוך ערוץ עבודה יחיד חד-פורטלי. בנוסף, זה דורש תשומת לב, במיוחד בלימוד האוריינטציה האנטומית והמניפולציה של מבנים עצביים1. על פי הספרות לגבי FEILA, משך הניתוח הממוצע הוא 29 עד 68.5 דקות16. בגלל עקומת הלמידה, זמן הניתוחים הקודמים ארוך יותר17. במקרה של עקומת למידה, כל מנתח המסוגל לבצע כריתת מיקרודיסק יכול לבצע FELIA עם מספיק תרגול ובחירת מטופלים מתאימה.
ניתוח אנדוסקופי נמצא בשימוש מוצלח ונרחב בניהול מחלות עמוד השדרה. FEILA, במיוחד, הופכת פופולרית יותר, ותחום היישומים מתרחב. לאחרונה, Tsai et al. דיווחו על דקומפרסיה של שורש העצב עקב גידול גרורתי בגישה אינטרלמינרית אנדוסקופית. ההתקדמות המתקדמת של הטכנולוגיה והמכשירים תעזור לנהל מצבים רבים אחרים בעמוד השדרה עם מגוון רחב יותר של מצבים קליניים אחרים, כגון ניהול גידולים וזיהומים, בעתיד18.
Materials
| Name | Company | Catalog Number | Comments |
| Burr Oval Ø 5.5 mm | RiwoSpine | 899751505 | PACK = 1 PC, WL 290 mm, with lateral protection |
| C-arm | ZIEHM SOLO | C-arm with integrated monitor | |
| Dilator ID 1.1 mm OD 9.4 mm | RiwoSpine | 892209510 | For single-stage dilatation, TL 235 mm, reusable |
| Endoscope | RiwoSpine | 892103253 | 20° viewing angle and 177 mm length with a 9.3 mm diameter oval shaft with a 5.6 mm diameter working channel |
| Kerrison Punch 5.5 mm x 4.5 mm WL 380 mm | RiwoSpine | 892409445 | 60°, TL 460 mm, hinged pushrod, reusable |
| Punch Ø 3 mm WL 290 mm | RiwoSpine | 89240.3023 | TL 388 mm, with irrigation connection, reusable |
| Punch Ø 5.4 mm WL 340 mm | RiwoSpine | 892409020 | TL 490 mm, with irrigation connection, reusable |
| Radioablator RF BNDL | RiwoSpine | 23300011 | |
| RF Instrument BIPO Ø 2.5 mm WL 280 mm | RiwoSpine | 4993691 | for endoscopic spine surgery, flexible insert, integrated connection cable WL 3 m with device plug to Radioblator RF 4 MHz, sterile, for single use |
| Rongeur Ø 3 mm WL 290 mm | RiwoSpine | 89240.3003 | TL 388 mm, with irrigation connection, reusable |
| Working Sleeve ID 9.5 mm OD 10.5 mm | RiwoSpine | 8922095000 | TL 120, distal end beveled, graduated, reusable |
References
- Wang, B., Lü, G., Patel, A. A., Ren, P., Cheng, I. An evaluation of the learning curve for a complex surgical technique: The full endoscopic interlaminar approach for lumbar disc herniations. The Spine Journal. 11 (2), 122-130 (2011).
- Jhala, A., Mistry, M. Endoscopic lumbar discectomy: Experience of first 100 cases. Indian Journal of Orthopaedics. 44 (2), 184-190 (2010).
- Ruetten, S., Komp, M., Merk, H., Godolias, G. Full-endoscopic interlaminar and transforaminal lumbar discectomy versus conventional microsurgical technique: a prospective, randomized, controlled study. Spine. 33 (9), 931-939 (2008).
- Passacantilli, E., et al. Endoscopic interlaminar approach for intracanal L5-S1 disc herniation: Classification of disc prolapse in relation to learning curve and surgical outcome. Asian Journal of Endoscopic Surgery. 8 (4), 445-453 (2015).
- Wang, B., Lü, G., Liu, W., Cheng, I., Patel, A. A. Full-endoscopic interlaminar approach for the surgical treatment of lumbar disc herniation: The causes and prophylaxis of conversion to open. Archives of Orthopaedic and Trauma Surgery. 132 (11), 1531-1538 (2012).
- Kuonsongtum, V., et al. Result of full endoscopic uniportal lumbar discectomy: Preliminary report. Journal of the Medical Association of Thailand. 92 (6), 776-780 (2009).
- Wagner, R., Haefner, M. Indications and contraindications of full-endoscopic interlaminar lumbar decompression. World Neurosurgery. 145, 657-662 (2021).
- Andersson, G. B., et al. Consensus summary on the diagnosis and treatment of lumbar disc herniation. Spine. 21 (24), 75-78 (1996).
- McCulloch, J. A., et al. Focus issue on lumbar disc herniation: macro- and microdiscectomy. Spine. 21 (24), 45-56 (1996).
- Ruetten, S., Komp, M., Merk, H., Godolias, G. Recurrent lumbar disc herniation after conventional discectomy: A prospective, randomized study comparing full-endoscopic interlaminar transforaminal versus microsurgical revision. Journal of Spinal Disorders & Techniques. 22 (2), 122-129 (2009).
- Ruetten, S., Komp, M., Merk, H., Godolias, G. Surgical treatment for lumbar lateral recess stenosis with the full-endoscopic interlaminar approach versus conventional microsurgical technique: A prospective, randomized, controlled study. Journal of Neurosurgery. Spine. 10 (5), 476-485 (2009).
- Ebraheim, N. A., Miller, R. M., Xu, R., Yeasting, R. A. The location of the intervertebral lumbar disc on the posterior aspect of the spine. Surgical Neurology. 48 (3), 232-236 (1997).
- Hua, W., et al. Full-endoscopic discectomy via the interlaminar approach for disc herniation at L4-L5 and L5-S1. Medicine. 97 (17), e0585 (2018).
- Wasinpongwanich, K., et al. Full-endoscopic interlaminar lumbar discectomy: retrospective review of clinical results and complications in 545 international patients. World Neurosurgery. 132, e922-e928 (2019).
- Kim, H. S., Park, J. Y. Comparative assessment of different percutaneous endoscopic interlaminar lumbar discectomy (PEID) techniques. Pain Physician. 16 (4), 359-367 (2013).
- Li, Z. Z., Hou, S. X., Shang, W. L., Song, K. R., Zhao, H. L. The strategy and early clinical outcome of full-endoscopic L5/S1 discectomy through interlaminar approach. Clinical Neurology and Neurosurgery. 133, 40-45 (2015).
- Choi, J. Y., et al. A retrospective study of the clinical outcomes and significant variables in the surgical treatment of temporal lobe tumor associated with intractable seizures. Stereotactic and Functional Neurosurgery. 82 (1), 35-42 (2004).
- Tsai, S. H., Wu, H. H., Cheng, C. Y., Chen, C. M. Full endoscopic interlaminar approach for nerve root decompression of sacral metastatic tumor. World Neurosurgery. 112, 57-63 (2018).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved
We use cookies to enhance your experience on our website.
By continuing to use our website or clicking “Continue”, you are agreeing to accept our cookies.