Method Article
יישום קליני של כריתה לפרוסקופית תלת-מנתח יחיד, תלת-יציאתי, לסרטן המעי הגס עם מיצוי דגימת פתח טבעית
In This Article
Summary
כאן, אנו מציגים פרוטוקול לביצוע מוצלח של כריתה לפרוסקופית של מנתח יחיד, שלוש יציאות, לסרטן המעי הגס עם מיצוי דגימת פתח טבעית.
Abstract
ניתוח לפרוסקופי מופחת יציאה (RPLS) נמצא בשימוש נרחב לכריתה רדיקלית של גידולים במערכת העיכול. כריתה רדיקלית לפרוסקופית של מנתח יחיד, שלוש יציאות, עבור מעי גס סיגמואיד או סרטן רקטלי גבוה עם ניתוח מיצוי דגימת פתח טבעית (NOSES) יש את היתרון של חתך קטן, התאוששות מהירה לאחר הניתוח, ושהייה קצרה בבית החולים. עם זאת, יש עדיין רק כמה דיווחים על NOSES. מאמר זה מתאר את האינדיקציות, ההכנות לפני הניתוח, השלבים הכירורגיים ואמצעי הזהירות לכריתה רדיקלית לפרוסקופית של המעי הגס הסיגמואיד וסרטן פי הטבעת הגבוה, ואיסוף דגימות תוך ניתוחיות דרך הפתח הטבעי.
הפרוטוקול מתמקד בשלבים של דיסקציה רדיקלית ובנקודות הטכניות העיקריות של כריתה ושחזור. במקביל, שופר באופן יצירתי הליך לקיבוע מושב הסדן על ידי מתיחה עצמית של חוט משי חוץ-גופי, המשמש לקיבוע תפר חוט ארנק לאחר הנחת הסדן הפרוקסימלי בחלל הבטן. ניתוח זה יכול למנוע ביעילות בעיות כגון צינור מעי פרוקסימלי לא מספיק, ניעור מושב הסדן ותפר חוט ארנק חלש במהלך ניתוח יחיד. הטיפול הכירורגי היה פחות משתנה והיה קל לביצוע, ובכך נמנע ביעילות דליפה אנסטומוטית לאחר הניתוח ודימום עקב עודף רקמה אנסטומוטית תוך ניתוחית. ניתוח זה יכול להיות מקודם באופן נרחב בבתי חולים ראשוניים.
Introduction
ניתוח מיצוי דגימת פתח טבעית (NOSES) הוא גישה שונה לניתוח פתוח וניתוח לפרוסקופי קונבנציונלי, המסתמך על טכניקות לפרוסקופיות או רובוטיות. יתרונותיו העיקריים כוללים קיצור משך האשפוז, הפחתת סיבוכי פצעים וכאבים לאחר הניתוח, התאוששות מהירה יותר של תפקוד המעיים והשפעות קוסמטיות ופסיכולוגיות טובות יותר. במהלך NOSES, הדגימה הניתוחית מוסרת מפתח טבעי (פי הטבעת או הנרתיק) ללא צורך בחתך עזר בדופן הבטן1. "קונצנזוס המומחים על אף לגידולים במעי הגס (מהדורת 2019)" ממליץ על אף בטכניקת חמש יציאות 2,3.
Omori et al.4 יישמו לראשונה ניתוח לפרוסקופי מופחת יציאה (RPLS) לטיפול בסרטן קיבה. בשנת 2016, קים ועמיתיו הציעו כי ניתוח לפרוסקופי להפחתת נקבוביות הוא אפשרי מבחינה טכנית ובטוח לטיפול בסרטן המעי הגס והיה דומה לניתוח לפרוסקופי קונבנציונלי רב יציאות (CMLS) במונחים של כאב לאחר הניתוח5. Oh et al., שנתיים מאוחר יותר, דנו בתוצאות הקליניות הפריאופרטיביות של חולי סרטן המעי הגס סיגמואיד שעברו RPLS וניתוחים לפרוסקופיים מסורתיים מרובי יציאות (MPLS); התוצאות הצביעו על כך שסיגמואידקטומיה רדיקלית לפרוסקופית עם מנתח יחיד, שלוש יציאות, הייתה אפשרות ניתוחית אפשרית ובטוחה עבור חולים עם מאפייני גידול חיוביים6. עם זאת, הניתוחים למעי גס סיגמואיד או סרטן רקטלי גבוה וחילוץ דגימות דרך האף בוצעו בעיקר על ידי מנתח ראשי אחד ללא עזרה של עוזרים אחרים במהלך הפרדה תוך ניתוחית.
נכון לעכשיו, יש עדיין רק כמה דיווחים על NOSES. ב- NOSES, המיקום והקיבוע של מושב הסדן, התלוי בעיקר במיקום הגידול, שיטת איסוף הדגימות ויכולת המנתח, עשויים להיות מאתגרים. כיום הוצעו מספר שיטות לקיבוע הסדן, ביניהן שיטת אקסטרוזיה קבועה, שיטת ניקוב הפוך, שיטת קשירת סנר ושיטת תפר ידנית של מחרוזת ארנק. לכל שיטה יתרונות וחסרונות ייחודיים. מחקר זה ניתח רטרוספקטיבית את הנתונים הקליניים של 10 חולים שעברו ניתוח לפרוסקופי של מנתח יחיד, שלוש יציאות, עבור מעי גס סיגמואיד או סרטן רקטלי גבוה עם אף כדי לבחון את הבטיחות וההיתכנות של ניתוח זה. שיטת המתיחה העצמית והקיבוע של מושב הסדן החיצוני שופרה באופן יצירתי, וניתן היה להשתמש בה לקיבוע ידני של תפר חוט הארנק לאחר מיקום מושב הסדן. בעקבות העיקרון של אספסיס ללא גידול, ניתן היה למנוע ביעילות את הסיכון לדליפה ודימום אנסטומוטי, וניתן היה לקדם הליך כירורגי זה באופן נרחב בבתי חולים ראשוניים.
Protocol
כל הניתוחים הלפרוסקופיים והטיפולים שלאחר הניתוח במחקר זה בוצעו בהתאם להנחיות שנקבעו על ידי ועדת האתיקה לניתוחים לפרוסקופיים של בית החולים המסונף הראשון של אוניברסיטת סון יאט-סן, סין. פרוטוקול המחקר ותוכנו הוסברו לכל החולים, והתקבלה הסכמה מדעת. המחקר נערך בהנחיית ועדת האתיקה של בית החולים.
1. קריטריונים להכללת מקרה
- כלול חולים שאובחנו עם מעי גס סיגמואיד או אדנוקרצינומה רקטלית גבוהה (10-15 ס"מ מפי הטבעת), שעברו ניתוח יחיד, לפרוסקופיה בעלת שלוש יציאות עם אף במחקר. אמצו את קריטריוני ההכללה הבאים:
- להבטיח אבחון של המעי הגס sigmoid או אדנוקרצינומה רקטלית גבוהה על ידי קולונוסקופיה לפני הניתוח בדיקות פתולוגיות.
- יש לוודא כי בדיקות טומוגרפיה ממוחשבת משופרת (CT) והדמיית תהודה מגנטית (MRI) אינן חושפות פלישה של הגידול לרקמות הסובבות אותו, או חסימת מעיים עקב גרורות מרוחקות.
- יש לוודא כי היקף הגידול הוא <5 ס"מ.
- ודא ששלב T הוא ≤T4a.
- ודא כי לחולים אין מחלות איברים גדולות ויכולים לסבול טיפול כירורגי.
- ודא כי החולים אינם סובלים מהשמנת יתר מוגזמת או היפרטרופיה מזנטרית (BMI < 35 ק"ג / מ"ר 2).
- יש לוודא שהמטופלים לא עברו ניתוח בטן קודם ואין להם הידבקויות ברצפת האגן.
2. הכנה לניתוח
- מתן משלשלים אוראליים ומזון נוזלי למחצה ללא סיגים ותרכובת אוראלית פוליאתילן גליקול אלקטרוליט אבקה (137.12 גרם) 3 ימים לפני הניתוח כדי להכין את החולים לניתוח מעיים.
- בצע חוקן בלילה שלפני ומוקדם בבוקר הניתוח.
- הניחו את המטופל בתנוחת ליתוטומיה שונה, כאשר הראש מוריד 15°-20° והגוף מוטה 15° בצד ימין.
3. הליך כירורגי
- כדי לבצע את החדרת הטרוקאר בעל שלושת החורים, יש לבצע חתך של 10 מ"מ מתחת לטבור ולהכניס טרוקאר בקוטר 10 מ"מ. יש להכניס טרוקר בקוטר 12 מ"מ לחתך בקוטר 12 מ"מ מעל הקו המחבר בין הטבור הימני לעמוד השדרה האיליאק העליון הקדמי. לאחר מכן, הכנס טרוקאר 5 מ"מ לתוך חתך 5 מ"מ מעל הטבור שטוח ימין. שני החורים האחרונים נחשבים לחורי ההפעלה.
- לאחר בדיקה שגרתית של חלל הבטן, יש לבדוק את כבד הבטן העליונה והצפק הסרעפתי ולבדוק את חלל הבטן נגד כיוון השעון. בדוק את מיקום הגידול והמבנים הסמוכים. השתמש במחטי אנסטומוזיס כדי להשעות את הרחם (אצל מטופלות) לקדמת דופן הבטן כדי להרחיב את שדה הניתוח, לסייע לניתוח מנתח יחיד, ולהקל על הסרת דגימות דרך הנרתיק והחדרת מושב המהדק.
- לנתק את המעי הגס הסיגמואיד ואת המזנטריה שלו, בדרך כלל נעשה על ידי שחרור הצד השמאלי הלטרלי הראשון, או להשתמש בגישה דיסוציאציה מדיאלית, כדי לחשוף את מישור הדיסקציה בין Toldt ו Gerota fascia.
הערה: עם זאת, בשל היפרטרופיה מסנגיאלית או חוסר עזרה של עוזר, חשיפה מלאה של שדה ההפעלה עשויה להיות מאתגרת. לכן, גישת ההפרדה הרוחבית הועדפה במחקר זה. - להגדיל את החלל הצפלי של טולדט ולקשור את העורק והווריד המזנטריים הנחותים. לאחר שחרור הצד הלטרלי של מזוקולון סיגמואיד, לאמץ את הגישה המדיאלית. לאחר מכן, להרים את mesentery עם מלקחיים קיבה לחשוף את צומת mesenteric, dissociating אותו מלמטה למעלה עד קטע אופקי של התריסריון הוא הגיע, כולל דיסקציה של בלוטות הלימפה ב 253 ו 216 קבוצות. לאחר חשיפת העורק המזנטרי התחתון, מניחים את כלי הדם כדי להרחיב את חלל הטולדט עד להגעה לחלק התחתון של הלבלב, ולאחר מכן מניחים את הווריד המזנטרי התחתון במיקום גבוה.
- הרחיבו את החלל של הטולדט בצורה קאודלית ומשכו את המזנגיום הנחות למעלה בחופשיות. שימו לב לתנועות יד שמאל: בצעו סיבוב מיקרו-חיצוני של מלקחיים במעי ומשכו את המעי הגס הפרוקסימלי אחורה ולמעלה. לחשוף את העצב hypogastric תוך הגנה עליו תחת מתח מתאים. לאחר הפרדה נאותה של המזנטריה, על פי המרחק מאתר הגידול, להפריד את mesentery מתחת פי הטבעת עבור כריתה, וכתוצאה מכך מעי עירום.
הערה: מאז mesentery לרוחב הוא מנותק הראשון, כאשר mesentery התחתון הוא שוחרר, המעי הגס sigmoid ניתן להרים בצורה חלקה באמצעות מלקחיים קיבה, כראוי לחשוף כדי להראות את המתח. - כדי לקבוע את מידת כריתת המעי, תחילה להכין 8-10 ס"מ אורך של חוט משי במבחנה, ולסמן את המיקום של כריתה פרוקסימלית של צינור המעי עם חוט משי בקצה העליון של הגידול. לנתק את תעלת המעי הפרוקסימלי ולחשוף אותו באמצעות אזמל קולי. השתמש מהדק חיתוך ליניארי אנדוסקופי כדי לעבור ברצף את הקצוות הפרוקסימליים והדיסטליים של צינור המעי העירום.
- הכנסת מושב הסדן מהדק והסרת הדגימה
- ודא כי גדם פי הטבעת הדיסטלי סמוק בעת הסרת הדגימה מפי הטבעת. חותכים את הגדם הרקטלי הדיסטלי ומניחים תחתיו גזה אנדוסקופית נקייה כדי למנוע זיהום של שדה הניתוח.
- כאשר הדגימה נלקחת מן הנרתיק, יש עוזר להשקות את הנרתיק, ולאחר מכן להכניס צלחת לחץ מעיים. לאחר מכן, לבצע חתך 3-4 ס"מ בנרתיק בהנחיית צלחת לחץ המעי. שוב ושוב לחטא את פי הטבעת או הנרתיק עם גזה יודופור.
- הכנס שקית דגימה לחלל הבטן דרך טרוקאר 12 מ"מ כהגנה במהלך שליפת הדגימה כדי למנוע זריעת גידול או זיהום של פי הטבעת או הנרתיק. במהלך תהליך זה, הניחו תחילה את הסדן ולאחר מכן הוציאו את הדגימה כדי למנוע זיהום אפשרי של הסדן המהדק.
- תפרים של דופן הנרתיק וגדם פי הטבעת
- תפרו את דופן הנרתיק ישירות עם 3-0 פולידיוקסאנון אנטיבקטריאלי. לאחר תפירת גדם פי הטבעת, הרימו את החוט וסגרו שוב את גדם פי הטבעת באמצעות מכשיר חיתוך וסגירה אנדולומינלי כדי למנוע אפשרות של זיהום ודליפה אנסטומטית.
- מיקום מושב המהדק במעי הפרוקסימלי
- חותכים את תעלת המעי הפרוקסימלית, מגדילים חתך של 2-3 ס"מ, ומעקרים אותו באופן שגרתי עם גזה יודופור. מניחים סדן ותופרים את תעלת המעי ללא קשרים עם פוליגלקטין 3-0.
- אנסטומוזה של המעי ותפירה מחוזקת
- לבצע אנסטומוזה שגרתית מקצה לקצה של המעי דרך פי הטבעת. הכנס את ידית הדק מהדק הטבעת, נקב את התקן הפירסינג המרכזי של ידית הדק המהדק, חבר את המוט המרכזי של מהדק הפרוקסימלי למושב הציפורן, וסובב את דופן המעי בסמוך לקצוות הפרוקסימליים והדיסטליים.
- לחץ על מפתח הברגים האנסטומוטי בחוזקה כדי להשלים את החיתוך והאנסטומוזה.
- תפרו את מלוא היקף האנסטומוזה בתבנית ללא קשר 4-0.
- שוטפים את חלל הבטן, מניחים צינור ניקוז ומניחים צינור גומי בצד שמאל או ימין של האגן.
תוצאות
לאף מטופל לא הייתה סטומה מניעתית דיסטלית. דגימות משישה מקרים נלקחו מפי הטבעת, וארבע דגימות מקרה מהנרתיק. זמן הניתוח הממוצע היה 169.5 ± 35.6 דקות, נפח הדימום הממוצע היה 40 ± 13.3 מ"ל, זמן הפליטה הממוצע לאחר הניתוח היה 43.2 ± 22.1 שעות, המספר הממוצע של בלוטות הלימפה שנותחו היה 13.1 ± 8.6, והשהייה הממוצעת בבית החולים הייתה 13.2 ± 3.6 ימים. לא התרחשה דליפה אנסטומוטית או דלקות ריאתיות/בטניות לאחר הניתוח. בסך הכל נותחו 5.0 ±-4.0 בלוטות לימפה בקבוצה המרכזית ו-3.8 ±-2.9 בלוטות לימפה בקבוצה האמצעית. היו תשעה מקרים עם אדנוקרצינומה מובחנת בינונית, ולא היו חולים עם אדנוקרצינומה מובחנת גרועה. גודל הגידול הממוצע היה 3.6 ±-1.3 ס"מ (טבלה 1).
במחקר זה, החדרת הטרוקרים של הלפרוסקופיה היחידה, בעלת שלוש היציאות, הייתה קבועה יחסית אך חשובה ביותר. כאשר המרחק בין הטרוקרים היה קרוב מדי, הפעולה הייתה קשה לביצוע (איור 1A). לחור התצפית נבחר טרוקאר בקוטר 10 מ"מ והוא הוצב על הטבור או מתחתיו לצורך תצפית. גודלו של חור הפעולה הראשי היה 12 מ"מ, וזה של חור פעולת העזר היה 5 מ"מ, כאשר המרחק בין שני החורים היה אידיאלי בגודל של אגרוף. המנתח הראשי עמד בצד ימין של המטופל, מחזיק המראה בצד ימין של ראשו של המטופל, ואחות המכשיר בצד השמאלי הקיצוני של המטופל (איור 1B).
בהתחשב במגבלות הניתוח הלפרוסקופי של מנתח יחיד, שלוש יציאות והרדיקליות של הטיפול, המחלוקת העיקרית היא האם הוא יכול לענות על הדרישות של תרופה רדיקלית. כריתת מעיים נאותה ודיסקציה מלאה של בלוטות הלימפה הן הדרישות הבסיסיות לניתוח רדיקלי (איור 2A,B); אנו מאמינים כי דיסקציה של בלוטות הלימפה אינה קשה בכריתה רדיקלית לפרוסקופית של מנתח יחיד, שלוש יציאות, עבור מעי גס סיגמואיד או סרטן רקטלי גבוה. בהתבסס על התמונות והסרטונים, הגענו למסקנה הבאה: (1) דיסקציה של בלוטות הלימפה הייתה אפשרית מבחינה טכנית, ומנתחים מיומנים בטכניקות לפרוסקופיות יכלו לנתח בקלות בלוטות לימפה בקבוצות אנטומיות 216 ו-253, אפילו על פני כלי דם חשובים. איור 3 מצביע גם על כך שההליך הלפרוסקופי הזה עמד בקריטריונים לדיסקציה של בלוטות הלימפה; (2) בלוטות לימפה בקבוצות 216 ו-253 נותחו מעל אבי העורקים הבטני. בעזרת מרפי שרירים, תנוחת גוף מתאימה ושימוש בגזה, הם נחשפו אפילו בהליך מניפולטיבי אחד.
להליך הלפרוסקופי החד-מנתח, בעל שלוש יציאות, יש כמה מגבלות, כולל מחסור בעוזרים ומתח. יתר על כן, לא ברור אם הוא יכול להשיג תעדוף שכבה אנטומית ממברנית או להגן על תפקוד העצבים. המנתח במחקר זה פעל על פי עקרון עדיפות השכבות בניתוחים לפרוסקופיים רב-פורטואליים קונבנציונליים (CMLS) וביצע את הניתוח בעזרת עוזרים. עם זאת, בשל היעדר עזרה מסייעות ומתח לא מספיק בניתוח הלפרוסקופי החד-מנתח, בעל שלוש יציאות, ניתנה עדיפות לגישה הצידית (השמאלית). הקשר בין המזנטריה השמאלית לדופן הבטן של המעי הגס הסיגמואיד הופרד תחילה, וגזה הונחה בצד החיצוני של השופכן כמדריך לאחר חשיפתה (איור 3A). לאחר מכן, נעשה שימוש בגישות מדיאליות וצדדיות כדי לפתוח את חלל הטולדט ולחשוף את השופכן (איור 3B). במהלך תהליך זה, ההדבקה או החיבור בין המעי הגס הסיגמואיד לבין דופן הצד של האגן שוחררה באופן מועדף, מה שהפחית את הקושי לזהות את המזנטריה הסיגמואידית, במיוחד עבור חולים שמנים. כאשר משתמשים בגישה המדיאלית, עודף מזוקולון סיגמואיד עלול לשקוע, מה שמקשה על מניפולציה של שכבות.
ההגנה על תפקוד העצבים היא המוקד של ניתוחים בעת טיפול בחולים עם סרטן המעי הגס או החלחולת (איור 4A). תחת הראייה הלפרוסקופית הברורה, המפעיל הרים את צינור המעי הפרוקסימלי גבוה ככל האפשר כדי להרחיב את המתח על ידי שימוש רציונלי במלקחיים לפרוסקופיים שמאליים, ובכך להגן על העצב ההיפוגסטרי.
חיזוק אנסטומוטי הוא צעד מפתח בהפחתת דליפה אנסטומטית. בניתוחים לפרוסקופיים מסורתיים, בעלי חמש יציאות, ביצעו המנתחים פיסטולות מניעתיות רק בחולים עם סרטן רקטלי נמוך ונמוך במיוחד. הסטומה האנסטומוטית חוזקה בדרך כלל בחולים עם מעי גס סיגמואיד וסרטן רקטלי גבוה (איור 4B). "הקרן" של המעי הדיסטלי הימני יכולה להיות מוטבעת כאשר האנסטומוזה הקדמית נתפרה. הדליפה האנסטומוטית העיקרית התרחשה בעיקר מאחורי הסטומה האנסטומטית. הניתוח החד-מנתח, בעל שלושה חורים, כלל גם תפרי חיזוק בצד הקדמי והאחורי של הסטומה האנסטומטית, אשר מנעו למעשה דליפה אנסטומוטית (איור 5).
המיקום והקיבוע של מושב הסדן היו הנקודה הקשה ביותר בניתוח לפרוסקופי זה. שיטות המיקום והקיבוע המסורתיות כוללות שחול קבוע, ניקוב הפוך, קשירת סנר ותפרי חוט ארנק ידניים. שיטת הניקור ההפוך הייתה קלה יחסית בניתוח לפרוסקופי שגרתי, כפול אדם, בן חמישה חורים, אך ייתכן גם שמושב הסדן יחליק לתוך צינור המעי הפרוקסימלי, והיה קשה לדחוף את הנקב לאחור. כך קרה גם בניתוח של מנתח יחיד, בעל שלושה חורים, ולכן המנתח ביצע תפירה ידנית של חוט ארנק. עם זאת, מכיוון שצינור המעי הפרוקסימלי היה קל להתנדנד לאחר החיתוך, היה קשה לתפור ולתקן אותו לאחר הנחת מושב הסדן. בעבר, פעולה זו לקחה הרבה זמן. אולם שיפרנו באופן יצירתי שיטת מתיחה עצמית וקיבוע של סדן חוץ גופי, אשר שימשה לקיבוע התפרים לאחר מיקום הסדן הפרוקסימלי (איור 6A,B).
לאחר הניתוח, המטופל התאושש במהירות, ולא היו הבדלים בזמן העברת גזים או עשיית צרכים בהשוואה להליך המסורתי של חמישה חורים. העיקרון של עקרות ללא גידול נשמר במהלך הניתוח, ולא הייתה עלייה ברורה בזיהום הבטן לאחר הניתוח. למטופל היו רק פצעי בטן לאחר הניתוח בשלושת החורים, כפי שניתן לראות באיור 7. לכן, הטיפול הכירורגי הזה היה באמת זעיר פולשני.
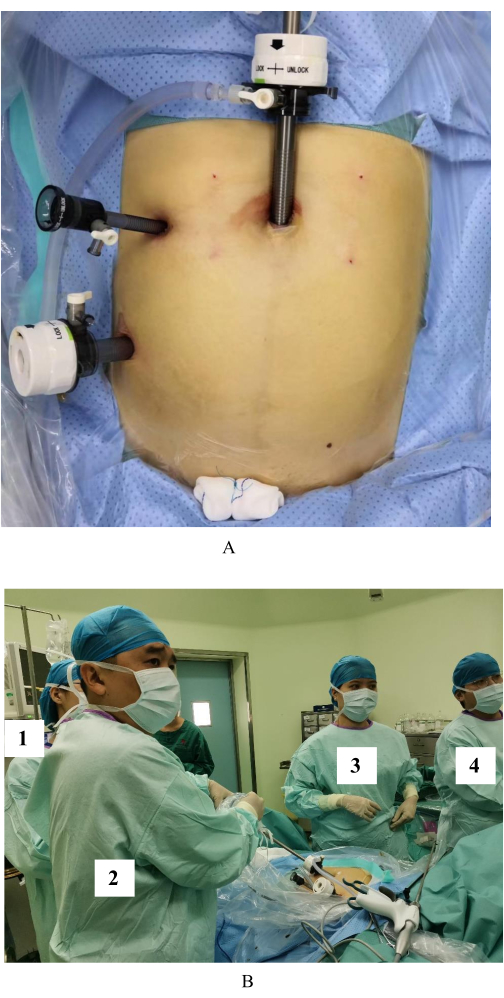
איור 1: החדרת טרוקאר תלת-חורי ותנוחות של מנתחים. (A) החדרת טרוקאר תלת-חורי. (ב) עמדות בעל המראה (1), המנתח הראשי (2), עוזר ואחיות מכשירים (3, 4). אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
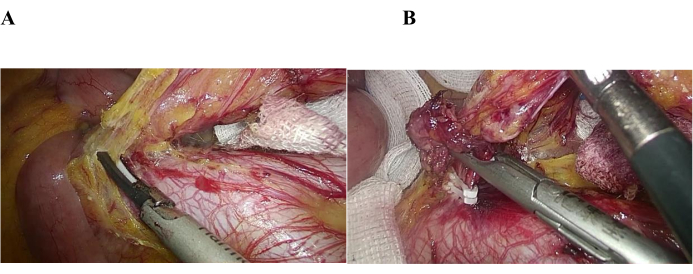
איור 2: כריתת מעיים ודיסקציה של בלוטות הלימפה. (A) דיסקציה של בלוטות לימפה ב-216 קבוצות. (B) קשירה של העורק המזנטרי התחתון. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.

איור 3: הרחבת מרחב הטולדט. (A) הגישה הצידית קיבלה עדיפות והשופכן נחשף. (B) נעשה שימוש בגישות מדיאליות כדי לפתוח את חלל השופכן ולחשוף אותו. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.

איור 4: הגנה עצבית וחיזוק של הסטומה האנסטומטית. (A) הגנה עצבית. (B) ניתן להטמיע חיזוק של הסטומה האנסטומוטית ושל "הקרן" של המעי הדיסטלי הימני. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.

איור 5: תפר חיזוק בצדדים האחוריים של הסטומה האנסטומטית. לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
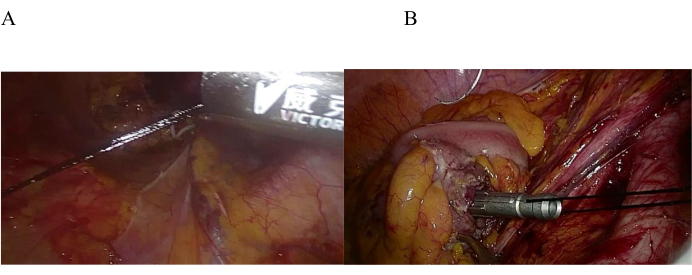
איור 6: משיכה עצמית וקיבוע של סדן חוץ גופי . (A) חוט המשי נמשך החוצה דרך טרוקאר 12 מ"מ, ותעלת המעי הפרוקסימלית מיוצבת על ידי מתיחה חיצונית. (B) חוט ארנק לקיבוע מושב הסדן לאחר מתיחה חיצונית של חוט משי במבחנה . אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.

איור 7: פצע המטופל לאחר הניתוח. לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
| מטופל | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | ||
| גיל (שנה) | 55 | 56 | 69 | 54 | 59 | 59 | 61 | 63 | 60 | 66 | ||
| סקס (F/M) | F | F | M | F | F | F | F | F | M | F | ||
| זמן פעולה (min) | 115 | 180 | 150 | 180 | 155 | 250 | 157 | 175 | 145 | 188 | ||
| אשפוז בבית החולים (ימים) | 17 | 15 | 15 | 19 | 8 | 11 | 9 | 13 | 10 | 15 | ||
| זמן פליטה לאחר הניתוח (ימים) | 48 | 24 | 24 | 96 | 24 | 24 | 48 | 48 | 48 | 48 | ||
| נפח דימום (מ"ל) | 50 | 50 | 50 | 30 | 50 | 20 | 50 | 50 | 20 | 30 | ||
| דליפה אנסטומוטית | לא | לא | לא | לא | לא | לא | לא | לא | לא | לא | ||
| סטומה מניעתית איליאלית | לא | לא | לא | לא | לא | לא | לא | לא | לא | לא | ||
| דלקות ריאתיות | לא | לא | לא | לא | לא | לא | לא | לא | לא | לא | ||
| דלקות בטן | לא | לא | לא | לא | לא | לא | לא | לא | לא | לא | ||
| הלימפה | 2 | 10 | 5 | 19 | 5 | 29 | 20 | 19 | 8 | 14 | ||
| הקבוצה המרכזית | 0 | 8 | 0 | 9 | 3 | 10 | 10 | 4 | 5 | 1 | ||
| קבוצת ביניים | 1 | 2 | 4 | 4 | 1 | 6 | 6 | 3 | 1 | 10 | ||
| שלב T | 1 | 2 | 2 | 2 | - | 3 | 3 | 3 | 1 | 3 | ||
| שלב N | 0 | 1 | 0 | 0 | - | 2 | 0 | 0 | 0 | 0 | ||
| שולי רווח חיוביים | לא | לא | לא | לא | לא | לא | לא | לא | לא | לא | ||
| תואר מובחן | M | M | M | M | W | M | M | M | M | M | ||
| גודל הגידול (cm) | - | - | 2 | 3.8 | 3 | 4.4 | 4 | 5 | 1.5 | 4.8 | ||
| מיצוי דגימות (R/V) | R | R | R | R | R | V | V | V | R | V | ||
| מיקום הגידול (S/R) | S | R | R | S | S | S | S | S | R | R | ||
טבלה 1: נתונים קליניים-אופתולוגיים של המטופלים. קיצורים: F = נקבה; M = זכר; תואר מובחן: W = מובחן היטב; M = מובחן במידה בינונית; P = מובחן בצורה גרועה; מיצוי דגימה: R = פי הטבעת; V = הנרתיק; מיקום הגידול: S = מעי גס סיגמואיד; R = פי הטבעת.
Discussion
עם השיפור במיומנויות הכירורגיות וההתקדמות בציוד הכירורגי, במיוחד פיתוח מכשירי הדמיה, ניתוח רובוטי נחשב לעתים קרובות לבחירה סבירה עבור הליכים מורכבים,כגון דיסקציה 7 של בלוטות הלימפה הצידיות באגן. ניתוח לפרוסקופי מופחת יציאה הוא הליך מתפתח, המאופיין במספר וגודל חתך מופחתים, מה שהופך את הניתוח לפחות פולשני מאשר ניתוח לפרוסקופי מסורתי8. בשנת 2016, Inaki9 הציע כי כריתת קיבה יכולה להסתיים על ידי ניתוח לפרוסקופי הפחתת נקבוביות. בשל היעדר אפקט ריפוי רדיקלי לטווח ארוך על סרטן הקיבה, יש לבחור בקפידה את ההליך הלפרוסקופי. יש לערוך מחקרים פרוספקטיביים רב-מרכזיים כדי לבסס ניתוח לפרוסקופי להפחתת נקבוביות כפרקטיקה אמיתית מבוססת ראיות, אשר לא רק מטפלת בבעיות קוסמטיות אלא גם יוצרת את האיזון הנכון בין פולשניות מינימלית לריפוי רדיקלי. Takemasa10 ניתח באופן פרוספקטיבי את ההיתכנות של לפרוסקופיה להפחתת נקבוביות בשילוב עם איסוף דגימות transvaginal. מחקרים רטרוספקטיביים ופרוספקטיביים קודמים אישרו כי ניתוח לפרוסקופי להפחתת נקבוביות עם מיומנויות כירורגיות זעיר פולשניות משופרות אפשרי בכריתה רדיקלית של גידולים במערכת העיכול. במחקר הנוכחי, הניתוח הסטטיסטי של 10 מטופלות (טבלה 1) הראה כי מיצוי דגימה טרנס-וגינלית (TVSE) בשילוב עם ניתוח פורט מופחת (RPS) לסרטן המעי הגס היה אפשרי עם פחות כאבים לאחר הניתוח.
בשל המאפיינים האנטומיים הקבועים יחסית של המעי הגס הסיגמואיד ופי הטבעת הגבוה, ניתן לשלב ניתוח רדיקלי לגידולים באתרים אלה עם ניתוח לפרוסקופי להפחתת נקבוביות ואיסוף דגימות פתח טבעי, תוך הימנעות יעילה מחתכים נוספים בבטן. ניתוח לפרוסקופי זעיר פולשני יכול להפחית ביעילות כאב וזיהום לאחר הניתוח, כפי שמוצג בטבלה 1. החולים יכולים להתאושש מהר יותר, ותפקוד מערכת העיכול מתאושש במהירות, ובכך מקצר את השהות בבית החולים. עם זאת, ניתוח לפרוסקופי של מנתח יחיד, שלוש יציאות, עבור מעי גס סיגמואיד או סרטן רקטלי גבוה עם אף קשור להארכת זמן הניתוח וקושי תפעולי של מנתח יחיד. לכן, יש עדיין מחלוקת בפיתוח של טכנולוגיה זו. נכון לעכשיו יש מעט דיווחים זמינים על הליך זה; למרות שסרטונים רלוונטיים זמינים, לא סופק ניתוח נתונים11. כמה מומחים מאמינים כי הוספת אחד או שניים יותר trocars יכול ליצור מתח טוב בעזרת עוזרים, אשר מועיל כדי להשלים את הפעולה מהר יותר, בצורה יעילה יותר, ובטוחה יותר. בהשוואה לניתוח הלפרוסקופי המסורתי, בעל חמש יציאות, זמן הניתוח ואורך החתך קצרים יותר בניתוח לפרוסקופי להפחתת נקבוביות6.
יש עדיין דעות שונות לגבי המבצע הזה. ראשית, הבחירה בגישה הניתוחית תלויה בשאלה האם היא מתמקדת בעדיפות שכבתית או בעדיפות כלי דם, והאם היא מאמצת את הגישה המדיאלית או הצידית או שילוב של שתי גישות אלו. במחקר זה, המנתח השתמש לראשונה בגישה הצידית (השמאלית) כדי להקל על הרחבת החלל האחורי של טולדט כאשר הוא מופעל על ידי אדם אחד, והעדיף את הרעיון הכירורגי בעדיפות שכבתית.
בשל המגבלות של ניתוח יחיד בן שלושה חורים, עדיין לא ברור אם כריתה רדיקלית ודיסקציה של בלוטות הלימפה היו מספיקות. מצאנו כי יישום מרפי שרירים ומלקחיים לפרוסקופיים עם פתח גדול ושימוש מיומן בגזה עשוי להידרש לדיסקציה מוצלחת של בלוטות הלימפה.
מכיוון שהניתוח התאים למעי גס סיגמואיד ולסרטן רקטלי גבוה, עדיין לא ברור אם יש צורך בחיזוק שגרתי ותפרים לאחר אנסטומוזיס. אנו מאמינים כי יש לחזק את כל האנסטומוזות. לכן, אנו מציעים לאמץ מיומנויות אכיפה, כולל הפעלת מראה לפרוסקופית וביצוע חיזוקים מצד ימין לצד שמאל. חיזוק ותפירה לאחר אנסטומוזה הוצעו על ידי מומחים רבים. הקושי בניתוח זה הוא בטיפול ב"קרן" השמאלית ובחיזוק ותפירה אחוריים. העיקרון שלנו היה לתפור לסרוסה או למזנטריה ככל האפשר, ולכן לא היה צורך לתפור על הסרוסה. ניסיון זה עמד במבחן גם בפרקטיקה הקלינית.
העיקרון של אספסיס ללא גידולים היה מוקד המחלוקת כאשר מבצע NOSES קודם. בהתבסס על ניסיוננו, אנו מציעים את הדברים הבאים: (1) הכנה טרום ניתוחית צריכה להספיק כדי להפחית את תוכן המעי השיורי; (2) עדיף להגביר את תדירות השימוש במכשירי חיתוך וסגירה ליניאריים ולהפחית את מספר החשיפות של המעי; (3) אינדיקציות כירורגיות קפדניות, במיוחד עבור חולים עם גידולים גדולים מדי ומסנגיום היפרטרופי, כאשר לקיחת דגימות עלולה להוביל בקלות להשתלת גידול.
המיקום והקיבוע של סדן הסיכות הם הליכים קשים ונקודות שנויות במחלוקת של פעולה זו, שכן שום עוזר לא היה זמין כדי לעזור לתקן את המעי. בנוסף, הניתוחים יכולים בקלות לגרום לזיהום תוך בטני לאחר חתך מעיים פרוקסימלי.
יתר על כן, כאשר סדן הסיכות הונח בחלל הבטן, הנדנדה של הסדן המהדק עלולה הייתה בקלות להוביל לתפר גרוע או לחשיפה חלקית של הסדן המהדק, תוכן חיתוך מוגזם במהלך אנסטומוזה, דימום ואפילו פיסטולה. בתרגול המוקדם, שימוש בשיטת הניקוב ההפוך למיקום המעי יכול היה להוביל לאפשרות שמושב הסדן יחליק לתוך המעי הפרוקסימלי, ולא היה קל לדחוף את מושב הסדן החוצה בפעולה אחת. בנוסף, היה קשה לאדם אחד להפעיל ולתקן את הסדן בעת חיתוך בו זמנית. לאחר סקירת הספרות ולימוד הסרטונים המראים ניתוחים של מומחים אחרים, ביצענו כמה שיפורים על ידי קשירת חוט משי מספר 4 לקצה הראש של הסדן לפני הנחתו בחלל הבטן. בעת תפירת המעי, היה צורך למשוך את החוט מהטרוקאר בקוטר 12 מ"מ ולהרים אותו על ידי העוזר כדי לתקן את מושב הסדן ואת המעי, מה שהועיל לתפירת המעי. יש לבצע תפר ארנק-חוט בעובי מלא סביב סדן הסיכות. בעוד שיטה זו מיושמת לעתים רחוקות בפעולות הקליניות הנוכחיות, היא אינה מסובכת לביצוע וניתן לקדם אותה באופן נרחב בבתי חולים ראשוניים.
לפעולה זו יש גם מגבלות מסוימות. חולים עם השמנת יתר, מזנטריה מוגזמת, בצקת מעיים, גידול גדול ופלישה לגידול חיצוני אינם מתאימים לניתוח זה. יתר על כן, כאמור6, עדיין קיימות בעיות כגון היתכנות ניתוחית, יעילות גידולים, והכשרה וחינוך לניתוח לפרוסקופי להפחתת נקבוביות לגידולים ממאירים. בדומה לכריתת לבלב רובוטית (RPD), נדרשת כריתת הלבלב הקשה ביותר, התוויית עקומת למידה וקביעת כללים מפורטים12. לכן, ביצוע ניתוח לפרוסקופי חד-מנתח, תלת-יציאתי, עם אף דורש הכשרה.
לסיכום, לאחר בחירה נכונה של מטופלים והשלמת למידה ארוכת טווח, מנתחים בעלי מיומנויות לפרוסקופיות עצמאיות מתאימים לביצוע ניתוח זה. סוג זה של ניתוח יכול להפחית את הטראומה ולהשיג אפקט טיפול כירורגי זעיר פולשני יותר. יתר על כן, תיקון הסדן על ידי מתיחה עצמית של חוט משי חיצוני הוא פשוט ומעשי, והוא יכול להתבצע באופן נרחב בבתי חולים ראשוניים.
Disclosures
למחברים אין ניגודי עניינים או יחסים פיננסיים לחשוף.
Acknowledgements
מחקר זה נתמך על ידי תוכנית המחקר והיישום של Key R& Projects Medical and Health Key Technology בגואנגג'ואו, סין (פרויקט מס' 202206010104).
Materials
| Name | Company | Catalog Number | Comments |
| antibacterial polydioxanone | Johnson & Johnson | 8622H,SXPP1A403 | |
| Laparoscopic system | STORZ | 26003BA | |
| Ring stapler | Johnson & Johnson | CDH29A | |
| Straight cut closure | Johnson & Johnson | EC45A | |
| Trocar | Johnson & Johnson | B5LT,B11LT,B12LT |
References
- Wang, X. S. Natural Orifice Specimen Extraction Surgery: Colorectal. , Springer. Berlin. (2018).
- Jiang, Z., Chen, Y., Wang, X. Laparoscopic radical resection of lower rectal cancer through transrectal valgus resection without abdominal incisions. Chinese Journal of Gastrointestinal Surgery. 17 (5), 499-501 (2014).
- Liu, Z., Wang, G., Wang, X. Laparoscopic median radical resection for rectal cancer through the rectum to pull the specimen out of the anus without abdominal incision. Chinese Journal of Colorectal Diseases. 2 (6), 331-332 (2013).
- Omori, T., et al. Transumbilical single-incision laparoscopic distal gastrectomy for early gastric cancer. Surgical Endoscopy. 25 (7), 2400-2404 (2011).
- Song, J. M., et al. Reduced port laparoscopic surgery for colon cancer is safe and feasible in terms of short-term outcomes: comparative study with conventional multiport laparoscopic surgery. Annals of Surgical Treatment and Research. 91 (4), 195-201 (2016).
- Oh, J. R., et al. Clinical outcomes of reduced-port laparoscopic surgery for patients with sigmoid colon cancer: surgery with 1 surgeon and 1 camera operator. Annals of Coloproctology. 34 (6), 292-298 (2018).
- Hu, C., et al. Robot-assisted total mesorectal excision and lateral pelvic lymph node dissection for locally advanced middle-low rectal cancer. Journal of Visualized Experiments. (180), e62919(2022).
- Curcillo, P. G., Podolsky, E. R., King, S. A. The road to reduced port surgery: from single big incisions to single small incisions, and beyond. World Journal of Surgery. 35 (7), 1526-1531 (2011).
- Inaki, N., et al. Reduced port laparoscopic gastrectomy for gastric cancer. Translational Gastroenterology and Hepatology. 1, 38(2016).
- Takahashi, H., et al. Prospective multicenter study of reduced port surgery combined with transvaginal specimen extraction for colorectal cancer resection. Surgery Today. 50 (7), 734-742 (2020).
- Zhou, H., Xu, K., Sun, Q., Wang, Z., Ruan, C. Three-port laparoscopic sigmoidectomy with natural orifice specimen extraction-a video vignette. Colorectal Disease. 22 (11), 1782-1783 (2020).
- Kim, A. C., Rist, R. C., Zureikat, A. H. Technical detail for robot assisted pancreaticoduodenectomy. Journal of Visualized Experiments. (151), e60261(2019).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved