Method Article
مزيج من الربط العالي والانصمام أثناء الجراحة باستخدام بوليدوكانول لعلاج دوالي الخصية
In This Article
Summary
لتقليل معدل تكرار استئصال دوالي الخصية بعد الجراحة ، قمنا بدمج الربط العالي لدوالي الخصية مع الانصمام أثناء الجراحة. قمنا بحقن بوليدوكانول من الوريد المنوي أثناء الجراحة لإصمام فروع الوريد المنوي والأوردة الجانبية. هذه طريقة جراحية بديلة لعلاج دوالي الخصية.
Abstract
دوالي الخصية هي أوردة متوسعة داخل الضفيرة الدموية وهي شائعة نسبيا في عموم السكان الذكور. يحتوي الوريد المنوي على العديد من الفروع في الجزء الكيس الصفن ثم يندمج تدريجيا في 1-2 جذوع بعد المرور عبر الحلقة الأربية الداخلية. مفتاح استئصال دوالي القصيلة الناجح هو ربط جميع الأوردة المنوية مع حماية شرايين الخصية والأوعية اللمفاوية المنوية من التلف. يمكن بسهولة تفويت الأوردة الصغيرة ، بما في ذلك فروع الأوردة المنوية والأوردة الجانبية ، للربط أثناء الربط العالي التقليدي لدوالي الخصية ، والذي تم اقتراحه كسبب رئيسي لتكرار ما بعد الجراحة. على الرغم من أن الجراحة المجهرية تقلل بشكل فعال من خطر فقدان ربط الأوردة المنوية أثناء الجراحة ، إلا أنها تحتوي على العديد من أوجه القصور ، مثل وقت العملية الطويل ومنحنى التعلم الحاد. والأهم من ذلك ، يصعب تنفيذ هذه التقنية في المستشفيات الأولية بسبب الحاجة إلى المعدات المتخصصة. لذلك ، تم إجراء محاولة لتعديل الربط العالي التقليدي الذي يهدف إلى تقليل معدل تكرار ما بعد الجراحة هنا. يجمع البروتوكول هنا بين الربط العالي التقليدي والانصمام أثناء الجراحة لإغلاق فروع الوريد المنوي والأوردة الجانبية. قمنا بسرعة بحقن التصلب الرغوي في الوريد المنوي الداخلي تحت الملاحظة المباشرة بعد فصل الوريد المنوي ثم قمنا بربط جميع الأوردة. يعيق التصلب الرغوي من خلال الدوالي نمو الخلايا البطانية ، ويعزز نمو الجلطة والتليف ، ويشكل في النهاية خطوطا ليفية تملأ الوريد بشكل دائم. أظهرت النتائج تأثيرا أكثر إرضاء على تقليل معدل تكرار ما بعد الجراحة مقارنة بالربط المرتفع التقليدي. نظرا لأن هذا البروتوكول سهل التنفيذ وله نتائج أفضل في تقليل معدل التكرار ، يمكن أن يكون هذا طريقة جراحية بديلة لعلاج دوالي الخصية ، خاصة في المستشفيات الأولية.
Introduction
دوالي الخصية ، التي تبلغ حدوثها حوالي 15٪ -20٪ في عموم السكان الذكور و 35٪ -40٪ بين السكان المصابين بالعقم ، هي أحد الأسباب الرئيسية للعقم1،2،3. بالإضافة إلى ذلك ، يمكن أن تسبب دوالي الخصية الألم وعدم الراحة وانخفاضا في مستويات الأندروجين4. في العقود الأخيرة ، تم تطبيق إجراءات جراحية مختلفة باستمرار لعلاج دوالي الخصية ، بما في ذلك الربط العالي لدوالي الخصية ، واستئصال دوالي الخصية الدقيقة الأربية وتحت اللسان ، وربط الوريد المنوي بالمنظار ، والانصمام التداخلي5. الربط المرتفع خلف الصفاق للوريد المنوي هو الإجراء الجراحي التقليدي المستخدم لعلاج دواليالخصية 6. علاوة على ذلك ، فهو أبسط إجراء جراحي للعلاج الجراحي لدوالي الخصية ويسهل إجراؤه في أي مركز. ومع ذلك ، فإن هذه الطريقة تفتقد بسهولة ربط الأوردة الفرعية ، مما قد يؤدي لاحقا إلى تكرار ما بعد الجراحة. قد يؤدي ربط الوريد المنوي بالمنظار إلى إتلاف أعضاء البطن. علاوة على ذلك ، فإن خطر تلف الشرايين والحاجة إلى المعدات المتخصصة عالية. لقد ثبت أن استئصال دوالي الميكروية ينتج عنه نتائج أفضل من الإجراءات الجراحية الأخرى في تحسين جودة السائل المنوي وتقليل معدل تكرار ما بعد الجراحة. لذلك ، تم اعتبار استئصال دوالي الخصية الدقيقة المعيار الذهبي للعلاجات الجراحية لدوالي الخصية. ومع ذلك ، فإن هذه التقنية لها العديد من أوجه القصور ، مثل وقت التشغيل الطويل ومنحنى التعلم الحاد. والأهم من ذلك ، الحاجة إلى المعدات المتخصصة وصعوبة تنفيذ هذه التقنية في المستشفيات الأولية.
نقدم إجراء جراحيا جديدا لا يقتصر على المعدات ، وبالتالي يمكن تطبيقه في أي مركز. نتوقع أيضا أن يحقق هذا الإجراء تأثيرا أفضل على تقليل معدل تكرار ما بعد الجراحة. بناء على إجراء الربط العالي التقليدي ، قمنا بتطبيق الانصمام أثناء الجراحة في وقت واحد مع الربط العالي. قمنا بحقن عوامل الصمة من الوريد المنوي الداخلي تحت الملاحظة المباشرة أثناء الجراحة لإصمام فروع الوريد المنوي ، بهدف تغطية احتمالية فقدان الربط. قد يؤدي الإجراء إلى سد الأوردة بشكل كامل قدر الإمكان ويقلل من معدل تكرار ما بعد الجراحة. نظرا لأن الإجراء مشتق من الربط العالي التقليدي للوريد المنوي ، فلا يوجد حد للمعدات ، ومن السهل إجراؤه من قبل أي جراح ويمكن إجراؤه في معظم المراكز.
الربط العالي جنبا إلى جنب مع الانصمام أثناء الجراحة (HLIE) له منحنى تعليمي قصير ويمكن أن يؤدي إلى انسداد كامل للوريد المنوي. بعد مراجعتها واعتمادها من قبل المستشفى التابع الأول ، جامعة صن يات صن ، في 10 يناير 2013 ، بدأنا في تطبيق HLIE وتقييم نتائجه مقارنة بالربط العالي التقليدي.
Protocol
تمت مراجعة جميع الإجراءات في البروتوكول التالي والموافقة عليها من قبل المستشفى الأول التابع ، جامعة صن يات صن.
1. إعداد المريض
- تطبيق معايير التضمين التالية: الجنس الذكري؛ دوالي الخصية أثناء الفحص البدني والتصوير بالموجات فوق الصوتية ؛ العقم أو السائل المنوي غير الطبيعي أو الألم غير المخفف من الأدوية.
- تطبيق معايير الاستبعاد التالية: الأسباب الأخرى المعروفة للعقم عند الذكور ، مثل خصية الخصية ، والسرطان ، وكيس الصفن وجراحة الجهاز التناسلي ، وقصور الغدد التناسلية ، وفقد النطاف.
- إجراء الخصية والحبل المنوي وفحص الموجات فوق الصوتية لتحديد تصنيف دوالي الخصية. ضع المريض في وضع الوقوف وتأكد مما إذا كان هناك ضفيرة وريدية متوسعة ومتكتلة على جلد كيس الصفن.
- افحص الحبل المنوي للمريض للتأكد مما إذا كانت الأوردة المنوية تتمدد أثناء التنفس التلقائي وحركات فالسالفا (بعد الاستنشاق العميق ، أغلق المزمار بإحكام ، ثم قم بالزفير بقوة لزيادة ضغط البطن). إجراء فحص بالموجات فوق الصوتية لتقييم قطر الوريد المنوي.
- إبلاغ المريض بفوائد ومخاطر الجراحة ، بما في ذلك النزيف المفرط ونقل الدم وضمور الخصية والتكرار ووذمة كيس الصفن والقيلة المائية والعدوى بعد الجراحة ، ثم الحصول على موافقة كتابية.
- إجراء الجراحة تحت التخدير فوق الجافية أو التخدير العام مع وضع المريض في وضع ضعيف.
2. تحضير ما قبل HLIE
- مراقبة العلامات الحيوية للمريض بعناية من قبل طبيب التخدير أثناء الجراحة.
- تعقيم جلد الفخذ والعجان والبطن 2x باستخدام اليودوفور. قم بعمل شق طولي بطول 2-3 سم تقريبا باستخدام مشرط. قم بإنشاء الشق بالتقنية القياسية: 2 سم فوق الحلقة الأربية الداخلية.
3. ارتفاع الربط والانصمام أثناء الجراحة (HLIE)
- بعد شق الأنسجة تحت الجلد ، قم بقطع الشلل الدماغي في البطن الخارجية المائلة حوالي 3 سم ، وافصل بصراحة العضلات واللفافة المستعرضة أدناه لفضح الصفاق والأنسجة الدهنية خلف الصفاق.
- استخدم ضام لسحب العضلات والصفاق جانبا للحصول على رؤية واضحة. يقع الحبل المنوي خلف الصفاق مباشرة ، بين الصفاق والأنسجة الدهنية خلف الصفاق. استخدم ضام لسحب الأنسجة الدهنية جانبا وابحث عن الحبل المنوي المجاور للبريتونيوم ، ثم افصل الحبل المنوي بشكل صريح عن النسيج الضام المحيط بالملقط.
- أمسك كيس الصفن المماثل باليد واسحب الخصية لتأكيد الوريد المنوي. اضغط على الخصية لتعزيز التصريف الوريدي ، والذي سيكون مفيدا للانصمام أثناء الجراحة باستخدام بوليدوكانول. قطع اللفافة المنوية بالمقص لفضح الوريد المنوي ، ثم افصل الوريد المنوي بصراحة باستخدام الملقط.
ملاحظة: أثناء التشريح الجراحي للوريد المنوي ، يجب تجنب أي إصابة في الشرايين والأوعية اللمفاوية المصاحبة. - تحضير عامل تصلب الأوعية الدموية للانصمام: استخدم حقنتين معقتين سعة 10 مل لخلط 5 مل من بوليدوكانول و 5 مل من الهواء. افعل ذلك حتى يتم الحصول على خليط صلبي رغوة بوليدوكانول سعة 10 مل ؛ استخدم هذا للانصمام.
- قم بعمل شق طولي بطول 0.2-0.3 سم تقريبا بمشرط على الوريد المنوي. أدخل إبرة حقنة معقمة مقاس 0.8 سم في الوريد المنوي.
- حقن خليط صلبة رغوة بوليدوكانول سعة 10 مل بسرعة في الجزء البعيد من الوريد المنوي من خلال الإبرة.
- قم بإزالة الإبرة ، وقم بربط الوريد المنوي مرتين بخط خياطة غير قابل للامتصاص 3-0 في مواقع قريبة من 0.5 سم تقريبا وبعيدة عن شق الوريد.
- أخيرا ، تحقق مما إذا كان هناك أي نزيف في أي وقت ، بما في ذلك الحبل المنوي والأنسجة الدهنية خلف الصفاق والعضلات. إذا كانت الإجابة بنعم ، فأوقف النزيف باستخدام قطب التخثير الكهربائي بعناية. خياطة شق البطن بمادة خياطة قابلة للامتصاص 3-0.
4. إدارة ما بعد الجراحة
- قم بتوثيق المعلمات أثناء الجراحة وبعدها بعناية ، بما في ذلك أقطار الوريد المنوي وفقا لنتائج الفحص بالموجات فوق الصوتية ، ووقت العملية (من بداية الشق إلى نهاية الخياطة) ، وفقدان الدم (محسوبا عن طريق الصرف الفراغي).
- قم بمتابعة المريض بعد الجراحة في شهر واحد و 3 أشهر و 6 أشهر و 1 سنة. إجراء فحوصات الخصية والموجات فوق الصوتية ، ودرجات الألم (مقياس التناظرية البصرية (VAS) درجة الألم لتقييم آلام مرضى دوالي الخصية قبل وبعد الجراحة ؛ الشكل 1) ، تحليل السائل المنوي ، وما إذا كان المرضى قد حققوا التشريب أو عانوا من وذمة كيس الصفن أو تكرار دوالي الخصية أو ضمور الخصية.
- تقييم تأثير العلاج ، بما في ذلك معلمات السائل المنوي ودرجة الألم ، ومعدل التكرار ، واحتمالية حدوث مضاعفات HLIE ، وإجراء التحليل الإحصائي باستخدام برنامج SPSS ، مع الأخذ في الاعتبار p < 0.05 كدلالة إحصائية.
النتائج
تم إجراء HLIE (الشكل 2) على 53 مريضا ، وتم إجراء HL التقليدي على 81 مريضا من 2013 إلى 2019. كان متوسط أعمار المجموعتين 31.29 سنة (تتراوح من 15 إلى 65) و 29 عاما (تتراوح من 15 إلى 64) ، على التوالي. تم علاج ما مجموعه 79.1٪ (ن = 106) من المرضى من دوالي الخصية اليسرى في هذه العينة. الدرجات السريرية الأكثر شيوعا هي الدرجة الثانية والدرجة الثالثة (الدرجة الثانية: لا يمكن رؤية العناقيد الوريدية على سطح كيس الصفن ، لكن الوريد المنوي الدوالي عن طريق الجس. الدرجة الثالثة: يمكن رؤية العناقيد الوريدية على سطح كيس الصفن. الجدول 1).
يتم تقديم بيانات من 9 مرضى هنا. كان هناك مريضان في مجموعة HLIE و 7 مرضى في مجموعة HL يعانون من تكرار سريري أثناء المتابعة. كان لدى المرضى الذين عولجوا ب HLIE معدل تكرار بعد الجراحة 3.77٪ وحدوث وذمة كيس الصفن بنسبة 18.87٪. كان معدل تكرار وحدوث وذمة كيس الصفن في المرضى الذين عولجوا ب HL 8.64٪ و 7.41٪ على التوالي. كان معدل تكرار HLIE أقل من معدل HL. ومع ذلك، لم نجد فرقا معتدا به في معدل التكرار بين المجموعتين، والذي قد يكون مرتبطا بحجم العينة. كانت معدلات النجاح الإجمالية لمسكن الألم 82.35٪ في مجموعة HLIE و 68.75٪ في مجموعة HL ، مع متوسط متابعة قدره 18 شهرا. تحسنت معظم أعراض الألم لدى المرضى بشكل ملحوظ بعد العملية ، مما أظهر أن HLIE كان له تأثير مرض على تخفيف آلام دوالي الخصية. خضع ما مجموعه 53 مريضا لإجراء HLIE ، ولم يكن لدى أي من المرضى مجموعات وريدية على سطح كيس الصفن أثناء الفحص البدني بعد شهر واحد من الجراحة (الشكل 3). كانت المضاعفات الوحيدة هي وذمة كيس الصفن ، والتي حلت تلقائيا في غضون شهر واحد بعد الجراحة. لم تحدث أي مضاعفات خطيرة أخرى ، مثل ضمور الخصية ، أثناء المتابعة.
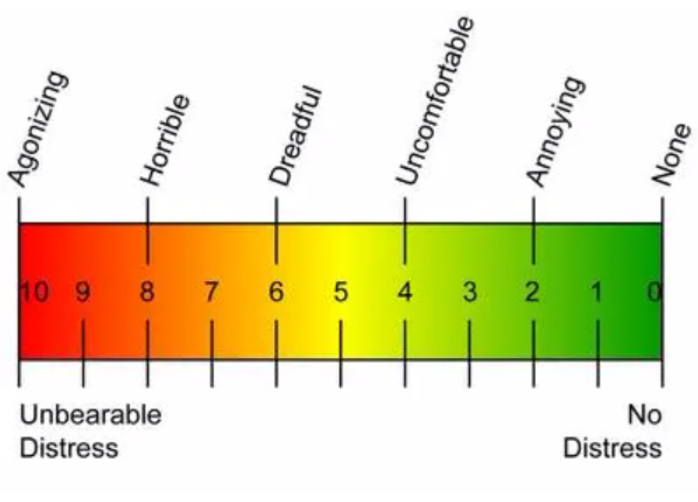
الشكل 1: درجة VAS. تستخدم درجة الألم على المقياس التناظري البصري (VAS) لتقييم آلام مرضى دوالي الخصية قبل الجراحة وبعدها. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 2: بروتوكول HLIE. (أ) شق الأنسجة تحت الجلد. (ب) حدد موقع الوريد المنوي وأدخل إبرة حقنة. (ج) استخدم حقنتين لخلط بوليدوكانول والهواء. (د) حقن خليط صلب رغوة بوليدوكانول بسرعة في الوريد المنوي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
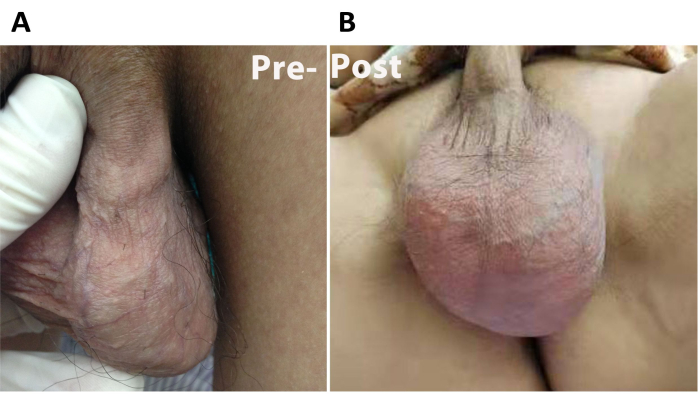
الشكل 3: صور كيس الصفن للمريض قبل العملية وبعدها. (أ) كيس الصفن للمريض قبل العملية ، يمكن رؤية العناقيد الوريدية على سطح كيس الصفن. (ب) كيس الصفن للمريض بعد شهر واحد من العملية. اختفاء الكتل الوريدية على سطح كيس الصفن. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| المرضي | مجموعة HLIE (ن = 53) | مجموعة HL (ن = 81) | P |
| العمر (السنة) | 31.29±10.05 | 29±8.499 | 0.0937 |
| تكرار | 2/53(3.77%) | 7/81(8.64%) | 0.4822 |
| مسكنات الآلام | 28/34(82.35%) | 33/48(68.75%) | 0.2043 |
| وذمة كيس الصفن | 10/53(18.87%) | 6/81(7.41%) | 0.0579 |
الجدول 1: مقارنة النتائج بين المجموعات. كان هناك مريضان في مجموعة HLIE و 7 في مجموعة HL يعانون من تكرار كبير سريريا أثناء المتابعة. تظهر هنا نتائج اختبارات ما قبل الجراحة وبعدها.
Discussion
يقدم هذا البروتوكول طريقة جراحية جديدة لدوالي الخصية تجمع بين الربط العالي التقليدي والانصمام أثناء الجراحة لإغلاق فروع الوريد المنوي الداخلية بشكل كاف. نتوقع تقليل احتمالية فقدان ربط الفروع الصغيرة لتقليل معدل تكرار ما بعد الجراحة بهذه الطريقة. تظهر نتائج المتابعة أن هذه الطريقة يمكن أن تقلل من معدل تكرار ما بعد الجراحة وتحسن مظهر كيس الصفن المغطى بالدوالي على المدى القصير. ويرد وصف للإجراءات المحددة على النحو التالي. تم وضع المريض في وضع ضعيف. تم إجراء شق جلدي على ارتفاع 2-3 سم تقريبا فوق الحلقة الأربية الداخلية. بعد شق الأنسجة تحت الجلد ، تم قطع الشلل الدماغي الخارجي المائل ، وتم فصل العضلات بتشريح حاد ، وتم قطع اللفافة المستعرضة أسفل هذه المنطقة. ثم تم سحب العضلات والصفاق جانبا بواسطة ضام لتحديد موقع الوريد المنوي. بعد فصل الوريد المنوي ، تم إدخال إبرة حقنة معقمة بطول 0.8 سم حوالي 1.5-2.0 سم في الوريد المنوي. تم استخدام حقنتين معقتين سعة 10 مل لخلط 5 مل من بوليدوكانول و 5 مل من الهواء. تم حقن خليط صلبي رغوة بوليدوكانول سعة 10 مل بسرعة في الجزء السفلي من الوريد المنوي من خلال الإبرة التي تم إدخالها في الوريد المنوي. بعد ذلك ، تم ربط المواقع القريبة والبعيدة من شق الوريد بحوالي 0.5 سم مرتين. بعد إيقاف النزيف بعناية ، تم خياطة شق البطن. في بروتوكولنا ، تكون الخطوات الأولية مماثلة تقريبا لتلك الخاصة بالربط العالي التقليدي. الفرق هو أننا نقوم بحقن عامل تصلب الأوعية الدموية في الوريد المنوي الداخلي أثناء العملية لإصمام فروع الوريد المنوي الداخلي والأوردة الجانبية ، والتي قد تكون مفقودة أثناء الجراحة وتسبب تكرار ما بعد الجراحة. بعد التحسين ، تكون الخطوات الإجمالية بسيطة نسبيا وفعالة وسهلة النشر. والأهم من ذلك ، لا توجد قيود على هذه التقنية طالما يمكن إجراء استئصال دوالي القصيرة.
منذ أن أفاد Tulloch et al.7 أن ربط الوريد المنوي يمكن أن يحسن جودة السائل المنوي للمرضى الذين يعانون من دوالي الخصية في عام 1955 ، فقد تم تطبيق العديد من الأساليب والتقنيات لعلاج دوالي الخصية. تشمل الإجراءات الجراحية الرئيسية الحالية لدوالي الخصية جراحة بالومو ، والجراحة بالمنظار ، والانصمام التداخلي (الأمامي والرجعي) ، والجراحة المجهرية5،8،9. مفتاح الجراحة الناجحة هو ربط جميع الأوردة المنوية مع حماية شرايين الخصية والأوعية اللمفاوية المنوية والأسهر من التلف.
نظرا لدقتها العالية وتسهيل الحفاظ على الأوعية اللمفاوية والشرايين10 ، تقلل الجراحة المجهرية بشكل فعال من تلف الشرايين واللمفاوية مع تقليل خطر فقدان ربط الوريد المنوي أثناء الجراحة. في السنوات الأخيرة ، أظهرت العديد من الدراسات السريرية ، بالإضافة إلى المراجعات المنهجية والتحليلات التلوية ، أن استئصال دوالي القصية الدقيقة أنتج نتائج أفضل من الربط خلف الصفاق العالي لتحسين جودة السائل المنوي ، وزيادة معدلات الحمل الطبيعي ، وتقليل المضاعفات ومعدلات تكرار دوالي الخصية11 ، 12 ، 13 ، 14 . ومع ذلك ، فإن تقنيات الجراحة المجهرية لها العديد من أوجه القصور ، مثل وقت العملية الطويل ومنحنى التعلم الحاد15. والأهم من ذلك ، أن الحاجة إلى المعدات عالية للغاية ، وبالتالي يصعب تنفيذ هذه التقنية في المستشفيات الأولية. يتم إجراء ربط الوريد المنوي بالمنظار في تجويف البطن ، مما يخاطر بإتلاف أعضاء البطن. علاوة على ذلك ، فإن الإجراء مكلف ، ومنحنى التعلم طويل ، وخطر تلف الشرايين مرتفع16 ، 17.
مع تطور الأشعة التداخلية ، أصبح انصمام الوريد المنوي الداخلي بالانسداد أو حقن التصلب المصلب أو التصلب الرغوي أحد الأساليب البديلة المستخدمة لعلاج دوالي الخصية. بالإضافة إلى ذلك ، تسبب هذه الطرق أضرارا طفيفة ، ويكون التعافي بعد الجراحة سريعا. أفادت العديد من الدراسات أن انصمام دوالي الخصية له آثار مفيدة على تحسين جودة السائل المنوي ، وزيادة معدل الحمل ، وتخفيف الألم18،19،20،21. ومع ذلك ، فإن الانصمام باستخدام مسمار لولبي من النيكل والتيتانيوم ينتج عنه خطر حدوث مضاعفات خطيرة ناتجة عن الصمة. أثناء الانصمام باستخدام التصلب أو التصلب الرغوي ، لأن اتجاه حقن الدواء عكس تدفق الدم وضغط حقن الدواء منخفض ، لا يمكن للأدوية أن تضغط تماما على الدورة الدموية الجانبية والفروع الوريدية. بالإضافة إلى ذلك ، يجب إجراء هذه العملية تحت إشراف الأشعة السينية ، وتتطلب تقنيات صعبة ، ويمكن أن تسبب إصابة إشعاعية للمريض. لذلك ، فإن تطبيق هذا النهج الجراحي محدود.
معدل تكرار الربط العالي للوريد المنوي أو الانصمام أعلى بكثير من معدل الجراحة المجهرية. مارسمان وآخرون يطلق عليهم دوالي الخصية مصحوبة بأوردة جانبية تغذى بشكل شاذ على دوالي الخصية (AFVs). اقترح بعض الباحثين أن AFVs هي سبب رئيسي لتكرار دوالي الخصية22،23،24. نظرا لأن الأوردة الجانبية متصلة بالوريد المنوي ، فمن الممكن إعادة بناء الوريد الجانبي إذا لم يكن مربطا. إذا كان الدم المتدفق العكسي يتدفق إلى وريد الخصية من الفروع الجانبية للحبل المنوي ، فقد يؤدي ذلك إلى تكرار دوالي الخصية. خلال تصوير الأوردة الثاني ، وجد Fenelv et al.23 أن الأوردة الجانبية للمرضى المتكررين الذين لم يتم تسديدهم أو ربطهم مطلقا كانت مسدودة بشكل غير كامل.
لذلك ، حاولنا علاج دوالي الخصية باستخدام تقنية جراحية جديدة ، وهي الربط العالي للوريد المنوي جنبا إلى جنب مع الانصمام أثناء الجراحة باستخدام مصلب رغوي. تم استخدام حقن عالي الضغط من التصلب الرغوي لإصمام الرامي الكوميونيكان في الوريد المنوي والأوردة الجانبية التي ربما تفوتها أثناء الربط. قد يؤدي حقن التصلب أو التصلب الرغوي من خلال الدوالي إلى إتلاف الخلايا البطانية في الجدار الوريدي25 ، 26 ، وتعزيز نمو الجلطة ، والأنسجة الحبيبية ، والتليف في الوريد المنهار ، وفي النهاية تشكيل خطوط ليفية تسد التجويف الوريدي بشكل دائم ، وبالتالي تحقيق الغرض العلاجي عن طريق انهيار الدوالي. بعد فصل الوريد المنوي أثناء الجراحة ، قمنا بسرعة بحقن التصلب الرغوي في الأوردة ذات الضغط العالي تحت الملاحظة المباشرة. يمكن لهذا النهج أن يقضي بشكل فعال على رامي كومونيكانس للأوردة المنوية والجانبية ، وبالتالي تقليل معدل التكرار. حاولنا تحقيق تأثير مشابه للجراحة المجهرية في تحسين جودة السائل المنوي وتقليل معدل تكرار دوالي الخصية بعد الجراحة مع تجنب بعض أوجه القصور في الجراحة المجهرية ، مثل وقت العملية الطويل ، ومنحنى التعلم الحاد ، وتقليل الصمة. بالإضافة إلى ذلك ، نتوقع تعديل إجراء استئصال دوالي الدماغ بغرض جعله أكثر كفاءة وأسهل في إجراؤه في المستشفيات الأولية.
معدل تكرار وحدوث وذمة كيس الصفن المبلغ عنها حاليا بعد جراحة الربط العالي هو 7.3٪ -34.9٪ و 6.4٪ -10.0٪ على التوالي27،28 ، ومعدل تكرار وحدوث وذمة كيس الصفن بعد الجراحة المجهرية هو 0٪ -3.6٪ و 0٪ -2٪ على التوالي14،28،29،30. قارن Cayan et al. معدل تكرار وحدوث وذمة كيس الصفن ل 232 مريضا عولجوا بربط عالي مع 236 مريضا عولجوا بالجراحة المجهرية. أظهرت نتائجهم أن المرضى الذين عولجوا بربط مرتفع لديهم معدل تكرار بعد الجراحة بنسبة 15.15٪ وحدوث وذمة كيس الصفن بنسبة 9.09٪. كان لدى المرضى الذين عولجوا بالجراحة المجهرية معدل تكرار ما بعد الجراحة 2.11٪ وحدوث وذمة كيس الصفن بنسبة 0.69٪ ، والتي كانت أقل بكثير من تلك الموجودة في المرضى الذين عولجوا بربط عالي14. في دراسة أجراها غانم وآخرون 15 من 109 مرضى عولجوا بربط مرتفع ، كان ثمانية منهم يعانون من تكرار دوالي الخصية ، وسبعة عانوا من وذمة كيس الصفن. من بين 304 مرضى عولجوا بالجراحة المجهرية ، لم يكن لدى أي منهم تكرار دوالي الخصية ، وخمسة عانوا من وذمة كيس الصفن. لذلك ، كان معدل تكرار وحدوث وذمة كيس الصفن بعد الجراحة أقل بشكل ملحوظ بين المرضى الذين عولجوا بالجراحة المجهرية مقارنة بأولئك الذين عولجوا بربط مرتفع. فيما يتعلق بالانصمام ، أظهرت الدراسة أن معدل تكرار ما بعد الجراحة كان 2-24٪ 15،27،31،32،33،34. أظهر التحليل التلوي أن معدلات التكرار بين المرضى الذين عولجوا بالانصمام والربط العالي كانت 12.7٪ و 14.97٪ على التوالي. من عام 2013 إلى عام 2019 ، تابعنا 53 مريضا عولجوا ب HLIE و 81 مريضا عولجوا ب HL. أظهرت النتائج أن المرضى الذين عولجوا ب HLIE لديهم معدل تكرار بعد الجراحة بنسبة 3.77٪ وحدوث وذمة كيس الصفن بنسبة 18.87٪. كان معدل تكرار وحدوث وذمة كيس الصفن في المرضى الذين عولجوا ب HL 8.64٪ و 7.41٪ على التوالي. كان معدل تكرار HLIE على ما يبدو أقل من معدل تكرار HL. ومع ذلك ، لم نجد فرقا كبيرا بين المجموعتين ، والذي قد يكون مرتبطا بحجم العينة. قد يكون ل HLIE مزايا على HL من حيث تقليل معدل تكرار ما بعد الجراحة.
بسبب الربط الجراحي للأوردة المنوية ، لم تتم إزالة الدوالي ، وتطلب الأمر وقتا طويلا نسبيا للانهيار واستعادة المظهر الطبيعي لكيس الصفن. لذلك ، لم تحسن الجراحة مظهر كيس الصفن ، الذي كان مغطى بالدوالي على المدى القصير. يستغرق الأمر أسابيع أو حتى شهورا لاستعادة المظهر الطبيعي لكيس الصفن ، مما سيجلب بعض العبء النفسي على المرضى. من الممكن تحسين مظهر كيس الصفن عن طريق حقن الصلبة الرغوية ، والتي قد تلتصق بالأوردة المنوية وتغلقها على المدى القصير. في الشهر الأول بعد الجراحة ، لم يظهر أي من المرضى البالغ عددهم 53 مريضا دوالي الخصية على سطح كيس الصفن أثناء الفحص البدني ، مما يشير إلى أن هذه الطريقة الجراحية نجحت في تحسين مظهر كيس الصفن. ومع ذلك ، كان معدل حدوث وذمة كيس الصفن بعد الجراحة أعلى من المعدل المبلغ عنه للمرضى الذين عولجوا بارتفاع الربط أو الجراحة المجهرية أو الانصمام. أظهر ما مجموعه 10 مرضى وذمة كيس الصفن بعد HLIE ، ولكن يمكن أن تختفي الوذمة تلقائيا في غضون شهر واحد بعد الجراحة. أثناء الفصل الجراحي للوريد المنوي ، تجنبنا إصابة الشرايين والأوعية اللمفاوية المصاحبة. لذلك ، قد يكون هذا مرتبطا بجرعة التصلب الرغوي المحقون ، أو الاضطرابات الوريدية الموضعية قصيرة المدى الناجمة عن انصمام رامي كوميونيكان والدورة الدموية الجانبية. أوصى اجتماع الإجماع الأوروبي الثاني بشأن العلاج بالتصليب الرغوي بأن تكون الجرعة الآمنة من التصلب الرغوي 6-8 مل35. أثناء الجراحة ، قمنا بخلط 5 مل من بوليدوكانول و 5 مل من الهواء بالتساوي للحصول على حجم نهائي يبلغ 10 مل من مادة التصلب الرغوية. ثم أدخلناه بسرعة في الجزء السفلي من الوريد المنوي. مع الضغط الكافي ، دخل الصلبة الرغوية إلى كومونيكانس الرامي الوريدي السفلي وفروع الأوردة الصغيرة. ومع ذلك ، نظرا لأن كومونيكانس الرامي الوريدي كان مستنميا بالكامل ، فقد تم إعاقة العودة الوريدية على المدى القصير ، مما أدى إلى ارتفاع معدل الإصابة بالوذمة. يتحقق هذا أيضا من المنظور القائل بأن انسداد الأوردة المنوية الناتجة عن الإجراء الجراحي كاف.
نقدم هذا البروتوكول لتعديل استئصال دوالي الخصية التقليدي من خلال الجمع بين الربط العالي التقليدي والانصمام أثناء الجراحة ، بهدف سد فروع الوريد المنوي والأوردة الجانبية ، والتي قد تكون سببا رئيسيا لتكرار دوالي الخصية في حالة فقدان الربط. أظهرت النتائج تأثيرا مرضيا على تقليل معدل تكرار ما بعد الجراحة وتحسين مظهر كيس الصفن المغطى بالدوالي. على الرغم من أن حدوث الوذمة بعد الجراحة أعلى ، إلا أن الوذمة يمكن أن تختفي تلقائيا في غضون شهر واحد بعد الجراحة. بالإضافة إلى ذلك ، فإن هذا الإجراء بسيط ويمكن إجراؤه بسهولة في أي مركز طالما يمكن إجراء ربط عالي. نتوقع أن تصبح طريقة جراحية بديلة لعلاج دوالي الخصية ، خاصة في المستشفيات الأولية.
Disclosures
لا توجد مصالح مالية متنافسة.
Acknowledgements
يتم تمويل هذا العمل من قبل برنامج قوانغتشو للعلوم والتكنولوجيا - البحوث الأساسية والتطبيقية (المنحة رقم 2023A04J2180).
Materials
| Name | Company | Catalog Number | Comments |
| 3-0 absorbable suture material | Johnson & Johnson-Ethicon | 20203021529 | |
| 3-0 non-absorbable suture line | Johnson & Johnson | 20202020196 | |
| electrocoagulation electrotome | Shinva | 20183010484 | |
| forceps | Shinva | 20140168 | |
| iodophor | ADF Hi-tec Disinfectants Co., Ltd. | 2019029215 | |
| polidocanol | Shanxi Tianyu Pharmaceutical Co., Ltd. | H20080445 | |
| retractor | Shinva | 20150218 | |
| syringes | Medicom | 20153140848 |
References
- Sasson, D. C., Kashanian, J. A. Varicoceles. JAMA. 323 (21), 2210(2020).
- Templeton, A. Varicocele and infertility. Lancet. 361 (9372), 1838-1839 (2003).
- Kang, C., Punjani, N., Lee, R. K., Li, P. S., Goldstein, M. Effect of varicoceles on spermatogenesis. Semin Cell Dev Biol. 121, 114-124 (2022).
- Alkaram, A., McCullough, A. Varicocele and its effect on testosterone: implications for the adolescent. Transl Androl Urol. 3 (4), 413-417 (2014).
- Johnson, D., Sandlow, J. Treatment of varicoceles: techniques and outcomes. Fertil Steril. 108 (3), 378-384 (2017).
- Cho, C. L., Esteves, S. C., Agarwal, A. Indications and outcomes of varicocele repair. Panminerva Med. 61 (2), 152-163 (2019).
- Tulloch, W. S. Varicocele in subfertility; results of treatment. Br Med J. 2 (4935), 356-358 (1955).
- Heaton, J. P. Varicocelectomy, evidence-based medicine and fallibility. Eur Urol. 49 (2), 217-219 (2006).
- Black, J., Beck, R. O., Hickey, N. C., Windsor, C. W. Laparoscopic surgery in the treatment of varicocele. Lancet. 338 (8763), 383(1991).
- Saylam, B., Cayan, S., Akbay, E. Effect of microsurgical varicocele repair on sexual functions and testosterone in hypogonadal infertile men with varicocele. Aging Male. 23 (5), 1366-1373 (2020).
- Ding, H., et al. Open non-microsurgical, laparoscopic or open microsurgical varicocelectomy for male infertility: a meta-analysis of randomized controlled trials. BJU Int. 110 (10), 1536-1542 (2012).
- Cayan, S., Shavakhabov, S., Kadioglu, A. Treatment of palpable varicocele in infertile men: a meta-analysis to define the best technique. J Androl. 30 (1), 33-40 (2009).
- Al-Said, S., et al. Varicocelectomy for male infertility: a comparative study of open, laparoscopic and microsurgical approaches. J Urol. 180 (1), 266-270 (2008).
- Cayan, S., Kadioglu, T. C., Tefekli, A., Kadioglu, A., Tellaloglu, S. Comparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele. Urology. 55 (5), 750-754 (2000).
- Ghanem, H., Anis, T., El-Nashar, A., Shamloul, R. Subinguinal microvaricocelectomy versus retroperitoneal varicocelectomy: comparative study of complications and surgical outcome. Urology. 64 (5), 1005-1009 (2004).
- May, M., et al. Laparoscopic surgery versus antegrade scrotal sclerotherapy: Retrospective comparison of two different approaches for varicocele treatment. Eur Urol. 49 (2), 384-387 (2006).
- Nyirady, P., et al. Evaluation of 100 laparoscopic varicocele operations with preservation of testicular artery and ligation of collateral vein in children and adolescents. Eur Urol. 42 (6), 594-597 (2002).
- Prasivoravong, J., et al. Beneficial effects of varicocele embolization on semen parameters. Basic Clin Androl. 24, 9(2014).
- Di Bisceglie, C., et al. Follow-up of varicocele treated with percutaneous retrograde sclerotherapy: technical, clinical and seminal aspects. J Endocrinol Invest. 26 (11), 1059-1064 (2003).
- Storm, D. W., Hogan, M. J., Jayanthi, V. R. Initial experience with percutaneous selective embolization: A truly minimally invasive treatment of the adolescent varicocele with no risk of hydrocele development. J Pediatr Urol. 6 (6), 567-571 (2010).
- Bechara, C. F., et al. Percutaneous treatment of varicocele with microcoil embolization: comparison of treatment outcome with laparoscopic varicocelectomy. Vascular. 17 (Suppl 3), S129-S136 (2009).
- Bigot, J. M., et al. Anastomoses between the spermatic and visceral veins: a retrospective study of 500 consecutive patients. Abdom Imaging. 22 (2), 226-232 (1997).
- Feneley, M. R., Pal, M. K., Nockler, I. B., Hendry, W. F. Retrograde embolization and causes of failure in the primary treatment of varicocele. Br J Urol. 80 (4), 642-646 (1997).
- Rooney, M. S., Gray, R. R. Varicocele embolization through competent internal spermatic veins. Can Assoc Radiol J. 43 (6), 431-435 (1992).
- Orsini, C., Brotto, M. Immediate pathologic effects on the vein wall of foam sclerotherapy. Dermatol Surg. 33 (10), 1250-1254 (2007).
- Ikponmwosa, A., Abbott, C., Graham, A., Homer-Vanniasinkam, S., Gough, M. J. The impact of different concentrations of sodium tetradecyl sulphate and initial balloon denudation on endothelial cell loss and tunica media injury in a model of foam sclerotherapy. Eur J Vasc Endovasc Surg. 39 (3), 366-371 (2010).
- Yavetz, H., et al. Efficacy of varicocele embolization versus ligation of the left internal spermatic vein for improvement of sperm quality. Int J Androl. 15 (4), 338-344 (1992).
- Watanabe, M., et al. Minimal invasiveness and effectivity of subinguinal microscopic varicocelectomy: a comparative study with retroperitoneal high and laparoscopic approaches. Int J Urol. 12 (10), 892-898 (2005).
- Orhan, I., et al. Comparison of two different microsurgical methods in the treatment of varicocele. Arch Androl. 51 (3), 213-220 (2005).
- Ito, H., Kotake, T., Hamano, M., Yanagi, S. Results obtained from microsurgical therapy of varicocele. Urol Int. 51 (4), 225-227 (1993).
- Ferguson, J. M., Gillespie, I. N., Chalmers, N., Elton, R. A., Hargreave, T. B. Percutaneous varicocele embolization in the treatment of infertility. Br J Radiol. 68 (811), 700-703 (1995).
- Peterson, A. C., Lance, R. S., Ruiz, H. E. Outcomes of varicocele ligation done for pain. J Urol. 159 (5), 1565-1567 (1998).
- Biggers, R. D., Soderdahl, D. W. The painful varicocele. Mil Med. 146 (6), 440-441 (1981).
- Nabi, G., Asterlings, S., Greene, D. R., Marsh, R. L. Percutaneous embolization of varicoceles: outcomes and correlation of semen improvement with pregnancy. Urology. 63, 359-363 (2004).
- Breu, F. X., Guggenbichler, S., Wollmann, J. C. 2nd European consensus meeting on foam sclerotherapy 2006, Tegernsee, Germany. Vasa. 37 (Suppl 71), 1-29 (2008).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved
We use cookies to enhance your experience on our website.
By continuing to use our website or clicking “Continue”, you are agreeing to accept our cookies.