Method Article
Otimizando técnicas de fotoneuromodulação para avaliar o papel dos diodos emissores de luz verde no controle da dor
* Estes autores contribuíram igualmente
Neste Artigo
Resumo
Desenvolvimentos recentes na pesquisa da dor destacam o potencial da fotoneuromodulação usando diodos emissores de luz verde (GLED) como tratamento não farmacológico. O GLED modula as vias da dor, oferecendo alívio eficaz da dor. Este artigo tem como objetivo padronizar e refinar os protocolos de exposição ao GLED, melhorando a consistência entre os estudos e avançando na aplicação clínica dessa terapia.
Resumo
Apesar de extensas pesquisas e da identificação de vários alvos analgésicos, a gama de tratamentos farmacológicos disponíveis para a dor permanece limitada. No entanto, uma possível mudança de paradigma poderia introduzir uma nova onda de tratamentos não farmacológicos para a dor com notável segurança, eficácia e tolerabilidade. Uma área promissora de investigação é a fotoneuromodulação usando diodos emissores de luz verde (GLED, 525 nm), que mostraram potencial no alívio da dor em condições agudas e crônicas, levando a vários estudos pré-clínicos e clínicos explorando a eficácia dessa terapia. Esses projetos de pesquisa demonstraram como a exposição ao GLED aumenta a atividade do sistema opióide endógeno no cérebro e na medula espinhal após a ativação do cone M na retina. Os resultados sugerem que o GLED pode aliviar a dor modulando a via descendente da dor. À luz dos efeitos convincentes do GLED, a proliferação de investigações de fotoneuromodulação ressalta a importância de estabelecer consistência em protocolos de exposição bem definidos e padronizados para ensaios pré-clínicos e clínicos. Em estudos pré-clínicos, foram observados efeitos benéficos após um mínimo de 2 dias de exposição, com protocolos envolvendo 8 h de luz a 100 lux durante a fase de luz de 12 h. Em ensaios clínicos, os protocolos de exposição são adaptados à patologia específica sob investigação. A exposição por 15 min tem se mostrado favorável na modulação da dor aguda pós-cirúrgica. Para modulação da dor crônica, os pacientes são instruídos a usar o GLED em casa por 1 a 2 horas por dia durante 10 semanas. Este artigo detalha protocolos pré-clínicos e clínicos para melhorar a reprodutibilidade e consistência nos diferentes estudos que avaliam os benefícios da fotoneuromodulação. Ao estabelecer esses protocolos padronizados, este trabalho visa avançar na tradução clínica da fototerapia GLED como um tratamento não farmacológico viável para a dor.
Introdução
Os tratamentos farmacológicos, particularmente os opioides, continuam a ser fortemente utilizados para o tratamento de condições de dor aguda e crônica1. A eficácia do controle da dor pode ser significativamente afetada pela frequência e gravidade dos efeitos colaterais associados ao uso de opioides2. Por esse motivo, uma quantidade substancial de pacientes em tratamento com opioides não alcança o controle bem-sucedido da dor3. Assim, os médicos da dor e a comunidade de pacientes estão cada vez mais buscando tratamentos não farmacológicos que evitem os efeitos colaterais associados aos analgésicos tradicionais. A fotoneuromodulação surgiu como uma solução promissora e uma terapia segura para o controle da dor.
A fotoneuromodulação (PNM) é uma técnica não invasiva que utiliza diodos emissores de luz (LED) para regular processos biológicos4. A fototerapia foi estabelecida há milhares de anos usando a luz solar, ou helioterapia, para tratar doenças da pele5. Posteriormente, o conceito de luz influenciando os tecidos biológicos se ampliou, levando ao desenvolvimento do termo fotoneuromodulação. A pesquisa da PNM está se expandindo em todo o mundo e mostrou sua eficácia em uma variedade de aplicações clínicas, incluindo o controle da dor 6,7,8,9, melhorando a qualidade do sono em pacientes com doença de Alzheimer 10 e controlando a depressão11.
Há uma ênfase crescente na pesquisa pré-clínica e nos ensaios clínicos destinados a investigar os mecanismos e o potencial terapêutico da fotoneuromodulação para o controle da dor. Dentre essas abordagens, a terapia com diodo emissor de luz verde (GLED), usando uma estimulação de comprimento de onda de 525 nm, mostrou eficácia promissora na redução de vários tipos de dor, incluindo enxaqueca, fibromialgia e dor pós-cirúrgica 12,13,14,15,16. Ensaios clínicos demonstraram que a terapia de luz verde beneficia consistentemente pacientes que sofrem de enxaqueca em vários estudos 12,17,18, reduzindo a dor de cabeça e a intensidade da fotofobia durante ataques ativos de enxaqueca 19, bem como diminuindo a frequência e a duração dos episódios de enxaqueca12. Estudos pré-clínicos também demonstraram que a exposição ao GLED pode reverter a hipersensibilidade térmica e mecânica em um modelo de lesão nervosa de dor neuropática20. Além disso, estudos pré-clínicos exploraram os mecanismos pelos quais o GLED influencia a percepção da dor e os limiares sensoriais 13,21,22,23,24. Esses estudos destacam o envolvimento dos cones M e a subsequente modulação do núcleo geniculado lateral ventral (vLGN), o que aumenta a atividade dos neurônios encefalinérgicos que se projetam para o núcleo dorsal da rafe (DRN)22. Pesquisas adicionais também enfatizaram o papel crítico da medula ventromedial rostral (RVM)21, um regulador chave da modulação descendente da dor. Coletivamente, esses achados sugerem que o GLED altera a percepção da dor modulando os circuitos visuais que atuam nas vias descendentes da dor20,25. No entanto, mais pesquisas são necessárias para facilitar sua tradução em uso clínico.
Neste artigo, detalhamos uma metodologia abrangente para implementar o PNM baseado em GLED, com o objetivo de fornecer uma estrutura reprodutível para uso experimental e clínico. Descrevemos o projeto e a operação da exposição ao GLED, delineamos protocolos de aplicação padronizados e discutimos as principais considerações para garantir a eficácia e a reprodutibilidade. Além disso, fornecemos um protocolo detalhado para avaliar a atividade das vias de dor ascendentes e descendentes, permitindo uma investigação mais profunda de seus papéis na modulação da analgesia induzida por GLED. Ao compartilhar essa abordagem, pretendemos avançar na pesquisa no tratamento não farmacológico da dor e contribuir para o desenvolvimento de terapias acessíveis, eficazes e seguras.
Protocolo
Todos os procedimentos em animais foram aprovados pelo Comitê Institucional de Cuidados e Uso de Animais da Universidade do Arizona e estão em conformidade com as diretrizes para o uso de animais de laboratório dos Institutos Nacionais de Saúde. Ratos Sprague Dawley adultos livres de patógenos (peso no teste: 275-330 g) foram alojados em gaiolas de biotério padrão (3 ratos por gaiola) em salas climatizadas em um ciclo claro/escuro de 12 horas e tiveram acesso improvisado a comida e água. Todos os experimentos comportamentais foram conduzidos por experimentadores cegos para as condições de tratamento. Todos os procedimentos humanos receberam aprovação do Conselho de Revisão Institucional (IRB) da Universidade do Arizona sob o número de protocolo (STUDY00000370). Este estudo está registrado no ClinicalTrials.gov sob NCT05295225.
1. Protocolo de exposição à luz em animais
- Otimizando a exposição à luz e preparando o alojamento dos animais
- Obtenha tiras flexíveis de diodos emissores de luz (LED) de espectro visível com as seguintes características: (i) LEDs verdes (Tabela de Materiais), comprimento de onda de 525 nm, potência de 8 W, tensão de 120 V e ângulo de feixe de 120°. (ii) LEDs brancos (Tabela de Materiais), potência de 9,6 W, tensão de 120 V e ângulo de feixe de 120°.
- Garanta a precisão do espectro de luz com um espectrômetro (para este estudo, usamos o Serviço de Prototipagem de Dispositivos Biomédicos do Instituto BIO5 da Universidade do Arizona).
NOTA: O LED verde deve ter um comprimento de onda central de 525 ± 10 nm (o ponto mais brilhante de emissão), um meio máximo de largura total (FWHM) que se estende por menos de 40 nm e uma queda de intensidade de registro (onde a intensidade da luz cai para 50% do máximo) que deve ser de 500 ± 5 nm e 530 ± 5 nm21. O LED branco FWHM deve abranger mais de 90 nm. Várias fontes de luz branca podem ser usadas. Os experimentadores devem garantir a baixa intensidade do comprimento de onda de 525 nm e uma grande amplitude do espectro, cobrindo vários comprimentos de onda21. - Use um luxímetro (Tabela de Materiais) para medir e otimizar a intensidade da luz. Cubra os LEDs com fita preta (Tabela de Materiais) conforme necessário para obter a intensidade desejada.
NOTA: É crucial medir e validar a intensidade da luz, pois diferentes intensidades podem afetar os limiares sensoriais de maneiras variadas (Figura 1). Se a intensidade não for precisa, cubra ou descubra alguns dos LEDs até que a intensidade desejada seja atingida. - Prenda as tiras de LED nas bordas superiores das prateleiras de arame em uma sala escura (Tabela de Materiais) para garantir que cada prateleira esteja equipada com uma fonte de exposição à luz dedicada. Coloque temporizadores (Tabela de Materiais) nas tiras de LED para expor as gaiolas por 8 h por dia, das 6h às 2h.
- Instale gaiolas estáticas transparentes nas prateleiras. Envolva totalmente as prateleiras com lençóis escuros em todos os lados (Tabela de Materiais) para otimizar a exposição e minimizar a interferência da luz.
- Use um medidor de lux para obter a otimização final da intensidade da luz dentro da gaiola, cobrindo ou descobrindo alguns dos LEDs (100 lux no centro de cada gaiola) (Figura Suplementar 1).
- Obtenção do comportamento sensorial basal e início da exposição
- Na chegada, deixe os ratos se aclimatarem ao biotério por 1 semana. Após este período de aclimatação, habituar os ratos ao manuseamento do experimentador durante pelo menos 7 dias.
- Categorize os animais em três grupos experimentais com base em suas condições de tratamento: (1) exposição à luz verde (GLED) combinada com intervenção cirúrgica, (2) exposição à luz branca (WLED) combinada com intervenção cirúrgica e (3) grupo controle WLED com cirurgia simulada.
- Aclimatar os ratos em caixas de plexiglass transparente em uma tela de arame (Tabela de Materiais) por 1 h antes do teste, na mesma sala da área de teste, com o experimentador preferencialmente presente.
- Para avaliar os limiares pré-operatórios, medir os limiares de retirada da pata usando o método Dixon up-and-down com filamentos de von Frey26 na pata traseira esquerda (Tabela de Materiais), começando com o filamento 4,31 (19,6 mN) para estabelecer o limiar de retirada da pata basal.
NOTA: A sensibilidade mecânica deve ser avaliada usando o método "para cima e para baixo", determinando o limite de retirada. Se o animal não responder ao filamento 4,31 (19,6 mN), use o filamento 4,56 mais grosso (39,2 mN) (uma resposta é notada visualmente como retirada, sacudida ou lambida da pata afetada). Se o animal responder ao filamento 4.31, use o filamento 4.08 (9.8 mN) mais fino.- Aplicar cada filamento perpendicularmente à superfície plantar da pata traseira enquanto os animais estão posicionados em gaiolas suspensas de rede metálica.
- Ajuste a pressão do filamento, aumentando ou diminuindo, com base no tamanho do filamento anterior.
- Continue usando filamentos progressivamente mais grossos ou mais finos, dependendo se o animal teve respostas subsequentes positivas ou negativas, respectivamente.
- Registre as respostas negativas e positivas na folha de dados fornecida na Tabela Suplementar 1.
NOTA: Cada filamento deve ser aplicado um de cada vez de forma sequencial. Após a primeira resposta positiva, teste a mesma pata mais 4 vezes com filamentos diferentes. Para garantir resultados confiáveis em todos os animais, o experimentador deve evitar aplicar o filamento nas patas.
- Aclimatar os ratos em caixas de plexiglass transparente no aparelho de Hargreaves (Tabela de Materiais) por 1 h antes do teste na mesma sala que a área de teste para medir a sensibilidade térmica da linha de base usando o teste de Hargreaves.
NOTA: O teste de Hargreaves exige que os ratos permaneçam imóveis por alguns segundos. Se os ratos ainda estiverem excessivamente ativos após o período inicial de habituação de 1 h, estenda o tempo de aclimatação conforme necessário. Certifique-se de que os ratos estejam calmos e parados, mas alertas o suficiente para evitar adormecer. Antes de realizar o teste de Hargreaves (Tabela de Materiais), é crucial definir a intensidade da luz infravermelha para estabelecer uma linha de base para medir a sensibilidade à dor. O objetivo é que a latência de abstinência seja em média de 20 s para a linha de base, o que fornece sensibilidade suficiente para detectar alterações na resposta à dor, como hiper/hipoalgesia. Após a retirada da pata, um detector de movimento interrompe o estímulo e o cronômetro. Para evitar danos aos tecidos, um corte máximo de 33,5 s é aplicado. - Para avaliar os limiares comportamentais pré-operatórios, coloque o laser infravermelho sob o centro da pata traseira esquerda do animal (usando as linhas de orientação do emissor infravermelho).
- Inicie o estímulo de calor para medir o tempo que o animal leva para retirar a pata em resposta ao calor (latência de retirada).
NOTA: Se a latência média de retirada não for próxima de 20 s, ajuste a intensidade e repita o teste até que a média desejada seja determinada. A intensidade é então mantida constante pelo restante do experimento. Neste estudo, utilizou-se uma intensidade de estímulo de 30 (50 W). Se o teste precisar ser repetido, aguarde intervalos de 5 minutos antes de repetir o teste no mesmo animal. - Registre a latência de retirada na folha de dados fornecida na Tabela Suplementar 2.
NOTA: Para evitar afetar a temperatura do estímulo de calor, limpe qualquer urina durante os testes.
- Inicie o estímulo de calor para medir o tempo que o animal leva para retirar a pata em resposta ao calor (latência de retirada).
- Após a aquisição dos comportamentos sensoriais basais, alojar os animais em gaiolas estáticas para exposição à luz com acesso contínuo a comida e água por 4 dias antes da cirurgia (8 h por dia, das 6h às 14h).
- Modelo de indução da dor e avaliação pós-cirúrgica dos limiares sensoriais
- Após a conclusão da exposição às 14h do dia 4, realizar uma cirurgia de incisão seguindo o modelo de Brennan na pata traseira esquerda para induzir dor pós-operatória27,28.
- Continue a exposição no dia 5. Após a conclusão da exposição às 14h do dia 5, realize os testes de von Frey e Hargreaves, conforme descrito anteriormente, para avaliar a hipersensibilidade térmica e mecânica 1 dia após a cirurgia.
- Continue a exposição no dia 6. Após a conclusão da exposição às 14h do dia 6, realize os testes de von Frey e Hargreaves, conforme descrito anteriormente, para avaliar a hipersensibilidade térmica e mecânica 2 dias após a cirurgia.
NOTA: Exclua qualquer animal do estudo se ele atingir os critérios de desfecho estabelecidos pelo Comitê Institucional de Cuidados e Uso de Animais. - Realizar a eutanásia nos animais seguindo os protocolos descritos pelo Comitê Institucional de Cuidados e Uso de Animais após a conclusão do teste comportamental.
- Análise de dados em animais
- Insira os padrões de retirada mecânica das respostas no Allodynia Software (National Instruments, LabView 2015) para avaliar os limiares sensoriais mecânicos29.
NOTA: O software utiliza o método não paramétrico Dixon, conforme detalhado por Chaplan et al.30. - Relate as latências de retirada em uma planilha para análise estatística subsequente da alodinia térmica.
- Gere um gráfico exibindo a sensibilidade média (limites ou latências) em função do tempo.
- Insira os padrões de retirada mecânica das respostas no Allodynia Software (National Instruments, LabView 2015) para avaliar os limiares sensoriais mecânicos29.
2. Protocolo de exposição à luz em humanos
- Configurando a sala de exposição para avaliação de seres humanos
- Comece preparando a sala de exposição, garantindo que ela esteja completamente livre de quaisquer fontes de luz externas para eliminar possíveis interferências.
NOTA: Esta etapa é essencial para isolar os efeitos das luzes LED. - Posicione as luzes LED a uma distância de 3-6 pés da cadeira do sujeito.
NOTA: Esta faixa é baseada em ensaios clínicos anteriores para garantir intensidade de luz consistente e exposição eficaz. - Instale as fitas de LED de 2 m, garantindo a faixa de intensidade de luz desejada de 90-100 lux usando um luxímetro (Tabela de Materiais e Figura Suplementar 2).
- Otimize a intensidade da luz reposicionando as faixas de luz ou cobrindo alguns dos LEDs, garantindo que os sujeitos recebam 90-100 lux na área principal onde estão sentados.
- Comece preparando a sala de exposição, garantindo que ela esteja completamente livre de quaisquer fontes de luz externas para eliminar possíveis interferências.
- Etapas de familiarização para testar a avaliação da soma temporal mecânica
- Antes de realizar qualquer avaliação, certifique-se de uma higiene adequada das mãos, lavando bem as mãos, seguida de colocar as luvas.
- Limpe e higienize o filamento de von Frey calibrado (6,65 mN, equivalente a 300 g de força) para garantir a esterilidade antes de avaliar a sensibilidade mecânica.
- Solicite permissão para expor o músculo trapézio para a próxima avaliação.
- Informe ao paciente que o filamento de von Frey será aplicado no lado não dominante do músculo trapézio até que o filamento se dobre.
- Instrua o paciente a classificar sua dor em uma escala de 0 a 10, onde 0 representa nenhuma dor e 10 representa a pior dor imaginável imediatamente após o operador dizer "Agora".
NOTA: Certifique-se de que o paciente forneça uma resposta rápida e precisa quando o operador disser "agora". - Aplique o filamento 3 vezes em três pontos diferentes (1 polegada de distância) no músculo trapézio não dominante, permitindo um intervalo de 5 s entre cada aplicação.
- Informe ao sujeito que o filamento de von Frey será aplicado 10 vezes no mesmo local uma vez a cada 1 s e peça ao sujeito para avaliar a dor da última aplicação.
NOTA: Use o mesmo ponto no músculo trapézio para todas as 10 aplicações. - Meça o efeito da soma temporal aplicando o filamento 10 vezes no trapézio não dominante e peça ao sujeito para avaliar a dor no final dos estímulos.
- Ensaio de soma temporal mecânica
- Após as etapas de familiarização, deixe um intervalo de 3 minutos e informe ao paciente que o filamento de von Frey será aplicado no lado dominante do músculo trapézio.
- Limpe e higienize o filamento von Frey calibrado.
- Instrua o paciente a classificar sua dor em uma escala de 0 a 10 imediatamente após o operador dizer "Agora".
- Aplique o filamento 3 vezes em 3 pontos diferentes (1 polegada de distância) no músculo trapézio dominante, permitindo um intervalo de 5 s entre cada aplicação. Registre a resposta do paciente na folha de registro (Tabela Suplementar 3).
- Informe ao sujeito que o filamento de von Frey será aplicado 10 vezes no mesmo local uma vez a cada 1 s e peça ao sujeito que avalie a dor da última aplicação.
- Meça o efeito da soma temporal aplicando o filamento 10 vezes no trapézio dominante. Registre a resposta do sujeito na folha de registro (Tabela Suplementar 3).
- Repita o processo duas vezes com intervalos de 3 minutos e registre as respostas dos sujeitos na folha de registro (Tabela Suplementar 3).
- Etapas de familiarização para avaliação da modulação condicionada da dor
- Preparar banho-maria a 12 °C (figura suplementar 3).
NOTA: Verifique a temperatura antes do teste usando o termômetro (Tabela de Materiais). Tenha gelo extra, se necessário, para ajustar a temperatura durante o período de teste. - Limpe e higienize o algômetro.
- Utilize o software Medoc para avaliação do CPM (Tabela de Materiais).
- Selecione a opção AlgoMed (Figura Suplementar 4). Na tela inicial, localize e clique no Dispositivo Algômetro para ativá-lo.
- Selecione o paciente correto na lista e escolha o programa de teste.
- Selecione o site para aplicar o dispositivo. Para esta etapa de familiarização, escolha o músculo trapézio não dominante no diagrama corporal (Figura Suplementar 5).
NOTA: Após clicar em ir para teste, será direcionado para a tela de teste. Antes de aplicar qualquer pressão, o software exigirá a realização de um pré-teste, onde o dispositivo ainda não está aplicando pressão. Esse pré-teste deve ser concluído sempre que um novo teste for iniciado. - Inicie um teste e um tempo limite de 5 s.
- Informe ao paciente que o dispositivo mede a quantidade de pressão aplicada e será usado para aplicar pressão no lado não dominante do músculo trapézio. Peça ao paciente para dizer "pare" assim que começar a sentir qualquer dor.
- Clique em iniciar. O sistema imporá uma espera de 5 s antes de começar a aplicar o dispositivo.
- Aplique o algómetro no trapézio aumentando a força a uma taxa de 30 kPa/s (Figura 6 suplementar).
- Registre a resposta do paciente na folha de registro (Tabela Suplementar 3).
NOTA: Para este estudo, a pressão máxima aplicada é de 650 kPa. Este estudo avalia especificamente o início da dor, não avalia a tolerância à dor. - Informe aos participantes que eles usarão um banho de água gelada para a avaliação.
- Verifique a temperatura da água usando o termômetro (Tabela de Materiais) em torno de 12 °C. Defina um cronômetro para 10 s.
- Instrua o participante a mergulhar a mão dominante na água até o pulso, garantindo que a mão esteja relaxada e os dedos separados.
- Peça ao participante para avaliar sua dor em uma escala de 0 a 10 quando o operador disser "agora" ao final de 10 s.
- Peça a classificação da dor ao final dos 10 s e registre a resposta do paciente na folha de registro (Tabela Suplementar 3).
- Preparar banho-maria a 12 °C (figura suplementar 3).
- Teste de modulação condicionada da dor
- Verifique a temperatura da água usando o termômetro (Tabela de Materiais).
- Limpe e higienize o algômetro.
- Após um intervalo de 3 minutos, inicie a avaliação da modulação condicionada da dor (CPM) solicitando permissão para expor o músculo trapézio dominante para a próxima avaliação.
- Peça ao paciente para dizer "pare" assim que começar a sentir qualquer dor. Clique em Iniciar no software.
- Aplique o algômetro no trapézio aumentando a força a uma taxa de 30 kPa/s e registre a resposta do paciente na folha de registro (Tabela Suplementar 3).
- Repita a aplicação mais 2 vezes em diferentes locais do músculo trapézio dominante, com intervalo de 3 min entre cada um.
- Certifique-se de que o algômetro esteja completamente limpo e higienizado antes de cada aplicação para evitar escorregões causados pelo acúmulo de oleosidade da pele dos sujeitos.
- Registre a resposta do paciente na folha de registro (Tabela Suplementar 3). Aguarde 5 minutos antes de passar para o teste de estímulo condicionado.
- Clique em iniciar. O sistema imporá uma espera de 5 s antes de começar a aplicar o dispositivo.
- Limpe e higienize o algômetro.
- Instrua o paciente a mergulhar a mão não dominante até o pulso no banho de água gelada.
- Aplique o algômetro no trapézio aumentando a força a uma taxa de 30 kPa/s e registre a resposta do paciente na folha de registro (Tabela Suplementar 3).
- Repita a aplicação mais duas vezes em diferentes locais do músculo trapézio, com intervalo de 5 min entre cada uma.
NOTA: Interrompa o estudo se uma condição médica não descoberta anteriormente for identificada após a triagem inicial, principalmente se a condição tiver o potencial de interferir no estudo. - Após a aquisição dos valores de pré-exposição basais, comece a expor o paciente à condição de luz atribuída a ele.
- Instrua os voluntários a evitar olhar diretamente para a fonte de luz.
NOTA: Em vez disso, eles devem permitir que a luz entre em sua visão periférica como fariam com qualquer fonte de luz ambiente em sua casa (Figura Suplementar 7). - Exponha os motivos à luz LED durante 1,5 h.
NOTA: Para tratamento prolongado com luz, os indivíduos autoadministram a exposição em casa por até 10 semanas. Pesquisas, como o Questionário de Impacto da Fibromialgia (FIQ), o HIT-6 (Teste de Impacto da Dor de Cabeça), o PSQI (Índice de Qualidade do Sono de Pittsburgh) e o EQ-5D-5L (para avaliar a saúde geral), juntamente com questionários de dor, podem ser usados para monitorar os efeitos do tratamento ao longo do tempo. - Durante a exposição, incentive os voluntários a se envolverem em atividades que não exijam fontes de luz adicionais, como leitura ou escrita.
NOTA: Intensidades de 4-100 lux fornecem iluminação suficiente. - Desencoraje dormir durante o período de exposição para garantir a adesão total ao protocolo.
- Após a terapia de exposição à luz, repita todas as medições concluídas na linha de base.
- Análise de dados humanos
- Para a soma temporal mecânica, calcule a média das 3 medidas basais e a média dos 3 estímulos repetidos.
- Calcule a porcentagem de soma temporal mecânica dividindo a classificação média de dor após os estímulos repetitivos pela classificação média de dor basal e multiplicando o resultado por 100 para expressá-lo como uma porcentagem.
NOTA: Um percentual maior que 100% indica um aumento na percepção da dor com estímulos repetidos, sugerindo a presença de soma temporal. - Para modulação da dor condicionada mecânica (CPM), calcule a média dos 2 últimos limiares de dor basais (em kPa) obtidos durante os estímulos não condicionados (sem banho frio).
- Calcule a média dos últimos 2 valores do limiar de dor (em kPa) durante o estímulo condicionante.
- Use a seguinte equação para calcular o CPM:

NOTA: Um valor de CPM de 0 indica nenhuma mudança na percepção da dor, um valor negativo indica inibição sensorial da dor durante o estímulo condicionado e um valor positivo indica facilitação da dor durante o estímulo condicionado. - Avalie as mudanças na soma temporal e no CPM antes e depois da exposição à luz para avaliar como a terapia afeta a atividade das vias ascendentes e descendentes da dor, respectivamente.
Resultados
A exposição à luz verde aumenta as latências de retirada da pata de maneira dose-dependente
A Figura 1A demonstra que a exposição a diodos emissores de luz verde (GLED) em várias intensidades (4, 50, 100 e 200 lux) aumentou significativamente as latências de retirada da pata em um modelo de rato ingênuo durante um período de exposição de 7 dias, indicando um efeito antinociceptivo do GLED. As latências basais antes da exposição à luz foram comparáveis entre os grupos. A partir do dia 1, os grupos tratados com GLED começaram a mostrar um aumento progressivo nas latências de retirada em comparação com o grupo de controle de diodo emissor de luz branca (WLED), com a diferença se tornando estatisticamente significativa no dia 4 (p < 0,04). O aumento nas latências de abstinência foi positivamente correlacionado com a intensidade da exposição ao GLED, com a maior intensidade (200 lux) produzindo o maior efeito antinociceptivo, enquanto intensidades mais baixas (4 lux) ainda mostraram um efeito acentuado, mas não significativo, em relação ao grupo controle.
O efeito antinociceptivo do GLED é dependente da intensidade
A análise da área sob a curva (AUC) na Figura 1B confirma ainda que a exposição ao GLED induz uma resposta antinociceptiva dependente da intensidade. A análise da AUC das latências de retirada da pata durante o período de 7 dias mostra que a maior intensidade de GLED (200 lux) provocou uma resposta antinociceptiva significativamente mais forte em comparação com o grupo controle WLED (p = 0,0015). As intensidades intermediárias de GLED (100 e 50 lux) também produziram aumentos significativos na AUC (p = 0,0068 e p = 0,0472, respectivamente), enquanto a intensidade mais baixa (4 lux) não atingiu significância estatística em comparação com WLED (p = 0,7033). Esses resultados indicam uma clara relação dose-resposta, com intensidades mais altas de GLED resultando em maiores efeitos analgésicos.
A exposição à luz verde alivia a hipersensibilidade pós-operatória em ratos
A exposição ao GLED a 100 lux reverteu a hipersensibilidade mecânica em um modelo de dor induzida por cirurgia de pata. Antes da cirurgia, os limiares basais de retirada da pata eram consistentes entre os grupos. No entanto, após a cirurgia, os ratos exibiram uma diminuição acentuada nos limiares de retirada da pata, indicando aumento da hipersensibilidade mecânica. Essa hipersensibilidade foi efetivamente revertida após 8 h de exposição diária ao LED verde a 100 lux por 4 dias antes da cirurgia (Figura 2A, B). A hipersensibilidade térmica também foi avaliada, demonstrando uma diminuição significativa na latência de retirada da pata no pós-operatório. Semelhante às avaliações mecânicas, a hipersensibilidade foi revertida com 8 h de exposição diária ao GLED (Figura 2C,D). Esses achados demonstram a eficácia da exposição ao GLED como intervenção antinociceptiva em um modelo de dor aguda pós-operatória.
Somatório temporal e modulação condicionada da dor em seres humanos
Em indivíduos saudáveis, usamos a soma temporal mecânica (TS) para avaliar a atividade da via ascendente da dor e a modulação mecânica condicionada da dor (CPM) para avaliar a atividade da via descendente da dor. Os indivíduos demonstraram um aumento significativo na sensibilidade mecânica durante a soma temporal (Figura 3A). O aumento percentual na sensibilidade mecânica em resposta a estímulos repetidos foi acentuadamente elevado, indicando uma maior facilitação central da dor (p = 0,0039). Esse achado reflete uma sensibilidade aumentada à entrada nociceptiva repetitiva, consistente com o aumento da soma temporal. Os resultados do teste CPM mostram uma diminuição significativa da sensibilidade mecânica durante a fase de estímulo condicionado em comparação com a fase de estímulo não condicionado (Figura 3B). Os indivíduos apresentaram uma redução robusta na sensibilidade mecânica, com uma diminuição média de 37,32% (p = 0,0039). Isso sugere a ativação efetiva das vias inibitórias descendentes da dor, como evidenciado pela supressão da percepção da dor durante o estímulo condicionado. Essas avaliações oferecem um potencial promissor para descobrir os mecanismos subjacentes da modulação da dor induzida pela exposição à luz verde em humanos.
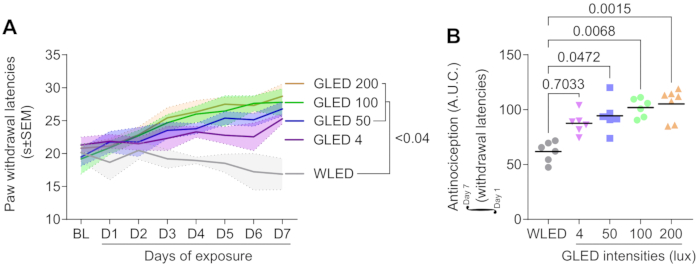
Figura 1. A intensidade da luz afeta a antinocicepção térmica em ratos. Ratos machos foram expostos à luz LED verde (λ = 525 nm) ou LED branco (8 h/dia, 100 lux) por 7 dias consecutivos, com avaliações diárias de sensibilidade térmica usando o teste de Hargreaves. Foram avaliadas quatro intensidades de LED verde (GLED) (4, 50, 100 e 200 lux). (A) A sensibilidade térmica foi medida antes da exposição à luz (BL) e ao longo de 7 dias de exposição. No dia 7, 50 a 200 lux de GLED aumentam os limiares sensoriais térmicos (ANOVA de duas vias seguida pelo teste post-hoc de Tukey, n = 6-7, 0,192 < p < 0,392). (B) A análise da área sob a curva (dias 1-7) foi realizada para avaliar o efeito global da intensidade da luz ao longo de 7 dias. A amplitude do efeito antinociceptivo aumenta com a intensidade da luz (testes post-hoc de Kruskal-Wallis e Dunn, n = 6-7). Os dados são apresentados como média ± SEM. Clique aqui para ver uma versão maior desta figura.

Figura 2. A exposição ao GLED reverte a hiperalgesia térmica e a alodinia mecânica observadas em um modelo de rato com dor aguda pós-operatória. Ratos machos foram expostos à luz LED verde (λ = 525 nm, GLED) ou LED branco (8 h/dia, 100 lux, WLED) 4 dias antes da cirurgia incisional (triângulo vermelho, Sx) e dois dias após a cirurgia. A alodinia mecânica e a hiperalgesia térmica foram avaliadas por meio dos filamentos de von Frey e dos testes de Hargreaves, respectivamente. (A) A hipersensibilidade mecânica foi avaliada antes e 2 dias após a cirurgia. Os ratos exibiram uma diminuição significativa no limiar de retirada da pata após a cirurgia. Essa hipersensibilidade foi revertida por 8 h de exposição diária ao GLED (ANOVA de duas vias seguida pelo teste post-hoc de Tukey, n = 12-14). (B) Análises de área sob a curva (do dia 1 ao 2) para o painel A. A exposição ao GLED demonstrou atenuação da hipersensibilidade mecânica (Kruskal Wallis seguido pelo teste posthoc de Dunn). (C) A hipersensibilidade térmica foi avaliada antes e 2 dias após a cirurgia. A exposição ao GLED aumentou a latência de retirada da pata observada com a cirurgia da pata em comparação com a condição WLED (ANOVA de duas vias seguida pelo teste post-hoc de Tukey, n = 14-15). (D) Análises de área sob a curva (do dia 1 ao 2) para o painel C. Não foram observadas diferenças significativas entre o GLED e os animais controle que não receberam cirurgia, bem como os animais que receberam cirurgia, mas foram expostos ao WLED (teste post-hoc de Kruskal Wallis e Dunn). Os dados são apresentados como média±SEM. Clique aqui para ver uma versão maior desta figura.

Figura 3. Soma temporal mecânica e modulação condicionada da dor observada em indivíduos saudáveis. A soma temporal (TS) e a modulação condicionada da dor (CPM) podem ser medidas em humanos para avaliar a atividade das vias ascendentes e descendentes da dor, respectivamente. (A) TS mecânico para cada sujeito, expresso como uma porcentagem do estímulo inicial. Uma sequência de 10 estímulos aumenta significativamente a percepção da dor em comparação com uma única estimulação (teste de Wilcoxon, n = 9).(B) CPM mecânico, mostrando a diminuição dos limiares de dor quando a estimulação é aplicada durante outra estimulação nociva (banho de água fria a 12 °C foi usado como estímulo condicionado). Os indivíduos demonstraram diminuição da sensibilidade à dor durante o CPM (teste de Wilcoxon, n = 10). Clique aqui para ver uma versão maior desta figura.
Figura suplementar 1: Configuração para alojamento de animais e exposição à luz. Esta imagem mostra a configuração otimizada do alojamento para ratos durante experimentos de exposição à luz. A configuração inclui fontes de luz fixas posicionadas acima de cada gaiola para garantir uma exposição consistente. Para minimizar a interferência de luz de fontes externas e entre gaiolas, as prateleiras são totalmente fechadas com lençóis escuros em todos os lados, criando um ambiente controlado. Este arranjo garante uma exposição precisa e ininterrupta à luz para os animais, permitindo uma avaliação precisa dos efeitos da exposição ao GLED. Clique aqui para baixar esta figura.
Figura suplementar 2: Configuração do GLED para exposição de seres humanos. Esta imagem ilustra a instalação de tiras de LED verde (GLED) de 2 metros usadas para exposição de seres humanos. As fitas de LED são testadas para garantir uma faixa de intensidade de luz consistente de 90-100 lux, que é medida e verificada usando um luxímetro. Este ambiente controlado é otimizado para avaliar os efeitos da luz verde em seres humanos em ensaios clínicos. Clique aqui para baixar esta figura.
Figura 3 suplementar: Banho de água fria para teste de modulação condicionada da dor (CPM). Esta imagem mostra a configuração para a avaliação da modulação condicionada da dor (CPM), caracterizada por um banho de água fria mantido a 12 °C. A temperatura é cuidadosamente verificada usando um termômetro antes de cada teste para garantir a precisão. Gelo extra é mantido à mão para ajustar e manter a temperatura da água conforme necessário durante o teste. Clique aqui para baixar esta figura.
Figura suplementar 4: Captura de tela do software de sistemas médicos avançados Medoc. Esta imagem exibe a captura de tela do software de sistemas médicos avançados Medoc. A tela inicial mostra a seleção do dispositivo algômetro, que é ativado clicando no ícone correspondente. Clique aqui para baixar esta figura.
Figura suplementar 5: Captura de tela do software de sistemas médicos avançados Medoc (escolhendo o local do teste). Esta imagem captura a interface do software de sistemas médicos avançados Medoc, destacando especificamente o diagrama corporal usado para selecionar o local do teste. Este processo de seleção é crucial para garantir uma avaliação precisa da dor durante as avaliações de modulação condicionada da dor (CPM), permitindo a medição direcionada dos limiares de dor na área muscular designada. Clique aqui para baixar esta figura.
Figura complementar 6: Interface durante a aplicação do algômetro no músculo trapézio. Esta imagem mostra a interface do software de sistemas médicos avançados Medoc enquanto o dispositivo algômetro está sendo aplicado ao músculo trapézio. A interface exibe dados em tempo real à medida que a força aumenta a uma taxa de 30 quilopascais por segundo, garantindo que a força aplicada não exceda 650 quilopascais. Clique aqui para baixar esta figura.
Figura 7 suplementar: Exposição GLED e sala de teste. Esta imagem mostra a configuração da exposição do diodo emissor de luz verde (GLED) e da sala de testes. A disposição dos assentos foi projetada para garantir que os participantes estejam confortáveis e alertas, minimizando o risco de adormecer e permitindo a exposição total à luz. Clique aqui para baixar esta figura.
Tabela suplementar 1: Folha de coleta de dados para o teste de von Frey. Esta tabela permite que os experimentadores preencham padrões de respostas ao usar filamentos de von Frey. Clique aqui para baixar esta tabela.
Tabela suplementar 2: Ficha de coleta de dados para o teste de Hargreaves. Esta tabela permite que os experimentadores registrem e documentem os padrões de resposta observados durante o teste de Hargreaves. Clique aqui para baixar esta tabela.
Tabela Suplementar 3: Ficha de coleta de dados para registro das respostas dos sujeitos durante a soma temporal e modulação condicionada da dor (MPC). Esta tabela fornece um formato estruturado para os experimentadores documentarem as respostas à dor observadas durante as avaliações da soma temporal e da modulação condicionada da dor. Clique aqui para baixar esta tabela.
Discussão
Estudos recentes exploraram os mecanismos subjacentes à analgesia de luz verde (GLED) 13,21,22,23,24. No entanto, é necessária uma maior padronização da metodologia para melhorar sua tradução na prática clínica. Os efeitos antinociceptivos dose-dependentes observados em modelos pré-clínicos destacam a importância de otimizar os parâmetros de exposição para maximizar os resultados terapêuticos. No entanto, esses efeitos observados em modelos de roedores precisam ser confirmados em ambientes clínicos. Para estudar os efeitos do GLED em humanos, avaliar a soma temporal (TS) e a modulação condicionada da dor (CPM) permite que os pesquisadores analisem a atividade das vias ascendentes e descendentes da dor, respectivamente. A MPC baseia-se no fenômeno da contra-irritação, onde um estímulo nocivo aplicado a uma parte do corpo pode inibir a dor em outra parte, ativando o sistema inibitório descendente31. A ST refere-se a um aumento na percepção da dor após a aplicação de uma série de estímulos nocivos, administrados com frequência e na mesma intensidade, para avaliar a via facilitadora da dor ascendente32. Um ponto forte único deste estudo reside na integração de protocolos pré-clínicos e clínicos, fornecendo uma estrutura abrangente que preenche a lacuna entre a pesquisa laboratorial e o atendimento ao paciente. Ao empregar metodologias padronizadas em modelos animais e humanos, este trabalho garante consistência e comparabilidade na avaliação dos efeitos da fototerapia GLED. A inclusão de modelos pré-clínicos permite uma exploração controlada dos mecanismos subjacentes à analgesia induzida por GLED, como a modulação das vias ascendentes e descendentes da dor. Essas descobertas são diretamente traduzíveis para estudos em humanos, onde as avaliações da soma temporal (TS) e da modulação condicionada da dor (CPM) fornecem informações mecanicistas valiosas sobre a modulação da dor em pacientes.
Com base nos benefícios promissores da fotoneuromodulação (PNM), vários estudos se concentraram na caracterização dos mecanismos subjacentes à analgesia induzida por GLED. Em modelos pré-clínicos, os animais foram tipicamente expostos a 100 lux de GLED por 8 h por dia 13,20,21,33. No entanto, a reversão da hipersensibilidade variou dependendo do modelo de dor e exigiu diferentes durações de exposição. Por exemplo, em um modelo de neuropatia induzida pelo HIV, a hipersensibilidade mecânica foi revertida após 3 dias de exposição, enquanto a reversão da hiperalgesia térmica exigiu 5 dias13. Da mesma forma, a hiperalgesia térmica em modelos de dor inflamatória foi revertida após 2 dias de exposição22. Esses resultados são consistentes com nossos achados, que demonstram a importância da dose e da duração para alcançar efeitos antinociceptivos ideais. Notavelmente, o estudo descrito aqui expande este trabalho anterior, destacando a relação entre a intensidade do GLED e a analgesia, com intensidades mais altas provocando efeitos mais fortes. Isso foi particularmente evidente em animais submetidos à lesão por constrição crônica, que apresentaram melhora após 3 dias, mas com aumento da intensidade (200 lux) e menor exposição diária (4 h)23. No modelo de ligadura parcial do nervo ciático, os benefícios foram observados após apenas 1 dia de exposição de 2 horas, sugerindo que a terapia com GLED pode ser eficaz mesmo com durações de exposição mais curtas24. Em contraste com esses modelos de dor crônica, um modelo de osteoartrite de joelho exigiu 12 dias de exposição a 8 h por dia para reverter a hipersensibilidade mecânica36. Finalmente, um estudo sobre dor pós-cirúrgica demonstrou uma correlação positiva entre o tempo de exposição ao GLED e a antinocicepção, indicando que o número de dias de exposição impactou significativamente o efeito analgésico21. Esses achados ressaltam a importância de adaptar a duração da exposição à patologia específica e destacam a necessidade de protocolos padronizados para permitir comparações consistentes dos efeitos do PNM em diferentes distúrbios sensoriais.
Em humanos, a terapia com GLED mostrou efeitos analgésicos em condições como enxaqueca, fibromialgia e dor pós-cirúrgica 17,34,35,36. Ensaios clínicos sobre condições crônicas sugerem que a exposição em longo prazo é necessária, com os pacientes geralmente relatando alívio da dor após 2 semanas de exposição diária (1 a 2 h por dia). Por outro lado, a exposição de curto prazo, como o uso de óculos com filtro de luz verde, demonstrou efeitos analgésicos em apenas 15 minutos após a cirurgia dentária36. Isso se alinha com os resultados da literatura, que enfatizam a rápida eficácia do GLED em condições de dor aguda, juntamente com seus benefícios sustentados no tratamento da dor crônica. Este estudo também difere de algumas pesquisas anteriores por integrar avaliações de TS e CPM para explorar a atividade das vias ascendentes e descendentes da dor. Essas avaliações padronizadas podem fornecer uma compreensão mecanicista de como o GLED modula a percepção da dor, uma característica muitas vezes ausente em estudos clínicos anteriores. Embora os estudos pré-clínicos apontem para o envolvimento das vias descendentes da dor, mais pesquisas são necessárias para confirmar esses achados em ambientes pré-clínicos e clínicos. Embora os ensaios clínicos possam contar com a avaliação do CPM, os estudos pré-clínicos também podem analisar o controle descendente da nocicepção como uma leitura comportamental da inibição descendente da dor 37,38,39,40. Medições consistentes e padronizadas da atividade da via da dor são essenciais para elucidar os mecanismos subjacentes da analgesia induzida por GLED.
Existem várias etapas críticas neste protocolo. Primeiro, uma configuração precisa de exposição à luz é extremamente importante para animais e seres humanos. Garantir que a intensidade da exposição ao GLED seja adequadamente otimizada e validada usando um luxímetro antes de iniciar o experimento é crucial, pois as variações na intensidade da luz podem influenciar significativamente os limiares sensoriais e os resultados analgésicos. Além disso, o espectro de luz deve ser verificado usando um espectrômetro para garantir que os comprimentos de onda GLED estejam dentro da faixa especificada para eficácia terapêutica. Isolar as áreas de exposição eliminando fontes de luz externas é importante para garantir que não haja interferência de luz e para manter uma exposição uniforme em todos os assuntos. Além disso, é de extrema importância manter o sujeito humano acordado durante o tempo de exposição, fazendo com que ele se envolva em atividades que não exijam nenhuma fonte de luz, pois a terapia depende da exposição visual indireta. Durante os testes de TS e CPM, a calibração e higienização adequadas de dispositivos como filamentos de von Frey (evite usar um já dobrado) e algômetro são essenciais para garantir medições confiáveis. É importante lidar com a distração minimizando o ruído ambiental durante os testes. Além disso, o manuseio cuidadoso e a aclimatação dos animais ajudam a reduzir o estresse e a variabilidade, aumentando a reprodutibilidade dos resultados. Da mesma forma, criar um ambiente acolhedor e confortável para os participantes humanos é fundamental, pois um ambiente de laboratório estéril ou desconhecido pode ser intimidante e estressante, o que pode alterar o processamento sensorial e afetar a precisão das avaliações da dor. Garantir uma atmosfera calma e de apoio pode ajudar os participantes a se sentirem à vontade, melhorando a confiabilidade dos resultados. Explique claramente aos sujeitos a diferença entre a fase inicial de familiarização e a segunda fase de teste, na qual eles devem se concentrar. Finalmente, é essencial manter a consistência nas escalas de classificação da dor entre as avaliações. O uso de escalas diferentes, como uma escala de 1 a 100 para CPM e uma escala de 1 a 10 para TS dentro do mesmo estudo, pode confundir os participantes e levar a classificações imprecisas ou não confiáveis. Uma abordagem padronizada garante clareza para os participantes e comparabilidade dos resultados entre os estudos.
Os métodos de estudo anteriores têm certas limitações, particularmente no que diz respeito ao compromisso de tempo exigido dos sujeitos clínicos, que devem permanecer no local por 2 h diariamente durante as sessões de exposição. Essa restrição ressalta a necessidade de uma maior exploração de métodos alternativos de exposição. O desenvolvimento de dispositivos portáteis que fornecem terapia GLED sem confinar os indivíduos a horários ou locais específicos pode não apenas aumentar a adesão dos participantes, mas também facilitar estudos em larga escala. Tais inovações permitiriam investigações mais abrangentes sobre a eficácia e segurança a longo prazo da terapia de luz verde.
Em resumo, o protocolo detalhado descrito neste relatório fornece uma estrutura para investigar os efeitos do GLED na sensibilidade à dor. Pesquisas e ensaios clínicos contínuos serão cruciais para validar a analgesia induzida por GLED e otimizar essa terapia para aplicações clínicas mais amplas.
Divulgações
O Dr. Ibrahim revelou um interesse externo na Luxxon Therapeutics para a Universidade do Arizona. Os conflitos de interesse resultantes desse interesse estão sendo gerenciados pela Universidade do Arizona de acordo com suas políticas. Todos os outros autores não têm conflito de interesse a relatar. Nenhum dos autores do manuscrito recebeu qualquer remuneração, reembolso ou honorário de qualquer outra forma. Os autores não são afiliados a nenhum fornecedor ou empresa farmacêutica associada a este estudo. Nenhuma dessas pesquisas, manuscritos ou resumos foi apresentada anteriormente e não está sendo considerada para publicação por nenhum outro periódico.
Agradecimentos
Esta pesquisa foi apoiada pelo Centro Abrangente de Dor e Dependência da Universidade do Arizona (M.M.I., L.F.M.), pelo Departamento de Anestesiologia da Universidade do Arizona (LFM) e pelo Programa de Treinamento de Cientistas Médicos (MSTP) da Universidade do Arizona, Faculdade de Medicina, Tucson.
Materiais
| Name | Company | Catalog Number | Comments |
| 24 h Mechanical mini timer for LED strips | bn-link | BND-60/U47 | https://www.bn-link.com/products/bn-link-indoor-24-hour-mechanical-outlet-timer-3-prong-2-pack?variant=42704897245237¤cy= USD&utm_medium=product_sync& utm_source=google&utm_content= sag_organic& utm_campaign= sag_organic&gad_source=1& gclid=Cj0KCQjwurS3BhCGARI sADdUH50dy8sYj4Ku2ZmM14-3Yp3iajSY 4TgRze8UvSuyhq81-h 1E6GChOXgaAhwYEALw_wcB |
| AC 5050 SMD LED Tape Rope Strip Lighting | LED Supply Co | LS-AC50-GR | https://www.ledsupply.com/led-strips/ac-power-5050-led-strips Green Strip Lighting for all exposure rooms 120V AC, 60Hz |
| AC 5050 SMD LED Tape Rope Strip Lighting | LED Supply Co | LS-AC50-WH | https://www.ledsupply.com/led-strips/ac-power-5050-led-strips White Strip Lighting for all exposure rooms 120V AC, 60Hz |
| Allodynia Software | National Instruments, LabView 2015 | https://www.ni.com/en-us/shop/product/labview.html | |
| Amazon Basics Lightweight Super Soft Easy Care Microfiber 4-Piece Bed Sheet Set with 14-Inch Deep Pockets, Queen, Black, Solid | Amazon Basics Store | Amazon.com: Amazon Basics Lightweight Super Soft Easy Care Microfiber 4-Piece Bed Sheet Set with 14-Inch Deep Pockets, Queen, Black, Solid : Amazon Basics: Home & Kitchen | |
| Computerized Pressure Pain Algometer | Medoc advanced medical systems | ID 00186 | https://www.medoc-web.com/algomed |
| Digital Lux Meter | Edmund Optics | 52270 | https://www.edmundoptics.com/ |
| Elevated metal mesh stand for Von Frey | Bioseb | BIO-STD2-EVF | https://www.bioseb.com/en/pain-mechanical-allodynia_hyperalgesia/1689-elevated-metal_mesh-stand-30-cm-height-to-fit-up_to-2-pvf-cages.html |
| Fisherbrand Thermometers | Fischer Scientific | 13-201-577 | https://www.fishersci.com/shop/products/fisherbrand-10-30-ground-joint-thermometers-6/13201927 |
| Medline Autoclavable Plastic Washbasins | Truway Health | 42141606 | https://truwayhealth.com/medline-autoclavable-plastic-washbasins/?cmp_id=21122060336&adg_id= &kwd=&device=c& gad_source=1&gclid= CjwKCAjw0aS3BhA3EiwAKaD2ZTHY8_ 7W__ gXC7Wf3Kv3jJa6KQrNI-4JrdYqKM9IO v8moeW6ylEpzRoCnZ8QAvD_BwE |
| Modular holder cages for rats and mice | Bioseb | BIO-PVF | https://bioseb.com/en/pain-mechanical-allodynia-hyperalgesia/1206-modular-holder-cages-for-rats-and-mice.html |
| Plantar Test for Thermal Stimulation - Hargreaves Apparatus | Ugo Basile | 37570 | https://ugobasile.com/products/categories/pain-and-inflammation/plantar-test-for-thermal-stimulation includes semi-transparent glass panel and individual animal enclosures for 6 rats/12 mice |
| Scotch 700 Electrical Tape, 3/4 in. x 66 ft. x 0.007 in. | 3M | https://www.3m.com/3M/en_US/p/d/cbgnawus1596/ | |
| Touch Test Sensory Evaluators (von Frey Filaments) | North Coast Medical and Rehabilitation Products | NC12775-99 | https://www.ncmedical.com/products/touch-test-sensory-evaluators_1278.html |
| Touch Test Sensory Evaluators (von Frey Filaments) | North Coast Medical and Rehabilitation Products | NC12775-20 | https://www.ncmedical.com/products/touch-test-sensory-evaluators_1278.html |
| TRINITY EcoStorage 5-Tier , 48 x 24 x 72, Commercial Wire Shelving | Trinity | 952471 | https://trinityii.com/ecostorage-5-tier-48x24x72-wire-shelving-nsf-with-wheels-chrome/ |
Referências
- Alorfi, N. M. Pharmacological methods of Narrative review of medication used. Int J Gen Med. 16, 3247-3256 (2023).
- Cherny, N., et al. Strategies to manage the adverse effects of oral morphine: an evidence-based report. J Clin Oncol. 19 (9), 2542-2554 (2001).
- Hanks, G. W., et al. Morphine in cancer pain: modes of administration. Expert Working Group of the European Association for Palliative Care. BMJ. 312 (7034), 823-826 (1996).
- de Freitas, L. F., Hamblin, M. R. Proposed mechanisms of photobiomodulation or low-level light therapy. IEEE J Sel Top Quantum Electron. 22 (3), 7000417 (2016).
- Pathak, M. A., Fitzpatrick, T. B. The evolution of photochemotherapy with psoralens and UVA (PUVA): 2000 BC to 1992 AD. J Photochem Photobiol B. 14 (1), 3-22 (1992).
- Kemper, K. J. ."Let there be light." Research on phototherapy, light therapy, and photobiomodulation for healing - Alternative therapy becomes mainstream. Complement Ther Med. 41, A1-A6 (2018).
- Olesen, J., et al. Headache Classification Committee of the International Headache Society(IHS), The International Classification of Headache Disorders, 3rd edition. Cephalalgia. 38 (1), 1-211 (2018).
- Santiago, R., Gomes, S., Ozsarfati, J., Zitney, M. Photobiomodulation for modulation of neuropathic pain and improvement of scar tissue. Scars Burn Heal. 8, 20595131221134052 (2022).
- González-Muñoz, A., et al. Efficacy of photobiomodulation therapy in the treatment of pain and inflammation: A literature review. Healthcare (Basel). 11 (7), 938 (2023).
- Figueiro, M. G., et al. Tailored lighting intervention improves measures of sleep, depression, and agitation in persons with Alzheimer's disease and related dementia living in long-term care facilities. Clin Interv Aging. 9, 1527-1537 (2014).
- Eastman, C. I., Young, M. A., Fogg, L. F., Liu, L., Meaden, P. M. Bright light treatment of winter depression: A placebo-controlled trial. Arch Gen Psychiatry. 55 (10), 883-889 (1998).
- Martin, L. F., et al. Evaluation of green light exposure on headache frequency and quality of life in migraine patients: A preliminary one-way cross-over clinical trial. Cephalalgia. 41 (2), 135-147 (2021).
- Martin, L. F., et al. light antinociceptive and reversal of thermal and mechanical hypersensitivity effects rely on endogenous opioid system stimulation. J Pain. 22 (12), 1646-1656 (2021).
- Nelli, A., Wright, M. C., Gulur, P. Green light-based analgesia - novel non-pharmacological approach to fibromyalgia pain: A pilot study. Pain Physician. 26 (4), 403-410 (2023).
- Martin, L., et al. light exposure improves pain and quality of life in fibromyalgia patients: A preliminary one-way crossover clinical trial. Pain Med. 22 (1), 118-130 (2021).
- Qaiser, H., Uzair, M., Arshad, M., Zafar, A., Bashir, S. Evaluating the potential of green light exposure on nociception-A mini review. CNS Neurol Disord Drug Targets. 23 (6), 675-679 (2024).
- Lipton, R. B., et al. Narrow band green light effects on headache, photophobia, sleep, and anxiety among migraine patients: an open-label study conducted online using daily headache diary. Front Neurol. 14, 1282236 (2023).
- Posternack, C., Kupchak, P., Capriolo, A. I., Katz, B. J. Targeting the intrinsically photosensitive retinal ganglion cell to reduce headache pain and light sensitivity in migraine: A randomized double-blind trial. J Clin Neurosci. 113, 22-31 (2023).
- Noseda, R., et al. Migraine photophobia originating in cone-driven retinal pathways. Brain. 139 (7), 1971-1986 (2016).
- Ibrahim, M. M., et al. Long-lasting antinociceptive effects of green light in acute and chronic pain in rats. Pain. 158 (2), 347-360 (2017).
- Martin, L. F., et al. light exposure elicits anti-inflammation, endogenous opioid release and dampens synaptic potentiation to relieve post-surgical pain. J Pain. 24 (3), 509-529 (2023).
- Tang, Y. L., et al. Green light analgesia in mice is mediated by visual activation of enkephalinergic neurons in the ventrolateral geniculate nucleus. Sci Transl Med. 14 (674), eabq6474 (2022).
- Cao, P., et al. light induces antinociception via visual-somatosensory circuits. Cell Rep. 42 (4), 112290 (2023).
- Wu, X. Q., et al. Glutamatergic and GABAergic neurons in the vLGN mediate the nociceptive effects of green and red light on neuropathic pain. Neurobiol Dis. 183, 106164 (2023).
- Sprenger, C., Eichler, I. C., Eichler, L., Zöllner, C., Büchel, C. Altered signaling in the descending pain-modulatory system after short-term infusion of the µ-opioid agonist remifentanil. J Neurosci. 38 (10), 2454-2470 (2018).
- Zahn, P. K., Brennan, T. J. Primary and secondary hyperalgesia in a rat model for human postoperative pain. Anesthesiology. 90 (3), 863-872 (1999).
- Brennan, T. J., Zahn, P. K., Pogatzki-Zahn, E. M. Mechanisms of incisional pain. Anesthesiol Clin North Am. 23 (1), 1-20 (2005).
- Martin, L., et al. Conotoxin contulakin-G engages a neurotensin receptor 2/R-type calcium channel (Cav2.3) pathway to mediate spinal antinociception. Pain. 163 (9), 1751-1762 (2022).
- Korah, H. E., et al. Partial sciatic nerve ligation: A mouse model of chronic neuropathic pain to study the antinociceptive effect of novel therapies. J VIs Exp. (188), e64555 (2022).
- Chaplan, S. R., Bach, F. W., Pogrel, J. W., Chung, J. M., Yaksh, T. L. Quantitative assessment of tactile allodynia in the rat paw. J Neurosci Methods. 53 (1), 55-63 (1994).
- Lockwood, S., Dickenson, A. H. What goes up must come down: insights from studies on descending controls acting on spinal pain processing. J Neural Transm (Vienna). 127 (4), 541-549 (2020).
- Staud, R., Robinson, M. E., Price, D. D. Temporal summation of second pain and its maintenance are useful for characterizing widespread central sensitization of fibromyalgia patients. J Pain. 8 (11), 893-901 (2007).
- Ventura, L., et al. light exposure reduces primary hyperalgesia and proinflammatory cytokines in a rodent model of knee osteoarthritis: Shedding light on sex differences. Biomedicines. 12 (9), 2005 (2024).
- Cheng, K., Martin, L. F., Slepian, M. J., Patwardhan, A. M., Ibrahim, M. M. Mechanisms and pathways of pain photobiomodulation: A narrative review. J Pain. 22 (7), 763-777 (2021).
- Cheng, K., Martin, L. F., Calligaro, H., Patwardhan, A., Ibrahim, M. M. Case report: Green light exposure relieves chronic headache pain in a colorblind patient. Clin Med Insights Case Rep. 15, 11795476221125164 (2022).
- Takemura, Y., et al. Effects of green color exposure on stress, anxiety, and pain during peripheral intravenous cannulation in dental patients requiring sedation. Int J Environ Res Public Health. 18 (11), 5939 (2021).
- Berkley, K. J., Hubscher, C. H. Are there separate central nervous system pathways for touch and pain. Nat Med. 1 (8), 766-773 (1995).
- Bannister, K., Kucharczyk, M. W., Graven-Nielsen, T., Porreca, F. Introducing descending control of nociception: a measure of diffuse noxious inhibitory controls in conscious animals. Pain. 162 (7), 1957-1959 (2021).
- Millan, M. J. Descending control of pain. Prog Neurobiol. 66 (6), 355-474 (2002).
- Ossipov, M. H., Morimura, K., Porreca, F. Descending pain modulation and chronification of pain. Curr Opin Support Palliat Care. 8 (2), 143-151 (2014).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoExplore Mais Artigos
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados