Method Article
Estimulação Magnética Transcraniana Repetida Combinada com Treinamento de Observação de Ação em Crianças com Paralisia Cerebral Espástica
Neste Artigo
Resumo
Crianças com paralisia cerebral espástica (SCP) apresentam espasticidade nos membros, distúrbios do movimento e postura anormal devido a lesões na área motora do córtex cerebral, resultando em incapacidade de ficar em pé e andar normalmente. Portanto, aliviar a espasticidade dos membros e melhorar a função motora grossa em crianças com SCP tornaram-se importantes objetivos terapêuticos.
Resumo
Este estudo apresenta os resultados de um ensaio clínico randomizado utilizando um desenho fatorial 2 x 2, comparando os efeitos dos métodos de intervenção de estimulação magnética transcraniana repetida (rTMS) e treinamento de observação de ação (AOT) na espasticidade, função de equilíbrio e função motora em crianças com paralisia cerebral espástica (SCP). O estudo teve como objetivo investigar se a combinação das duas intervenções produz maior melhora do que o tratamento isolado ou o tratamento convencional.
As crianças participantes deste estudo, de acordo com a tabela de números aleatórios, foram divididas aleatoriamente em quatro grupos: grupo convencional, grupo EMTr, grupo AOT e grupo intervenção combinada. Todas as crianças dos quatro grupos receberam tratamento de reabilitação convencional, com base no qual receberam diferentes programas terapêuticos de medidas de reabilitação. O grupo convencional não teve outro tratamento, enquanto o grupo EMTr recebeu EMTr, o grupo AOT recebeu AOT e o grupo de intervenção combinada recebeu uma intervenção combinada de EMTr e AOT. Eles foram treinados cinco dias por semana durante 12 semanas. Alterações nos escores de espasticidade, função de equilíbrio, capacidade de caminhada e função motora grossa foram avaliadas no início do programa de treinamento e após a conclusão de 12 semanas de tratamento.
Um total de 64 crianças com PCE completaram o estudo e seus resultados foram analisados. A eficiência total da função motora grossa de 87,50% no grupo experimental foi significativamente maior do que a de 25,00% no grupo convencional, 62,50% no grupo EMTr e 68,75% no grupo AOT. Os resultados preliminares mostraram que a intervenção combinada de EMTr e AOT poderia efetivamente melhorar a função de equilíbrio e a função motora das crianças, e o efeito terapêutico da intervenção combinada foi melhor do que o do tratamento convencional, EMTr ou AOT isoladamente. Finalmente, a eficácia clínica e os parâmetros ideais de tratamento da intervenção combinada foram esclarecidos para fornecer uma base clínica para os terapeutas conduzirem a reabilitação da função dos membros inferiores para crianças com SCP.
Introdução
A paralisia cerebral1 (PC) é um dos distúrbios incapacitantes mais comuns em crianças e é um grupo de síndromes persistentes causadas por danos cerebrais não progressivos em fetos e bebês em desenvolvimento, incluindo discinesia central, postura anormal e mobilidade limitada. Atualmente, existem aproximadamente 17 milhões de crianças em todo o mundo afetadas pela paralisia cerebral2, com mais de 5 milhões de casos na China. Dentre as várias formas de paralisia cerebral, a paralisia cerebral espástica (PCE) é responsável por cerca de 80%3. Crianças com SCP sofrem de danos cerebrais resultando em espasmos musculares, diminuição da função sensorial, coordenação muscular prejudicada e diminuição da capacidade de equilíbrio, o que dificulta a caminhada independente e as atividades diárias. As medidas atuais de reabilitação para melhorar a função motora grossa em crianças com SCP abrangem atividades como treinamento de estabilidade do núcleo4, treinamento orientado a tarefas5, terapia de movimento induzida por restrição6 e terapia de feedback visualespelhado 7. Essas medidas podem melhorar os sintomas clínicos das crianças, regulando e remodelando o sistema nervoso central de baixo para cima, melhorando as funções dos órgãos periféricos.
A estimulação magnética transcraniana (EMT)8,9 é um método terapêutico indolor, não invasivo e seguro. A EMTr refere-se à liberação contínua de estímulos em intervalos iguais após um único comando, que é um dos padrões regulares de estimulação repetitiva. Baseado no princípio da indução eletromagnética e conversão eletromagnética, aplica correntes transitórias através de bobinas de estimulação para formar um campo magnético pulsado para penetrar no crânio, gerar corrente de indução para estimular os neurônios e desencadear uma série de respostas fisiológicas e bioquímicas. A EMTr tem sido aplicada ao monitoramento, avaliação e tratamento de doenças neurológicas, fornecendo uma nova abordagem para explorar a estrutura e a função do cérebro10. Estudos existentes11,12 mostraram que a EMTr tem efeitos terapêuticos variados sobre espasmos de membros e função motora em crianças com PC. Além disso, o efeito do tratamento com EMTr combinado com outras técnicas de reabilitação é mais perceptível.
A AOT é um método de reabilitação que utiliza o Mirror Neuron System (MNS) para estabelecer a aprendizagem motora e a memória13,14. A essência do AOT é fazer com que o observador observe cuidadosamente as ações no vídeo e, posteriormente, tente o seu melhor para imitar o que observou. O processo de observação pode desencadear a ativação na rede neural conhecida como MNS, semelhante à ativação que ocorre quando alguém está pessoalmente envolvido na execução dessas ações15, o que fornece uma base neurofisiológica para a AOT. A AOT tem mostrado sucesso na melhora das habilidades motoras em pacientes com distúrbios do movimento, produzindo resultados positivos na recuperação do AVC e na reabilitação da função motora do membro superior em pacientes com paralisia cerebral16,17.
Nossos estudos anteriores descobriram que a AOT baseada no sistema de neurônios-espelho pode efetivamente melhorar o equilíbrio e a capacidade de andar de crianças com paralisia cerebral18. Além disso, estudos19 mostraram que a EMTr pode melhorar a espasticidade muscular, o movimento e a marcha em crianças com PCS, mas os padrões de tratamento da EMTr aplicados a crianças com paralisia cerebral não foram unificados, e é um problema urgente explorar a influência de diferentes parâmetros da EMTr em crianças com PC, para fornecer um padrão de tratamento personalizado e preciso. Acreditamos que a combinação de EMTr com AOT tem o potencial de se tornar uma valiosa estratégia de fisioterapia para a reabilitação neurológica da paralisia cerebral. Tanto a EMTr quanto a AOT estimularam o córtex cerebral em crianças com SCP20, auxiliando assim no desenvolvimento da função motora grossa. Este estudo teve como objetivo descobrir se a combinação de EMTr e AOT poderia alcançar um efeito sinérgico maior do que o tratamento convencional ou EMTr ou AOT isoladamente.
Protocolo
Este estudo foi realizado em estrita conformidade com os padrões nacionais para experimentação humana, e o estudo clínico foi aprovado pela Associação de Ética do Hospital de Reabilitação Xiangya Boai (número de aprovação ética: 20211223). Os responsáveis pelas crianças concordaram em participar desse programa de treinamento e assinaram o termo de consentimento livre e esclarecido. Crianças com SCP foram recrutadas no Hospital de Reabilitação Xiangya Boai e no Hospital Xiangya da Universidade Central South de fevereiro de 2022 a dezembro de 2022.
1. Preparação antes do experimento
- Para garantir a precisão dos resultados do estudo, forneça treinamento relevante aos terapeutas de reabilitação e avalie suas habilidades com antecedência para garantir que eles possam orientar as crianças no treinamento.
NOTA: Os técnicos da EMTr devem ser treinados e qualificados para garantir a segurança das crianças. - Realize a triagem de segurança da EMTr com os pais antes do experimento, incluindo questioná-los sobre evidências de convulsões e medicamentos tomados.
NOTA: Os medicamentos podem diminuir o limiar convulsivo.
2. Recrutamento
- Recrutar crianças com SCP cujo diagnóstico clínico e classificação atendam aos critérios das Diretrizes de Tratamento de Reabilitação de Paralisia Cerebral da China (2022)21.
- Certifique-se de que as crianças tenham entre 3 e 6 anos.
- Certifique-se de que as crianças tenham o quociente de desenvolvimento (DQ) da área comportamental adaptativa da Escala de Diagnóstico de Desenvolvimento Gesell (GDDS) > 55 para que possam participar ativamente do treinamento.
- Certifique-se de que as crianças tenham classificação da função motora grossa (GMFCS) I-III.
- Certifique-se de que as crianças possam andar mais de 10 m de forma independente ou com um andador.
- Excluem: crianças com outros tipos de PC; crianças agendadas para reabilitação médica ou cirurgia durante o período do estudo; crianças com epilepsia, deficiência intelectual grave, deficiência visual ou déficit de atenção; crianças com implantes cocleares ou intracranianos.
- Antes do treinamento, obtenha formulários de consentimento informado dos responsáveis pelas crianças para participação voluntária neste programa de treinamento 1x ao dia, 5 dias por semana durante 12 semanas.
3. Avaliação pré-tratamento
- Analise os dados de linha de base coletados de crianças recrutadas com SCP, incluindo nome, sexo, idade, tipo de espasticidade da paralisia cerebral, GMFCS, nível cognitivo, uso de órtese tornozelo-pé, tratamento médico anterior ou atual e histórico cirúrgico.
- Avaliação da reabilitação
NOTA: Estudos demonstraram que a Escala Compreensiva de Espasticidade (CSS) utilizada para avaliar o grau de espasmo de membros inferiores em crianças com SCP tem boa confiabilidade e validade22.- Determine o grau de espasmo examinando o reflexo do tendão de Aquiles do membro inferior, a tensão muscular do grupo flexor plantar do tornozelo e o clônus do tornozelo. Utilizar os seguintes critérios de avaliação: sem espasmo, <7; espasmo leve, 7-9; espasmo moderado, 10-12; e espasmo severo, 13-16.
- Avaliar a função de equilíbrio de acordo com a Escala de Equilíbrio Pediátrico (PBS)23, que inclui 14 itens testados. Cada item é dividido em cinco níveis com 0-4 pontos para cada item e 56 pontos no total. Quanto maior a pontuação, melhor a função de equilíbrio.
NOTA: O PBS é baseado na BBS Children's Revision, principalmente ajustando a ordem dos itens testados, encurtando o tempo para manter a postura e esclarecendo as instruções do teste. - Avaliar a capacidade de marcha das crianças com base na velocidade de caminhada de 10 m (10MWS)24.
- Peça às crianças que caminhem o mais rápido possível em uma pista com especificações de largura x comprimento = 20 cm x 15 m, de forma independente ou usando uma órtese tornozelo-pé ou usando um auxílio para crianças com GMFCS classe III.
- Peça às crianças que comecem a caminhar no marcador de 15 m; Comece a cronometrar aos 12 m e pare aos 2 m para medir o tempo necessário para os 10 m do meio. Solicitar às crianças que realizem três testes consecutivos no TC10 e calculem a velocidade de caminhada (m/s).
NOTA: O nível funcional das crianças foi classificado como I-III de acordo com o GMFCS, o que significa que elas têm certa capacidade de ficar em pé e andar. - Avalie o nível de função motora grossa das crianças selecionando uma posição em pé na área D (13 itens) e caminhando, correndo e pulando na área E (24 itens) na Medida da Função Motora Grossa (GMFM). Calcule a pontuação de acordo com o grau de conclusão de cada item (0-3 pontos) e obtenha a pontuação total das Zonas D e E. Quanto maior a pontuação, melhor a função motora grossa.
- Calcule a taxa de eficácia usando as equações (1) e (2) e avalie a eficácia clínica das intervenções da função motora grossa medindo a diferença nas pontuações da seção GMFM-88E antes e depois do tratamento.
Taxa de eficácia (%) =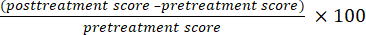 (1)
(1)
Taxa de eficácia = taxa efetiva significativa + taxa efetiva (2)- Considere o desfecho significativamente eficaz se a taxa de eficácia for de >50%.
- Considere o desfecho eficaz se a taxa de eficácia estiver entre 20% e 50%.
- Considere o desfecho ineficaz se a taxa de eficácia for <20%.
4. Método terapêutico
NOTA: Explique os princípios e objetivos do programa de treinamento, bem como possíveis efeitos adversos e problemas de segurança durante o processo de treinamento, aos responsáveis pelas crianças.
- Divida aleatoriamente as crianças com SCP em quatro grupos diferentes: um grupo convencional, um grupo rTMS, um grupo AOT e um grupo de intervenção combinada de acordo com o método da tabela numérica (16 casos em cada grupo neste estudo).
- Garantir que todas as crianças recebam tratamento de reabilitação convencional, com base no qual receberão diferentes medidas de tratamento de reabilitação. O grupo convencional não recebe nenhum outro tratamento de reabilitação; o grupo EMTr recebe EMTr; o grupo AOT recebe AOT; e o grupo de estudo recebe EMTr combinada com AOT.
- Explique detalhadamente às famílias das crianças em questão as possibilidades de sua participação em programas de treinamento de reabilitação convencional, EMTr, AOT e intervenções combinadas. Certifique-se de que os pesquisadores estejam cegos para a alocação dos sujeitos e não estejam envolvidos na avaliação.
- De acordo com a ordem de admissão dessas crianças, gere uma lista numérica como uma planilha. Randomize em grupos da seguinte forma: números 1, 5, 9... para o grupo regular; números 2, 6, 10... para o grupo EMTr; números 3, 7, 11... para o grupo AOT; e números 4, 8, 12... para o grupo de intervenção combinada. Para garantir a privacidade, use uma cortina para fornecer a cada criança um espaço separado durante cada sessão de tratamento.
- Reabilitação convencional
- Terapia por exercícios
- Explique o princípio e o propósito da terapia por exercícios aos responsáveis pelas crianças e notifique-os de que a duração do tratamento é de 30 minutos.
- De acordo com sua classificação de força muscular, instrua as crianças a realizar exercícios de força muscular para o treinamento dos músculos abdutores do quadril, músculos extensores posteriores do quadril e músculos extensores dorsais do tornozelo, 10x por série e três séries por dia.
- De acordo com o nível de função de equilíbrio, instrua as crianças a realizar treinamento de equilíbrio, como ficar em pé sem apoio, ficar em pé com os pés juntos e ficar em pé sobre uma perna, com duração de 10 minutos de cada vez.
- De acordo com sua capacidade de caminhar, instrua as crianças a realizar treinamentos de caminhada, como segurar as mãos, caminhar independente e atravessar obstáculos, com duração de 10 minutos de cada vez.
- Hidroterapia
- Explique o princípio, o processo e o propósito da hidroterapia aos responsáveis pelas crianças e notifique-os de que a duração do tratamento é de 20 minutos.
- Ao usar a máquina de hidroterapia especial para crianças, ajuste a temperatura da água para uma temperatura apropriada de 37-38 °C.
- Peça aos pais que ajudem seus filhos a tirar a roupa, colocar calções de banho impermeáveis e coleiras de hidroterapia e, em seguida, colocá-los na máquina de hidroterapia.
- Clique no botão do banho de espuma para iniciar o tratamento e instruir as crianças a se levantarem, virarem e darem passos alternadamente com os dois pés na água.
- Tratamento de massagem
- Faça com que as crianças sejam diagnosticadas primeiro.
- Explique os efeitos do tratamento de massagem aos responsáveis pelas crianças e avise-os de que a duração do tratamento é de 30 min.
- Coloque as crianças em decúbito ventral e aplique técnicas alternadas de beliscar e empurrar 5 a 10 vezes ao longo de ambos os lados da artéria coronária e do meridiano da bexiga.
- Coloque as crianças em decúbito ventral e pressione, usando a ponta do polegar, os pontos de acupuntura de Futu, Liangqiu, Zusanli, Jiexi, Huantiao, Chengfu e Wuizhong de cima para baixo.
- Coloque as crianças em decúbito dorsal ou deitado e aplique levantamento rítmico e beliscões 10-20x com o polegar e outros quatro dedos alternadamente no quadríceps, isquiotibiais e músculo tríceps da panturrilha ao mesmo tempo.
- Terapia por exercícios
- EMTr
NOTA: O fisioterapeuta envolvido na realização da EMTr participou primeiro do treinamento organizado pelo fabricante. Para a segurança dos participantes, o terapeuta ou outros profissionais médicos treinados devem supervisionar todo o processo de tratamento e informar os responsáveis com antecedência que o pulso gerado pela EMTr pode causar dor temporária e leve e leve espasmos da face e membros ao atingir o couro cabeludo.- Preparação do paciente com EMTr
- Na primeira visita, informe o fisioterapeuta sobre as informações básicas e o histórico médico das crianças em questão.
- Explique o processo de tratamento com EMTr e as possíveis respostas aos responsáveis pelas crianças e notifique-os de que a duração do tratamento é de aproximadamente 30 minutos.
- Coloque as crianças em decúbito dorsal ou sentado, desengordure as mãos com álcool medicinal e escolha uma tampa de posicionamento adequada para cada uma delas de acordo com o perímetro cefálico. Colocar a linha naso-occipital na tampa de posicionamento na linha mediana das crianças participantes, e o ponto de cruzamento da linha naso-occipital e da linha temporal-parietal no ponto médio da linha entre o supercílio e a carina posterior occipital.
NOTA: O tamanho apropriado deve ser selecionado de acordo com o perímetro cefálico. - Fixe o eletrodo de registro no músculo abdominal do abdutor curto do polegar das crianças participantes, o eletrodo de referência no tendão do abdutor curto do polegar e o eletrodo inferior no punho.
- Preparação da operação de rTMS
- Inicie o aplicativo de computador no instrumento rTMS, insira as informações básicas e os diagnósticos das crianças participantes e determine o plano de tratamento.
- A bobina de estimulação é uma bobina circular refrigerada a ar, cujo centro coincide com a área M1 contralateral correspondente ao abdutor curto do polegar identificado. Coloque a bobina a 45° em relação ao couro cabeludo.
NOTA: A tampa de posicionamento foi projetada de acordo com o sistema de arranjo de eletrodos 10-20 de eletroencefalografia (EEG), que pode localizar rapidamente a região M1. - Selecione uma intensidade de estimulação de 30% e estimule a região M1 correspondente ao músculo abdutor curto do polegar contralateral por monopulso manual.
NOTA: Durante o tratamento, as crianças participantes devem manter sua posição para evitar o desvio do alvo de estimulação. - Observe o gráfico de interface dos potenciais evocados motores e reduza gradualmente a intensidade da estimulação. Defina o TMR como a intensidade mínima de estímulo que provocará essa resposta se pelo menos 5 em cada 10 estímulos consecutivos do córtex motor primário da criança (M1) induzirem uma força potencial motora de mais de 50 mV no músculo abdutor curto do hálux contralateral (Figura 1A).
- Clique no botão confirmar , salve o registro RMT e entre na página de configuração do parâmetro de tratamento .
- Tratamento com EMTr
- Use as seguintes configurações para realizar estimulação de baixa frequência na região M1 do córtex cerebral não danificado: frequência de estimulação 1 Hz, intensidade de estimulação 80% RMT, número de estimulação 10, tempo de estimulação 10 s, número de repetições 80 e número total de pulsos 80025,26 (ver Figura 1B).
- Use as seguintes configurações para realizar a estimulação de alta frequência da região M1 do córtex cerebral danificado: frequência de estimulação 5 Hz, intensidade de estimulação 100% RMT, número de estimulação 15, tempo de estimulação 3 s, tempos de repetição 80 e o número total de pulsos 1.20010 (ver Figura 1C).
- Observe as respostas das crianças participantes. Por exemplo, se as crianças começarem a chorar devido a espancamentos no couro cabeludo, tiverem espasmos faciais excessivos ou mostrarem sinais de convulsão e outras reações adversas, interrompa o tratamento imediatamente.
NOTA: Para crianças com diplegia / tetraplegia espástica, a estimulação de alta frequência da região M1 do córtex cerebral danificado foi realizada alternadamente em ambos os lados do cérebro danificado. Para aqueles com hemiplegia espástica, a região M1 do córtex cerebral não danificado foi estimulada em baixa frequência, enquanto o córtex cerebral danificado da área M1 foi estimulado em alta frequência.
- Preparação do paciente com EMTr
- AOT
NOTA: A AOT exige que os fisioterapeutas filmem os movimentos corporais dos sujeitos com antecedência e supervisionem a segurança e a precisão do treinamento de todo o processo de tratamento.- Explique o princípio, o processo e as precauções da AOT aos responsáveis pelas crianças e notifique-os de que a duração é de 30 min.
- Peça a dois fisioterapeutas profissionais que gravem vídeos de movimentos corporais de três ângulos diferentes: frente, lateral e costas, e projetem seis movimentos corporais com o objetivo de melhorar o equilíbrio dos membros inferiores e a função de caminhar.
- O primeiro movimento vai de sentado para em pé: mova o corpo para frente a partir da posição sentada ereta, levantando a pelve e estendendo a articulação do joelho, convertendo-se gradualmente para a posição em pé e, em seguida, sente-se. Execute isso 3x consecutivamente (Figura 2A).
- O segundo movimento é um exercício em pé: mova o peso do corpo para a esquerda ou para a direita o máximo possível e depois volte para a posição neutra. Execute-o 3x sucessivamente (Figura 2B).
- O terceiro movimento também é um exercício em pé: mova o peso do corpo para frente ou para trás o máximo possível e depois retorne à posição neutra. Execute-o 3x sucessivamente (Figura 2C).
- O quarto movimento também é um exercício em pé: gire o corpo para a esquerda ou para a direita o máximo possível e depois retorne à posição neutra. Execute-o 3x por vez (Figura 2D).
- O quinto movimento é um exercício em pé: caminhe lateralmente para a esquerda ou para a direita e depois retorne à posição neutra. Execute-o 3x sucessivamente (Figura 2E).
- O sexto movimento é um exercício em pé: suba ou desça alternadamente um degrau de 10 cm de altura com os pés esquerdo e direito. Execute-o 3x por vez (Figura 2F).
- Reúna as crianças em uma sala silenciosa e sentadas a 5 m de distância de uma TV de 86 polegadas em posições confortáveis.
- Peça ao fisioterapeuta que explique os movimentos do corpo primeiro para que as crianças possam se concentrar em assistir ao vídeo.
- Depois de assistir ao vídeo, peça às crianças que imitem esses movimentos.
5. Avaliação pós-tratamento
NOTA: A avaliação pré-tratamento e 12 semanas pós-tratamento para cada paciente seria concluída pelo mesmo médico de reabilitação pediátrica.
- Após 12 semanas de diferentes medidas de reabilitação para os quatro grupos de crianças, peça ao mesmo médico de reabilitação pediátrica que reavalie a eficácia clínica de CSS, PBS, 10 MWS, GMFM e função motora grossa.
- Registre a satisfação e o feedback dos responsáveis sobre o plano de tratamento, incluindo o grau de prazer do tratamento e a melhora da autoconsciência, bem como seus desejos e sugestões para continuar o tratamento.
6. Análise estatística
- Insira os dados demográficos, CSS, PBS, velocidade de caminhada de 10 m (10MWS), GMFM e taxa efetiva (%) no software para análise estatística.
- Analise os dados de contagem usando o teste χ2 ou o método de precisão probabilística de Fisher.
- Determine se os dados estão em conformidade com uma distribuição normal e expresse os dados normalmente distribuídos como média ± SD.
- Use a análise de desvio de medição repetitiva para comparação entre os quatro grupos e realize a análise de variância de medidas repetidas sob o modelo misto para verificar se os resultados e os escores de variação de cada grupo são consistentes com a distribuição aproximadamente normal.
- Considere o tempo como um fator intragrupo e a intervenção um fator intergrupo. Se houver alguma interação entre esses dois fatores, teste a diferença entre grupos em cada ponto de tempo em a = 0,05. Se não houver efeito de interação, teste o efeito principal. Considere as diferenças estatisticamente significativas em P < 0,05.
Resultados
Este artigo apresenta os resultados de 64 crianças com SCP (Tabela Suplementar S1 e Ficha Suplementar 1), que foram divididas aleatoriamente em quatro grupos de acordo com o método da tabela numérica e receberam diferentes medidas de reabilitação por 12 semanas. Durante todo o processo, as crianças participantes não tiveram reações adversas, como dores de cabeça, tonturas e convulsões.
Os dados demográficos dos quatro grupos de crianças são apresentados na Tabela 1. Antes do tratamento, não houve diferenças significativas na proporção sexual, idade, categoria espástica de paralisia cerebral, GMFCS, quociente de desenvolvimento GDDS (GDDS DQ) e uso de dispositivos auxiliares (órtese tornozelo-pé ou andador) (todos P > 0,05).
Os escores CSS dos quatro grupos de crianças antes e depois do tratamento de 12 semanas foram comparados na Tabela 2. Após 12 semanas de treinamento, as pontuações do CCS de todos os quatro grupos diminuíram significativamente, com o grupo de intervenção combinada mostrando mudanças significativamente maiores do que os outros três grupos. O efeito do tempo e o efeito da interação entre os grupos e o tempo foram significativos (P < 0,05), enquanto o efeito entre os grupos não foi significativo (P > 0,05).
Os escores de PBS, 10MWS e GMFM antes e depois do treinamento de 12 semanas dos quatro grupos são mostrados na Tabela 3, Tabela 4 e Tabela 5. Em comparação com os escores pré-treinamento, os escores de PBS, 10MWS e GMFM de todos os quatro grupos aumentaram significativamente após o tratamento, com os escores do grupo de intervenção combinada melhorando mais. O efeito do tempo e o efeito da interação entre os grupos e o tempo foram significativos (P < 0,05), enquanto o efeito entre os grupos não foi significativo (P > 0,05).
Os efeitos clínicos na função motora grossa em todos os quatro grupos de crianças estão representados na Tabela 6. A taxa de eficácia total da função motora grossa no grupo de intervenção combinada foi de 87,50%, significativamente maior do que as dos três grupos restantes (grupo EMTr 62,50%, grupo AOT 68,75%, grupo convencional 25,00%) (χ2 = 13,850, P = 0,003).
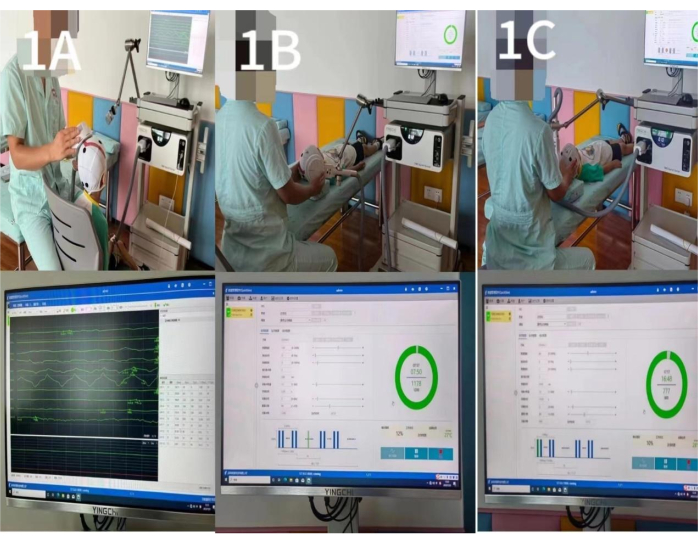
Figura 1: Estimulação da área M1. (A) Determinação do limiar: O valor do TMR foi medido quando a região M1 contralateral correspondente ao músculo abdutor breve do polegar, que foi estimulada com um único pulso para gerar um potencial evocado por movimento. (B) Estimulação de baixa frequência na região M1 do córtex cerebral não danificado: a frequência de estimulação foi de 1Hz, a intensidade da estimulação foi de 80% RMT, o número de estimulação foi 10, o tempo de estimulação durou 10 s, o número de repetições foi de 80 vezes e o número total de pulsos foi de 800. (C) Estimulação de alta frequência da região M1 do córtex cerebral danificado: a frequência de estimulação foi de 5 Hz, a intensidade da estimulação foi de 100% RMT, o número de estimulação foi 15, o tempo de estimulação durou 3 s, os tempos de repetição foram 80 vezes e o número total de pulsos foi de 1.200. Clique aqui para ver uma versão maior desta figura.

Figura 2: Treinamento de observação de ação. (A) O primeiro movimento: Conversão Sit-to-Stop. (B) O segundo movimento: deslocamento do peso corporal esquerdo/direito. (C) O terceiro movimento: deslocamento do peso corporal para frente / para trás. (D) O quarto movimento: rotação do corpo esquerda/direita. (E) O quinto movimento: caminhada esquerda/direita. (F) O sexto movimento: subindo / descendo alternadamente. Clique aqui para ver uma versão maior desta figura.
| (n=64, x±s) | |||||||||
| Item | Grupo Convencional | Grupo rTMS | Grupo AOT | grupo de intervenção combinada | χ2 /F | P | |||
| Número (n) | 16 | 16 | 16 | 16 | |||||
| Relação sexual (masculino/feminino) | 10/6 | 10/6 | 13/3 | 9/7 | 2.494 | 0.476 | |||
| Idade (Ano) | 4,44±0,80 | 4,74±0,68 | 4,71±0,54 | 4,63±0,68 | 0.654 | 0.683 | |||
| Classificação da paralisia cerebral espástica (hemip legia espástica / dip legia espástica / tetraplegia espástica) | 02-07-2007 | 5/10/1 | 6/9/1 | 5/10/1 | 2.105 | 0.945 | |||
| GMFCS (n) (Nível I/II/III) | 7/3/6 | 6/5/5 | 8/5/3 | 8/5/3 | 2.750 | 0.868 | |||
| GDDS DQ | 70.06±10.25 | 70.13±9.44 | 71.56±12.58 | 69.25±6.89 | 0.148 | 0.931 | |||
| Uso de dispositivos auxiliares (n) Sim/Não | 5/11 | 3/13 | 3/13 | 4/12 | 1.780 | 0.699 | |||
Tabela 1: Comparação das informações básicas dos quatro grupos de crianças (n = 64, x ± s). *Análise de variância unidirecional. Antes do treinamento, não houve diferenças significativas na proporção de sexos, idade, categoria espástica de paralisia cerebral, GMFCS, quociente de desenvolvimento GDDS (GDDS DQ) e uso de dispositivos auxiliares (órtese tornozelo-pé ou andador), indicando comparabilidade. Abreviaturas: GMFCS = Classificação da função motora grossa; GDDS DQ = Quociente de desenvolvimento do cronograma de diagnóstico do desenvolvimento de Gesell.
| Grupo | Número (n) | ANTES | DEPOIS | F | P | ||
| Grupo Convencional | 16 | 10.63±1.67 | 19.10±1.76 | ||||
| Grupo rTMS | 16 | 10.88±1.41 | 9.75±1.13 | ||||
| Grupo AOT | 16 | 10.75±1.13 | 9.75±1.00 | ||||
| grupo de intervenção combinada | 16 | 10.69±1.01 | 8,88±1,02 | ||||
| Fator de grupo | 0.774 | 0.513 | |||||
| Fator Tempo | 228.261 | <0,001 | |||||
| Fator de Grupo * Fator de Tempo | 15.217 | <0,001 | |||||
Tabela 2: Comparação dos escores do CSS nos quatro grupos de crianças (n = 64, x ± s). Após o tratamento, os resultados da ANOVA de medidas repetidas mostraram que o efeito do tempo e o efeito da interação entre os grupos e o tempo foram significativos (P < 0,05), enquanto o efeito entre os grupos não foi significativo (P > 0,05). Abreviaturas: CSS = Escala Abrangente de Espasticidade; EMTr = estimulação magnética transcraniana repetida; AOT = treinamento de observação de ação.
| Grupo | Número (n) | ANTES | DEPOIS | F | P | ||
| Grupo Convencional | 16 | 28.25±9.38 | 31.13±9.22 | ||||
| Grupo rTMS | 16 | 29.44±10.05 | 35.56±9.82 | ||||
| Grupo AOT | 16 | 29.25±9.84 | 35.94±8.62 | ||||
| grupo de intervenção combinada | 16 | 29.81±11.59 | 41.88±8.03 | ||||
| Fator de grupo | 1.12 | 0.348 | |||||
| Fator Tempo | 371.208 | <0,001 | |||||
| Fator de Grupo * Fator de Tempo | 27.954 | <0,001 | |||||
Tabela 3: Comparação dos escores da PBS nos quatro grupos de crianças (n = 64, x ± s). Após o tratamento, os resultados da ANOVA de medidas repetidas mostraram que o efeito do tempo e o efeito da interação entre os grupos e o tempo foram significativos (P < 0,05), enquanto o efeito entre os grupos não foi significativo (P > 0,05). Abreviaturas: PBS = Escala de Equilíbrio Pediátrico; EMTr = estimulação magnética transcraniana repetida; AOT = treinamento de observação de ação.
| Grupo | Número (n) | ANTES | DEPOIS | F | P | ||
| Grupo Conventiona | 16 | 1,02±0,14 | 1,10±0,16 | ||||
| Grupo rTMS | 16 | 0,98±0,18 | 1,15±0,16 | ||||
| Grupo AOT | 16 | 0,99±0,12 | 1,15±0,09 | ||||
| grupo de intervenção combinada | 16 | 1,02±0,15 | 1,24±0,11 | ||||
| Fator de grupo | 0.946 | 0.424 | |||||
| Fator Tempo | 501.551 | <0,001 | |||||
| Fator de Grupo * Fator de Tempo | 19.275 | <0,001 | |||||
Tabela 4: Comparação dos escores da 10MWS nos quatro grupos de crianças (n = 64, x ± s). Após o tratamento, os resultados da ANOVA de medidas repetidas mostraram que o efeito do tempo e o efeito da interação entre os grupos e o tempo foram significativos (P < 0,05), enquanto o efeito entre os grupos não foi significativo (P > 0,05). Abreviaturas: 10MWS = velocidade de caminhada de 10 m; EMTr = estimulação magnética transcraniana repetida; AOT = treinamento de observação de ação.
| Grupo | Número (n) | ANTES | DEPOIS | F | P | ||
| Grupo Conventiona | 16 | 46.63±20.05 | 54.00±22.19 | ||||
| Grupo rTMS | 16 | 48.94±19.96 | 61,94±20,61 | ||||
| Grupo AOT | 16 | 50.25±15.25 | 63.63±16.40 | ||||
| grupo de intervenção combinada | 16 | 50.94±18.43 | 75.69±17.86 | ||||
| Fator de grupo | 1.300 | 0.283 | |||||
| Fator Tempo | 502.502 | <0,001 | |||||
| Fator de Grupo * Fator de Tempo | 31.184 | <0,001 | |||||
Tabela 5: Comparação dos escores do GMFM nos quatro grupos de crianças (n = 64, x ± s). Após o tratamento, os resultados da ANOVA de medidas repetidas mostraram que os resultados da ANOVA de medidas repetidas mostraram que o efeito do tempo e o efeito da interação entre os grupos e o tempo foram significativos (P < 0,05), enquanto o efeito entre os grupos não foi significativo (P > 0,05). Abreviaturas: GMFM = medida da função motora grossa; EMTr = estimulação magnética transcraniana repetida; AOT = treinamento de observação de ação.
| Grupo | Número | Óbvio eficaz | Eficaz | Ineficaz | Taxa efetiva | ||
| Grupo Convencional | 16 | 1 | 3 | 12 | 25.00% | ||
| Grupo rTMS | 16 | 3 | 7 | 6 | 62.50% | ||
| Grupo AOT | 16 | 2 | 9 | 5 | 68.75% | ||
| grupo de intervenção combinada | 16 | 7 | 7 | 2 | 87.50% | ||
| χ2 | 13.850 | ||||||
| P | 0.003 | ||||||
| Abreviaturas: EMTr = estimulação magnética transcraniana repetida; AOT = treinamento de observação de ação. | |||||||
Tabela 6: Comparação da função motora grossa de todos os quatro grupos de crianças (n [%]). Abreviaturas: EMTr = estimulação magnética transcraniana repetida; AOT = treinamento de observação de ação.
Arquivo Suplementar 1: Informações do caso de um paciente. O paciente foi tratado com EMTr combinada com AOT. Após 12 semanas de tratamento, os dados de vários indicadores de avaliação antes e depois do tratamento foram comparados para determinar o efeito clínico da intervenção combinada na função motora grossa do paciente. Clique aqui para baixar este arquivo.
Tabela Suplementar S1: Dados do paciente. Clique aqui para baixar este arquivo.
Discussão
Para crianças com SCP, o aumento da atividade dos neurônios γ e α leva à inibição da entrada do trato corticoespinhal, o que resulta em aumento da tensão muscular conhecida como espasmo. Como os espasmos dos membros afetam significativamente o desenvolvimento da função motora dos membros inferiores de crianças com SCP, um dos objetivos cruciais do treinamento é reduzir a espasticidade. Atualmente, estratégias de tratamento passo a passo são empregadas para aliviar a espasticidade, incluindo enfermagem de reabilitação, fisioterapia, aplicação de órtese ortopédica, injeções de toxina botulínica27, tratamentos medicamentosos e intervenções cirúrgicas28. Neste estudo, técnicas de reabilitação, como terapia por exercícios, hidroterapia, massagem terapêutica e EMTr, foram usadas para aliviar espasmos em crianças com SCP. A Tabela 2 mostra que os escores da CSS no grupo de intervenção combinada exibiram maior melhora do que os outros três grupos, sugerindo que a intervenção combinada de EMTr e AOT é mais eficaz no alívio da espasticidade de crianças com SCP. Rajak et al.12 sugeriram que aumentar a frequência do tratamento com EMTr pode ajudar a reduzir os espasmos musculares em crianças com PC e facilitar o desenvolvimento da função motora. Gupta et al.29 trataram 20 casos de pacientes com paralisia cerebral com EMTr em 5 Hz e 10 Hz por 20 dias, estimulando o córtex motor do cérebro, e os resultados mostraram que a tensão muscular do tratamento com EMTr foi significativamente menor do que a do grupo convencional. Esse achado foi consistente com o resultado do presente estudo, no qual os escores da CSS do grupo experimental foram significativamente melhores do que os dos outros três grupos de crianças.
Antes de aceitar o tratamento com EMTr, foi necessário medir primeiro o limiar motor das crianças para determinar a intensidade do tratamento. Para crianças com hemiplegia espástica, o lado saudável foi avaliado primeiro, depois o lado afetado. O limiar motor do lado saudável foi usado para determinar a intensidade do tratamento. Durante o tratamento com EMTr, as tampas de posicionamento devem ser usadas corretamente, o centro de estimulação da bobina deve coincidir com o ponto fixo determinado pela bobina e a bobina deve ser colocada a 45° com o couro cabeludo. Neste estudo, a região M1 foi selecionada como local de estimulação para melhorar os distúrbios do movimento dos membros inferiores. A estimulação de baixa frequência com frequência de 1 Hz pode reduzir o fluxo sanguíneo cerebral e a excitabilidade do lado da estimulação e aumentar a excitabilidade do lado contralateral. A estimulação de alta frequência com frequência de 5 Hz pode melhorar diretamente a excitabilidade cortical do lado estimulado. O objetivo é obter uma melhor inibição inter-hemisférica, e a estimulação alternada de baixa e alta frequência é propícia à recuperação da função motora.
A AOT representa uma abordagem promissora para a intervenção da paralisia cerebral, restaurando as redes cerebrais danificadas para restabelecer a função motora como adjuvante da fisioterapia15,30. De acordo com esse mecanismo, os estudiosos exploraram a sinergia da AOT com a terapia induzida por restrição6, treinamento de vibração de corpo inteiro31 e sistemas de interface cérebro-computador32 na reabilitação da paralisia cerebral. AOT deve apresentar ações significativas aos observadores e exige que as crianças tenham uma certa capacidade cognitiva para imitar as ações do vídeo. O ponto-chave da AOT era a observação, não a execução de ações. Como os distúrbios do equilíbrio podem afetar a marcha independente e as atividades diárias de crianças com SCP, melhorar sua capacidade de controle do equilíbrio foi particularmente importante. Este estudo incorporou programas AOT envolvendo movimentos funcionais para melhorar o equilíbrio dos membros inferiores e as habilidades de marcha. As crianças assistiram atentamente ao vídeo, e os fisioterapeutas informaram mais detalhes das ações apresentadas no vídeo e orientaram e supervisionaram as crianças a realizarem as ações corretamente. Durante o treinamento, os fisioterapeutas precisam elucidar detalhes do movimento para as crianças e adotar incentivos para garantir a participação espontânea. A AOT tem alcançado bons efeitos terapêuticos em ambientes remotos de reabilitação para crianças com PC devido à sua simples operação33. Portanto, os pais são incentivados a implementar treinamento intensivo em casa para aumentar a eficácia do treinamento. Enquanto isso, a eficácia do treinamento está intimamente relacionada ao programa de treinamento ao qual os pacientes aderem durante a observação e/ou execução dos movimentos. Diferentes resultados de aprendizagem e desempenho serão produzidos com base em diferentes níveis de atenção pagos para observar os recursos de treinamento34. Kim et al.35 não encontraram diferença substancial ao comparar os resultados das intervenções AOT de curto e longo prazo.
Neste estudo, com base na reabilitação convencional, os efeitos de quatro formas diferentes de intervenção, a saber, medidas convencionais de reabilitação isoladas, EMTr, AOT e intervenção combinada de EMTr e AOT, na função motora grossa de crianças com SCP foram administrados, respectivamente, para explorar se a intervenção combinada tem um efeito sinérgico. A Tabela 3, a Tabela 4 e a Tabela 5 ilustram que, após 12 semanas de tratamento, os escores de PBS, 10MWS e GMFM melhoraram para todos os grupos. No entanto, o grupo de intervenção combinada exibiu o aumento mais substancial nos escores PBS, 10MWS e GMFM em comparação com os grupos convencional, rTMS e AOT. Além disso, sua taxa efetiva de função motora grossa também foi significativamente maior. A Tabela 6 mostra que a taxa efetiva da função motora grossa no grupo intervenção combinada foi de 87,50%, superando o grupo convencional (25,00%), o grupo EMTr (62,50%) e o grupo AOT (68,75%) (χ2=13,850, P=0,003), sugerindo que a intervenção combinada de EMTr e AOT é mais eficaz na melhora da função motora de crianças com SCP. Os mecanismos de regulação podem ser: primeiro, o local da EMTr é a região M1 da região motora dos membros inferiores do córtex cerebral, que está próxima à região onde a AOT ativa a SNM. A observação e execução do movimento fortalecem a conexão entre o córtex motor e a região M1 por meio do MNS36. Em segundo lugar, Sun et al.37confirmaram que a EMTr regula a excitabilidade do córtex cerebral alvo aplicando um campo magnético à região cerebral alvo para gerar uma corrente indutiva, que pode se propagar ao longo dos tratos corticoespinhais e nervos motores periféricos, levando a respostas musculares que promovem a recuperação da função motora do membro. A AOT pode fornecer às crianças a experiência e a preparação esperadas da ação, observando primeiro o vídeo, e promover a atividade da rede neuronal dependente da tarefa ao realizar a mesma tarefa38. Em terceiro lugar, a estimulação da EMTr das áreas corticais motoras laterais induz a ativação transsináptica dos circuitos subcorticais por meio de correntes induzidas, produzindo atividade espástica motora e muscular reduzida para estabelecer padrões de movimento corretos39. Vídeos de ação do programa AOT podem ser observados repetidamente e simultaneamente melhoram a memória motora e promovem a remodelação do córtex cerebral por meio da execução repetida do programa40. A intervenção combinada pode regular sinergicamente a atividade cortical, aumentar a excitabilidade do córtex motor e o recrutamento de unidades motoras, reduzir a espasticidade e a hiperreflexia muscular e aumentar o efeito da interação mútua. Por essas razões, a EMTr combinada com AOT pode ter um efeito sinérgico para otimizar as alterações neuroplásticas e melhorar a recuperação da função motora.
A combinação de EMTr e AOT surge como uma estratégia eficaz para a reabilitação individualizada da disfunção de membros inferiores em crianças com SCP, melhorando o equilíbrio e a função motora. Também existem deficiências neste estudo: efeitos placebo podem estar presentes para a EMTr, uma vez que uma condição simulada de EMTr não foi usada. A maioria dos métodos de avaliação usados no estudo eram escalas de avaliação de reabilitação, e nenhuma avaliação objetiva com imagens como neurofisiologia, eletroencefalografia ou ressonância magnética funcional foi aplicada. Além disso, estudos clínicos de longo prazo em larga escala e ensaios clínicos randomizados com avaliação neurofisiológica ou de imagem objetiva são necessários para obter parâmetros de tratamento padronizados para terapia com EMTr e AOT ou para determinar o efeito terapêutico.
Divulgações
Os autores não têm conflitos de interesse a declarar.
Agradecimentos
Este estudo foi apoiado pelo financiamento do Hospital de Reabilitação Xiangya Boai.
Materiais
| Name | Company | Catalog Number | Comments |
| K6 multimedia scene interactive training system | Hunan Le Jiekang technology Co., LTD | Program implementation | |
| KLW-SLL type spa machine for children | Nanjing Kanglongwei Technology Industrial Co., LTD | Conventional therapy | |
| Pulse magnetic field stimulator model YRD CCY-II | Shenzhen Yingzhi technology Co., LTD | Program implementation | |
| SPSS26 software | IBM | Statistic analysis |
Referências
- Sadowska, M., Sarecka-Hujar, B., Kopyta, I. Cerebral palsy: current opinions on definition, epidemiology, risk factors, classification and treatment options. Neuropsychiatric Dis Treat. 16, 1505-1518 (2020).
- Alpay, S. Z., Kim, S. K., Oh, K. J., Graham, S. F. Advances in cerebral palsy biomarkers. Adv Clin Chem. 100, 139-169 (2016).
- Paul, S., Nahar, A., Bhagawati, M., Kunwar, A. J. A review on recent advances of cerebral palsy. Oxid Med Cell Longev. 2022, 2622310 (2022).
- Huang, C., et al. Efficacy and safety of core stability training on gait of children with cerebral palsy: A protocol for a systematic review and meta-analysis. Medicine. 99 (2), e18609 (2020).
- Kwon, H. Y., Ahn, S. Y. Effect of task-oriented training and high-variability practice on gross motor performance and activities of daily living in children with spastic diplegia. J Phys Ther Sci. 28 (10), 2843-2848 (2016).
- Jamali, A. R., Amini, M. The effects of constraint-induced movement therapy on functions of cerebral palsy children. Iran J Child Neurol. 12 (4), 16-27 (2018).
- Park, E. J., Baek, S. H., Park, S. Systematic review of the effects of mirror therapy in children with cerebral palsy. J Phys Ther Sci. 28 (11), 3227-3231 (2016).
- Fan, J., et al. The effectiveness and safety of repetitive transcranial magnetic stimulation on spasticity after upper motor neuron injury: A systematic review and meta-analysis. Front Neural Circuits. 16, 973561 (2022).
- Zewdie, E., et al. Safety and tolerability of transcranial magnetic and direct current stimulation in children: Prospective single center evidence from 3.5 million stimulations. Brain Stimul. 13 (3), 565-575 (2020).
- Dadashi, F., et al. The effects of repetitive transcranial magnetic stimulation (rTMS) on balance control in children with cerebral palsy. Annu Int Conf IEEE Eng Med Biol Soc. 2019, 5241-5244 (2019).
- Feng, J. Y., et al. Effect of infra-low-frequency transcranial magnetic stimulation on motor function in children with spastic cerebral palsy. Chinese Journal of Contemporary Pediatrics. 15 (3), 187-191 (2013).
- Rajak, B. L., Gupta, M., Bhatia, D., Mukherjee, A. Increasing number of therapy sessions of repetitive transcranial magnetic stimulation improves motor development by reducing muscle spasticity in cerebral palsy children. Ann Indian Acad Neurol. 22 (3), 302-307 (2019).
- Novak, I., et al. State of the evidence traffic lights 2019: systematic review of interventions for preventing and treating children with cerebral palsy. Curr Neurol Neurosci Rep. 20 (2), 3 (2020).
- Buchignani, B., et al. Action observation training for rehabilitation in brain injuries: a systematic review and meta-analysis. BMC Neurol. 19 (1), 344 (2019).
- Buccino, G. Action observation treatment: a novel tool in neurorehabilitation. Philos Trans R Soc Lond B Biol Sci. 369 (1644), 20130185 (2014).
- Lee, H. J., Kim, Y. M., Lee, D. K. The effects of action observation training and mirror therapy on gait and balance in stroke patients. J Phys Ther Sci. 29 (3), 523-526 (2017).
- Peng, T. H., et al. Action observation therapy for improving arm function, walking ability, and daily activity performance after stroke: a systematic review and meta-analysis. Clin Rehabil. 33 (8), 1277-1285 (2019).
- Fan, T. L., et al. Effects of action observation therapy based on mirror neuron theoryon the balance and walking ability of children with cerebral palsy. Chin J Child Health Care. 31 (2), 220-224 (2023).
- Noh, J. S., Lim, J. H., Choi, T. W., Jang, S. G., Pyun, S. B. Effects and safety of combined rTMS and action observation for recovery of function in the upper extremities in stroke patients: A randomized controlled trial. Restor Neurol Neurosci. 37 (3), 219-230 (2019).
- Parvin, S., et al. Therapeutic effects of repetitive transcranial magnetic stimulation on corticospinal tract activities and neuromuscular properties in children with cerebral palsy. Annu Int Conf IEEE Eng Med Biol Soc. 2018, 2218-2221 (2018).
- Children Rehabilitation Committee of China Rehabilitation Medical Association, China Rehabilitation Association for Disabled Children Cerebral Palsy Rehabilitation Committee, Chinese medical doctor association pediatric rehabilitation committee. & Chinese rehabilitation Guidelines for Cerebral Palsy (2022) Editorial board. Chinese Rehabilitation Guidelines for Cerebral Palsy (2022) Chapter 1: Generality. Chin J Appl Clin Pediatr. 37 (12), 887-892 (2022).
- Subspecialty Group of Rehabilitation, t. S. o. P.C. M. A. Rehabilitation strategy and recommendation for motor dysfunction in children with cerebral palsy. Zhonghua Er Ke Za Zhi. 58 (2), 91-95 (2020).
- Alimi, L., Kalantari, M., Nazeri, A. R., Akbarzade, B. A. Test-retest & inter-rater reliability of Persian version of Pediatric Balance Scale in children with spastic cerebral palsy. Iran J Child Neurol. 13 (4), 163-171 (2019).
- Thompson, P., et al. Test-retest reliability of the 10-metre fast walk test and 6-minute walk test in ambulatory school-aged children with cerebral palsy. Dev Med Child Neurol. 50 (5), 370-376 (2008).
- Yang, Z., Qiao, L., He, J., Zhao, X., Zhang, M. Effects of repetitive transcranial magnetic stimulation combined with functional electrical stimulation on hand function of stroke: A randomized controlled trial. NeuroRehabilitation. 51 (2), 283-289 (2022).
- Li, X., et al. Effect of virtual reality combined with repetitive transcranial magnetic stimulation on musculoskeletal pain and motor development in children with spastic cerebral palsy: a protocol for a randomized controlled clinical trial. BMC Neurology. 23 (1), 339 (2023).
- Multani, I., Manji, J., Hastings-Ison, T., Khot, A., Graham, K. Botulinum toxin in the management of children with cerebral palsy. Paediatr Drugs. 21 (4), 261-281 (2019).
- Volpon Santos, M., Carneiro, V. M., Oliveira, P., Caldas, C. A. T., Machado, H. R. Surgical results of selective dorsal rhizotomy for the treatment of spastic cerebral palsy. J Pediatr Neurosci. 16 (1), 24-29 (2021).
- Gupta, M., Rajak, B. L., Bhatia, D., Mukherjee, A. Neuromodulatory effect of repetitive transcranial magnetic stimulation pulses on functional motor performances of spastic cerebral palsy children. J Med Eng Technol. 42 (5), 352-358 (2018).
- Abdelhaleem, N., et al. Effect of action observation therapy on motor function in children with cerebral palsy: a systematic review of randomized controlled trials with meta-analysis. Clin Rehabil. 35 (1), 51-63 (2021).
- Jung, Y., Chung, E. J., Chun, H. L., Lee, B. H. Effects of whole-body vibration combined with action observation on gross motor function, balance, and gait in children with spastic cerebral palsy: a preliminary study. J Exerc Rehabil. 16 (3), 249-257 (2020).
- Rossi, F., et al. Combining action observation treatment with a brain-computer interface system: perspectives on neurorehabilitation. Sensors (Basel). 21 (24), 8504 (2021).
- Beani, E., Menici, V., Ferrari, A., Cioni, G., Sgandurra, G. Feasibility of a home-based action observation training for children with unilateral cerebral palsy: an explorative atudy. Front Neurol. 11, 16 (2020).
- Carson, H. J., Collins, D. J. Commentary: Motor imagery during action observation: a brief review of evidence, theory and future research opportunities. Front Hum Neurosci. 11, 25 (2017).
- Kim, D. H., An, D. H., Yoo, W. G. Effects of live and video form action observation training on upper limb function in children with hemiparetic cerebral palsy. Technol Health Care. 26 (3), 437-443 (2018).
- Qi, F., Nitsche, M. A., Ren, X., Wang, D., Wang, L. Top-down and bottom-up stimulation techniques combined with action observation treatment in stroke rehabilitation: a perspective. Front Neurol. 14, 1156987 (2023).
- Sun, Y. Y., et al. Effects of repetitive transcranial magnetic stimulation on motor function and language ability in cerebral palsy: A systematic review and meta-analysis. Front Pediatr. 11, 835472 (2023).
- Jeong, Y. A., Lee, B. H. Effect of action observation training on spasticity, gross motor function, and balance in children with diplegia cerebral palsy. Children (Basel). 7 (6), 64 (2020).
- Gupta, M., Lal Rajak, B., Bhatia, D., Mukherjee, A. Effect of r-TMS over standard therapy in decreasing muscle tone of spastic cerebral palsy patients. J Med Eng Technol. 40 (4), 210-216 (2016).
- Ryan, D., et al. Effect of action observation therapy in the rehabilitation of neurologic and musculoskeletal conditions: a systematic review. Arch Rehabil Res Clin Transl. 3 (1), 100106 (2021).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados