Method Article
Resezione transascellare della prima costola per il trattamento della sindrome dello stretto toracico
In questo articolo
Riepilogo
Qui presentiamo un protocollo di resezione transascellare della prima costola per il trattamento della sindrome dello stretto toracico causata dalla compressione del plesso brachiale, della vena succlavia e dell'arteria.
Abstract
La sindrome dello stretto toracico (TOS) è un disturbo comune che causa una significativa perdita di produttività. Il protocollo di resezione transascellare della prima costola (TFRR) è stato utilizzato per la decompressione delle strutture neurovascolari intrappolate nel TOS. Tra le altre procedure chirurgiche, il vantaggio del TFRR è che ha il più basso tasso di recidiva e migliori risultati estetici. Lo svantaggio del TFRR è che fornisce un corridoio di lavoro stretto e profondo che rende difficile ottenere il controllo vascolare.
Introduzione
La compressione del plesso brachiale, dell'arteria succlavia o della vena nel triangolo scalenico è clinicamente nota come sindrome dello stretto toracico (TOS), descritta per la prima volta da Peet et al.1. La sindrome dello stretto toracico si suddivide in neurogena (NTOS), TOS arteriosa e TOS venosa in base all'eziologia sottostante1. I pazienti con NTOS (93-95% dei casi di TOS) presentano dolore, intorpidimento e debolezza omolaterale. I pazienti con TOS venosa (3-5%) presentano trombosi venosa e i pazienti con TOS arteriosa (1-2%) presentano evento tromboembolico arterioso e ischemia. La gestione conservativa della TOS comprende farmaci e fisioterapia ed è la prima scelta per i casi di TOS. Le modalità di trattamento chirurgico includono procedure di decompressione e vengono eseguite dopo che la gestione conservativa ha fallito2. Le tecniche di decompressione includono la resezione transascellare della prima costola (TFRR), la scalenectomia della prima costola sopraclavicolare (SFRRS), la scalenectomia (senza resezione della prima costola tramite sopraclavicolare o transascellare) e la resezione della prima costola con approccio posteriore (PA-FRR)3. La prima resezione transascellare delle prime costole, una tecnica descritta da Roos et al. nel 1966, è un metodo efficace per il trattamento della TOS 4,5. L'obiettivo principale del TFRR è quello di rimuovere completamente l'ultima costola cervicale e la prima costola toracica e di decomprimere il fascio neurovascolare sottostante.
La TOS vascolare (VTOS) viene diagnosticata con angiografia TC, USG duplex a colori e arteriografia o venografia, mentre l'NTOS viene diagnosticato con raggi X, studi elettrodiagnostici (elettromielografia ad ago), Doppler USG duplex a colori e risonanza magnetica cervicale. Devono essere consultati fisioterapisti e psichiatri per escludere altri disturbi prima dell'intervento. Il sollievo dai sintomi con l'iniezione di lidocaina al muscolo scaleno anteriore è anche un buon indicatore per la diagnosi e predittore del beneficio chirurgico nei pazienti NTOS6.
Protocollo
Questo studio è stato condotto in conformità con la Dichiarazione di Helsinki e il comitato etico clinico locale (2018/09).
1. Esame obiettivo
NOTA: I test provocatori per la diagnosi della TOS sono illustrati nella Figura 1.
- Per il test di Adson (test scaleno, Figura 1A), portare la spalla del paziente in rotazione esterna con leggera abduzione e un po' di estensione e palpare il polso radiale. Estendere la testa del paziente all'indietro e ruotare verso la spalla testata. Chiedi al paziente di inspirare e trattenere il respiro.
- Considerare il test positivo nei casi in cui si verifica la riproduzione dei sintomi o l'abolizione del polso radiale mentre i sintomi si risolvono con la rotazione della testa sul lato controlaterale.
- Per il test del tutore costoclavicolare (Figura 1B), portare il braccio del paziente all'indietro, premere e ritrarre la scapola del paziente sul lato omolaterale. Controllare il polso. Se il polso radiale scompare o i sintomi si riproducono, il test è considerato positivo.
- Per il test di iperabduzione (Figura 1C), estendere leggermente il braccio del paziente e palpare l'arteria radiale. Abdurre il braccio di 90-180°. Un test positivo è una diminuzione del polso dell'arteria radiale dal basale alla nuova posizione.
- Per il test di Roos (Est) (Figura 1D), eseguire il test in posizione seduta o eretta. Portare le spalle del paziente a 90°, ruotare esternamente e flettere i gomiti a 90°. I gomiti dovrebbero essere leggermente dietro il piano frontale. Chiedere al paziente di aprire e chiudere le mani per 3 minuti.
- Considerare il test positivo se il paziente avverte pesantezza, dolore ischemico o debolezza delle braccia o intorpidimento e formicolio alle mani. Anche lo scolorimento delle mani è significativo per il test.
NOTA: Il trattamento chirurgico è la prima opzione nei casi VTOS, mentre il trattamento chirurgico viene eseguito nei casi NTOS dopo 3 mesi di terapia conservativa senza alcun miglioramento della vita quotidiana, della vita lavorativa e della qualità del sonno.
- Considerare il test positivo se il paziente avverte pesantezza, dolore ischemico o debolezza delle braccia o intorpidimento e formicolio alle mani. Anche lo scolorimento delle mani è significativo per il test.
2. Valutazione clinica ed elettrodiagnostica preoperatoria
- Per la valutazione del miglioramento clinico con il trattamento chirurgico, effettuare i risultati clinici nell'esame obiettivo, i risultati EMG e il questionario QuickDASH (Disability of Arm, Shoulder, and Hand: https://www.hss.edu/physician-files/fufa/Fufa-quickdash-questionnaire.pdf) relativi ai sintomi delle attività quotidiane e ai periodi preoperatori sociali e psicologici.
- Determinare gli EMG preoperatori misurando il potenziale d'azione motorio composto (CMAP), il potenziale d'azione nervoso sensoriale (SNAP), la velocità di conduzione nervosa (NCV) e la latenza dell'onda F. Effettuare registrazioni utilizzando un sistema di misurazione EMG/NCV/EP commerciale (ad es. Nihon Kohden Neuropack 2).
3. Resezione transascellare della prima costola in modo graduale
- Eseguire l'anestesia utilizzando un protocollo di induzione anestetica standard che include 0,6 mg/kg di bromuro di rocuronio, 0,05 mg/kg di midazolam e 1-2 μg/kg di fentanil.
- Somministrare tiopenthal sodico alla dose di 6 mg/kg per il mantenimento.
4. Posizione del paziente (Figura 2)
- Dopo aver posizionato il paziente in posizione di decubito laterale, avvolgere il braccio, sollevarlo e appenderlo in posizione di abduzione a 90°. Se necessario, ridurre la trazione ogni 3-5 minuti per evitare complicazioni postoperatorie.
- Utilizzare una soluzione di iodio povidone sterile al 10% per la sterilizzazione topica. Drappeggia il braccio, l'ascella e il torace. Utilizzare lenzuola sterili sul resto del corpo per evitare contaminazioni.
5. Raggiungere la prima costola
- Uso gli strumenti chirurgici sono mostrati nella Figura 3 e nella Tabella dei Materiali.
- Praticare un'incisione trasversale al di sotto dell'attaccatura dei capelli ascellare che si estende dal muscolo pettorale anteriormente e dal muscolo gran dorsale posteriormente per una lunghezza di 5-7 cm.
- Attraversa la pelle, il tessuto sottocutaneo e la fascia per raggiungere la parete toracica anteriore.
- Usa la dissezione smussata per raggiungere la prima costola.
6. Rilasciare la prima costola dai muscoli e dalla fascia
- Perforare la fascia sovrastante la prima costola e sezionare il periostio sovrastante la parte superiore della costola. Sezionare senza mezzi termini il bordo inferiore della costola dai muscoli circostanti utilizzando cauterizzazione monopolare e raspatorio delle costole.
- Dividere i muscoli intercostali fino al legamento costoclavicolare alla giunzione sternocostale e alla costa angolare nella giunzione costovertebrale posteriore.
- Nel bordo superiore della prima costola, esporre il muscolo scaleno anteriore anteriormente e il muscolo scaleno medio posteriormente. Posizionare la pinza curva sotto i muscoli scaleni anteriori e medi per tagliare i muscoli a livello della loro inserzione sopra la prima costola, dove sono più lontani dal fascio neurovascolare.
7. Rimozione della prima costola o della costola cervicale
- Iniziare anteriormente la resezione della prima costola in corrispondenza della giunzione sternocostale. Per prima cosa, gira dal suo bordo superiore e poi dal bordo inferiore per resecarlo usando un tagliacoste dallo sterno. Assicurarsi che le strutture neurovascolari siano preservate.
- Successivamente, resecare la porzione posteriore della costola e disarticolare la parte situata distalmente all'angolo della costola; quindi completare la resezione della costola.
- Dopo aver liberato completamente la costola cervicale dal tessuto circostante, resecare e disarticolare la costola fino a quando non si vede la superficie articolare del processo trasverso.
8. Periodo postoperatorio
- Nel periodo postoperatorio, eseguire una radiografia del torace per escludere complicanze, come lo pnomotorace.
- Rimuovere il drenaggio del torace il giorno 1 postoperatorio in casi senza incidenti.
- Utilizzare farmaci antinfiammatori non steroidei, analgesici narcotici e un rilassante muscolare per il dolore postoperatorio.
- Nel primo periodo postoperatorio, esaminare il movimento del braccio nel lato operato. Continuare la terapia fisica per i primi due mesi post-operatori.
- Consigliare al paziente di non eseguire alcuna attività estenuante con il lato operato.
9. Valutazione clinica ed elettrodiagnostica postoperatoria
- Per la valutazione del miglioramento clinico con il trattamento chirurgico, confrontare i risultati clinici dell'esame obiettivo, i risultati EMG e il questionario QuickDASH (Disability of Arm, Shoulder, and Hand: https://www.hss.edu/physician-files/fufa/Fufa-quickdash-questionnaire.pdf) relativo ai sintomi delle attività quotidiane e ai periodi sociali e psicologici preoperatori e postoperatori (3 mesi).
- Confronta gli EMG preoperatori e postoperatori misurando il potenziale d'azione motorio composto (CMAP), il potenziale d'azione nervoso sensoriale (SNAP), la velocità di conduzione nervosa (NCV) e la latenza dell'onda F. Effettuare registrazioni utilizzando un sistema di misurazione EMG/NCV/EP commerciale (ad es. Nihon Kohden Neuropack 2).
- Eseguire l'esame obiettivo postoperatorio per valutare il dolore e la parestesia.
Risultati
Risultati clinici
Un totale di 15 pazienti sono stati inclusi in questo studio. Tre pazienti (20%) erano di sesso maschile e 12 dei pazienti (80%) erano di sesso femminile. L'età media dei pazienti era di 30,6 ± 8,98 anni. Tutti i partecipanti di sesso maschile e 5 di sesso femminile erano lavoratori manuali. Il disturbo più comune del gruppo NTOS era il dolore e l'intorpidimento braccio-avambraccio, la debolezza della presa e l'atrofia ipotenare. Nel follow-up clinico postoperatorio, i pazienti sono stati interrogati sulla loro parestesia e gravità del dolore, sulla soddisfazione generale, sulla loro attività e sullo stato lavorativo. I punteggi QuickDASH e il valore EMG sono stati valutati prima dell'intervento e nel periodo postoperatorio. Il confronto tra le misurazioni EMG preoperatorie e postoperatorie è presentato nella Tabella 1, Tabella 2, Figura 4, Figura 5 e Figura 6. Abbiamo riscontrato un notevole miglioramento clinico tra QuickDASH7 preoperatorio e postoperatorio.
L'esame postoperatorio a sei mesi è stato valutato per la recidiva o il fallimento chirurgico. È stato osservato che il tasso di recidiva è compreso tra il 6 e il 54% in diverse seriedi casi 8. Nello studio qui riportato, la recidiva è stata osservata nel 6% dei pazienti (n=1) sul lato operatorio dopo sei mesi di operazione, mentre il 20% dei pazienti (n=3) ha riportato sintomi di TOS sul lato controlaterale nel follow-up (da 4 a 12 anni).
Tutti i pazienti sono stati dimessi tra i giorni postoperatori 2-5. I tassi di morbilità sono stati osservati tra il 5 e il 40% e comprendono pneumotorace, infezione, lesioni nervose (nervo toracico lungo, catena simpatica cervicale, radici del plesso brachiale), emotorace, ematoma in campo chirurgico e perdita di liquido linfatico. Queste complicazioni sono spesso temporanee e si risolvono in pochi giorni. I deficit che durano più a lungo possono richiedere un intervento chirurgico.
Risultati elettrodiagnostici
La latenza dell'onda F mediana è stata notevolmente prolungata sul lato interessato rispetto al lato non interessato prima dell'intervento. Non c'era alcuna differenza significativa nella latenza delle onde F ulnari tra i lati. I valori del potenziale d'azione motorio composto (cutaneo antebrachiale mediale), del potenziale d'azione nervoso sensoriale (ulnare) e della velocità di conduzione nervosa (ampiezza motoria mediana) sono aumentati significativamente dopo l'intervento. I risultati dell'EMG sono correlati con il miglioramento clinico postoperatorio7.

Figura 1: Test di provocazione per la sindrome dello stretto toracico. (A) Il test di Adson. (B) Il test del tutore costoclavicolare. (C) Test di iperabduzione. (D) Roos (test Est. Fare clic qui per visualizzare una versione più grande di questa figura.

Figura 2: Posizione operativa utilizzata per il posizionamento del paziente. Fare clic qui per visualizzare una versione più grande di questa figura.
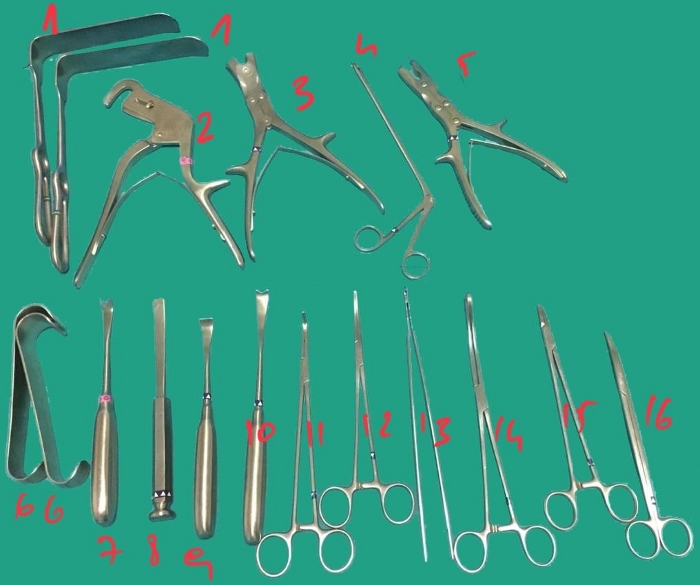
Figura 3: Strumenti chirurgici utilizzati per la procedura. Fare clic qui per visualizzare una versione più grande di questa figura.
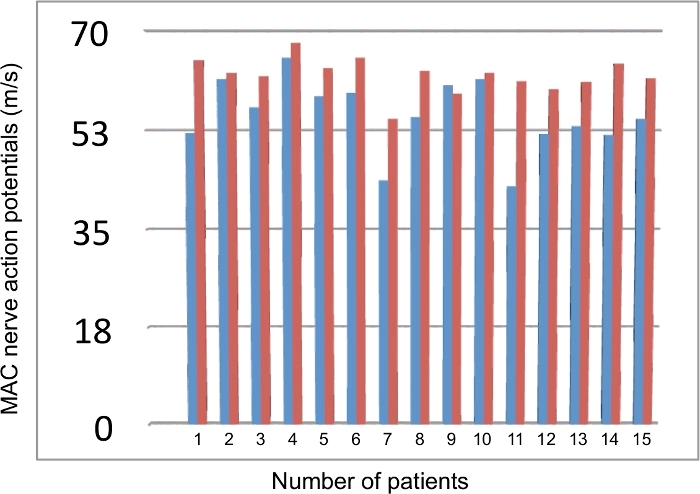
Figura 4: Confronto dei valori preoperatori e postoperatori dei potenziali dell'azione nervosa cutanea antebrachiale mediale (MAC) su ciascun paziente. Blu: dati preoperatori; Rosso: dati postoperatori. Fare clic qui per visualizzare una versione più grande di questa figura.
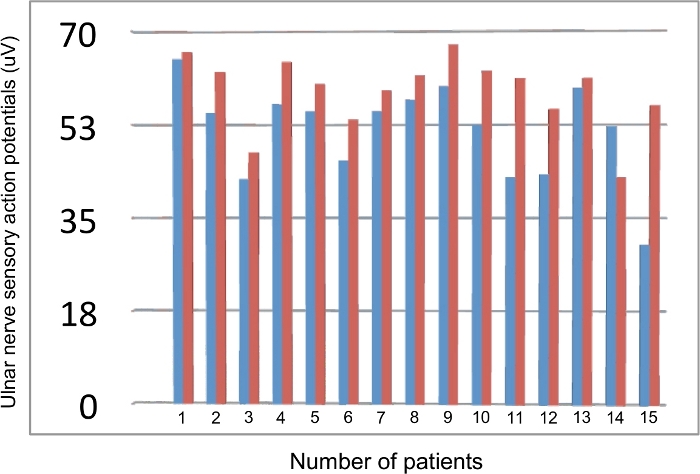
Figura 5: Confronto dei valori preoperatori e postoperatori delle risposte sensoriali del nervo ulnare su ciascun paziente. Blu: dati preoperatori; Rosso: dati postoperatori. Fare clic qui per visualizzare una versione più grande di questa figura.
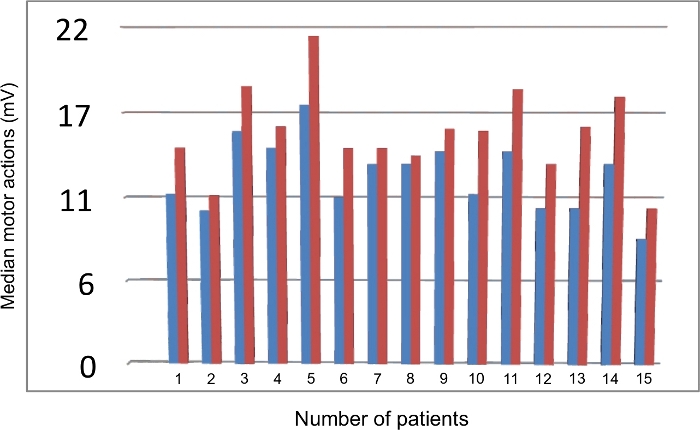
Figura 6: Confronto dei valori preoperatori e postoperatori delle risposte mediane in ampiezza delle azioni motorie su ciascun paziente. Blu: dati preoperatori; Rosso: dati postoperatori. Fare clic qui per visualizzare una versione più grande di questa figura.
| Lato non interessato | Lato interessato | valore p | |
| Risposta mediana di F (ms) | 22.94±1.79 | 23.98±2.05 | 0.015 |
| Risposta ulnare F (ms) | Da 23.57±1.97 | Dal 24.01±2.49 | 0.246 |
| Questa tabella è stata modificata da [7]. | |||
Tabella 1: Confronto tra la risposta F del nervo mediano e la risposta F del nervo ulnare degli arti superiori prima dell'intervento.
| Preoperatorio | Postoperatorio | valore p | |
| MAC (m/s) | 55,1 ± 6,36 | 62.15 ± 3.08 | 0.0001 |
| U-SNAP (μV) | 51.35 ± 8.95 | 58.66 ± 6.8 | 0.003 |
| MMA (mV) | 12.43 ± 2.32 | 15,2 ± 2,82 | 0.0001 |
| MAC: cutaneo antebrachiale mediale, U-SNAP: potenziale d'azione neurale sensoriale ulnare, | |||
| MMA: ampiezza media del motore | |||
| Questa tabella è stata modificata da [7]. | |||
Tabella 2: Confronti preoperatori e postoperatori delle misure elettrofisiologiche.
Video: Resezione transascellare della prima costola in modo graduale. Clicca qui per scaricare questo video.
Discussione
La TFRR è la tecnica chirurgica più utilizzata per il trattamento della TOS 9,10,11. Il vantaggio del TFRR è che fornisce un risultato estetico migliore con un'incisione nascosta nell'ascella senza la necessità di tagliare i muscoli per raggiungere il campo operatorio. Il suo svantaggio è lo spazio di lavoro relativamente stretto e profondo. L'approccio sopraclavicolare, che è preferito per il trattamento della TOS arteriosa, espone l'arteria succlavia a un minor rischio di danno12. La vena succlavia viene seguita nell'approccio infraclavicolare comunemente utilizzato per il trattamento della TOS venosa e la FRR posterolaterale viene utilizzata principalmente per il trattamento della TOS13,14 ricorrente.
Uno studio randomizzato sulla neoplastica sopraclavicolare del plesso brachiale di Sheeth et al. ha rilevato che la TFRR fornisce un risultato chirurgico migliore rispetto ad altre tecniche chirurgiche15. Un altro studio ha confrontato i casi NTOS trattati con TFRR, i casi trattati con FRR+scalenectomia sopraclavicolare e i casi trattati solo con scalenectomia, che hanno portato a tassi di miglioramento clinico rispettivamente del 60-92%, 64-86% e 63-80%. Sebbene non vi sia stata una differenza significativa tra gli esiti chirurgici, sono stati osservati tassi di recidiva più bassi nei casi trattati con TFRR 10,16,17,18,19.
Il divaricatore deve essere utilizzato con cautela e in direzione antero-posteriore per evitare danni alle strutture neurovascolari in campo ristretto. Il triangolo scaleno ha muscoli scaleni anteriori e medi su entrambi i lati e ha la prima costola nel suo lato basale. L'arteria succlavia e il plesso brachiale passano attraverso il triangolo scaleno e la vena scalena passa anteriormente al muscolo scaleno anteriore, non attraverso il triangolo scalenico. La prima costola viene retratta verso il basso e il muscolo scaleno medio viene tagliato nel punto di attacco alla prima costola. Dopo che i muscoli scaleni anteriori e medi sono stati tagliati, la fascia e i tessuti molli lungo il bordo superiore della prima costola vengono liberati dallo sterno anteriormente al corpo vertebrale posteriormente. Sebbene non sia richiesto per questo caso illustrativo, in alcuni casi potrebbe essere necessaria la divisione del legamento costoclavicolare anteriore e del muscolo succlavia. La retrazione deve essere evitata verso l'apice del triangolo scalenico, dove risiedono le strutture neurovascolari. La lesione nervosa intraoperatoria può causare gravi disabilità, come l'eventualità del diaframma causata dalla lesione del nervo frenico, l'ala della scapola causata dalla lesione del nervo toracico lungo e l'intorpidimento del braccio causato dalla lesione del nervo intercostobrachiale. Il bordo inferiore della prima costola viene liberato delicatamente dalla pleura. In caso di apertura involontaria della pleura, è necessario posizionare un tubo toracico per prevenire l'emotorace o lo pneumotorace. Poiché la causa più comune di recidiva è lasciare un pezzo della parte posteriore della costola, la prima costola deve essere completamente rimossa. Durante questa procedura, soprattutto posteriormente, c'è il rischio di lesioni alla vena intercostale. La fuoriuscita dalle vene intercostali viene fermata dal tamponamento piuttosto che dall'elettrocauterizzazione, che può danneggiare il plesso brachiale causando causalgia postoperatoria.
Poiché il corridoio chirurgico nella tecnica TFRR è stretto, l'emostasi è fondamentale per rendere pulita l'area di lavoro e per prevenire l'ematoma postoperatorio. Durante la chiusura, è possibile posizionare un drenaggio emovac.
In conclusione, tra le modalità di trattamento chirurgico utilizzate per i casi di TOS, la tecnica TFRR è una modalità unica con eccellenti risultati chirurgici e tassi di recidiva inferiori. Il principale limite di questa procedura è che fornisce opzioni di ricostruzione vascolare limitate nei casi VTOS.
Divulgazioni
Nessuno
Riconoscimenti
Nessuno
Materiali
| Name | Company | Catalog Number | Comments |
| Ag Debakey vascular forceps 24 cm, 3.5 mm | Lawton medizintechnik | 30-0032 | Check the hemorrhage |
| Bone chisels curved 13x9.1/2'' | Aesculap Inc. | MB-992R | Dissect the periost of the first rib |
| Doyen-stille retractor 24 cm | Lawton medizintechnik | 20-0650 | Skin- muscle retraction |
| Foerster sponge forceps straight | Lawton medizintechnik | 07-0156 | For swabbing |
| Luer stille bone rongeur curved 27 cm | Lawton medizintechnik | 38-0703 | Bone punches |
| Luer stille rongeur straight 22 cm | Lawton medizintechnik | 38-0400 | Rib cutter |
| Mayo hegar needle holder 20.5 cm | Lawton medizintechnik | 08-0184 | Suturing |
| Metzenbaum scissors curved delicate 23 cm | Lawton medizintechnik | 05-0665 | Dissection |
| Overholt curved forceps delicate 30.5 cm | Lawton medizintechnik | 06-0807 | Split the scalen muscles from the rib |
| Roberts art forceps straight 24 cm | Lawton medizintechnik | 06-0370 | For sponge and remove remain bone |
| Roux retractor medium size 15.5 cm | Lawton medizintechnik | 20-0402 | Wound retraction |
| Semb rasparotry 22,5 cm, 12mm | Lawton medizintechnik | 39-0252 | Dissect the muscle of the first rib |
| Smith peterson model curved osteotome 13x205 mm | Lawton medizintechnik | 46-0783 | Dissect the muscle of the first rib |
| Stille -giertz rib shears 27 cm | Lawton medizintechnik | 38-0200 | First rib cutting |
| Stille osteotome 8x205 mm | Lawton medizintechnik | 46-0248 | Dissect the periost of the first rib |
| Wagner rongeur 5.5x210 mm | Lawton medizintechnik | 53-0703 | Punches |
Riferimenti
- Peet, R. M. Thoracic outlet syndrome: evaluation of a therapeutic exercise program. InProc Mayo Clinic. 31, 281-287 (1956).
- Han, S., et al. Transaxillary approach in thoracic outlet syndrome: the importance of resection of the first-rib. European Journal of Cardio-Thoracic Surgery. 24 (3), 428-433 (2003).
- Yavuzer, &. #. 3. 5. 0. ;., Atinkaya, C., Tokat, O. Clinical predictors of surgical outcome in patients with thoracic outlet syndrome operated on via transaxillary approach. European Journal of Cardio-Thoracic Surgery. 25 (2), 173-178 (2004).
- Roos, D. B. Transaxillary approach for first rib resection to relieve thoracic outlet syndrome. Annals of Surgery. 163 (3), 354 (1966).
- Jubbal, K. T., Zavlin, D., Harris, J. D., Liberman, S. R., Echo, A. Morbidity of First Rib Resection in the Surgical Repair of Thoracic Outlet Syndrome. Hand. , 1558944718760037 (2018).
- Likes, K. C., et al. Lessons learned in the surgical treatment of neurogenic thoracic outlet syndrome over 10 years. Vascular and Endovascular Surgery. 49 (1-2), 8-11 (2015).
- Akkuş, M., Yağmurlu, K., Özarslan, M., Kalani, M. Y. Surgical outcomes of neurogenic thoracic outlet syndrome based on electrodiagnostic tests and QuickDASH scores. Journal of Clinical Neuroscience. 58, 75-78 (2018).
- Peek, J., et al. Long-term functional outcome of surgical treatment for thoracic outlet syndrome. Diagnostics. 8 (1), 7 (2018).
- Sanders, R. J., Annest, S. J. Technique of supraclavicular decompression for neurogenic thoracic outlet syndrome. Journal of Vascular Surgery. 61 (3), 821-825 (2015).
- Sanders, R. J., Hammond, S. L., Rao, N. M. Thoracic outlet syndrome: a review. The Neurologist. 14 (6), 365-373 (2008).
- Vos, C. G., Ünlü, &. #. 1. 9. 9. ;., Voûte, M. T., van de Mortel, R. H., de Vries, J. P. Thoracic outlet syndrome: First rib resection. Shanghai Chest. 1 (1), (2017).
- Desai, S. S., et al. Outcomes of surgical paraclavicular thoracic outlet decompression. Annals of vascular surgery. 28 (2), 457-464 (2014).
- Peek, J., et al. Long-term functional outcome of surgical treatment for thoracic outlet syndrome. Diagnostics. 8 (1), 7 (2018).
- Urschel, H. C. Transaxillary first rib resection for thoracic outlet syndrome. Operative Techniques in Thoracic and Cardiovascular Surgery. 10 (4), 313-317 (2005).
- Sheth, R. N., Campbell, J. N. Surgical treatment of thoracic outlet syndrome: a randomized trial comparing two operations. Journal of Neurosurgery: Spine. 3 (5), 355-363 (2005).
- Urschel, H. C., Razzuk, M. A. Neurovascular compression in the thoracic outlet: changing management over 50 years. Annals of Surgery. 228 (4), 609 (1998).
- Povlsen, B., Hansson, T., Povlsen, S. D. Treatment for thoracic outlet syndrome. Cochrane Database of Systematic Reviews. 11, (2014).
- George, R. S., Milton, R., Chaudhuri, N., Kefaloyannis, E., Papagiannopoulos, K. Totally endoscopic (VATS) first rib resection for thoracic outlet syndrome. The Annals of Thoracic Surgery. 103 (1), 241-245 (2017).
- Strother, E., Margolis, M. Robotic first rib resection. Operative Techniques in Thoracic and Cardiovascular Surgery. 20 (2), 176-188 (2015).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon