בדיקת נשימה I: בדיקה ומישוש
Overview
מקור: סונאיל דנד, רופא בכיר, רפואה פנימית, המרכז הרפואי בית ישראל דיקונס
הפרעות במערכת הנשימה עם תלונה ראשית על קוצר נשימה הן בין הסיבות הנפוצות ביותר להערכת אשפוז ואשפוז. הרמז הבולט ביותר לבעיה נשימתית יהיה האם המטופל מראה סימנים של מצוקה נשימתית, כגון קצב נשימה מהיר ו /או כיחלון. במצב קליני, זה תמיד ידרוש תשומת לב מתעוררת וטיפול בחמצן.
שלא כמו פתולוגיה במערכות גוף אחרות, הפרעות ריאות רבות, כולל מחלת ריאות חסימתית כרונית (COPD), אסתמה ודלקת ריאות, ניתן לאבחן על ידי בדיקה קלינית זהירה בלבד. זה מתחיל בבדיקה מקיפה ומישוש. זכור כי במצבים שאינם חירום ההיסטוריה המלאה של המטופל כבר נלקחה, קבלת תובנה חשובה על ההיסטוריה של החשיפה (למשל, עישון), אשר יכול לגרום למחלות ריאות ספציפיות. היסטוריה זו יכולה לאשר ממצאים פיזיים בעת ביצוע הבדיקה.
Procedure
1. הכנה לבחינה
- לפני בדיקת המטופל, לשטוף ידיים ביסודיות עם מים וסבון או לנקות אותם עם לשטוף אנטיבקטריאלי.
- תסביר למטופל שאתה הולך לבצע בדיקת ריאות.
2. מיקום המטופל
- ודאו שהמטופלת עירומה עד המותניים (נקבות שומרות על תחתונים וחושפות כל המיטהורקס אחד בכל פעם).
- מקם את המטופל על שולחן הבדיקות בזווית של 30 עד 45 מעלות ופנה למטופל מצד ימין. בחינת אחורי הריאה דורשת מהמטופל להישען קדימה או לשבת על קצה המיטה.
3. התבוננות כללית
- תסתכל על החולה קודם. בשלב זה, הסימנים החיוניים של המטופל כבר היו צריכים להיות מושגת. שימו לב במיוחד לקצב הנשימה של המטופל ולרוואת החמצן.
- שים לב לסימנים של מצוקה נשימתית ברורה. אלה כוללים:
- קצב נשימה מהיר (קצב נשימה רגיל הוא סביב 14-20 נשימות לדקה)
- כיחלון (צבע כחול או סגול של העור או הריריות)
- פוזה יוצאת דופן כדי למקסם את כניסת האוויר (המטופל עשוי להישען קדימה על זרועות מושטות [תנוחת חצובה])
- נשימה באמצעות שרירי האביזר (scalene, שרירי סטרנוקלידומסטואיד וטרפז) בנוסף לסרעפת
- תנועה פנימה של השרירים הבין-ציליים (נסיגה בין צילמית)
- שימו לב אם החולה משתעל. אם החולה מייצר כיח, זה יכול גם לספק רמז אבחוני חשוב שיש זיהום בדרכי הנשימה הבסיסי.
- שים לב אם קולו של המטופל נשמע צרוד כאשר הוא מדבר. קול צרוד עשוי להיות סימן לדלקת בדרכי הנשימה העליונות, לזיהום או לממאירות.
- שים לב אם צפצופים קיים.
- התבונן בזהירות עבור כל דפוסי נשימה חריגים ספציפיים אחרים.
4. בדיקה היקפית
- בדיקת יד
- בקש מהמטופל למתוח את הזרועות ולהרחיב את פרקי הידיים. להעריך עבור רעד נפנוף (כוכבית), לפעמים נגרמת על ידי שימור פחמן דו חמצני). שים לב כי חולים יכולים גם להפגין רעידות אם הם רק קיבלו טיפול סימפונות.
- שימו לב אם כתמי ניקוטין על הציפורניים קיימים.
- בקש מהמטופל לשים את שתי התמונות הממוזערות זו לצד זו. הערה אם צורת יהלום נוצרת מבפנים. אם מועדונים (ירידה בזווית בין הציפורן למיטת הציפורן) נוכחים, זה לא קורה. זה יכול להיות סימן של פיברוזיס ריאתי, סיסטיק פיברוזיס, או מסרטן סינכוגניים.
- לבחון את העור עבור אריתמה nodosum (אדום, כואב, גושים רכים או גושים הקשורים סרקואידוזיס).
- למשיך את הדופק הרדיאלי בפרק כף היד. פעימה תוחמת או חזקה באופן חריג יכולה להיות סימן לשימור פחמן דו חמצני.
- בדיקת ראש
- בדוק אם יש שטיפה בפנים, אינדיקציה פוטנציאלית לשמירת פחמן דו חמצני.
- בדוק את האף עבור פוליפים באף או ראיות של אסיסטקסיס. בקש מהמטופל להטות את הראש כלפי מעלה ולהסתכל לתוך כל נחיר, באמצעות פנס.
- בקש מהמטופל לפתוח את הפה ולהוציא את הלשון. צבע הלשון צריך להיות ורוד/ אדום. אם זה שינוי צבע כחלחל, זה מציין כיחלון מרכזי.
- בדוק את הגרון עבור דלקת הלוע או דלקת שקדים. בקש מהמטופל להתקשר באומרו, "אההה באמצעות פנס, להסתכל על החלק האחורי של גרונו של המטופל. אתה יכול להשתמש בדיכאון לשון כדי לקבל תצוגה טובה של החלק האחורי של הפה.
- שים לב לפנים של המטופל לסימני תסמונת הורנר (שלישיית המיוזה (אישון מכווץ), פטוזיס ואנוידרוזיס המיפיסי (ירידה בהזעה בצד זה של הפנים). תסמונת הורנר יכולה להיגרם על ידי דחיסת מקלעת ברכיאלית מגידול Pancoast (ריאה apical).
- הערכה ללימפדינופתיה
- למחש את בלוטות הלימפה בצוואר הרחם בשתי הידיים, אחת בכל צד של פניו של המטופל.
- התחל על בלוטות preauricular ולאחר מכן לעבוד למטה, מישוש עם קצות האצבעות שלך: jugulodigastric, תת-נדבי, submental, צוואר הרחם הקדמי, על-קרקעי, צוואר הרחם האחורי, auricular אחורי, בלוטות לימפה עורפיות.
- להעריך עבור לימפאדנופתיה צירית על ידי החזקת זרועו של המטופל ליד המרפק ביד אחת ו palpating בגרזן עם היד השנייה שלך.
5. בדיקת חזה
- בדוק את דופן החזה לצלקות שיהיו עדות לחזה בית החזה הקודם.
- בדוק את צורת החזה וחפש עיוותים בחזה הנראים לעין. הקוטר האטרציופוסטרי של החזה קטן בדרך כלל מהקוטר לרוחב שלו(איור 1).
- חזה "חבית"(איור 2)הוא חזה בולט עם עלייה חריגה בקוטר anteroposterior ותנועה מופחתת בנשימה, נצפתה COPD ואמפיזמה.
- חפשו גם חפירת פקטוס(איור 3)(חזה שקוע או שקוע, בדרך כלל מולד) לעומת פקטוס קרינאטום(איור 4)(חזה בולט או "יונה", שוב, בדרך כלל מולד).
- שימו לב אם קיים קיפוקוליוזיס (איור 5), עקמומיות חיצונית ונודדית של עמוד השדרה שעלולה לפגוע בנשימה.
- שים לב אם תנועות החזה הן סימטריות עם התרחבות שווה של שני המית'וראס.
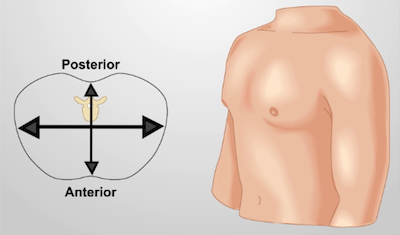
איור 1. בית החזה של מבוגר נורמלי. קטע רוחבי של בית החזה (משמאל); פלג פלג ץ (מימין). קוטר החזה האנטרופוסטריורי קטן יותר מקוטר לרוחב.

איור 2. תיבת חבית. קטע רוחבי של בית החזה (משמאל); פלג פלג ץ (מימין) עם סימנים של חזה חבית (קוטר אנטרופוסטריאור מוגבר)
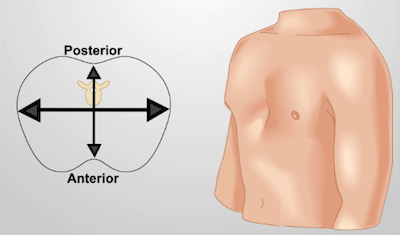
איור 3. פקטוס חפירה (תיבת משפך). קטע רוחבי של בית החזה (משמאל); פלג פלג ץ (מימין) עם סימנים של חפירת פקטוס (דיכאון של החלק התחתון של פלג החזה)

איור 4. פקטוס קרינאטום (תיבת יונה). קטע רוחבי של בית החזה (משמאל); פלג פלג ץ (מימין) עם סימנים של פקטוס קרינאטום (קוטר חזה anteroposterior מוגבר, בעצם החזה נעקר מראש, ודיכאון של הסחוסים היקרים)
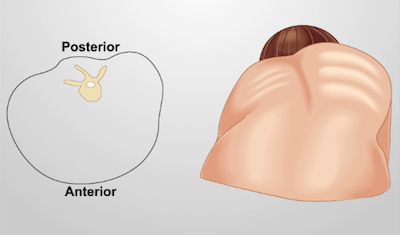
איור 5. קיפוסקוליוזיס בית החזה. קטע רוחבי של בית החזה (משמאל); פלג גוף על גוף (מימין) עם סימנים של קיפוסקוליוזיס (עקמומיות חריגה בעמוד השדרה וסיבוב חוליות).
6. מישוש
- למטש את קנה הנשימה
- מקם את עצמך מול המטופל.
- הנח את האצבע המורה הימנית שלך בבחר החזה.
- למטש את הגבולות לרוחב של קנה הנשימה כדי לקבוע אם הוא במצב נורמלי (קו האמצע). קנה נשימה חריג יכול להצביע על פתולוגיית ריאות הרחק או לכיוון הצד של סטייה. קנה הנשימה יעבור לצד של תפיחה או מסת ריאה, ולכיוון הצד של חזה אוויר, ריאה שקרסה או אטאלקתזה.
- למשיק את דופן החזה.
- השתמש בכף היד הימנית או השמאלית שלך כדי להעריך כל רגישות נקודה ברורה, מסות, או עיוותים צלעות.
- יש למעה ברמות 4-5 במעלה החזה באופן אחורי ובחלק האחורי. כל הבדל בין ימין לשמאל יכול להצביע על רקמת ריאה לא תקינה.
- שימו לב לכל עדות לאמפיזמה תת עורית, שמרגיש כמו טקטיליות סדוקה מתחת לעור. זה נצפה כאשר האוויר נכנס לרקמות תת עוריות, והוא קשור לקריסת ריאות משני לטראומה או צינור הסימפונות קרוע.
- הערכת התרחבות החזה
- מניחים את הידיים, עם אגודלים נוגעים, בקו האמצע ומרחיבים את האצבעות כדי ליצור מגע עם הקצוות לרוחב של החזה באופן קהורי, ממש מתחת לרמת הפטמות.
- תבקש מהמטופל לקחת נשימה עמוקה. האגודלים צריכים להיפרד בכ 5 ס"מ או יותר בהרחבת החזה הרגילה (טכניקה זו יכולה גם להיות מנוצלת אחורית).
- להעריך fremitus קולי מישוש. בדרך כלל, fremitus קולי מישוש גדל על פני אזורים של קונסולידציה וירידה על פני תפליט pleural במקרה של קריסת ריאות.
- הנח את הידיים בחלק התחתון של החזה עם הצדדים ההשערה (אולנאר) של כל יד נוגע בחזה באותה רמה בצד ימין ושמאל.
- בקש מהמטופל לומר "99" או "1-2-1". הרטט הרגיש נגד היד שלך צריך להיות זהה בכל יד.
Application and Summary
חפשו בראש ובראשונה סימנים למצוקה נשימתית בחולה ודפוס נשימה ייחודי. מחלות ריאות חמורות יתבררו לעתים קרובות מלהביט בחולים. תנאים כגון COPD ואמפיזמה יכולים לחשוף את עצמם במראה של המטופל ובהרגל הגוף. חולים אלה יכולים להיות מסווגים באופן רופף גם "נפיחות ורודות" או "נפיחות כחולה". "נפוחיות ורודות" הן בדרך כלל דקות ויש להן נפחת. יש להם חזה מנופח יתר על המידה, בדרך כלל יש קצב נשימה מהיר על מנת לשמור על רוויות החמצן שלהם, והם היפוקסמיים קלות. "סירות כחולות" סובלות מהשמנת יתר והיפוקסיות חמורות יותר, תוך שהן מסתמכות על היפוקסיה לדחף הנשימה שלהן. בדרך כלל יש להם COPD ושמירת פחמן דו חמצני עם סימנים של אי ספיקת לב.
זכור כי רמזי אבחון חיוניים יסופקו על ידי הקשבה פשוטה במהלך תהליך הבדיקה והמישוש (ללא שימוש בסטטוסקופ). לדוגמה, אם מטופל נשמע צרוד, צפוף, צפצופים או משתעל, זה יכול לתת תובנה על האבחנה במקרים רבים. מישוש יאשר את מה שכבר נמצא באמצעות בדיקה חזותית זהירה. לימפאדנופתיה יכולה להצביע על זיהום בדרכי הנשימה, וירידה בהתרחבות החזה היא סימן למחלת ריאות כרונית. קח את הזמן כדי לעבור את כל התהליך הזה על כל מטופל במהלך הבדיקה שלך.
Skip to...
Videos from this collection:

Now Playing
בדיקת נשימה I: בדיקה ומישוש
Physical Examinations I
156.8K Views

גישה כללית לבחינה הגופנית
Physical Examinations I
115.8K Views

תצפית ובדיקה
Physical Examinations I
93.2K Views

מישוש
Physical Examinations I
82.8K Views

כלי הקשה
Physical Examinations I
99.8K Views

אוסטרליציה
Physical Examinations I
60.4K Views

התאמה נכונה של הלבוש המטופל במהלך הבדיקה הגופנית
Physical Examinations I
83.2K Views

מדידת לחץ דם
Physical Examinations I
107.4K Views

מדידת סימנים חיוניים
Physical Examinations I
114.0K Views

בדיקת נשימה II: כלי הקשה ואוסטרליציה
Physical Examinations I
212.3K Views

בדיקת לב I: בדיקה ומישוש
Physical Examinations I
175.9K Views

בדיקת לב II: אוסטרולטציה
Physical Examinations I
139.4K Views

בדיקת לב III: קולות לב חריגים
Physical Examinations I
91.5K Views

בדיקת כלי דם היקפיים
Physical Examinations I
68.0K Views

בדיקת כלי דם היקפיים באמצעות דופלר גל רציף
Physical Examinations I
38.5K Views
Copyright © 2025 MyJoVE Corporation. All rights reserved