Method Article
Déclenchement cardiaque rétrospectif à l’aide d’un prototype de tomographe à rayons X pour petits animaux
Dans cet article
Résumé
Nous fournissons une description complète de la méthode intrinsèque de déclenchement cardiaque rétrospectif du CrumpCAT, un prototype de scanner de tomodensitométrie (TDM) à rayons X pour petits animaux conçu et construit dans notre institut de recherche.
Résumé
Le CrumpCAT est un prototype de tomodensitomètre (TDM) pour petits animaux développé dans notre institut de recherche. Le détecteur CMOS avec une fréquence d’images maximale de 29 Hz et les sources de rayons X au tungstène similaires avec des énergies allant de 50 kVp à 80 kVp sont largement utilisés dans les instruments de tomodensitométrie à rayons X précliniques disponibles dans le commerce. Cela rend le travail décrit très pertinent pour d’autres institutions, malgré la sagesse généralement perçue selon laquelle ces détecteurs ne sont pas adaptés pour contrôler les fréquences cardiaques élevées des souris (~600 battements/min). Le scanner dispose d’une imagerie à résolution moyenne (200 μm) et haute (125 μm), d’une fluoroscopie, d’un déclenchement respiratoire rétrospectif et d’un déclenchement cardiaque rétrospectif, avec reconstruction itérative ou filtrée de l’image de projection. Parmi ces caractéristiques, le déclenchement cardiaque est la caractéristique la plus utile pour étudier les fonctions cardiaques in vivo, car il élimine efficacement le flou d’image causé par les mouvements respiratoires et cardiaques.
Nous décrivons ici notre méthode d’imagerie tomodensitométrie cardiaque, préclinique rétrospective et intrinsèque, visant à faire progresser la recherche sur l’analyse in vivo de la fonction et de la structure cardiaques. La méthode de déclenchement cardiaque acquiert un grand nombre de projections au temps d’exposition le plus court possible (~20 ms), puis extrait rétrospectivement des signaux respiratoires et cardiaques à partir de changements temporels dans des séquences de projection brutes. Ces signaux sont utilisés pour rejeter les projections appartenant à la phase d’inspiration à haut débit de mouvement du cycle respiratoire et pour diviser les projections restantes en 12 groupes, chacun correspondant à une phase du cycle cardiaque. Chaque groupe est reconstruit indépendamment à l’aide d’une méthode itérative pour produire une image volumétrique pour chaque phase cardiaque, ce qui donne un ensemble de données quadridimensionnelles (4D).
Ces images de phase peuvent être analysées collectivement ou individuellement, ce qui permet une évaluation détaillée de la fonction cardiaque. Nous avons démontré l’efficacité des deux approches de la fonction de contrôle cardiaque du prototype de scanner grâce à des résultats d’imagerie in vivo représentatifs.
Introduction
La recherche sur les petits animaux utilise souvent une combinaison de modalités d’imagerie non invasives, la tomodensitométrie à rayons X (TDM) étant un choix de premier plan en raison de sa maturité, de sa rentabilité, de sa vitesse 1,2 et de sa capacité à fournir des informations complémentaires avec d’autres modalités telles que la tomographie par émission de positons (TEP)2,3 et la tomographie par émission monophotonique (SPECT)2,4. Cependant, comme d’autres techniques d’imagerie, la TDM est sensible aux artefacts de mouvement physiologiques causés par les battements du cœur ou la respiration, ce qui introduit un flou et limite la précision de la recherche.
Pour remédier à cette limitation, le flou des mouvements respiratoires et cardiaques peut être atténué grâce à une technique connue sous le nom de gating 5,6,7,8, où l’acquisition de données est synchronisée avec des phases spécifiques du cycle cardiaque ou respiratoire (ou portes). Une approche pour y parvenir, connue sous le nom de porte prospective 3,6, consiste à fixer des capteurs à l’animal pour fournir des signaux de porte en temps réel à un scanner compatible. Bien qu’efficace, cette méthode demande beaucoup de main-d’œuvre et de temps, en particulier lorsqu’il s’agit de fixer des capteurs à la poitrine et aux pattes de petits animaux comme les souris, limitant ainsi l’échelle des études. Alternativement, le gate rétrospectif intrinsèque 7,9,10,11 consiste à acquérir des données de séries chronologiques sans utiliser de capteurs, mais en identifiant des caractéristiques dans les données qui permettent un tri rétrospectif des résultats en fonction de leur phase dans le cycle cardiaque ou respiratoire. Cette approche offre des résultats comparables à ceux du gate prospectif, mais sans avoir besoin de matériel supplémentaire ou d’efforts nécessaires à la fixation d’un capteur d’impulsions et, par conséquent, simplifie considérablement les protocoles expérimentaux.
Dans notre méthode d’imagerie préclinique par tomodensitométrie cardiaque, nous utilisons le déclenchement rétrospectif intrinsèque pour extraire les cycles respiratoires et cardiaques des variations d’amplitude dans les régions des projections de rayons X qui présentent les changements les plus significatifs entre les images successives. Pour faciliter ce processus, un modèle de thorax de souris est co-enregistré sur la première projection postéro-antérieure à l’aide de l’information mutuelle12. Une fois le modèle en place, les intensités des pixels dans une fenêtre près du diaphragme sont additionnées pour générer un signal respiratoire de substitution, tandis que celles près du myocarde sont additionnées pour dériver le signal cardiaque de substitution. Ces signaux sont ensuite filtrés par bande passante dans le domaine temporel, et chaque trame de l’ensemble de données se voit attribuer un numéro de phase fractionnaire (entre 0 et 1) en fonction de sa phase respiratoire et cardiaque. Cela permet de sélectionner ou de rejeter les projections en fonction de leurs valeurs de phase. En règle générale, les images correspondant à la phase de fin d’expiration du cycle respiratoire (phase 0,15 ≤ < 0,85) sont conservées, tandis que celles de la phase d’inspiration, où le mouvement est le plus prononcé, sont écartées. Les images restantes sont regroupées en 12 phases cardiaques, chacune représentant 1/12 (0,083) du cycle cardiaque et sont reconstruites en images 3D à l’aide d’une méthode itérative (Ordered Subset Expectations Maximization [OSEM])13,14. L’ensemble du processus est résumé dans la figure 1.
Protocole
Les protocoles d’expérimentation animale ont été examinés et approuvés par l’Institutional Animal Care and Use Committee de l’Université de Californie à Los Angeles (UCLA). Des souris C57BL/6J (âgées de 8 semaines, mâles, 24-26 g) ont été utilisées dans ce protocole. Le tomodensitomètre utilisé dans cette étude est le CrumpCAT (Figure 2), un prototype développé dans notre institut de recherche pour la recherche préclinique, nous offrant le contrôle et la flexibilité nécessaires pour optimiser les protocoles d’acquisition et de reconstruction. La méthode suppose que les souris anesthésiées auront une fréquence cardiaque ne dépassant pas 600 battements/min et une fréquence respiratoire comprise entre 20 et 180 respirations/min15.
1. Réglages de l’équipement
- Faites fonctionner la source de rayons X à une tension de crête de 50 kVp avec un courant continu de 200 μA.
- Réglez le regroupement des pixels de la caméra à rayons X sur 2 et le temps d’exposition sur sa valeur pratique la plus courte (temps d’exposition de 20 ms plus temps de lecture de 14 ms pour un temps d’échantillonnage total de 34 ms).
REMARQUE : L’option sans binning (binning 1) a une fréquence d’images plus lente et, par conséquent, ne peut pas être utilisée pour les acquisitions contrôlées. La fréquence d’images maximale est d’environ 30 images/s.
2. Préparation des animaux
- Anesthésie les souris avec un mélange d’oxygène et d’isoflurane à une concentration de 2,0 %.
- Gardez les animaux sous anesthésie pendant 10 minutes avant l’imagerie par tomodensitométrie, afin de s’assurer que les signes vitaux sont stables et que les animaux sont détendus pour éviter tout mouvement du corps pendant l’examen. Jugez de la profondeur de l’anesthésie d’une souris par l’absence de réflexe de pincement des orteils lorsque vous pincez fermement la sangle entre les orteils avec un ongle.
- Pour que l’imagerie cardiaque permette de visualiser les cavités cardiaques, injectez par voie intraveineuse 100 μL d’agent de contraste CT à travers la veine de la queue immédiatement avant l’imagerie CT (Figure 3A).
- Placez la souris anesthésiée à l’intérieur de la chambre d’imagerie CT (Figure 3B).
3. Acquisition de données
- Allumez le logiciel CrumpCAT.
- Imagerie TDM non fermée à haute résolution (125 μm, binning 1) (Figure 4A)
- Entrez un ID d’étude sur l’interface utilisateur.
- Sélectionnez Souris Hi-Res dans le menu déroulant Protocole .
- Cliquez sur le bouton Scanner de l’interface utilisateur pour acquérir 720 projections avec un temps d’exposition de 80 ms/projection.
- Imagerie TDM non fermée à résolution moyenne (200 μm, binning 2) (Figure 4B)
- Entrez un ID d’étude sur l’interface utilisateur.
- Sélectionnez Souris Standard dans le menu déroulant Protocole .
- Cliquez sur le bouton Scanner de l’interface utilisateur pour acquérir 720 projections avec un temps d’exposition de 100 ms/projection.
- Imagerie par tomodensitométrie à grille (200 μm, binning 2) (Figure 4C)
- Entrez un ID d’étude sur l’interface utilisateur.
- Sélectionnez Cardiac Gating dans le menu déroulant Protocole .
- Cliquez sur le bouton Scanner de l’interface utilisateur et acquérez 21 600 projections avec un temps d’exposition de 20 ms/projection.
4. Prétraitement des données
REMARQUE : Les étapes de prétraitement ne sont requises que pour les acquisitions contrôlées. Toutes ces étapes sont effectuées automatiquement par le logiciel de reconstruction et aucune intervention de l’opérateur n’est requise.
- Extraction du signal
- Pour le co-enregistrement du modèle de thorax, supposons qu’une petite image (modèle) représentant grossièrement le thorax d’une souris avec les côtes, le cœur, les poumons et le foie soit automatiquement co-enregistrée sur la première projection de rayons X, en maximisant l’information mutuelle12 entre la projection et le modèle (Figure 5).
REMARQUE : Seules les opérations de traduction sont effectuées sur le modèle et le modèle co-enregistré est utilisé pour identifier les régions d’intérêt (ROI) sur toutes les projections. - Pour l’extraction du signal respiratoire, permettez qu’un ROI rectangulaire (ROI-1) soit désigné dans le modèle pour représenter le diaphragme et le signal respiratoire à générer en additionnant les intensités de pixels à l’intérieur de ROI-1 pour chaque projection (Figure 5) .
- Pour l’extraction du signal cardiaque, un deuxième rectangle ROI (ROI-2) doit être désigné dans le modèle près du cœur, et le signal cardiaque est généré en additionnant les intensités de pixels en ROI-2 pour chaque projection (Figure 5).
REMARQUE : Le modèle de thorax n’est co-enregistré que sur la première projection afin d’identifier les lignes et les colonnes d’image (fenêtre) qui doivent être utilisées pour l’extraction du signal. Cette fenêtre est suffisamment large pour englober toutes les projections tant que l’animal est raisonnablement centré, comme c’est le cas lors de l’utilisation de notre lit pour animaux16.
- Pour le co-enregistrement du modèle de thorax, supposons qu’une petite image (modèle) représentant grossièrement le thorax d’une souris avec les côtes, le cœur, les poumons et le foie soit automatiquement co-enregistrée sur la première projection de rayons X, en maximisant l’information mutuelle12 entre la projection et le modèle (Figure 5).
- Filtre passe-bande
- Permet de générer un filtre passe-bande en combinant deux fonctions Sinc avec des fréquences de coupure différentes dans le domaine temporel17, qui correspondent à des filtres passe-bas dans le domaine fréquentiel comme décrit ci-dessous.
- Laissez le logiciel appliquer le filtre passe-bande sur le signal cardiaque en utilisant une bande de fréquence de [300, 600] min-1 (Figure 6A).
REMARQUE : Le signal cardiaque non filtré (Figure 6B) contient toujours une contribution significative du mouvement respiratoire. - De même, le signal respiratoire est filtré à l’aide d’une bande de fréquence de [20, 300] min-1. Les harmoniques supérieures sont préservées pour produire un signal qui n’est pas simplement sinusoïdal et identifie plus clairement les deux phases principales : l’inspiration et l’expiration.
REMARQUE : À ce stade, les signaux respiratoires et cardiaques peuvent facilement être interpolés et considérés comme des fonctions continues du temps dans le but de calculer le nombre de phase fractionnaire.
- Attribution de phase
- Laissez le logiciel identifier le début de chaque cycle (respiratoire ou cardiaque) en trouvant les passages à zéro de la dérivée première du signal. Chaque passage à zéro correspond à un maximum dans le signal et marque le début d’un nouveau cycle et la fin du précédent. Pour un exemple, voir le signal respiratoire dans la figure 7.
- Permettre d’attribuer une valeur de phase fractionnaire (entre 0 et 1) à chaque projection pour chacun des deux signaux (respiratoire ou cardiaque).
REMARQUE : Par définition, le point de départ a une valeur de phase fractionnaire de zéro (pour le cycle en cours) ou de un (pour le cycle précédent).
- Masques de sélection
- Créons 12 masques binaires (un par phase cardiaque) pour sélectionner les projections appartenant à chaque phase. Chaque masque contient 21 600 entrées (une par projection) qui sont soit un 0, soit un 1, ce qui signifie respectivement rejeter ou conserver cette projection.
- Pour chaque masque (phase), observez que le logiciel indique si une projection est conservée (1) ou écartée (0) en fonction de son numéro de phase fractionnaire. Pour la phase 0, les projections avec une valeur de phase cardiaque dans l’intervalle [0, 1/12] sont conservées. Pour la phase 1, les valeurs de phase cardiaque dans l’intervalle [1/12, 2/12] sont conservées, et ainsi de suite.
- Pour chaque masque (phase), notez que toutes les projections avec une phase respiratoire inférieure à 0,15 ou supérieure à 0,85 sont rejetées (0 dans le masque) car elles appartiennent à la phase d’inspiration, qui a le plus grand mouvement (Figure 8A). La figure 8B montre l’assignation de la phase cardiaque aux projections pour les 2 premières s.
REMARQUE : Aucun biais significatif n’a été introduit dans ce processus de sélection puisque le nombre de projections par phase était relativement constant à 1 800 ± 194.
5. Reconstruction de l’image
- Pour les tomodensitogrammes non contrôlés, reconstruisez les images à une résolution moyenne (200 μm) ou élevée (125 μm) à l’aide de l’algorithme de rétroprojection filtrée (Feldkamp18) avec un filtre Shepp-Logan.
- Pour les tomodensitogrammes cardiaques, reconstruisez chaque image de phase cardiaque à l’aide de l’algorithme itératif OSEM13, avec 12 sous-ensembles et 8 itérations, en ne prenant en compte que les projections sélectionnées contribuant à une phase donnée (comme indiqué dans un masque binaire de sélection de phase).
- Pour réduire le bruit, appliquez un filtre médian post-reconstruction dans la dimension temporelle (c’est-à-dire sur toutes les images) et un filtre 3D-Gaussien clair dans la dimension spatiale (σ = 38 μm).
REMARQUE : Pour la reconstruction d’images respiratoires, utilisez toutes les phases cardiaques indistinctement. La correction de durcissement des poutres (correction de l’eau) est appliquée à chaque reconstruction.
6. Évaluation de l’image et quantification du volume du ventricule gauche (VG)
- Ouvrez l’image CT dans une visionneuse DICOM telle qu’Amide19 (Figure 9A).
- Améliorez le contraste visible de l’image en définissant la plage de valeurs CT (mesurée en unité de Hounsfield [HU]) sur [-500, 500] (Figure 9A).
- Évaluation de la qualité de l’image
- Dessinez une zone d’intérêt pour la région calcifiée, qui est définie comme la région autour du maximum avec une valeur CT supérieure ou égale à 85 % de la valeur maximale de l’HU (Figure 9B).
- Utilisez le rapport contraste/bruit (CNR)20,21 comme mesure pour évaluer la qualité de l’image et sa capacité à identifier les petites structures, telles que les petites calcifications :
 ,
,
où I et σ représentent l’intensité moyenne et l’écart-type d’une région : calcification (indice C) ou arrière-plan (indice B).
- Quantification du volume du ventricule gauche
- Dessinez un retour d’intérêt 3D à main levée pour identifier le VG dans chaque phase (Figure 10A).
- Quantifiez le volume VG en calculant les voxels avec une valeur CT seuil de 730 HU (Figure 10B). Un graphique des volumes VG est illustré à la figure 10C.
REMARQUE : Le seuil de valeur CT n’est pas absolu ; cela dépend de l’agent de contraste utilisé, de la taille de l’animal, de la souche, de l’état de santé et du temps entre l’injection et l’imagerie par tomodensitométrie. Amide est un logiciel distribué gratuitement développé par notre institut, mais d’autres visionneuses d’images plus sophistiquées sont disponibles (par exemple, ORS Dragonfly22).
Résultats
Nous avons d’abord comparé des images CT non fermées et fermées pour visualiser la calcification cardiaque chez la souris (mâle, 30-32 g). Le modèle murin de calcification cardiaque a été créé en induisant une lésion cardiaque par congélation-décongélation rapide du tissu cardiaque (cryo-lésion), comme décrit précédemment23. Avec les protocoles d’imagerie par tomodensitométrie sans porte, les calcifications cardiaques ont été plus clairement identifiées sur l’image à haute résolution (125 μm, binning 1) (Figure 11A). Le CNR était de 3,2 ± 0,3 et de 4,0 ± 0,2 sur les images de résolution moyenne (200 μm, binning 2) et élevée (125 μm, binning 1), respectivement. Sur les images à portes (figure 11B), le CNR était de 4,2 ± 0,1 (respiratoire seulement) et de 5,2 ± 0,4 (respiratoire et cardiaque). Le déclenchement respiratoire n’a donc fourni qu’une amélioration de 5 % par rapport aux images à haute résolution (CNR 4.2 vs 4.0). En revanche, le gating cardiaque a offert une amélioration de 30 % (5,2 contre 4,0).
Nous avons ensuite utilisé notre méthode d’imagerie rétrospective par tomodensitométrie cardiaque pour visualiser et quantifier le volume VG au cours d’un cycle cardiaque chez des souris C57BL/6J. Pour mieux révéler la variation du volume VG au cours d’un cycle cardiaque, une boucle sous forme de courte vidéo peut être trouvée dans la vidéo supplémentaire S1. Au cours du cycle cardiaque, le volume VG en fin de systole était en moyenne de 14 ± 4mm3, tandis qu’à la fin de la diastole, il était en moyenne de 33 ± 7mm3. Les fractions d’éjection calculées étaient en moyenne de 60 ± 4 %. Nous montrons à la figure 10C le graphique du volume VG pour trois souris. De plus, notre méthode d’imagerie par tomodensitométrie cardiaque rétrospective est utile pour la surveillance non invasive de la dysfonction cardiaque post-infarctus dans des modèles murins de lésions cardiaques ischémiques aiguës24.
De plus, les animaux avaient une fréquence cardiaque variant de 315 à 425 battements/min et une fréquence respiratoire de 25 à 50 respirations/min. Des extraits de signaux respiratoires et cardiaques extraits de projections brutes sont présentés à la figure 12. Le signal cardiaque brut a une amplitude plus petite que le signal respiratoire et contient une partie du signal respiratoire, qui est supprimée plus tard par un filtre passe-bande. La vidéo supplémentaire S1 montre le cœur qui bat et fournit une appréciation qualitative de l’état cardiaque.

Figure 1 : Résumé graphique du gating cardiaque. Abréviations : VG = ventricule gauche ; ROI = région d’intérêt. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 2 : Vue du CrumpCAT et de ses principaux composants. Abréviation : CMOS = semi-conducteur à oxyde métallique complémentaire. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 3 : Préparation de l’animal. (A) On injecte l’agent de contraste à la souris et (B) la chambre de souris chauffée à 37 °C utilisée pour scanner les animaux16. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 4 : Interface utilisateur du logiciel CrumpCAT. (A) Paramètres de l’interface utilisateur pour une imagerie CT non fermée à haute résolution (125 μm, binning 1). (B) Paramètres de l’interface utilisateur pour une imagerie CT non fermée avec une résolution moyenne (200 μm, binning 2). (C) Paramètres de l’interface utilisateur pour une imagerie CT à grille (200 μm, binning 2). Pour faire fonctionner le scanner, l’utilisateur doit : (1) entrer un numéro d’étude, (2) sélectionner le protocole d’imagerie CT et (3) appuyer sur le bouton Scan. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 5 : Le gabarit du thorax (cœur, cage thoracique, foie) utilisé pour localiser les fenêtres afin d’extraire les signaux respiratoires et cardiaques. Abréviation : ROI = région d’intérêt. Veuillez cliquer ici pour voir une version agrandie de cette figure.
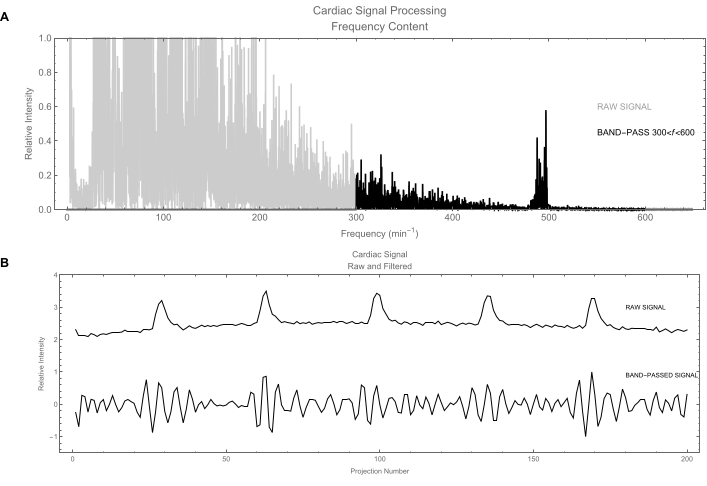
Figure 6 : Signal cardiaque. (A) Traitement du signal dans le domaine fréquentiel. La trace grise indique le contenu fréquentiel du signal cardiaque brut obtenu en calculant son spectre de puissance. Les fréquences d’intérêt sont d’environ 500/min. Le tracé noir indique le signal après l’application d’un filtre passe-bande pour ne conserver que les fréquences comprises entre 300 et 600 battements/min. (B) Haut : Tracé du signal cardiaque brut dans le domaine temporel. Ce signal est dominé par le mouvement respiratoire (grandes fluctuations) ; Le signal cardiaque réel est le faible mouvement. En bas : Version filtrée du signal cardiaque : le signal respiratoire a été supprimé laissant un signal cardiaque propre. Veuillez cliquer ici pour voir une version agrandie de cette figure.
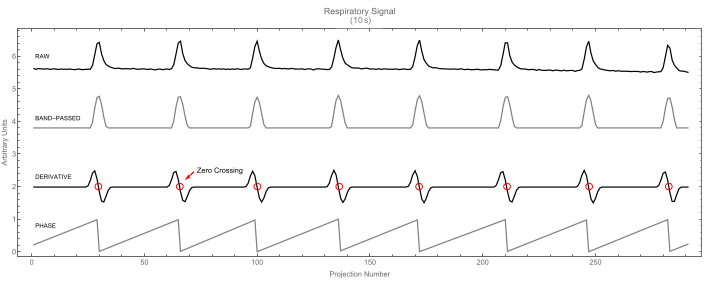
Figure 7 : Signal respiratoire. Signal respiratoire brut (en haut) et sa version passe-bande (seconde). Le signal dérivé (troisième) est affiché avec les passages à zéro en surbrillance. Ceux-ci identifient les pics du signal respiratoire. À leur tour, ces pics marquent le début du cycle (valeur de phase 0), comme le montre la quatrième trace. Veuillez cliquer ici pour voir une version agrandie de cette figure.
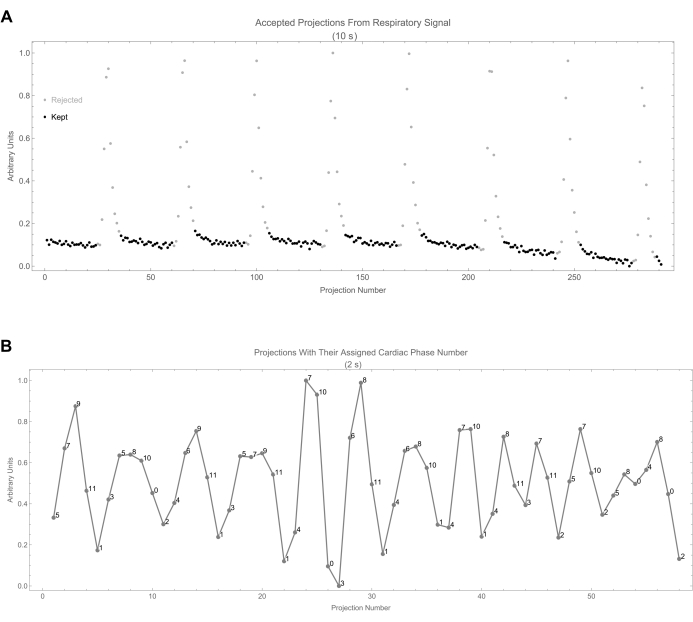
Figure 8 : Sélection de la projection. (A) Cela montre le signal respiratoire en fonction du nombre de projection. Les projections acceptées sont identifiées par des points noirs. (B) Il affiche le signal cardiaque ainsi que le numéro de phase cardiaque attribué à chaque projection. Le numéro de phase est calculé à partir de la différence de temps entre la projection et le début du cycle le plus récent. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 9 : Calcifications. (A) Le fichier image tel qu’il est affiché avec Amide avec une échelle de gris et avec des niveaux de fenêtre de valeurs CT [-500, 500] HU. (B) Processus d’identification de la calcification : vues transversales, coronales et sagittales d’images non fermées. Veuillez cliquer ici pour voir une version agrandie de cette figure.
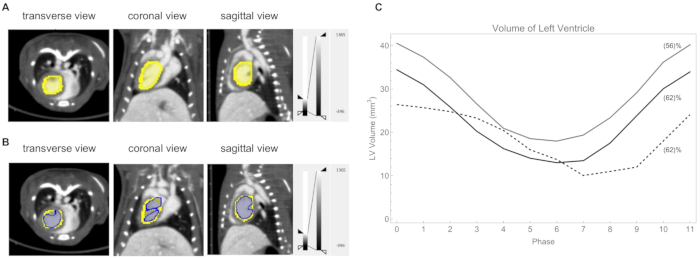
Figure 10 : Analyse du ventricule gauche. (A) Le ventricule gauche délimité manuellement (jaune). Fréquence cardiaque : 418 battements/min, fréquence respiratoire 39 respirations/min. (B) Le ventricule gauche est fixé à une valeur CT de 730 HU (bleu). (C) Tracé du volume du ventricule gauche à chaque phase du cycle pour trois souris. La fraction d’éjection calculée est indiquée entre parenthèses. La fréquence cardiaque/respiratoire de ces trois souris était la suivante : ligne grise 362 battements/min et 53 respirations/min ; ligne noire 420 battements/min et 59 respirations/min ; ligne pointillée 315 battements/min et 45 respirations/min. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 11 : Comparaison du rapport contraste/bruit. (A) Images non fermées, et (B) images fermées (fréquence cardiaque : 408 battements/min, fréquence respiratoire : 49 respirations/min). Abréviations : CNR = rapport contraste/bruit ; R-gate = à barrière respiratoire ; C-gated = cardiaque. Veuillez cliquer ici pour voir une version agrandie de cette figure.
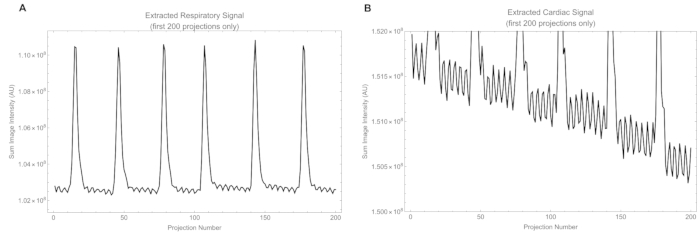
Figure 12 : Extraits de signaux. (A) Le signal respiratoire brut extrait de l’intensité dans la fenêtre respiratoire, et (B) Le signal cardiaque brut extrait de l’intensité dans la fenêtre cardiaque. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Vidéo supplémentaire S1 : Une boucle ciné de tomodensitométrie cardiaque révélant la variation du volume VG au cours d’un cycle cardiaque chez une souris. Fréquence cardiaque : 418 battements/min, fréquence respiratoire : 39 respirations/min. Veuillez cliquer ici pour télécharger cette vidéo.
Discussion
La mise en œuvre matérielle spécifique décrite ici est un système de tomodensitométrie à rayons X sur mesure, unique à notre institut, mais le détecteur spécifique est largement utilisé dans les instruments de tomodensitométrie à rayons X précliniques disponibles dans le commerce, ce qui rend le travail décrit pertinent pour d’autres institutions. Ce système est fonctionnellement le prototype de deux sous-systèmes microCT à rayons X in vivo disponibles dans le commerce et largement utilisés intégrés
dans les scanners TEP/TDM précliniques. Ces scanners microCT partagent l’architecture et les performances du détecteur (taille des pixels, sensibilité, DQE, fréquence d’images, etc.). Le même détecteur est également utilisé dans les systèmes précliniques de TEP/TDM et de SPECT/TDM par plusieurs autres fabricants commerciaux de systèmes précliniques in vivo . Par conséquent, les performances du détecteur sont partagées entre une partie importante des instruments précliniques de TEP/TDM et de/TDM précliniques disponibles dans le commerce et installés dans le monde entier. Ainsi, s’ils sont programmés correctement, tous ces systèmes peuvent atteindre les mêmes fréquences d’images, ce qui est le paramètre critique qui permet le travail décrit. Bien que la plupart des utilisateurs n’aient pas accès aux données brutes des systèmes de microtomodensitométrie achetés dans le commerce, les travaux décrits ici pourraient servir de modèle aux utilisateurs et aux fournisseurs d’instruments précliniques in vivo , afin de démontrer ce qui est possible avec le matériel limité déjà inclus dans ces instruments.
En plus du détecteur, les sources de rayons X en tungstène (W) sont également utilisées par pratiquement tous les systèmes précliniques TEP/TDM disponibles dans le commerce, avec une filtration similaire à l’aluminium, et des rayons X avec des énergies comprises entre 50 et 80 kVp. Le terme kVp est utilisé pour décrire le spectre des rayons X produits par une tension nominale du tube en tant que potentiel de tension de crête fourni par l’alimentation. Le paramètre le plus important qui diffère entre tous ces systèmes est l’alimentation source. Dans ce travail, la puissance de la source (10 W) se situe à l’extrémité inférieure des sources W similaires utilisées pour l’imagerie préclinique in vivo . Par conséquent, les sources plus puissantes devraient avoir un rendement au moins aussi bon que dans le travail décrit et avec un bruit plus faible ou des temps d’acquisition plus courts au détriment d’une dose de rayonnement élevée.
Il y a très peu d’articles qui explorent le gating dans les modèles de souris, car la sagesse conventionnelle est que la fréquence cardiaque de la souris (~600 battements/min ou ~10 Hz) est trop élevée pour le matériel disponible. Cette fréquence cardiaque est destinée aux souris conscientes, soit au repos, soit à l’exercice complet, car les souris modifient principalement leur fraction d’éjection et maintiennent la fréquence cardiaque. Sous anesthésie, la fréquence cardiaque est plus basse (300-500 battements/min). La fréquence d’images du détecteur de 29 Hz peut reproduire entièrement l’étendue et la portée du mouvement cardiaque périodique à n’importe laquelle de ces fréquences. L’hypothèse sous-jacente est que nous devons satisfaire le critère de Nyquist pour le mouvement cardiaque cyclique pour lequel une fréquence d’images de seulement ~20 Hz serait nécessaire à 600 battements/min (10 Hz). Le détecteur OEM particulier que nous avons utilisé ici est également utilisé par au moins quatre fabricants indépendants d’instruments précliniques PET/CT et, par conséquent, ce travail est effectivement possible avec tous ces instruments.
Le temps de recirculation du sang chez la souris est de quelques secondes, et généralement, un temps de 2 à 3 minutes est nécessaire entre l’injection d’un agent de contraste et l’heure de début réelle de l’examen, en raison de la position de l’animal au-dessus de la tête, ainsi qu’en raison de la configuration/initialisation du matériel de radiographie et de portique rotatif. L’aspect important est que l’utilisateur doit s’assurer de ne pas retarder le lancement du scan, car l’acquisition des 21 000 projections prend environ 10 minutes supplémentaires.
La durée d’une seule phase cardiaque dans notre étude variait de 12 à 15 ms. Compte tenu de notre temps d’exposition de 20 ms, une certaine diaphonie entre les phases est inévitable. Par exemple, la phase 2 peut inclure 5 à 8 ms (réparties à parts égales) de données provenant de phases adjacentes (phases 1 et 3), ce qui peut provoquer un léger flou pendant les périodes de mouvement rapide, telles que la diastole. Pour atténuer cela, il est important de s’assurer que la souris est correctement anesthésiée, atteignant une fréquence cardiaque inférieure à 600 battements/min (10 Hz). De plus, une anesthésie appropriée minimiserait le mouvement de relaxation pendant le temps d’examen relativement long. Les doses de rayonnement reçues par l’animal, pour les balayages avec ou sans porte, étaient respectivement de ~450 et 50 mGy.
Étant donné que ce processus d’acquisition de données est une application informatique en temps réel, il est essentiel que le programme d’acquisition fonctionne avec la plus haute priorité et avec un minimum d’applications simultanées en cours d’exécution. Si ces précautions ne sont pas mises en œuvre, les images sont reçues plus rapidement que l’ordinateur ne peut les gérer, ce qui entraîne un dépassement et l’échec de l’analyse.
Le principal inconvénient de la méthode de contrôle rétrospectif est qu’elle supprime certaines données, mais la perte de données est gérable. En pratique et avec un total de 21 000 projections, les données sont considérablement suréchantillonnées dans le sens angulaire. Nous avons vérifié qu’il n’y avait pas de grands espaces angulaires dans un balayage, certainement beaucoup plus petits que l’espacement de 0,5° que nous avons utilisé pour la reconstruction de l’image (720 projections sur 360°). Par exemple, avec notre fréquence d’images de 29 ips, une souris respirant à une fréquence de 1/s et un veto de 30 % des images, nous avons rejeté 8,7 images par respiration (c’est-à-dire que la taille de l’espace est de 8,7 images)-8,7/21600 ou 0,145° par espace. C’est d’ailleurs pour cette raison qu’une méthode de reconstruction itérative a été utilisée et non Feldkamp. La conséquence potentielle secondaire de l’élimination des données (par rapport au déclenchement prospectif) est que la dose de rayonnement peut augmenter parce qu’il n’y a pas de mécanisme d’obturation matériel pour bloquer le faisceau de rayons X pendant les périodes de veto (par exemple, pendant la phase d’inspiration). Pour que cela soit un facteur, ces mécanismes d’obturation doivent être entièrement mis en œuvre et actifs lors du déclenchement prospectif.
En ce qui concerne la méthode de reconstruction des données, d’autres méthodes peuvent être aussi bonnes, voire meilleures, que notre approche actuelle avec OSEM, mais l’objectif de ce travail n’est pas d’obtenir les meilleures et les moins bruyantes reconstructions possibles. Au lieu de cela, nous voulons démontrer que nous pouvons effectuer un déclenchement cardiaque avec un détecteur couramment utilisé qui a une fréquence d’images relativement limitée et une source de rayons X de faible puissance. Nous avons constaté que l’utilisation de la méthode de reconstruction OSEM fonctionne bien dans les limites de notre matériel de calcul et qu’elle fonctionne bien.
En même temps, notre méthode offre plusieurs avantages, notamment la simplicité, car elle ne nécessite aucun matériel spécial. Le principal facteur limitant la mise en œuvre de notre méthode est la fréquence d’images maximale de la caméra à rayons X (29 Hz) et le temps d’exposition le plus court (20 ms). La caméra est largement utilisée dans les instruments de tomodensitométrie à rayons X précliniques de plusieurs fabricants et la méthode proposée peut être utilisée avec n’importe quel scanner capable d’atteindre ces paramètres, même ceux qui ne sont pas équipés pour accepter des signaux de déclenchement. De plus, les systèmes de tomodensitométrie à rayons X avec des sources de rayons X au tungstène moins puissantes nécessitent des expositions plus longues, mais ne posent pas de défi insurmontable. De plus, les chercheurs n’ont pas besoin d’une formation et d’une pratique approfondies pour fixer des capteurs sur de petits animaux afin d’obtenir des informations sur la respiration et le pouls, ou pour affiner le déclenchement du signal pour l’acquisition de données, comme c’est le cas pour le déclenchement prospectif.
Alors que les calcifications étaient visibles sur tous les protocoles d’imagerie de notre scanner CrumpCAT CT, leur CNR était le plus élevé dans les images fermées, même avec une résolution inférieure. Cette découverte suggère que le déclenchement cardiaque est non seulement bénéfique pour les études axées sur les aspects dynamiques du cœur battant, mais également avantageux pour la recherche impliquant de petites calcifications près du cœur ou d’autres parties anatomiques influencées par le mouvement physiologique, où une meilleure clarté de l’image est essentielle.
Le temps total de reconstruction est ~30 fois le temps de reconstruction habituel en raison d’un plus grand nombre de projections et d’avoir 12 phases. Cependant, l’étape de traitement du signal ajoute très peu de surcharge (<1 %) au temps global de reconstruction. La méthode de reconstruction elle-même pourrait être améliorée en exploitant le fait que les données sont corrélées entre les phases. Une reconstruction conjointe (dans le temps) ou l’utilisation de méthodes d’apprentissage profond25 produirait des images moins bruyantes et éliminerait le besoin de filtres médians et gaussiens post-reconstruction.
Déclarations de divulgation
Le Dr Richard Taschereau est consultant chez Sofie Biosciences et Xodus Imaging. Le Dr Arion F. Chatziioannou est l’un des fondateurs de Sofie Biosciences.
Remerciements
Nous remercions tous les membres du Crump Preclinical Imaging Technology Center de l’UCLA pour leur aide et leur soutien. En particulier, nous remercions Mikayla Tamboline et Isabel Day d’avoir préparé les animaux pour l’imagerie par tomodensitométrie cardiaque et nous remercions Sophie Shumilov d’avoir généré certains des retours d’intérêt du ventricule gauche au cours de l’étude. Nous remercions également les Drs Arjun Deb et Yijie Wang (UCLA) d’avoir fourni les modèles murins de lésions cardiaques ischémiques aiguës pour l’imagerie microCT de calcification cardiaque. Ce travail est soutenu par la subvention de soutien du NIH Cancer Center (2 P30 CA016042-44).
matériels
| Name | Company | Catalog Number | Comments |
| C57BL/6J mice | Jackson Laboratory | 664 | Male, 8 weeks old, 24-26 g |
| Dexela camera | Varex | 1512 | Detector, 20 ms exposure, 74.8/149.6 µm pixel |
| VivoVist | Nanoprobes | 1301-5X0.25ML | CT Contrast agent |
| X-ray source | Moxtek | TUB00082 | 50 kV peak, 200 µA, 1.0 mm-thick Al filter |
Références
- Schambach, S. J., Bag, S., Schilling, L., Groden, C., Brockmann, M. A. Application of micro-CT in small animal imaging. Methods. 50 (1), 2-13 (2010).
- Koba, W., Jelicks, L. A., Fine, E. J. MicroPET/SPECT/CT imaging of small animal models of disease. Am J Pathol. 182 (2), 319-324 (2013).
- Hutchins, G. D., Miller, M. A., Soon, V. C., Receveur, T. Small animal PET imaging. ILAR J. 49 (1), 54-65 (2008).
- Franc, B. L., Acton, P. D., Mari, C., Hasegawa, B. H. Small-animal SPECT and SPECT/CT: important tools for preclinical investigation. J Nucl Med. 49 (10), 1651-1663 (2008).
- Badea, C. T. H. L., Hedlund, L. W., Johnson, G. A. Micro-CT with respiratory and cardiac gating: Micro-CT with respiratory and cardiac gating. Med Phys. 31 (12), 3324-3329 (2004).
- Guo, X., Johnston, S. M., Qi, Y., Johnson, G. A., Badea, C. T. 4D micro-CT using fast prospective gating. Phys Med Biol. 57 (1), 257 (2011).
- Drangova, M., Ford, N. L., Detombe, S. A., Wheatley, A. R., Holdsworth, D. W. Fast retrospectively gated quantitative four-dimensional (4D) cardiac micro computed tomography imaging of free-breathing mice. Invest Radiol. 42 (2), 85-94 (2007).
- Blocker, S. J., Holbrook, M. D., Mowery, Y. M., Sullivan, D. C., Badea, C. T. The impact of respiratory gating on improving volume measurement of murine lung tumors in micro-CT imaging. PLoS One. 15 (2), e0225019 (2020).
- Bartling, S. H., et al. Retrospective motion gating in small animal CT of mice and rats. Invest Radiol. 42 (10), 704-714 (2007).
- Kuntz, J., et al. Fully automated intrinsic respiratory and cardiac gating for small animal CT. Phys Med Biol. 55 (7), 2069 (2010).
- Hahn, A., Sauppe, S., Lell, M., Kachelrieß, M. Automatic intrinsic cardiac and respiratory gating from cone-beam CT scans of the thorax region. SPIE Proc. Med Imaging. 9783, 200-205 (2016).
- Maes, F., Vandermeulen, D., Suetens, P. Medical image registration using mutual information. Proc IEEE. 91 (10), 1699-1722 (2003).
- Sheng, J., Chen, B., Ma, Y., Shi, Y. A novel reconstruction approach combining OSEM and split Bregman method for low dose CT. Biomedical Signal Processing and Control. 62, 102095 (2020).
- Romdhane, H., Cherni, M. A., Sallem, D. B. On the efficiency of OSEM algorithm for tomographic lung CT images reconstruction. 2016 Second International Image Processing, Applications and Systems (IPAS). , (2016).
- Ewald, A. J., Werb, Z., Egeblad, M. Monitoring of vital signs for long-term survival of mice under anesthesia. Cold Spring Harb Protoc. 2, 5563 (2011).
- Suckow, C., et al. Multimodality rodent imaging chambers for use under barrier conditions with gas anesthesia. Mol Imaging Biol. 11 (2), 100-106 (2009).
- Owen, M. . Practical signal processing. , 81 (2007).
- Feldkamp, L. A., Davis, L. C., Kress, J. W. Practical cone-beam algorithm. J Opt Soc Am. A-optics Image Sci Vision. 1 (6), 612-619 (1984).
- Loening, A. M., Gambhir, S. S. AMIDE: A free software tool for multimodality medical image analysis. Mol Imaging. 2 (3), 131-137 (2003).
- Rodriguez-Molares, A., et al. The generalized contrast-to-noise ratio: A formal definition for lesion detectability. IEEE Trans Ultrason Ferroelectr Freq Control. 67 (4), 745-759 (2020).
- Patterson, M. S., Foster, F. S. The improvement and quantitative assessment of B-mode images produced by an annular array/cone hybrid. Ultrason Imaging. 5 (3), 195-213 (1983).
- . Dragonfly 2022.2 Available from: https://www.theobjects.com/dragonfly (2022)
- Pillai, I. C. L., et al. Cardiac fibroblasts adopt osteogenic fates and can be targeted to attenuate pathological heart calcification. Cell Stem Cell. 20 (2), 218-232 (2017).
- Li, S., et al. A humanized monoclonal antibody targeting an ectonucleotidase rescues cardiac metabolism and heart function after myocardial infarction. Cell Rep Med. 5 (11), 101795 (2024).
- Nadkarni, R., Clark, D. P., Allphin, A. J., Badea, C. T. Investigating deep learning strategies for fast denoising of 5D cardiac photon-counting micro-CT images. Phys Med Biol. 69 (20), 205010 (2024).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon