Method Article
Le rôle de la fluorescence du vert d’indocyanine dans la navigation de la cholécystectomie laparoscopique complexe
Dans cet article
Résumé
Ce protocole décrit les étapes de la cholécystectomie laparoscopique guidée par fluorescence et élucide le rôle de la navigation par fluorescence dans divers scénarios chirurgicaux.
Résumé
La cholécystectomie laparoscopique (LC) est le traitement de référence pour la cholélithiase et la cholécystite. Dans les cas difficiles d’inflammation et d’adhérences sévères, le risque de lésion des voies biliaires (BDI) est nettement plus élevé. L’identification précise des structures biliaires anatomiques est essentielle pour prévenir de telles blessures. Les techniques conventionnelles de visualisation peropératoire (IVT) ont une application clinique limitée en raison de leur complexité, de l’augmentation des traumatismes et des taux d’erreur élevés. L’imagerie par fluorescence proche infrarouge (NIRF), utilisant le vert d’indocyanine (ICG) comme colorant fluorescent, est devenue une technique IVT innovante. Il est de plus en plus reconnu qu’il s’agit d’une approche réalisable, sûre et efficace pour la LC. Cependant, l’efficacité de la NIRF dans les procédures difficiles de LC reste incertaine, et le moment et la posologie optimaux de l’administration de l’ICG n’ont pas encore été établis. Cet article décrit les principales étapes de la réalisation d’une LC difficile guidée par fluorescence chez un patient atteint de cholécystite gangreneuse aiguë et évalue les effets d’imagerie de la NIRF dans divers scénarios. Le patient était positionné en décubitus dorsal, avec quatre trocarts placés. Lors du passage en mode fluorescence, les canaux biliaires marqués par fluorescence ont été facilement identifiés. En suivant le guidage de fluorescence, le triangle de Calot a été soigneusement disséqué. Le canal cystique (CD) et l’artère kystique (AC) ont été identifiés individuellement et coupés avant l’extraction de la vésicule biliaire. Enfin, le champ opératoire a été inspecté en mode fluorescence pour détecter les fuites biliaires. Grâce à une imagerie ICG satisfaisante et à un déroulement sans heurts, le rétablissement postopératoire du patient s’est déroulé sans incident. Le NIRF est une technologie sûre et efficace qui est très prometteuse pour les applications cliniques futures.
Introduction
Environ 20 % des adultes dans le monde sont touchés par des calculs biliaires, qui peuvent entraîner une cholécystite aiguë - une maladie douloureuse, à progression rapide et potentiellement mortelle1. Une intervention chirurgicale rapide est impérative pour les patients atteints de cholécystite. La cholécystectomie laparoscopique (LC) est devenue largement acceptée comme le traitement standard de cette maladie.
Cependant, les approches chirurgicales conventionnelles peuvent présenter des défis importants dans les cas complexes. Une inflammation ou des adhérences sévères peuvent rendre les voies biliaires indistinctes, augmentant le risque de lésion par inadvertance des voies biliaires ou des artères2. Les lésions des voies biliaires (BDI) sont l’une des complications les plus graves et les plus courantes de ces procédures complexes de LC. Elle entraîne souvent des conséquences irréversibles à vie et, dans les cas graves, des conséquences fatales3. L’identification précise des structures biliaires critiques, telles que le triangle de Calot, est essentielle pour faciliter les interventions chirurgicales et minimiser les dommages potentiels4.
Les techniques traditionnelles de visualisation peropératoire (IVT) intègrent la cholangiographie, l’échographie et la cholédochoscopie, permettant une surveillance en temps réel des voies biliaires. Cependant, des préoccupations telles que l’exposition aux rayonnements, une marge d’erreur notable5 et des procédures lourdes ont entravé l’adoption généralisée de l’IVT.
La fluorescence proche infrarouge (NIRF) est une technique de pointe qui permet de basculer facilement entre les modes de fluorescence et de lumière blanche à l’aide d’un seul laparoscope, ce qui permet de visualiser en temps réel les voies biliaires pendant l’opération. Cette technique offre une sensibilité, une spécificité et des capacités de pénétration tissulaire élevées6. La NIRF peut prévenir efficacement les lésions des canaux biliaires (BDI) lors de la cholécystectomie laparoscopique (LC), en particulier dans les cas complexes impliquant une inflammation ou des adhérences sévères7.
Par rapport à l’IVT traditionnel, le NIRF est plus facile à mettre en œuvre, offre une visualisation plus claire des voies biliaires et ne provoque pas de traumatisme supplémentaire 8,9,10. Son colorant fluorescent, le vert d’indocyanine (ICG), a été prouvé sans danger pour l’homme par la Food and Drug Administration11. L’ICG est généralement injecté par voie intraveineuse avant la chirurgie ; cependant, le moment et la posologie de l’injection d’ICG restent incertains12,13. Ces facteurs sont des déterminants essentiels d’une imagerie de fluorescence de haute qualité. Les performances optimales de l’ICG permettent d’obtenir un signal de fluorescence fort dans les voies biliaires tout en minimisant la fluorescence de fond du tissu hépatique14.
Grâce à une exploration approfondie, nous avons identifié le moment et la posologie optimaux de l’injection d’ICG à 0,25 mg administré 45 minutes avant l’opération. Cette étude vise à démontrer les effets d’imagerie de ce moment et de ce dosage dans divers scénarios chirurgicaux complexes.
Protocole
Cette recherche a été menée conformément aux directives du comité d’éthique de la recherche humaine du cinquième hôpital affilié de l’Université Sun Yat-sen. Le consentement éclairé écrit du patient a été obtenu pour participer à cette étude. Les critères de cholécystectomie laparoscopique complexe (LC) comprenaient : œdème de la paroi biliaire avec épaississement ≥4 mm ; cholécystite gangreneuse avec ou sans perforation ; des antécédents de chirurgie abdominale supérieure ; calculs inclus dans le col de la vésicule biliaire ; syndrome de Mirizzi ou variations du canal biliaire extrahépatique ; et les cas nécessitant une exploration du canal cholédoque transkystique. Les détails des réactifs et de l’équipement utilisés sont fournis dans la table des matériaux.
1. Préparation de l’imagerie par fluorescence et positionnement du patient
- Administrer 0,25 mg d’ICG par injection dans la veine périphérique 45 minutes avant l’intervention.
REMARQUE : Dissoudre 1 flacon d’ICG (25 mg) dans 10 mL de solution saline normale. Injecter 1 mL de la solution dans 100 mL de solution saline normale pour la dilution. Administrer 10 ml de la solution diluée par injection intraveineuse 45 minutes avant l’intervention. - Configurez le système de fluorescence DPM-I, un dispositif guidé par l’image à deux canaux, pour qu’il fonctionne dans les spectres de lumière blanche (380-665 nm) et de proche infrarouge (810-1200 nm).
- Positionnez le patient en position couchée. Après avoir induit une anesthésie générale (en suivant les protocoles approuvés par l’établissement) et effectué toutes les procédures de sécurité (cagoule, gants stériles et gommage stérile), créez un champ stérile. Effectuez l’insertion du trocart à l’aide d’une méthode à quatre ports15.
2. Visualisation et identification des structures biliaires guidées par fluorescence
- Passez en mode fluorescence pour localiser les canaux biliaires.
REMARQUE : En mode fluorescence, la structure des canaux biliaires colorés peut être directement visible ou révélée après une simple séparation du tissu adipeux enkysté (Figure 1A). - Suivez la navigation par fluorescence pour disséquer et isoler soigneusement le canal cystique (CD) et l’artère kystique (AC) à l’aide d’un crochet de cautérisation afin d’obtenir la vue critique de la sécurité, également connue sous le nom de triangle de Calot.
REMARQUE : En mode fluorescence, le CD affiche un signal fluorescent, tandis que le CA n’affiche aucun signal fluorescent. - Appliquez des clips Hem-O-lock sur le CD et l’AC après avoir identifié et distingué les canaux biliaires. Placez deux clips en position proximale et un en distal sur le CD. Placez un clip en position proximale et un clip en distal sur l’AC.
REMARQUE : Identifiez soigneusement la jonction CD-canal cholédoque (CBD) pour éviter de blesser par inadvertance le CBD.
3. Ablation de la vésicule biliaire
- Disséquez la vésicule biliaire à partir de sa fosse, divisez le canal cystique (CD) et l’artère kystique (AC) entre les clips à l’aide de ciseaux et placez la vésicule biliaire dans un sac d’extraction.
- Utilisez le mode lumière blanche pour détecter tout saignement et passez en mode fluorescence pour confirmer l’absence de fuite de bile à la fin de la cholécystectomie.
- Retirez la vésicule biliaire de la cavité abdominale, placez un tube de drainage au niveau de la fosse de la vésicule biliaire et fermez l’abdomen à l’aide de polyglactine 4-0. Suturez la peau avec une suture 3-0 non résorbable.
REMARQUE : Coupez le CD seulement après avoir vérifié qu’il y a un seul canal entrant dans la vésicule biliaire, en particulier dans les cas de variations de l’anatomie biliaire telles qu’un canal hépatique accessoire droit.
4. Suivi et prise en charge postopératoires
- Passez en revue les marqueurs inflammatoires après l’opération.
- Retirez le tube de drainage abdominal lorsque le drainage est clair et inférieur à 50 ml par jour.
- Administrer des antibiotiques prophylactiques au besoin en fonction de l’état clinique du patient et de la recommandation du chirurgien.
- Surveillez le patient pour détecter des signes d’infection, notamment de la fièvre, une rougeur ou un gonflement au site chirurgical.
- Planifiez une consultation de suivi dans les 7 à 10 jours pour évaluer le rétablissement.
Résultats
À la suite de l’intervention chirurgicale décrite dans le protocole (Figure 2), une cholécystectomie laparoscopique (LC) guidée par fluorescence a été réalisée avec succès chez trois patients présentant des vésicules biliaires difficiles. Il n’y a eu aucune conversion en chirurgie ouverte et aucun cas de lésion des voies biliaires (BDI) pendant l’intervention. Aucune fuite de bile n’a été observée en mode fluorescence, comme le montre la vidéo ci-jointe. Les résultats peropératoires et postopératoires sont résumés dans le tableau 1.
Entre avril et août 2024, un total de 70 cas de LC guidée par fluorescence ont été enregistrés, les données démographiques étant présentées dans le tableau 2. Parmi ceux-ci, 91 % (64/70) ont présenté une imagerie de fluorescence satisfaisante, avec tous les canaux biliaires clairement visualisés, de forts signaux de fluorescence biliaire et une interférence de fond hépatique minimale. Trois cas n’ont pas permis de mettre en évidence l’imagerie par fluorescence des voies biliaires extrahépatiques. Cela a été attribué à une obstruction commune du canal hépatique. De plus, trois cas ont montré une imagerie de fluorescence sous-optimale : deux ont été attribués à une injection précoce de vert d’indocyanine (ICG) et un était dû à une obstruction du canal cystique (CD).
Il n’y a eu aucune conversion en chirurgie ouverte, aucune lésion des voies biliaires pendant les procédures et aucune fuite de bile postopératoire, comme l’a confirmé l’observation du drainage. Par rapport à la LC conventionnelle en lumière blanche, l’imagerie par fluorescence ICG offre les avantages suivants : (1) navigation en temps réel des voies biliaires, ce qui renforce la confiance des chirurgiens ; (2) Détection précoce de variants des voies biliaires ; (3) Identification précise de la jonction CD-canal cholédoque (CBD), réduisant l’incidence du BDI ; (4) Différenciation entre la MC et l’artère kystique (AC), prévention des lésions de l’AC ; (5) Identification en temps opportun des fuites de bile. En conclusion, la navigation par fluorescence ICG rend le LC plus rapide, plus sûr et plus précis.
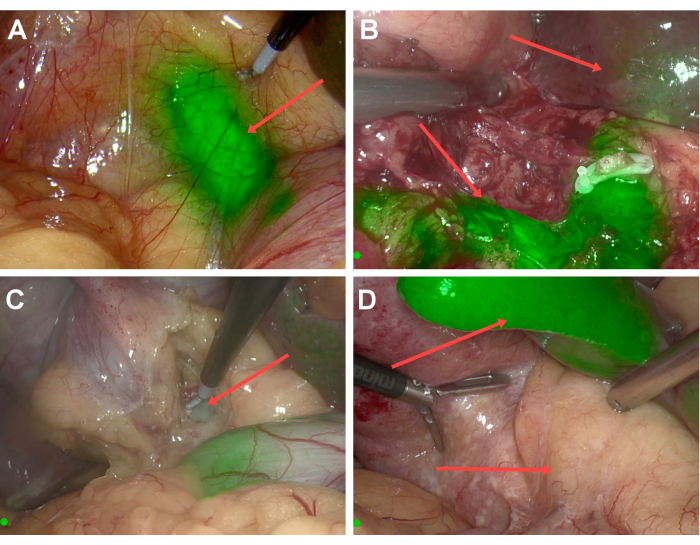
Figure 1 : Imagerie par fluorescence. (A) En mode fluorescence, le canal biliaire coloré est directement observé. (B) Administration appropriée d’ICG : Le signal de fluorescence biliaire est fort, avec un contraste brillant, tandis que la fluorescence de fond du foie est faible. (C) Injection précoce d’ICG : L’intensité de fluorescence des voies biliaires est insuffisante pour identifier les structures anatomiques. (D) Injection tardive d’ICG : Le foie présente une fluorescence élevée, mais les voies biliaires ne contiennent pas suffisamment d’ICG pour une visibilité adéquate. Veuillez cliquer ici pour voir une version agrandie de cette figure.

Figure 2 : Procédure chirurgicale. (A) Injection intraveineuse d’ICG avant la chirurgie. (B) Tirer la vésicule biliaire vers le haut pour exposer le triangle de Calot. (C) Le passage en mode fluorescence permet de visualiser le canal biliaire. (D) Suivre la navigation par fluorescence pour disséquer le triangle de Calot. (E) Le nettoyage du tissu adipeux du triangle de Calot révèle une visualisation claire de la coronaropathie et du CBD. La MC et la vésicule biliaire ne sont pas visualisées, ce qui suggère une obstruction de la pierre à l’ouverture de la MC. (F) Après avoir poussé le calcul impacté vers la vésicule biliaire, le CD devient visible. (G) Serrage du CD. (H) Après l’ablation de la vésicule biliaire, le passage en mode fluorescence détecte toute fuite de bile. Veuillez cliquer ici pour voir une version agrandie de cette figure.
| Variable | Résultats | ||
| Patient | Premier | Deuxième | Troisième |
| Temps de fonctionnement (min) | 65 | 65 | 45 |
| Conversion en ouvert | NON | NON | NON |
| Perte de sang (mL) | 20 | 20 | 10 |
| Le | NON | NON | NON |
| Blessure CA | NON | NON | NON |
| Séjour postopératoire à l’hôpital (jours) | 4 | 4 | 3 |
| Durée du drainage (jours) | 4 | 3 | 2 |
| Complications | |||
| Fuite de bile | NON | NON | NON |
| Douleur abdominale | NON | NON | NON |
| Infection | NON | NON | NON |
| Transféré à l’unité de soins intensifs | NON | NON | NON |
| Diagnostic pathologique | Exacerbation aiguë de la cholécystite chronique | Cholécystite gangreneuse aiguë | Cholécystite aiguë |
Tableau 1 : Résultats de la chirurgie.
| Démographie | Patients subis |
| LC guidée par ICG (n = 70) | |
| Âge moyen (années) | 55,9 ± 14,1 |
| Sexe | |
| Mâle | 32 |
| Femelle | 38 |
| IMC moyen (kg/m2 ) | 25,2 ± 4 |
| Antécédents de chirurgie abdominale supérieure | 5 |
| Comorbidités | 28 |
| Hypertension | 18 |
| Diabète | 13 |
| Cardiopathie | 13 |
| Hépatite | 3 |
Tableau 2 : Données démographiques des patients.
Discussion
La cholécystectomie laparoscopique (LC) a longtemps été considérée comme le traitement de référence pour la cholélithiase et la cholécystite. Cependant, les approches chirurgicales conventionnelles posent souvent des défis importants dans les cas d’inflammation aiguë, de gangrène, de perforation et de variations anatomiques, collectivement appelées vésicules biliaires difficiles16. Ces conditions difficiles augmentent considérablement les risques de lésions des canaux biliaires (BDI) et des lésions de l’artère kystique (CA).
L’IBD est l’une des complications les plus graves associées à la LC, résultant souvent d’une erreur d’identification du canal cystique (CD) et du canal cholédoque (CBD)17. La clé de la prévention du BDI réside dans l’identification précise de la jonction CD-CBD, ce qui rend la visualisation des voies biliaires essentielle. Les techniques traditionnelles de visualisation peropératoire (IVT), telles que la cholangiographie, l’échographie et la cholédochoscopie, ont été initialement développées à cet effet. Cependant, leur adoption a été entravée par des préoccupations concernant l’exposition aux rayonnements, une marge d’erreur notable et des procédures lourdes 5,18.
La fluorescence proche infrarouge (NIRF) est une technique de visualisation peropératoire (IVT) nouvellement développée qui offre de nombreux avantages dans un large éventail de chirurgies hépatobiliaires. Il s’agit notamment de la détection des lésions dans le cancer primitif du foie19, de l’identification des métastases hépatiques20, de l’aide aux procédures de transplantation hépatique21, de la visualisation des voies biliaires22, de la détection des fuites de bile23 et des applications dans les chirurgies pédiatriques et robotiques24. Le vert d’indocyanine (ICG), excrété par les voies biliaires, offre un avantage naturel dans les chirurgies hépatobiliaires.
Au cours de la cholécystectomie laparoscopique (LC), la NIRF fournit une visualisation claire et en temps réel des voies biliaires, prévenant ainsi efficacement les blessures inutiles aux structures biliaires. Plus important encore, le NIRF est facile à mettre en œuvre et à utiliser. La LC guidée par NIRF est une amélioration directe des procédures de LC conventionnelles, ne nécessitant que l’administration intraveineuse préopératoire d’ICG comme étape supplémentaire. Cette technique n’affecte pas l’ensemble du processus chirurgical, ne cause aucun traumatisme supplémentaire et permet de basculer sans problème entre les modes de lumière blanche et de fluorescence.
L’efficacité de l’imagerie par fluorescence peropératoire peut être influencée par plusieurs facteurs. Tout d’abord, la voie d’administration de l’injection d’ICG joue un rôle crucial. L’ICG peut être administré par injection intraveineuse préopératoire ou injection directe peropératoire dans la vésicule biliaire. Bien que l’injection directe dans la vésicule biliaire soit lourde, invasive et ne permette pas de visualiser complètement les canaux biliaires extrahépatiques (p. ex., le canal hépatique commun), l’administration intraveineuse préopératoire est actuellement la méthode privilégiée 25,26. Deuxièmement, le moment et le dosage de l’injection d’ICG sont des déterminants essentiels de la qualité de l’imagerie de fluorescence, car ils affectent l’intensité de la visualisation des voies biliaires et l’interférence du fond hépatique12,27. Le résultat idéal de l’imagerie garantit une visualisation claire des canaux biliaires avec une fluorescence de fond hépatique minimale (Figure 1B). Troisièmement, la réalisation d’une imagerie de fluorescence trop tard après l’administration d’ICG peut entraîner une intensité de fluorescence insuffisante des voies biliaires, ce qui entrave l’identification des structures anatomiques (Figure 1C). Enfin, une injection trop tardive peut entraîner une fluorescence hépatique élevée et une fluorescence insuffisante des voies biliaires, ce qui limite son utilité dans les scénarios de LC d’urgence (Figure 1D).
Le moment et le dosage optimaux de l’injection de vert d’indocyanine (ICG) restent à l’étude 12,28,29,30,31. Après des recherches approfondies, le temps de 30 à 45 minutes en préopératoire et une dose de 0,25 mg ont été identifiés comme optimaux pour obtenir une visualisation satisfaisante de la fluorescence. Il est important de noter que ces résultats ont été obtenus à l’aide du dispositif de fluorescence utilisé dans notre centre (système de fluorescence DPM-I). Le moment et le dosage optimaux de l’ICG peuvent varier en fonction du système de fluorescence spécifique utilisé. Cette réduction du temps d’injection a le potentiel de permettre une utilisation efficace de l’ICG dans les procédures de cholécystectomie laparoscopique (LC) d’urgence. Lorsque l’épaisseur de la paroi des voies biliaires et de la couche de graisse sus-jacente dépasse 1 cm, le signal de fluorescence est considérablement affaibli ou peut même disparaître. Pour améliorer l’imagerie par fluorescence, le tissu adipeux de surface peut être retiré et le canal biliaire étiré pour amincir sa paroi. L’impact de l’obstruction des voies biliaires sur l’imagerie par fluorescence varie en fonction de l’emplacement de l’obstruction. L’obstruction au niveau du hile hépatique peut provoquer de forts signaux de fluorescence dans le fond hépatique, mais une absence totale d’imagerie dans les canaux biliaires extrahépatiques. À l’inverse, l’obstruction du canal cystique (CD) ou du canal cholédoque (CBD) peut entraîner l’absence d’imagerie du segment du canal biliaire obstrué. Cet article fournit des étapes détaillées pour effectuer une LC difficile guidée par fluorescence telle qu’elle est pratiquée dans notre centre et résume les facteurs influençant l’imagerie de fluorescence. La technique de navigation par fluorescence a été régulièrement utilisée dans notre centre, atteignant un taux de réussite de 91 % avec des résultats d’imagerie satisfaisants.
La navigation par fluorescence utilise l’ICG comme colorant fluorescent. L’ICG n’a pas d’effets secondaires toxiques ni de réactions allergiques lorsqu’il est utilisé à des concentrations inférieures à 2,0 mg/kg, ce qui indique que la dose requise pour la navigation peropératoire en fluorescence (0,25 mg) se situe bien dans la plage de sécurité. En conclusion, la navigation par fluorescence est une technique sûre et efficace qui fournit une aide cruciale pour identifier et distinguer les structures clés pendant la chirurgie. Dans les procédures LC difficiles, la navigation par fluorescence améliore considérablement la précision et réduit le risque de dommages iatrogènes. Il est très prometteur pour les applications cliniques futures.
Déclarations de divulgation
Les auteurs déclarent qu’ils n’ont aucun conflit d’intérêts à divulguer.
Remerciements
Ce travail a été soutenu par la Fondation nationale des sciences naturelles de Chine (numéro de subvention 82272105), la Fondation de recherche fondamentale et appliquée du Guangdong (numéro de subvention 2022A1515011244, 2023A1515011521, 2023A1515010475), la Fondation pour la recherche scientifique médicale de la province du Guangdong en Chine (A2017421, 2016116212141586).
matériels
| Name | Company | Catalog Number | Comments |
| 3-0 MERSILK | JOHNSON MEDICAL (CHINA) LTD. | SA84G | The Suture Material |
| 4-0 Coated VICRYL | ETHICON | VCP310 | The Suture Material |
| Endoscopic Fluorescence Imaging System | ZHUHAI DI PU MEDICAL TECHNOLOGY CO., LTD. | H380022041YF | Fluorescence Laparoscope Equipment |
| Hem-O-lock Clips | SINOLINKS MEDICAL INNOVOATION, INC. | B240714 | Hem-O-lock Clips |
| Indocyanine Green for Injection | DANDONG YICHUANG PHARMACEUTICAL CO., LTD. | H20055881 | Fluorescence Dye |
Références
- Lammert, F., et al. Gallstones. Nat Rev Dis Primers. 2, 16024 (2016).
- Georgiades, C. P., et al. Is inflammation a significant predictor of bile duct injury during laparoscopic cholecystectomy. Surg Endosc. 22 (9), 1959-1964 (2008).
- Flum, D. R., Cheadle, A., Prela, C., Dellinger, E. P., Chan, L. Bile duct injury during cholecystectomy and survival in medicare beneficiaries. JAMA. 290 (16), 2168-2173 (2003).
- Ortenzi, M., et al. Safety of laparoscopic cholecystectomy performed by trainee surgeons with different cholangiographic techniques (SCOTCH): A prospective non-randomized trial on the impact of fluorescent cholangiography during laparoscopic cholecystectomy performed by trainees. Surg Endosc. 38 (2), 1045-1058 (2024).
- Araki, K., Conrad, C., Ogiso, S., Kuwano, H., Gayet, B. Intraoperative ultrasonography of laparoscopic hepatectomy: Key technique for safe liver transection. J Am Coll Surg. 218 (2), e37-e41 (2014).
- Nguyen, Q. T., Tsien, R. Y. Fluorescence-guided surgery with live molecular navigation-A new cutting edge. Nat Rev Cancer. 13 (9), 653-662 (2013).
- Manasseh, M., Davis, H., Bowling, K. Evaluating the Role of Indocyanine Green Fluorescence Imaging in Enhancing Safety and Efficacy During Laparoscopic Cholecystectomy: A Systematic Review. Cureus. 16 (11), e73388 (2024).
- Zhou, H., He, Y., Chang, L. Comparative study of Indocyanine Green fluorescence imaging versus conventional fiber-optic imaging in laparoscopic choledochotomy for stone extraction and immediate biliary incision suturing. Updates Surg. 76 (6), 2247-2254 (2024).
- Quaresima, S., et al. Routine near infra-red indocyanine green fluorescent cholangiography versus intraoperative cholangiography during laparoscopic cholecystectomy: A case-matched comparison. Surg Endosc. 34 (5), 1959-1967 (2020).
- Lim, S. H., Tan, H. T. A., Shelat, V. G. Comparison of indocyanine green dye fluorescent cholangiography with intra-operative cholangiography in laparoscopic cholecystectomy: a meta-analysis. Surg Endosc. 35 (4), 1511-1520 (2021).
- Benya, R., Quintana, J., Brundage, B. Adverse reactions to indocyanine green: a case report and a review of the literature. Cathet Cardiovasc Diagn. 17 (4), 231-233 (1989).
- Pardo Aranda, F., et al. Indocyanine green (ICG) fluorescent cholangiography in laparoscopic cholecystectomy: Simplifying time and dose. Dig Liver Dis. 55 (2), 249-253 (2023).
- Dip, F., et al. Use of fluorescence imaging and indocyanine green during laparoscopic cholecystectomy: Results of an international Delphi survey. Surgery. 172 (6S), S21-S28 (2022).
- Chen, Q., et al. Extrahepatic biliary tract visualization using near-infrared fluorescence imaging with indocyanine green: Optimization of dose and dosing time. Surg Endosc. 35 (10), 5573-5582 (2021).
- Hori, T., et al. Protocol for laparoscopic cholecystectomy: Is it rocket science. World J Gastroenterol. 22 (47), 10287-10303 (2016).
- Elshaer, M., et al. Subtotal cholecystectomy for "difficult gallbladders": Systematic review and meta-analysis. JAMA Surg. 150 (2), 159-168 (2015).
- Fletcher, D. R., et al. Complications of cholecystectomy: Risks of the laparoscopic approach and protective effects of operative cholangiography: A population-based study. Ann Surg. 229 (4), 449-457 (1999).
- Flum, D. R., Dellinger, E. P., Cheadle, A., Chan, L., Koepsell, T. Intraoperative cholangiography and risk of common bile duct injury during cholecystectomy. JAMA. 289 (13), 1639-1644 (2003).
- Wang, B., et al. NIR-II fluorescence-guided liver cancer surgery by a small molecular HDAC6 targeting probe. EBioMedicine. 98, 104880 (2023).
- Hu, Z., et al. First-in-human liver-tumour surgery guided by multispectral fluorescence imaging in the visible and near-infrared-I/II windows. Nat Biomed Eng. 4 (3), 259-271 (2020).
- Lau, N. S., et al. Current and potential applications for indocyanine green in liver transplantation. Transplantation. 106 (7), 1339-1350 (2022).
- van den Bos, J., et al. Near-infrared fluorescence cholangiography assisted laparoscopic cholecystectomy (FALCON): An international multicentre randomized controlled trial. Surg Endosc. 37 (6), 4574-4584 (2023).
- Wang, X. N., et al. The role of fluorescent cholangiography in preventing biliary tract injury and finding bile leakage. Zhonghua Yi Xue Za Zhi. 103 (16), 1242-1244 (2023).
- Esposito, C., et al. Image-guided pediatric surgery using indocyanine green (ICG) fluorescence in laparoscopic and robotic surgery. Front Pediatr. 8, 314 (2020).
- Cardenas, G., Fornaguera, I., Diaz Del Gobbo, R., Ginesta, C. Direct gallbladder indocyanine green injection technique to achieve critical view of safety in laparoscopic cholecystectomy. Cir Esp (Engl Ed). 99 (9), 678-682 (2021).
- Castagneto-Gissey, L., et al. Intracholecystic versus intravenous indocyanine green (ICG) injection for biliary anatomy evaluation by fluorescent cholangiography during laparoscopic cholecystectomy: a case-control study. J Clin Med. 11 (12), 3508 (2022).
- Esposito, C., et al. Indocyanine green (ICG) fluorescent cholangiography during laparoscopic cholecystectomy using RUBINA technology: Preliminary experience in two pediatric surgery centers. Surg Endosc. 35 (11), 6366-6373 (2021).
- Liu, H., et al. Investigation of the optimal indocyanine green dose in real-time fluorescent cholangiography during laparoscopic cholecystectomy with an ultra-high-definition 4K fluorescent system: A randomized controlled trial. Updates Surg. 75 (7), 1903-1910 (2023).
- Huang, Y., et al. Real-time fluorescent cholangiography with indocyanine green in laparoscopic cholecystectomy: a randomized controlled trial to establish the optimal indocyanine green dose within 30 min preoperatively. Surg Today. 53 (2), 223-231 (2023).
- Lopez-Sanchez, J., et al. Dose and administration time of indocyanine green in near-infrared fluorescence cholangiography during laparoscopic cholecystectomy (DOTIG): Study protocol for a randomised clinical trial. BMJ Open. 13 (3), e067794 (2023).
- Esposito, C., et al. Clinical application and technical standardization of indocyanine green (ICG) fluorescence imaging in pediatric minimally invasive surgery. Pediatr Surg Int. 35 (10), 1043-1050 (2019).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon