Method Article
Minimalinvasive Resektion eines großen retrosternalen Schilddrüsenstrumes
In diesem Artikel
Zusammenfassung
In dieser Arbeit stellen wir ein Protokoll für die retrosternale Schilddrüsenstrum-Resektion mit einem thorakoskopie-assistierten transzervikalen Zugang vor.
Zusammenfassung
Das Sezieren eines großen Kropfes, der in den retrosternalen Raum hineinragt, ist eine Herausforderung, insbesondere wenn eine Sternotomie oder Thorakotomie erforderlich ist. Der transthorakale Ansatz ist mit einer höheren postoperativen Morbidität verbunden, die im Vergleich zum transzervikalen Zugang bis zu 30 % erreicht. Obwohl alternative Optionen wie die thorakoskopische Resektion vielversprechende Ergebnisse gezeigt haben, bleibt die Morbidität der mediastinalen Dissektion ein Problem. Der thorakoskopisch assistierte transzervikale Zugang könnte eine praktikable, weniger invasive Alternative sein. Dieses Video skizziert die Schritte und möglichen Fallstricke des Verfahrens.
Der Patient wird in Rückenlage mit gestrecktem Hals positioniert. Zunächst mobilisiert der endokrine Chirurg die Schilddrüse durch einen zervikalen Zugang. Ist eine transzervikale Resektion nicht möglich, wird der Patient in eine laterale Dekubitusposition mobilisiert und ein zweites Team führt den Mediastinaltumor thorakoskopisch durch den thorakalen Inlet. Dies ermöglicht eine stufenweise kontrollierte transzervikale Dissektion der retrosternalen Masse bis zur vollständigen Resektion, wodurch eine mediastinale Dissektion entfällt.
Um das Verfahren zu demonstrieren, stellen wir den Fall eines 84-jährigen Mannes mit lymphknotenpositivem onkozytärem Schilddrüsenkarzinom und einem großen retrosternalen Kropf vor, der sich posterior in das Mediastinum bis zum Aortenbogen erstreckt. Es wurde eine thorakoskopie-assistierte transzervikale Resektion durchgeführt. Der Nervus laryngeus recurrens wurde während der Dissektion identifiziert und mit einem Neurostimulationsgerät überwacht. In der postoperativen Bewertung wurde keine Lähmung festgestellt. Der Patient verlief postoperativ ohne Zwischenfälle und wurde am zweiten postoperativen Tag entlassen.
Die thorakographisch assistierte transzervikale Resektion eines großen retrosternalen Kropfes scheint eine praktikable Alternative zu sein, um die mit Thorakotomie, Sternotomie oder thorakoskopischer mediastinaler Dissektion verbundenen Risiken zu mindern. Zu den potenziellen Vorteilen gehören eine verringerte postoperative Morbidität und Aufenthaltsdauer. Diese Technik erfordert thorakoskopisches Fachwissen und kann je nach Größe des Kropfes und mediastinaler Positionierung begrenzt sein.
Einleitung
Ein retrosternaler Kropf stellt eine Entität mit abnormaler Schilddrüsenvergrößerung dar, wobei sich seine größte Masse durch den thorakalen Einlass in den intrathorakalen Raum erstreckt1. Daher unterscheiden sich retrosternale Kropfe von knotigen Kropfen eher anatomisch als physiopathologisch. Ausgelöst durch Umwelt- und genetische Faktoren ist die Entwicklung eines Kropfes auch mit Jodmangel, Schilddrüsenknoten, Hashimoto-Thyreoiditis und Morbus Basedow verbunden. Die Prävalenz des retrosternalen Kropfes variiert stark je nach Region, von 0,02 % bis 30 % und in den verwendeten Definitionen 1,2,3,4. Retrosternale Kropfe treten typischerweise im vorderen Mediastinum (80-90%) und seltener posterior der Luftröhre oder des Ösophagus im hinteren Mediastinum auf. Da anatomische Strukturen die Ausdehnung des Schilddrüsengewebes außer im unteren Teil begrenzen, dehnt sich der Kropf durch den thorakalen Einlassnach unten aus 4. Dies kann auch durch die Schwerkraft, den Zug beim Schlucken, den Unterdruck und die individuelle Anatomie ausgelöst werden.
Eine Operation ist indiziert bei retrosternalem Kropf mit Verdacht auf Malignität, kompressiven Symptomen und kosmetischen Problemen und selektiv bei Hyperthyreosestruma5. Eine Resektion des asymptomatischen Kropfes ist in der Regel nicht indiziert, obwohl die Resektion aufgrund des Malignitätsrisikos und der Größenzunahme im Laufe der Jahre umstritten ist 4,5. Retrosternale Kropfe stellen aufgrund ihrer anatomischen Lage besondere Herausforderungen bei der chirurgischen Resektion dar. Die meisten Kropfe können durch einen transzervikalen Zugang reseziert werden; Ein transthorakaler Zugang über Sternotomie oder Thorakotomie kann jedoch indiziert sein6. Diese Verfahren sind eindeutig mit einer höheren postoperativen Morbidität verbunden. Daher werden minimal-invasive Ansätze untersucht, um die Ergebnisse zu verbessern 7,8,9,10,11,12. Die Morbidität im Zusammenhang mit der mediastinalen Dissektion gibt jedoch nach wie vor Anlass zur Sorge.
In diesem Artikel wird eine innovative, aber einfache Technik vorgestellt: ein thorakoskopisch assistierter transzervikaler Zugang ohne mediastinale Dissektion, der die Risiken herkömmlicher Techniken möglicherweise mindern könnte. Zur Einführung in die Technik wird ein kurzer Hintergrund mit den folgenden Schlüsselpunkten gegeben: (i) Retrosternaler Kropf: Definition und Inzidenz, (ii) Indikation für eine Resektion, (iii) Eine transzervikale Resektion ist in >95% der Fälle durchführbar, (iv) Transthorakale Zugänge bei größerem Kropf (verbunden mit höherer Morbidität, längerer Verweildauer und höherer Transfusionsrate), (v) Thorakoskopisch-assistierte transzervikale Resektion als alternativer Ansatz.
Um die Verfahrenstechnik und die Fallstricke zu veranschaulichen, stellen wir den Fall eines 84-jährigen Mannes mit einem großen retrosternalen Kropf auf der rechten Seite (Abbildung 1) und einem onkozytären Schilddrüsenkarzinom auf der linken Seite mit positiven Lymphknoten im zervikolateralen Kompartiment vor, der sich einer thorakoskopie-assistierten transzervikalen Thyreoidektomie unterzogen hat.
Protokoll
Das Protokoll orientiert sich an den Richtlinien der Ethikkommission für die Humanforschung des Universitätsspitals Bern. Der Patient gab sowohl schriftlich als auch mündlich sein Einverständnis zur anonymen Verwendung seiner OP-Bilder.
1. Chirurgie Teil I: Transzervikale Resektion
HINWEIS: Der erste Schritt dieses Eingriffs umfasst eine Thyreoidektomie, die standardmäßig mit einem transzervikalen Zugang durchgeführt wird. Da das Karzinom auf der linken Seite liegt, ist es üblich, auf dieser Seite zu beginnen.
- Positionieren Sie den Patienten: Positionieren Sie den Patienten in Rückenlage mit ausgestrecktem Hals.
- Schnitt durchführen: Führen Sie einen 6 cm langen Kocher-Schnitt (oder Kragenschnitt) an der Basis des Halses durch, zwei Querfinger über der Brusteinkerbe.
- Verschaffen Sie sich Zugang zur Schilddrüse.
- Führen Sie die Dissektion des Platysmas und die Freilegung der Gurtmuskulatur bis zum Kehlkopf und bis zur hinteren Fläche des Manubrium sterni durch.
- Mobilisieren Sie von der Mittellinie aus die Gurtmuskulatur seitlich, um die linke Schilddrüse freizulegen.
- Führen Sie eine transzervikale linke Thyreoidektomie mit intermittierendem Neuromonitoring des Nervus vagus und des Nervus laryngeus recurrens durch, um den Erhalt dieser Strukturen zu gewährleisten.
HINWEIS: Die Identifizierung und Erhaltung des Nervus laryngeus recurrens ist entscheidend, um eine postoperative Lähmung zu vermeiden, die sich als Heiserkeit, Veränderungen der Tonhöhe der Stimme oder laute Atmung (einseitig) äußern kann. Bei Verdacht auf Lähmung nach einseitiger Resektion ist eine Operation auf der kontralateralen Seite kontraindiziert, da das Risiko einer postoperativen Lähmung des Nervus laryngeus recurrens auf beiden Seiten und damit einer Atemwegsobstruktion bei der Extubation besteht. Das Neuromonitoring wird mit dem Nervenüberwachungssystem NIM 3.0 von Medtronic durchgeführt, das mit akustischen und visuellen Signalen für den vagalen und den Nervus laryngeus recurrens ausgestattet ist, um deren Erhalt zu gewährleisten. Der Prozess umfasst die folgenden Schritte.- Stellen Sie sicher, dass die Elektroden des Endotrachealtubus vor der Operation vom Anästhesieteam platziert werden.
- Etablierung der elektrischen Grundaktivität durch Stimulation des Nervus laryngeus recurrens und des Nervus vagus.
- Teilen Sie das obere und das untere Polgefäß durch Ligaturen. Identifizieren und schonen Sie die Nebenschilddrüsen.
HINWEIS: Um einen postoperativen Hypoparathyreoidismus zu verhindern, ist es wichtig, die Nebenschilddrüsen aktiv zu lokalisieren, um sie zu erhalten oder gegebenenfalls zu reimplantieren. - Führen Sie eine intermittierende oder kontinuierliche Überwachung während der Gewebedissektion und der Entfernung der Schilddrüse und der Lymphknoten durch, um die Nerven zu identifizieren und zu schützen.
- Entfernen Sie den gesamten vergrößerten Schilddrüsenlappen, einschließlich des Isthmus. Sorgen Sie für eine gründliche Blutstillung.
HINWEIS: Eine sorgfältige Ligatur der Gefäße und die Sicherstellung einer ordnungsgemäßen Blutstillung sind unerlässlich, um postoperative Blutungen zu verhindern. Dies ist besonders wichtig bei der Dissektion des retrosternalen Kropfes. - Wiederholen Sie das Neuromonitoring des Vagusnervs und dokumentieren Sie das Vorhandensein eines starken, unveränderten Signals.
- Durchführung einer zervikolateralen Lymphadenektomie mit Neuromonitoring des Nervus vagus.
- Führen Sie eine zervikolaterale Lymphadenektomie (Stufe II-V) auf der linken Seite durch.
HINWEIS: Dieser Schritt wird in dem hier besprochenen Fall durchgeführt, da die präoperative Diagnose positive Lymphknoten im zervikolateralen Kompartiment auf der linken Seite ergab. Die zervikozentrale Lymphadenektomie war aufgrund der Größe des Kropfes begrenzt und wurde zusammen mit der Thyreoidektomie durchgeführt. - Wiederholen Sie das Neuromonitoring des Vagusnervs und dokumentieren Sie das Vorhandensein eines starken, unveränderten Signals.
- Führen Sie eine zervikolaterale Lymphadenektomie (Stufe II-V) auf der linken Seite durch.
- Mobilisieren Sie den rechten Schilddrüsenlappen.
- Führen Sie zunächst das gleiche Verfahren wie auf der linken Seite durch. In diesem Fall ist der rechte Schilddrüsenlappen vergrößert und erstreckt sich tief in das hintere Mediastinum.
- Mobilisieren Sie allmählich die Schilddrüse. Hier ist dies aufgrund der Größe und der retrosternalen Ausdehnung des Kropfes nur bedingt möglich. Setzen Sie die Resektion bei Bedarf mit thorakoskopischer Unterstützung fort.
2. Chirurgie Teil II: Thorakoskopisch assistierte transzervikale Resektion
HINWEIS: Das Thorax- und Gebärmutterhalschirurgieteam sollte über das erforderliche Fachwissen verfügen, um mögliche Komplikationen im Zusammenhang mit der Dissektion eines retrosternalen Kropfes, wie z. B. unkontrollierte Blutungen im Mediastinum, zu behandeln. In diesem Fall kann eine Notfall-Thorakotomie oder eine thorakoskopische mediastinale Dissektion indiziert sein.
- Positionieren Sie den Patienten.
- Positionieren Sie den Patienten in einer lateralen Dekubitusposition. Decken Sie für dieses Manöver die transzervikale Wunde mit einem sterilen Verband ab und entfernen Sie die sterilen Abdeckungen. Platzieren Sie einen rechten Bronchialblocker in einem Standard-Endotrachealtubus.
HINWEIS: Die Platzierung des rechten Bronchialblockers erfolgt durch das Anästhesieteam. Eine sorgfältige präoperative Abklärung ist entscheidend, um zu beurteilen und sicherzustellen, dass der Patient in der Lage ist, eine Ein-Lungen-Beatmung während des thorakalen Teils des Eingriffs zu tolerieren. - Führen Sie eine erneute Desinfektion und sterile Abdeckung des Patienten durch.
- Positionieren Sie den Patienten in einer lateralen Dekubitusposition. Decken Sie für dieses Manöver die transzervikale Wunde mit einem sterilen Verband ab und entfernen Sie die sterilen Abdeckungen. Platzieren Sie einen rechten Bronchialblocker in einem Standard-Endotrachealtubus.
- Führen Sie eine rechte Thorakoskopie durch.
- Führen Sie eine rechte Thorakoskopie mit der Platzierung von zwei 12-mm-Trokaren (subscapular und submammär) durch. Die rechte Lunge wird nach dem Einsetzen des Bronchialblockers entleert, so dass der große Kropf, der sich bis zum Azygosbogen erstreckt, sichtbar gemacht werden kann.
- Durchführung einer thorakoskoskopisch assistierten transzervikalen rechten Thyreoidektomie mit intermittierendem Neuromonitoring des Nervus vagus und des Nervus laryngeus recurrens (Abbildung 2).
- Thorakales Team (ein Chirurg befindet sich auf der rechten Seite des Patienten): Schieben Sie den Kropf kranial durch den thorakalen Einlass.
- Zervikales Team (ein Chirurg und eine Assistentin links des Patienten): Führen Sie eine schrittweise Dissektion und Resektion des rechten Schilddrüsenlappens einschließlich des retrosternalen Kropfes durch (rechte Schilddrüse, Größe: 13,5 cm x 8,5 cm x 8,5 cm, Gewicht: 320 g).
- Wiederholen Sie das Neuromonitoring des Vagusnervs und dokumentieren Sie das Vorhandensein eines starken, unveränderten Signals.
- Legen Sie eine Drainage ein und führen Sie den Wundverschluss durch.
- Führen Sie auf beiden Seiten eine Unterdruckdrainage in das Schilddrüsenbett ein. Schließen Sie die Gurtmuskulatur und das Platysma mit einer durchgehenden Naht.
- Verschließen Sie die Haut mit einer resorbierbaren kontinuierlichen intrakutanen Naht, gefolgt von der Anwendung von Steri-Strips.
- Gegebenenfalls eine Thoraxdrainage Charrière 14 mit einer Absaugung von 10 mmHg einsetzen. Verschließen Sie den thorakalen Zugang mit einer resorbierbaren subkutanen Naht und einer nicht resorbierbaren Hautnaht, gefolgt von der Anwendung eines sterilen Verbandes.
3. Postoperative Nachsorge
- Überwachen Sie die Operation 24-48 Stunden lang, mit besonderem Augenmerk auf Anzeichen von Blutungen (wie lokale Schwellungen, stimmliche Veränderungen, exspiratorischer Stridor oder Atemnot) und Hypokalzämie.
- Messen Sie am ersten postoperativen Tag den Parathormonspiegel (PTH), um einen vorübergehenden oder dauerhaften Hypoparathyreoidismus zu beurteilen, und verabreichen Sie bei Bedarf eine Kalzium- und Calcitriol-Supplementierung.
- Beurteilen Sie routinemäßig die Stimmbandfunktion, um eine Stimmbandlähmung zu erkennen. Bieten Sie eine Schmerzbehandlung mit Paracetamol und Metamizol an und vermeiden Sie nichtsteroidale Antirheumatika (NSAIDs), um das Risiko postoperativer Blutungen zu minimieren.
HINWEIS: Im vorliegenden Fall verlief der Patient postoperativ ohne Zwischenfälle und wurde am zweiten postoperativen Tag entlassen. Bei der postoperativen Untersuchung wurde keine Stimmbandlähmung oder Hypokalzämie festgestellt.
Ergebnisse
Seit 2021 übernehmen wir diese innovative Technik. Wir beginnen die Resektion des retrosternalen Kropfes immer mit einem transzervikalen Zugang, da die überwiegende Mehrheit der retrosternalen Kropfe auf diese Weise reseziert werden kann. Wenn wir den Verdacht haben, dass ein transthorakaler Zugang erforderlich sein könnte, wird der Patient über diese Möglichkeit informiert, und das thorakale Team wird im Voraus benachrichtigt und ist bereit, bei Bedarf einzugreifen.
Vom 1. Januar 2021 bis zum 31. Dezember 2023 führten wir in unserer Einrichtung 481 Thyreoidektomien durch, von denen 0,4 % (n = 2) einen transthorakalen Zugang erforderten. In beiden Fällen war eine thorakoskopie-assistierte transzervikale Resektion erfolgreich. Die Patienten wurden am zweiten postoperativen Tag entlassen. Die postoperative Nachsorge verlief ohne Zwischenfälle und ohne postoperative Komplikationen. Als repräsentatives Beispiel stellen wir den Fall eines 84-jährigen Mannes mit einem großen retrosternalen Kropf vor. Abbildung 1 zeigt das CT mit venösem Kontrastmittel, was auf einen retrosternalen Kropf in der transversalen (Abbildung 1A) und koronalen Ebene (Abbildung 1B) hinweist. Abbildung 2 zeigt die thorakoskopisch-assistierte transzervikale rechte Thyreoidektomie mit intermittierendem Neuromonitoring des Nervus vagus und des Nervus laryngeus recurrens.
Unseres Wissens liegen keine weiteren Daten zum thorakoskopisch-assistierten (ohne mediastinale Dissektion) Ansatz vor. Dies ist auf die Neuartigkeit der Technik und die Seltenheit solcher Verfahren (0,3 % bis 4 % der Thyreoidektomien) zurückzuführen13.
Testini et al. berichteten über die Ergebnisse einer multizentrischen Analyse von 19.662 Thyreoidektomien, von denen 0,35% (n = 69) einen transthorakalen Zugang beinhalteten. Retrosternaler Kropf hatte eine höhere postoperative Morbidität als zervikaler Kropf (35 % vs. 23,7 %, p < 0,001), und die Morbidität war sogar noch höher, wenn ein transthorakaler Ansatz verwendet wurde (53,5 %)13.
Khan et al. berichteten über einen Vergleich aus der Datenbank des National Surgical Quality Improvement Program (NSQIP) zwischen Patienten, die sich einer retrosternalen Kropfresektion mit einem transzervikalen und einem transthorakalen Zugang unterzogen. In ihrer Analyse waren transthorakale Zugänge mit längeren Verweildauern (2,4 vs. 1,5 Tage, p < 0,001), höheren Raten ungeplanter Intubation (OR [95% CI] 2,7 [1,17-6,25]) und Transfusionen (OR [95% CI] 5,56 [2,38-13,0])6 verbunden.
Die thorakoskopie-assistierte transzervikale Resektion stellt eine vielversprechende Alternative zur traditionellen Thorakotomie, Sternotomie oder thorakoskopischen mediastinalen Dissektion bei großen retrosternalen Kropfen dar. Diese minimal-invasive Technik kann die postoperative Morbidität, wie z. B. Wundinfektionen und Atemwegskomplikationen, erheblich reduzieren. Die Vermeidung einer mediastinalen Dissektion kann zu kürzeren Operationszeiten, geringerem Blutverlust und weniger intraoperativen Verletzungen führen. Dieser Effekt wäre besonders vorteilhaft für eine ältere und risikoreiche Bevölkerung. Der Ansatz erfordert ein zweites Operationsteam, das Erfahrung mit thorakoskopischen Eingriffen und der Verwendung eines Bronchialblockers hat.
Um die Wirksamkeit und Sicherheit dieser Technik zu validieren, sind größere Fallserien und weitere Studien gerechtfertigt. Während die thorakoskopierassistierte transzervikale Resektion Vorteile bieten kann, kann ihre Anwendbarkeit durch die Größe und Position des Kropfes innerhalb des Mediastinums sowie die Notwendigkeit einer mediastinalen Lymphknotendissektion eingeschränkt sein. Eine sorgfältige Patientenauswahl und ein gründliches Verständnis der potenziellen Einschränkungen sind entscheidend für die Optimierung der Ergebnisse.
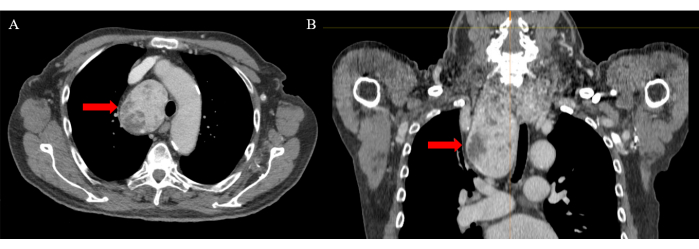
Abbildung 1: Computertomographie mit venösem Kontrastmittel. Der rote Pfeil zeigt einen retrosternalen Kropf auf der (A) transversalen und (B) koronalen Ebene. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 2: Thorakoskopisch assistierte transzervikale rechte Thyreoidektomie. (A) Thorakoskopische Ansicht des retrosternalen Kropfes. (B) Der Kropf wird durch den thorakalen Einlass geschoben (C) während der transzervikalen Resektion Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Diskussion
Die überwiegende Mehrheit der retrosternalen Kropfe kann mit einem transzervikalen Zugang reseziert werden13. Ist dies jedoch nicht möglich oder kommt es zu einer Komplikation, wie z. B. einer unkontrollierten Blutung, muss der Chirurg auf ein Bail-out-Verfahren vorbereitet sein, um Zugang zum retrosternalen Teil des Kropfes zu erhalten. In der Regel wird eine Thorakotomie oder Thorakoskopie für einen retrosternalen Kropf im hinteren Mediastinum verwendet, und eine Sternotomie wird für einen Kropf im vorderen Mediastinum durchgeführt. Zu den Risikofaktoren für einen thorakalen Zugang gehören Malignität, mediastinale maligne Knoten, Ausdehnung des Kropfes unterhalb des Aortenbogens oder der subkarinalen Region, retrosternaler Kropf in der Vorgeschichte, ektopischer Schilddrüsenknoten, Schilddrüsengewebsdichte und Kropf im hinteren Mediastinum 13,14,15,16.
Sternotomie und Thorakotomie sind eindeutig mit einer höheren postoperativen Morbidität von bis zu 30 % verbunden, einschließlich höherer Transfusionsraten, Hämatome, Hypoparathyreoidismus, Lähmung des Nervus laryngeus recurrens, ungeplanter Intubation und längerer Krankenhausaufenthalte 6,13. Es ist jedoch unklar, ob ein Teil dieser Komplikationen allein durch den Zugang selbst erklärt werden kann oder ob sie mit den anatomischen Herausforderungen zusammenhängen, die große retrosternale Kropfe mit sich bringen, die durch einen transzervikalen Zugang nicht resezierbar sind. Dennoch sollte eine Sternotomie oder Thorakotomie nach Möglichkeit vermieden werden, ohne die Sicherheit der Operation zu beeinträchtigen. Emergente Verfahren wie die thorakoskopische Resektion oder die roboterassistierte thorakoskopische Resektion mit mediastinaler Dissektion wurden in den Fallserien 7,8,9,10,11,12 beschrieben. Obwohl die Stichprobengrößen zu klein sind, um ihre Ergebnisse im Vergleich zu einem transzervikalen oder offenen thorakalen Zugang zu bewerten, kann die erforderliche mediastinale Dissektion im Vergleich zum transzervikalen Zugang immer noch mit einer signifikanten Morbidität verbunden sein. Die vorliegende Technik bietet den Vorteil eines minimalinvasiven Zugangs zum Thoraxraum mit nur zwei Trokaren und ohne mediastinale Dissektion17. Die Verwendung eines normalen Endotrachealtubus mit intermittierender Desufflation unter Verwendung eines Bronchialblockers während der thorakoskopischen Phase ist im Vergleich zu einem doppellumigen Tubus ebenfalls mit geringeren pulmonalen Komplikationen verbunden18,19. Weitere Studien sind erforderlich, um Rückschlüsse auf die damit verbundene Morbidität zu ziehen. Es ist jedoch eine geringere Morbidität als beim offenen thorakalen Zugang zu erwarten.
Mögliche Einschränkungen dieser Technik werden bei Kropfen mit einer größeren anteroposterioren Dimension als dem thorakalen Einlass sowie bei retrosternalen Kropfen erwartet, die im vorderen Teil des Mediastinums lokalisiert sind. Liegen Lymphknotenmetastasen im Mediastinum vor, kann eine mediastinale Dissektion notwendig sein. Im vorliegenden Fall waren in der präoperativen Bildgebung keine mediastinalen Lymphknoten erkennbar.
Offenlegungen
Die Autoren haben keine Offenlegung oder Interessenkonflikte.
Danksagungen
Nichts
Materialien
| Name | Company | Catalog Number | Comments |
| 12 mm Balloon Trocar | N/A | N/A | Thoracoscopic part |
| Bipolar Forceps | Symmetry Surgical | https://www.aspensurgical.com/Catalog/Products/open-surgery-instruments | Cervical part |
| Laparoscopic grasper | Thoracoscopic part | ||
| Laparoscopy tower | Karl Storz | https://www.karlstorz.com/us/en/category.htm?cat=1000113577 | Thoracoscopic part |
| LigaSure Impact Open Instrument | Medtronic | https://www.medtronic.com/covidien/en-us/support/products/vessel-sealing/ligasure-impact-sealer-divider.html | Cervical part |
| NIM 3.0 Systems | Medtronic | https://www.medtronic.com/us-en/healthcare-professionals/products/ear-nose-throat/neuromonitoring/nerve-integrity-monitor-3.html | Neuromonitoring |
| Surgical instruments and draping for open surgery | N/A | N/A | Cervical part |
Referenzen
- Ríos, A., Rodríguez, J. M., Balsalobre, M. D., Tebar, F. J., Parrilla, P. The value of various definitions of intrathoracic goiter for predicting intra-operative and postoperative complications. Surgery. 147 (2), 233-238 (2010).
- Newman, E., Shaha, A. R. Substernal goiter. J Surg Oncol. 60 (3), 207-212 (1995).
- Knudsen, N., Bülow, I., Jørgensen, T., Laurberg, P., Ovesen, L., Perrild, H. Goitre prevalence and thyroid abnormalities at ultrasonography: a comparative epidemiological study in two regions with slightly different iodine status. Clin Endocrinol (Oxf). 53 (4), 479-485 (2000).
- Knobel, M. An overview of retrosternal goiter. J Endocrinol Invest. 44 (4), 679-691 (2021).
- Bartsch, D. K., Luster, M., Buhr, H. J., Lorenz, D., Germer, C. T., Goretzki, P. E. Indications for the surgical Management of Benign Goiter in Adults. Dtsch Arztebl Int. 115 (1-2), 1-7 (2018).
- Khan, M. N., Goljo, E., Owen, R., Park, R. C. W., Yao, M., Miles, B. A. Retrosternal goiter: 30-day morbidity and mortality in the transcervical and transthoracic approaches. Otolaryngol Head Neck Surg. 155 (4), 568-574 (2016).
- Bhargav, P., Amar, V., Mahilvayganan, S., Nanganandadevi, V. Feasibility of thoracoscopic approach for retrosternal goitre (posterior mediastinal goitre): Personal experiences of 11 cases. J Minim Access Surg. 12 (3), 240-244 (2016).
- Brichkov, I., Chiba, S., Lagmay, V., Shaw, J. P., Harris, L. J., Weiss, M. Simultaneous unilateral anterior thoracoscopy with transcervical thyroidectomy for the resection of large mediastinal thyroid goiter. J Thorac Dis. 9 (8), 2484-2490 (2017).
- Shigemura, N., Akashi, A., Nakagiri, T., Matsuda, H. VATS with a supraclavicular window for huge substernal goiter: an alternative technique for preventing recurrent laryngeal nerve injury. Thorac Cardiovasc Surg. 53 (4), 231-233 (2005).
- Zuo, T., Gao, Z., Chen, Z., Wen, B., Chen, B., Zhang, Z. Surgical management of 48 patients with retrosternal goiter and tracheal stenosis: A retrospective clinical study from a single surgical center. Med Sci Monit. 28, e936637 (2022).
- Wang, S., Xu, S., Liu, B. Resection of huge retrosternal goiter through a novel combined cervical and robot-assisted approach. Artif Organs. 38 (5), 431-433 (2014).
- Amore, D., Cicalese, M., Scaramuzzi, R., Di Natale, D., Curcio, C. Antero mediastinal retrosternal goiter: surgical excision by combined cervical and hybrid robot-assisted approach. J Thorac Dis. 10 (3), E199-E202 (2018).
- Testini, M., et al. Does mediastinal extension of the goiter increase morbidity of total thyroidectomy? A multicenter study of 19,662 patients. Ann Surg Oncol. 18 (8), 2251-2259 (2011).
- McKenzie, G. A. G., Rook, W. Is it possible to predict the need for sternotomy in patients undergoing thyroidectomy with retrosternal extension. Interact Cardiovasc Thorac Surg. 19 (1), 139-143 (2014).
- Coskun, A., Yildirim, M., Erkan, N. Substernal goiter: when is a sternotomy required. Int Surg. 99 (4), 419-425 (2014).
- Mercante, G., et al. CT cross-sectional imaging classification system for substernal goiter based on risk factors for an extracervical surgical approach. Head Neck. 33 (6), 792-799 (2011).
- Nesti, C., Wohlfarth, B., Borbély, Y. M., Kaderli, R. M. Case report: Modified thoracoscopic-assisted cervical resection for retrosternal goiter. Front Surg. 8, 695963 (2021).
- Liu, W., Jin, F., Wang, H. M., Yong, F. F., Wu, Z., Jia, H. Q. The association between double-lumen tube versus bronchial blocker and postoperative pulmonary complications in patients after lung cancer surgery. Front Oncol. 12, 1011849 (2022).
- Palaczynski, P., et al. Systematic review and meta-analysis of efficiency and safety of double-lumen tube and bronchial blocker for one-lung ventilation. J Clin Med. 12 (5), 1877 (2023).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenWeitere Artikel entdecken
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten
Wir verwenden Cookies, um Ihre Erfahrung auf unserer Website zu verbessern.
Indem Sie unsere Website weiterhin nutzen oder auf „Weiter“ klicken, stimmen Sie zu, unsere Cookies zu akzeptieren.