Method Article
طريقة طفيفة التوغل ومرئية لوضع الأنبوب الأنفي الصائمي
* These authors contributed equally
In This Article
Summary
تقدم هذه الدراسة طريقة مرئية بجانب السرير لتحسين وضع الأنبوب الأنفي الصائمي لدى مرضى وحدة العناية المركزة ، مما يعزز الكفاءة ويقلل من انزعاج المريض.
Abstract
سوء التغذية هو مشكلة شائعة لدى المرضى المصابين بأمراض خطيرة ، وغالبا ما تنبع من المرض أو الإصابة أو الجراحة. يؤدي الصيام المطول إلى مشاكل معوية ، مع التأكيد على أهمية التغذية المعوية المبكرة ، وتحديدا من خلال التغذية الصائمية. في حين أن التغذية المعوية أمر بالغ الأهمية ، إلا أن المضاعفات مع التقنيات الحالية موجودة. تستخدم الأنابيب الأنفية الصائمية (NJ) بشكل شائع ، مع طرق التنسيب المصنفة على أنها جراحية أو غير جراحية. الطرق غير الجراحية ، بما في ذلك التوجيه بالمنظار ، لها معدلات نجاح متفاوتة ، حيث يكون التنسيب بمساعدة التنظير هو الأكثر نجاحا ولكنه يتطلب خبرة ولوجستية متخصصة.
تقدم هذه الدراسة طريقة مرئية بجانب السرير لوضع أنبوب نيوجيرسي لتعزيز معدلات النجاح وتقليل انزعاج المريض في وحدة العناية المركزة (ICU). في هذه الدراسة التي شملت 19 مريضا في وحدة العناية المركزة ، حققت الطريقة معدل نجاح أولي قدره 94.74٪ بمتوسط وقت إدخال 11.2 ± 6.4 دقيقة. توضح هذه الطريقة المرئية الكفاءة وتقلل من الحاجة إلى تصوير إضافي ، ويظهر إدخال منظار داخلي مصغر نتائج واعدة ، مما يتيح التنبيب الناجح بجانب السرير ويقلل من انزعاج المريض. تعد التعديلات على عدسة سلك التوجيه والقسطرة ضرورية ولكنها تشكل فرصا للتحسينات المستقبلية.
Introduction
غالبا ما يظهر سوء التغذية كمضاعفات شائعة لدى المرضى المصابين بأمراض خطيرة ، مما يجعلهم غير قادرين على استهلاك الطعام أو هضمه بشكل طبيعي ، في المقام الأول نتيجة للمرض أو الإصابة أو التدخلات الجراحية1،2،3،4. ما بين 30٪ و 60٪ من المرضى في المستشفى لا يزالون يعانون من سوء التغذية5. نتيجة لذلك ، يعتبر توفير الدعم الغذائي المعوي المبكر أمرا بالغ الأهمية6. لا يعمل تنفيذ التغذية الصائمية المبكرة على الحفاظ على سلامة وظيفة الجهاز الهضمي وحماية الحاجز المخاطي المعوي فحسب ، بل يساهم أيضا في تعزيز المناعة وتقليل المضاعفات7،8. يوجد إجماع يؤكد ضرورة دعم التغذية التكميلية ، مع وجود أدلة تشير إلى قدرته على تحسين النتائج للمرضى9،10. في مثل هذه الحالات ، يمكن إعطاء التغذية من خلال أنبوب يتم إدخاله في المعدة أو الأمعاء الدقيقة ، والمعروف باسم التغذية المعوية (EN). أصبح البحث في فعالية أجهزة الوصول المعوي وتقنيات التنسيب أكثر أهمية.
إدخال أنابيب الأنفية المعدية (NG) بشكل أعمى بجانب السرير ناجح بشكل عام. يمكن أن تبدأ التغذية الأنبوبية بمجرد أن تؤكد الصورة الشعاعية أن طرف أنبوب NG تم وضعه بشكل صحيح داخل المعدة11. ومع ذلك ، أثناء المرض الحرج ، يمكن أن يتأخر إفراغ المعدة ، مما يؤدي إلى زيادة الأحجام المتبقية في المعدة (GRVs) أثناء الولادة EN12. تشكل GRVs المرتفعة خطر الشفط ، مما يدفع مقدمي الرعاية الصحية إلى إيقاف إدارة EN12. كحل ، يعد الأنبوب الأنفي الصائمي (NJ) طريقة شائعة الاستخدام لتقديم التغذية للمرضى المصابين بأمراض خطيرة. حاليا ، توجد العديد من الطرق لوضع أنابيب نيوجيرسي ، والتي تصنف في المقام الأول على أنها أساليب جراحية أو غير جراحية. هناك العديد من الطرق غير الجراحية لوضع أنبوب الأنف الصائمي (NJ) ، بما في ذلك الإدخال الأعمى ، والتنظير الفلوري بالأشعة السينية مع التتبع الكهرومغناطيسي (على سبيل المثال ، Cortrak ، ENvue) ، والتنسيب الموجه بالموجات فوق الصوتية ، والتوجيه بالمنظار13،14،15،16.
تمت دراسة وضع أنبوب NJ الأعمى بجانب السرير على نطاق واسع ، لكن معدل نجاح هذا الإجراء يختلف على نطاق واسع ، حيث يتراوح من 17٪ إلى 83٪ في المرضى17،18. في حالة عدم وجود وضع أنبوب موجه ، يصبح من الصعب معرفة متى مر أنبوب نيوجيرسي بنجاح عبر البواب. بالإضافة إلى ذلك ، هناك خطر دخول القسطرة إلى مجرى الهواء عن طريق الخطأ ، خاصة في المرضى الحرجين الذين فاقدون الوعي. من بين الطرق غير الجراحية ، يظهر وضع الأنبوب بمساعدة التنظير الداخلي باعتباره الأكثر نجاحا ، حيث يتراوح معدل النجاح من 73.3٪ إلى 97.6٪ 14،19،20. عادة ما يتطلب وضع أنبوب نيوجيرسي بالمنظار عادة خبرة أخصائي أمراض الجهاز الهضمي في غرفة التنظير. بالإضافة إلى ذلك ، يمكن أن يؤدي القطر الكبير نسبيا للمنظار الهضمي إلى إزعاج كبير للمريض ، وغالبا ما يفرض استخدام التخدير العام.
علاوة على ذلك ، فإن نقل المرضى إلى غرفة تنظير الجهاز الهضمي يشكل تحديا لوجستيا كبيرا ، خاصة بالنسبة للمرضى المصابين بأمراض خطيرة في وحدة العناية المركزة (ICU). غالبا ما يظهر على هؤلاء المرضى علامات حيوية غير مستقرة ، بما في ذلك الصدمة والفشل التنفسي الحاد. المرضى المصابين بأمراض خطيرة معرضون لخطر كبير ومن المحتمل أن يتعرضوا لأحداث سلبية أثناء نقلهم21. تمت مناقشة طرق مختلفة لوضع أنابيب نيوجيرسي باستخدام التصور بالمنظار المباشر. أبلغت هذه الطرق عن معدلات نجاح تتراوح من 80٪ إلى 90٪ في الدراسات الصغيرة22،23،24. ومع ذلك ، غالبا ما تستغرق هذه الإجراءات وقتا طويلا وصعبة من الناحية الفنية وتتطلب منحنى تعليميا حادا.
لذلك ، في مؤسستنا ، نستخدم جهاز تصور مصغر لإدخال أنبوب نيوجيرسي في المرضى بجانب السرير. هذا يضمن أن طرف الأنبوب يعبر البواب ويتجنب الدخول العرضي إلى مجرى الهواء ، كل ذلك تحت مراقبة بصرية مستمرة. هدفنا من هذه الطريقة هو تزويد المتخصصين في الرعاية الصحية ، وخاصة أولئك الموجودين في وحدة العناية المركزة ، بنهج جديد لتعزيز معدل نجاح وضع أنبوب نيوجيرسي في المرضى المصابين بأمراض خطيرة ، مما يقلل في النهاية من انزعاج المريض.
Protocol
تمت الموافقة على هذه الدراسة من قبل لجنة أخلاقيات البحث السريري في مستشفى الشعب في مقاطعة أنجي. تم تنفيذ جميع الإجراءات وفقا للبروتوكولات المعتمدة من المؤسسة وبموافقة مستنيرة من المرضى.
1. اختيار المريض وإعداده
- اختر المرضى بناء على معايير التضمين والاستبعاد التالية.
- تحديد معايير الإدراج كمرضى يعانون من خلل في الجهاز الهضمي الحاد. أولئك الذين يخضعون للتهوية الميكانيكية ، مع ضعف الوعي أو في حالة غيبوبة ؛ أولئك الذين يعانون من صعوبة في البلع أو المضغ; الأفراد غير القادرين على تحمل التغذية المعدية أو يعانون من احتباس المعدة; المرضى الذين يعانون من التهاب البنكرياس أو حالة فرط التمثيل الغذائي أو سوء التغذية. الأفراد المعرضون للارتجاع ، مثل أولئك الذين يعانون من إصابات دماغية رضحية ، والذين يخضعون للعلاج الكيميائي للأورام ، وما إلى ذلك ؛ المرضى الذين يعانون من مرض التهاب الأمعاء, الناسور المعدي المريئي, أو متلازمة الأمعاء القصيرة; الأفراد الذين يعانون من حالات أخرى ، بما في ذلك المرضى الذين خضعوا لجراحة الفم أو البلعوم أو المريء ؛ والعمر أكبر من 18 عاما.
- تحديد معايير الاستبعاد لتكون نزيف الجهاز الهضمي العلوي. وذمة أو انسداد بواب. انسداد معوي مشلول أو ميكانيكي. انثقاب الأمعاء أو النخر أو اضطرابات الامتصاص. تاريخ جراحة الجهاز الهضمي. حالة الإجهاد الشديد أو الصدمة. تضيق المريء أو تضيق القلب أو انسداده. وغيرها من الحالات ، مثل دوالي قاع الرحم المعدية الشديدة ، وانسداد الأنف ، والتهاب الجيوب الأنفية الحاد أو المزمن ، إلخ.
- تقييم ما قبل الجراحة
- قبل الإجراء ، قم بتقييم الحالة الغذائية للمريض ، ووعيه ، وحالته العامة ، ووظيفة البلع ، وحالات الفم والأنف ، ووظيفة الجهاز الهضمي ، ومستوى التعاون.
- لاتباع هذا البروتوكول ، استخدم نظام تسجيل مخاطر التغذية في المصابين بأمراض خطيرة (NUTRIC) الذي تم تطويره خصيصا لمرضى وحدة العناية المركزة كأداة تقييم المخاطر الغذائية الأولية25. تتضمن درجة NUTRIC المعلمات التالية: العمر ، وعلم وظائف الأعضاء الحاد وتقييم الصحة المزمنة (APACHE) II26 ، وتقييم فشل الأعضاء المتسلسل (SOFA) الدرجة26 ، وعدد الأمراض المصاحبة ، والأيام من دخول المستشفى إلى دخول وحدة العناية المركزة ، ومستويات الإنترلوكين 6 (إن وجدت). تتراوح الدرجة الإجمالية في NUTRIC من 0 إلى 10 ، مع وجود درجات أعلى تشير إلى مخاطر غذائية أكبر. تشير الدرجات من 0 إلى 4 إلى انخفاض المخاطر الغذائية ، بينما تشير الدرجات من 5 إلى 9 إلى مخاطر غذائية عالية.
ملاحظة: للحصول على معلومات مفصلة حول نظام تسجيل NUTRIC ، بالإضافة إلى درجات APACHE II و SOFA ، يرجى الرجوع إلى الجدول التكميلي S1.
- لاتباع هذا البروتوكول ، استخدم نظام تسجيل مخاطر التغذية في المصابين بأمراض خطيرة (NUTRIC) الذي تم تطويره خصيصا لمرضى وحدة العناية المركزة كأداة تقييم المخاطر الغذائية الأولية25. تتضمن درجة NUTRIC المعلمات التالية: العمر ، وعلم وظائف الأعضاء الحاد وتقييم الصحة المزمنة (APACHE) II26 ، وتقييم فشل الأعضاء المتسلسل (SOFA) الدرجة26 ، وعدد الأمراض المصاحبة ، والأيام من دخول المستشفى إلى دخول وحدة العناية المركزة ، ومستويات الإنترلوكين 6 (إن وجدت). تتراوح الدرجة الإجمالية في NUTRIC من 0 إلى 10 ، مع وجود درجات أعلى تشير إلى مخاطر غذائية أكبر. تشير الدرجات من 0 إلى 4 إلى انخفاض المخاطر الغذائية ، بينما تشير الدرجات من 5 إلى 9 إلى مخاطر غذائية عالية.
- قبل مشاركتهم ، اشرح الغرض من الأفراد والمخاطر والفوائد والحقوق للمرضى كمشاركين في الدراسة. الحصول على موافقة مستنيرة من المشاركين المحتملين أو عائلاتهم وتوثيقها كتابة. التأكد من استعداد المريض للتعاون أثناء العملية.
- استخدم جدول تسجيل التغذية25 (المصمم خصيصا للمرضى المصابين بأمراض خطيرة) لتقييم الحالة الغذائية للمريض.
- تنفيذ الصيام قبل الجراحة لمدة 6-8 ساعات ، مع خيار تخفيف ضغط الجهاز الهضمي.
- قبل الإجراء ، قم بتقييم الحالة الغذائية للمريض ، ووعيه ، وحالته العامة ، ووظيفة البلع ، وحالات الفم والأنف ، ووظيفة الجهاز الهضمي ، ومستوى التعاون.
- تحضير العناصر
- افحص الوحدة الرئيسية لوضع أنبوب نيوجيرسي للتصور المحمول للوظائف (الشكل 1) ، وتحقق من سلامة وتاريخ انتهاء صلاحية عبوة أنبوب NJ المرئي القابل للتصرف ، وقم بإعداد حقن هيدروكلوريد ميتوكلوبراميد ، وهلام ليدوكائين 2٪ ، وزيت البارافين السائل المعقم وفقا لتعليمات الطبيب ، واحصل على مناشف معقمة ، ومحاقن ، ومحلول ملحي ، وقفازات ، وشريط لاصق.
ملاحظة: للحصول على معلومات مفصلة حول إعداد العناصر ، راجع الملف التكميلي 1.
- افحص الوحدة الرئيسية لوضع أنبوب نيوجيرسي للتصور المحمول للوظائف (الشكل 1) ، وتحقق من سلامة وتاريخ انتهاء صلاحية عبوة أنبوب NJ المرئي القابل للتصرف ، وقم بإعداد حقن هيدروكلوريد ميتوكلوبراميد ، وهلام ليدوكائين 2٪ ، وزيت البارافين السائل المعقم وفقا لتعليمات الطبيب ، واحصل على مناشف معقمة ، ومحاقن ، ومحلول ملحي ، وقفازات ، وشريط لاصق.
2. إجراء وضع أنبوب نيوجيرسي
- قبل إجراء وضع الأنبوب ، تحقق جيدا من اسم المريض ورقم المستشفى واسم الإجراء لضمان الدقة.
- قم بتوصيل مصدر الطاقة (220 فولت ، 60 هرتز) بالوحدة الرئيسية لوضع أنبوب NJ المرئية وقم بتشغيله بالضغط على زر START .
- افتح عبوة أنبوب NJ المرئي واغمر الأنبوب في منحنى علاج معقم. اشطف تجويف الأنبوب ب 2 × 20 مل من المحلول الملحي المعقم.
- أدخل منظار سلك التوجيه في تجويف أنبوب نيوجيرسي ، وقم بتوصيل البالون وكيس الماء ، واضبط العدسة المرئية للتصور المناسب. ضع البارافين السائل المعقم على الجزء الخارجي من أنبوب نيوجيرسي لضمان التشحيم المناسب.
- إذا كان المريض واعيا ، ضع كمية مناسبة من جل الليدوكائين بنسبة 2٪ على قطعة قطن ثم ضعها على الغشاء المخاطي للأنف للمريض لتحقيق التخدير السطحي.
- ضع المريض في وضع ضعيف مع رفع السرير بزاوية 30-45 درجة (الشكل 2 أ).
- أدخل الأنبوب من خلال فتحة أنف المريض ، تحت الملاحظة البصرية ، مع دفع الأنبوب ببطء حوالي 1-2 سم في المرة الواحدة (الشكل 2 أ). عندما يصل طرف الأنبوب إلى البلعوم الفموي ، إذا كان المريض واعيا ، فاطلب منه البلع طواعية. بالنسبة لمرضى الغيبوبة الواعية ، قم بإمالة الرأس والذقن لأسفل لتقويم العمود الفقري العنقي وتسهيل الدخول إلى المريء. راقب بصريا باستمرار لتجنب وضعها في القصبة الهوائية.
ملاحظة: انتبه إلى سالكية الممرات الأنفية للمريض. إذا ظهرت صعوبات بسبب مشاكل مثل انحراف الحاجز الأنفي ، يوصى بمحاولة فتحة الأنف المعاكسة. - احرص على ملاحظة أي مقاومة أثناء دفع الأنبوب ببطء نحو المريء لتجنب التلف المحتمل للغشاء المخاطي للمريء. بمجرد دخولك المريء ، راقب الغشاء المخاطي الوردي الباهت مع طيات طولية.
- أثناء المرور عبر النقاط الضيقة للمريء ، استخدم المراقبة البصرية الديناميكية عن طريق تدوير الأنبوب برفق للإدخال. الامتناع عن الإجراءات القوية ، والتنقل بعناية عبر النقاط الضيقة الثلاث ، وحقن الهواء أو المحلول الملحي حسب الحاجة ، وتأكد من نظافة عدسة سلك التوجيه في الطرف الأمامي لأنبوب NJ المرئي للحصول على صورة واضحة.
ملاحظة: هناك ثلاث نقاط ضيقة في المريء الطبيعي. التضيق الأول هو في بداية المريء ، والثاني حيث يعبر خلف القصبة الهوائية الرئيسية اليسرى ، والثالث عند فجوة المريء حيث يمر عبر الحجاب الحاجز. الغشاء المخاطي للمريء الطبيعي رطب وناعم ووردي ، في حين أن الغشاء المخاطي للمريء السفلي رمادي فاتح قليلا. هناك 7-10 طيات رأسية على الغشاء المخاطي ، ويظهر التجويف محدبا. - استمر في تقدم الأنبوب ببطء تحت الملاحظة البصرية مع حركات الجهاز التنفسي للمريض ، حوالي 1-2 سم في المرة الواحدة.
- عندما يمر الأنبوب عبر الوصلة المعدية المريئية (الخط Z) ويدخل تجويف المعدة ، راقب الغشاء المخاطي والمعدة الوردي الداكن والتمعج. عادة ما يظهر سطح الغشاء المخاطي تجاعيد ومنخفضات غير منتظمة (الشكل 2 ب).
ملاحظة: الوصلة المعدية المريئية (الخط Z) هي نقطة تشريحية تحدد التحول من الغشاء المخاطي للمريء إلى الغشاء المخاطي في المعدة. تحت المراقبة بالمنظار ، يمكن للمرء أن يرى الانتقال من الغشاء المخاطي للمريء الوردي الباهت أو الوردي إلى الغشاء المخاطي في المعدة الأحمر الداكن أو البرتقالي والأصفر الداكن. قد يؤثر وجود كمية كبيرة من محتوى المعدة على وضع الأنبوب. يوصى بفرض فترة صيام قبل الجراحة من 6-8 ساعات والنظر في تخفيف الضغط المستمر على الجهاز الهضمي قبل الإجراء. - إذا بدا المنظر داخل المعدة غير واضح ، فقم بحقن محلول ملحي (10-20 مل في كل مرة) في أنبوب نيوجيرسي لإزالة أي عوائق تغطي عدسة سلك التوجيه الأمامية.
- إذا كان الأنبوب يتجعد أو ينحني داخل المعدة ، فقم بسحب أنبوب نيوجيرسي بطول 55-65 سم واسحب برفق مع تقدم سلك التوجيه المرئي في نفس الوقت حتى يتحرك بسلاسة.
ملاحظة: نكتشف الشباك أثناء الإجراء من خلال المراقبة الدقيقة لمسار وحركة الأنبوب باستخدام تقنيات التصور في الوقت الفعلي ، مثل العرض الرجعي ، لاكتشاف اللف. يتضمن ذلك مراقبة تقدم الأنبوب عبر الجهاز الهضمي وملاحظة أي انحرافات أو حلقات قد تشير إلى التجعيد. إذا لزم الأمر ، يمكننا أيضا تأكيد وجود الشباك من خلال الأشعة السينية للبطن. - تحت الملاحظة البصرية الديناميكية المستمرة ، استمر في إدخال الأنبوب ببطء ، والتكيف مع التمعج المعدي ، وابحث عن البواب.
- إذا لم يتم العثور على البواب ، فاسحب سلك توجيه المنظار المرئي مؤقتا واضبط طول أنبوب نيوجيرسي إلى 55-65 سم. ساعد المريض في الوضع الجانبي الأيمن ، وحقن ما يقرب من 100-200 مل من المحلول الملحي / الهواء ، وأعد إدخال سلك توجيه المنظار المرئي. حدد الموضع من خلال الغشاء المخاطي في الجهاز الهضمي ، وقم بإجراء التعديلات المناسبة ، وأدخله ببطء.
- بمجرد تأكيد البواب ، قم بتدوير المقبض لضبط اتجاه الأنبوب وتسهيل مروره عبر البواب بدقة أكبر. تأكد من المراقبة المستمرة لموضع الأنبوب واتجاهه أثناء التقدم البطيء ، وإجراء التعديلات اللازمة حسب الحاجة للملاحة المثلى.
- بعد أن يمر الأنبوب عبر البواب ويدخل الاثني عشر ، لاحظ الزغابات النموذجية الشبيهة بالإصبع في الغشاء المخاطي للاثني عشر (الشكل 2 ج). قم بتدوير سلك توجيه المنظار المرئي برفق وسحبه جزئيا ، مع غرس الماء في نفس الوقت (حوالي 20 مل) أثناء دفع الأنبوب (لمنع الالتواء) ، وإدخاله ببطء.
ملاحظة: تسهل طريقة تقطير الماء إفراغ الأمعاء ، والحصول على صورة واضحة. حدد الموضع من خلال الغشاء المخاطي للاثني عشر لمنع تلف الغشاء المخاطي. - استمر في إدخال القسطرة ببطء ، مع التقدم عبر بصلة الاثني عشر ، والأجزاء الهابطة والعرضية والصاعدة من الاثني عشر بالتسلسل. ضع رأس الأنبوب داخل الصائم.
- بعد اكتمال وضع الأنبوب ، اسحب عدسة سلك التوجيه ببطء.
- طرق أخرى للتحقق من وضع الأنبوب
- استنشق السائل الهضمي باستخدام حقنة ، وراقب اللون والحجم ، وقم بقياس قيمة الأس الهيدروجيني. إذا كان طرف الأنبوب في تجويف الأمعاء ، فتوقع <10 مل من السائل بلون أصفر ذهبي ودرجة حموضة > 7.0. إذا كان طرف الأنبوب في المعدة ، فتوقع >20 مل من السائل ، والذي قد يبدو أخضر فاتح أو شفافا أو عديم اللون أو بني ، مع < درجة حموضة 5.0.
ملاحظة: هذه الطريقة ليست ضرورية أثناء عملية التنسيب. بالإضافة إلى ذلك ، قد يتأثر الرقم الهيدروجيني للسائل المستنشق بعوامل مثل الأدوية أو المحاليل الغذائية. - قم بإجراء اختبار فراغ عن طريق حقن الهواء بسلاسة ، والاستنشاق لخلق ضغط سلبي. يشير حقن 10 مل من الهواء والشفط <5 مل إلى أن الأنبوب قد مر عبر البواب.
ملاحظة: قد يؤثر ملامسة الطرف للجدار على النتائج. - الأشعة السينية للبطن: اجعل المريض يستلقي بشكل مسطح ويقوم بتصوير الأشعة السينية بجانب السرير. إذا كشفت الأشعة السينية عن مسار الأنبوب في شكل "C" عكس اتجاه عقارب الساعة ، فإن طرف الأنبوب يكون في تجويف الاثني عشر.
- استنشق السائل الهضمي باستخدام حقنة ، وراقب اللون والحجم ، وقم بقياس قيمة الأس الهيدروجيني. إذا كان طرف الأنبوب في تجويف الأمعاء ، فتوقع <10 مل من السائل بلون أصفر ذهبي ودرجة حموضة > 7.0. إذا كان طرف الأنبوب في المعدة ، فتوقع >20 مل من السائل ، والذي قد يبدو أخضر فاتح أو شفافا أو عديم اللون أو بني ، مع < درجة حموضة 5.0.
- تثبيت الأنبوب
- عندما يكون جلد أنف المريض سليما ، استخدم طريقة متعرجة مع منصة عالية الرفع. عندما يكون هناك تلف في الجلد على جلد الأنف ، قم بإجراء طريقة تثبيت الفراشة باستخدام منصة عالية الرفع.
ملاحظة: للحصول على معلومات مفصلة حول تثبيت الأنبوب وتفاصيل الرعاية التمريضية لأنبوب نيوجيرسي ، راجع الملف التكميلي 1.
- عندما يكون جلد أنف المريض سليما ، استخدم طريقة متعرجة مع منصة عالية الرفع. عندما يكون هناك تلف في الجلد على جلد الأنف ، قم بإجراء طريقة تثبيت الفراشة باستخدام منصة عالية الرفع.
النتائج
النتائج السريرية
في هذه الدراسة ، خضع ما مجموعه 19 مريضا مصابا بأمراض خطيرة في وحدة العناية المركزة لوضع أنبوب نيوجيرسي تحت إشراف التصور. من بين الأشخاص الذين شملتهم الدراسة ، كان هناك 12 ذكرا (63.16٪) و 7 إناث (36.84٪) ، بمتوسط عمر 64.47 ± 13.43 عاما. تضمنت التشخيصات الالتهاب الرئوي الحاد (ن = 6 ، 31.58٪) ، الإنتان (ن = 1 ، 5.26٪) ، الإنعاش الناجح للسكتة القلبية (ن = 1 ، 5.26٪) ، التهاب البنكرياس الحاد (ن = 1 ، 5.26٪) ، التفاقم الحاد لمرض الانسداد الرئوي المزمن (ن = 3 ، 15.79٪) ، ضمور المخيخ (ن = 1 ، 5.26٪) ، نزيف دماغي (ن = 4 ، 21.05٪) ، احتشاء دماغي (ن = 1 ، 5.26٪) ، إصابة الدماغ الرضحية (بدون كسر قاعدة الجمجمة) (ن = 1 ، 5.26٪) ، وتغير الوعي (ن = 15 ، 78.95٪) ، والمرضى الذين يحتاجون إلى تهوية ميكانيكية غازية (ن = 18 ، 94.74٪) (الجدول 1). كانت درجات NUTRIC لهؤلاء المرضى عند دخول وحدة العناية المركزة 6.68 ± 1.11 (الجدول 1). قدم كل هؤلاء المرضى ضعف حاد في الجهاز الهضمي ، مصحوبا بخطر كبير من الارتجاع المعدي المريئي والشفط
باستخدام الطريقة المذكورة أعلاه ، وصلت نسبة نجاح وضع الأنبوب إلى 100٪. على وجه التحديد ، كان معدل النجاح الأولي لإدخال الأنبوب الأول 94.74٪ ، مع مثال واحد لوضع الأنبوب الثاني بنجاح. كان متوسط وقت الإدراج 11.21 ± 6.44 دقيقة (الجدول 2). كانت المضاعفات طويلة المدى الأكثر شيوعا هي عمليات إزالة الأنبوب العرضي14. بعد سحب الأنبوب العرضي أثناء استخدام أنبوب نيوجيرسي أو إذا كانت هناك شكوك في لف الأنبوب داخل المعدة أثناء وضعه ، نؤكد موضع طرف الأنبوب من خلال الأشعة السينية للبطن. في خمسة مرضى ، تم تأكيد وضع طرف الأنبوب في الجزء الهابط من الاثني عشر من خلال الأشعة السينية البطنية (الشكل 3) ، بينما تم تأكيد الحالات المتبقية تحت التصور المباشر. تضمنت المضاعفات نزيفا معديا معويا طفيفا (حالة واحدة ، مع عدم وجود دم مرئي في البراز ، ولا قيء دموي ، واختبار دم خفي إيجابي في سائل المعدة ، الجدول 2). لم تكن هناك حالات انثقاب في الجهاز الهضمي ولم توجد حالات دخول عرضي إلى مجرى الهواء (الجدول 2).
في المرضى الذين يخضعون لوضع الأنبوب المرئي طفيف التوغل ، كانت هناك زيادة طفيفة في معدل ضربات القلب (HR) ومعدل التنفس (R) أثناء عملية وضع الأنبوب مقارنة بمستويات ما قبل التنسيب (P < 0.05 ، الجدول 3). أظهر متوسط الضغط الشرياني (MAP) زيادة طفيفة مع عدم وجود فرق إحصائي (P > 0.05 ، الجدول 3). بعد أسبوعين من دعم التغذية المعوية ، أظهر هؤلاء المرضى ارتفاعا كبيرا في مستويات الألبومين في الدم والألبومين مقارنة بقيم ما قبل التنسيب (P < 0.05 ، الجدول 3) ، مما يدل على وجود فرق ذي دلالة إحصائية. بعد الدعم الغذائي وتدابير العلاج الشامل الأخرى ، شهد المرضى انخفاضا كبيرا في درجات APACHE II وSOFA 26 مقارنة بقيم دخولهم إلى وحدة العناية المركزة ، مما يشير إلى اختلاف ذي دلالة إحصائية (P < 0.05 ، الجدول 3). كان متوسط مدة الإقامة في المستشفى لهؤلاء المرضى 34.74 ± 20.38 يوما ، كما هو موضح في الجدول 2.
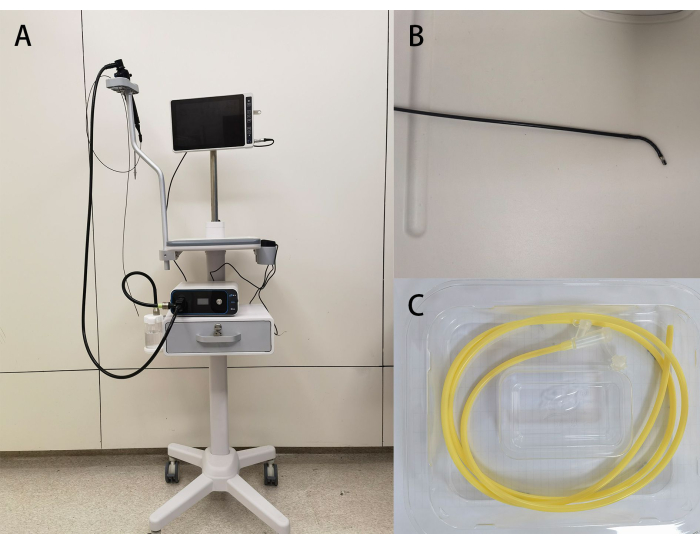
الشكل 1: صور الجهاز. (أ) نظرة عامة على معالج الصور بالمنظار الطبي ؛ (ب) قدرة التوجيه على منظار سلك التوجيه ؛ (ج) الأنبوب الأنفي الصائمي المصاحب للاستخدام مرة واحدة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
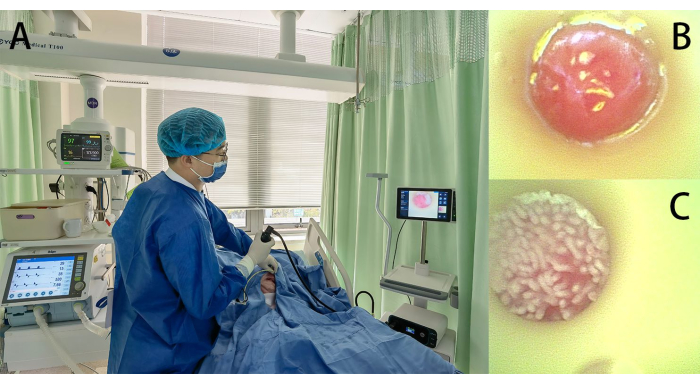
الشكل 2: وضع الأنبوب الأنفي الصائمي. (أ) الإجراء أثناء العملية ؛ (ب) الصورة بالمنظار للغشاء المخاطي في المعدة التي تم التقاطها بواسطة منظار سلك التوجيه ؛ (ج) الصورة بالمنظار للغشاء المخاطي في الأمعاء الدقيقة التي تم التقاطها بواسطة منظار السلك التوجيهي ، مما يكشف عن وجود زغابات معوية دقيقة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: صورة الأشعة السينية للبطن. يتم وضع طرف أنبوب نيوجيرسي في القسم الهابط من الاثني عشر ، مع وجود جزء ملفوف من الأنبوب في المعدة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| N = 19 ، (متوسط القيمة ± SD) | |
| نوعي | |
| العمر (متوسط القيمة ± SD) | 64.47±13.43 |
| الجنس لا. (%) | |
| ذكر | 12 (63.16) |
| أنثى | 7 (36.84) |
| الأمراض لا. (%) | |
| الالتهاب الرئوي الحاد | 6 (31.58) |
| تلوث الدم | 1 (5.26) |
| AECOPD | 3 (15.79) |
| الإنعاش الناجح للسكتة القلبية | 1 (5.26) |
| ضمور المخيخ | 1 (5.26) |
| نزيف دماغي | 4 (21.05) |
| احتشاء دماغي | 1 (5.26) |
| إصابات الدماغ الرضحية (بدون كسر قاعدة الجمجمة) | 1 (5.26) |
| الوعي المتغير | 15 (78.95) |
| المرضى الذين يحتاجون إلى تهوية ميكانيكية جراحية | 18 (94.74) |
| حالة الوعي لا. (%) | |
| غيبوبه | 15 (78.95) |
| واعي | 4 (21.05) |
| درجة NUTTRIC # | 6.68±1.11 |
الجدول 1: الخصائص الديموغرافية والسريرية للمرضى عند خط الأساس. #يتم تقييم درجة NUTRIC فقط عند القبول في وحدة العناية المركزة. الاختصارات: AECOPD = التفاقم الحاد لمرض الانسداد الرئوي المزمن ، درجة NUTTRIC = درجة المخاطر الغذائية للأمراض الخطيرة ، الإقامة في المستشفى (أيام) = مجموع الوقت الذي يقضيه في علاج مراقبة وحدة العناية المركزة بالإضافة إلى الوقت الذي يقضيه في الجناح العام بعد مغادرة وحدة العناية المركزة ، SD = الانحراف المعياري ؛ متوسط القيمة ±الانحراف المعياري.
| N = 19 ، (متوسط القيمة ± SD) | |
| متوسط وقت الإدراج (دقيقة) | 11.21 ± 6.44 |
| معدل نجاح مواضع الأنبوب الأولي لا. (%) | 18 (94.74) |
| موضع نصيحة أنبوب نيوجيرسي رقم. (%) | |
| لمبة الاثني عشر | 1 (5.26) |
| الجزء التنازلي من الاثني عشر | 3 (15.79) |
| الجزء العرضي من الاثني عشر | 2 (10.53) |
| الجزء التصاعدي من الاثني عشر | 5 (26.32) |
| الجزء العلوي من الصائم | 8 (42.10) |
| * الأشعة السينية لا. (%) | 5 (26.32) |
| ينزف لا. (%) | 1 (5.26) |
| انثقاب المعوي المعوي لا. (%) | 0 (0) |
| حالات الدخول العرضي إلى مجرى الهواء رقم. (%) | 0 (0) |
| الإقامة في المستشفى (أيام) | 34.74 ± 20.38 |
الجدول 2: معدل نجاح وضع الأنبوب الأولي ، ومتوسط وقت الإدخال ، ومعدل المضاعفات ، والإقامة في المستشفى. * الأشعة السينية عدد المرضى الذين تم تأكيد موضع طرف أنبوب نيوجيرسي لديهم بواسطة صورة شعاعية للبطن. الاختصارات: الإقامة في المستشفى (أيام) = مجموع الوقت الذي يقضيه في وحدة العناية المركزة لمراقبة العلاج بالإضافة إلى الوقت الذي يقضيه في الجناح العام بعد مغادرة وحدة العناية المركزة ، SD = الانحراف المعياري ؛ متوسط القيمة ±الانحراف المعياري.
| قبل القسطرة | أثناء القسطرة | قيمة P | |
| (ن = 19) | (ن = 19) | ||
| (متوسط القيمة ±SD) | (متوسط القيمة ±SD) | ||
| الخريطة (مم زئبق) | 93.37±15.96 | 96.39±11.67 | 0.288 |
| الموارد البشرية (نبضة في الدقيقة) | 83.11±15.61 | 92.21±14.92 | 0.000 |
| R (نبضة في الدقيقة) | 17.32±3.77 | 19.53±3.45 | 0.009 |
| قبل القسطرة | بعد القسطرة | ||
| ALB (جم / لتر) | 27.10±5.05* | 34.51±5.08** | 0.000 |
| ما قبل الألبومين (ملغم / لتر) | 135.38±52.80* | 208.69±47.85** | 0.000 |
| درجة APACHE II | 20.26±5.05* | 10.84±4.15*** | 0.000 |
| درجة SOFA | 9.53±4.11* | 2.47±2.72*** | 0.000 |
الجدول 3: العلامات الحيوية ودرجات APACHE II و SOFA والنتائج المختبرية. * عند الدخول إلى وحدة العناية المركزة. ** العلاج بالتغذية المعوية في أسبوعين. عند النقل خارج وحدة العناية المركزة. تم إخضاع معدل ضربات القلب ومعدل التنفس ومتوسط الضغط الشرياني ودرجات APACHE II و SOFA وألبومين المصل والألبومين المصلي للتحليل الإحصائي باستخدام اختبارات t ذات العينة المزدوجة. المعدل الطبيعي لألبومين المصل هو 40-55 جم / لتر ، والمعدل الطبيعي لألبومين المصل هو 200-430 مجم / لتر. الاختصارات: HR = معدل ضربات القلب ، R = معدل التنفس ، MAP = متوسط الضغط الشرياني. درجة APACHE II = درجة علم وظائف الأعضاء الحادة والحالة الصحية المزمنة الثانية ، درجة SOFA = درجة فشل الأعضاء المتسلسلة ، SD = الانحراف المعياري.
الملف التكميلي 1: الرعاية التمريضية ل NJ Tube. المعلومات التفصيلية عن الرعاية التمريضية لأنبوب نيوجيرسي. الرجاء النقر هنا لتنزيل هذا الملف.
الجدول التكميلي S1: نظام تسجيل NUTTRIC ، ودرجات APACHE II و SOFA. الرجاء النقر هنا لتنزيل هذا الملف.
Discussion
استخدمنا أداة تصور صغيرة لإدخال أنابيب نيوجيرسي بجانب سرير المريض. من خلال استخدام طرق التصور وتعديل وضع المريض ، حققنا معدل نجاح 94.47٪ لوضع الأنبوب الأولي. كان متوسط الوقت لإدخال الأنبوب 11.21 ± 6.44 دقيقة فقط (الجدول 2). فشل أحد المرضى في البداية في التنبيب ولكن تم تنبيبه بنجاح بعد تلقي حقنة عضلية بمقدار 10 مجم من ميتوكلوبراميد قبل 20 دقيقة من محاولته الثانية (الجدول 2).
في السنوات الأخيرة ، أظهرت العديد من الدراسات تطبيق طرق وتقنيات مختلفة في دعم التغذية المعوية. ناقشت بعض الدراسات قابلية تطبيق وفعالية أنواع مختلفة من الأنابيب في سياقات محددة ، مثل الأنابيب الأنفية المعدية وأنابيب NJ وأنابيب ناسور المعدة27،28،29. نظرا لتكرار حدوث ضعف وظيفي في المعدة لدى مرضى وحدة العناية المركزة ، مما يؤدي إلى ارتفاع خطر الإصابة بالارتجاع المعدي المريئي والشفط ، هناك احتمال متزايد للإصابة بالالتهاب الرئوي الشفطي وتفاقم فشل الجهاز التنفسي. لذلك ، بالنسبة للمرضى الذين ليس لديهم موانع للتغذية المعوية ، قد يكون أنبوب نيوجيرسي هو الخيار المفضل. ومع ذلك ، فإن وضع أنبوب نيوجيرسي بشكل فعال في مكان دقيق يمثل صعوبة لمقدمي الرعاية الصحية السريرية.
أدخلت التطورات الحديثة تقنيات مثل الأساليب الموجهة بالموجات فوق الصوتية ، والموجهة مغناطيسيا ، والموجهة بالثقب عن طريق الجلد ، والموجهة بالمنظار لتعزيز دقة وسلامة وضع أنبوب التغذية المعوي16،29،30،31. يتم استخدام توجيه الطرف المغناطيسي لوضع أنبوب نيوجيرسي ، باستخدام سلك توجيه مغناطيسي للتنقل في الأنبوب عبر الجهاز الهضمي إلى الأمعاءالدقيقة 15. ومع ذلك ، فإن قابليته للتطبيق العالمي محدود بسبب الحاجة إلى معدات التصوير المغناطيسي ، والتي لا تتوفر في جميع المرافق الطبية. يمكن أن يتداخل وجود أجسام مغناطيسية بالقرب من المريض أيضا مع وضع الأنبوب بدقة32. تعتبر الموجات فوق الصوتية بجانب السرير ذات قيمة لتأكيد أنبوب نيوجيرسي33. ومع ذلك ، قد تنشأ تحديات في المرضى الذين يعانون من اختلافات تشريحية أو سمنة ، مما يؤثر على التصور الدقيق لطرف الأنبوب. يمكن أن تعيق محتويات المعدة أو الهواء في الجهاز الهضمي دقة الموجات فوق الصوتية ، مما يعقد تأكيد وضع الأنبوب34.
سواء كان أنبوب نيوجيرسي موجها برأس مغناطيسي أو تم وضعه مع توطين الموجات فوق الصوتية ، فإن التنقل عبر البواب بسرعة ودقة يظل يمثل تحديا. لا تزال هذه العملية تتطلب طبيبا متمرسا ومهارة عالية ومريضا. عادة ما يتطلب التنسيب الناجح قدرا كبيرا من الوقت ، وفي حالة المرضى الذين يعانون من تشريح معقد ، قد يكون تحقيق التنسيب الناجح أمرا صعبا بشكل خاص. بالإضافة إلى ذلك ، قد تظل الفحوصات الشعاعية التكميلية مثل الأشعة السينية بجانب السرير ضرورية لتحديد الموقع المحدد لطرف الأنبوب بدقة ، مثل وجوده في الأمعاء الدقيقة. إذا لم يكن طرف الأنبوب في الأمعاء الدقيقة أو تم وضعه بعمق شديد ، فيجب إعادة وضع طرف الأنبوب أو ضبطه ، مما يتطلب غالبا إجراء فحوصات شعاعية متكررة. هذا يعرض المريض للتعرض المتعدد للأشعة السينية ، مما يساهم في زيادة تكاليف الرعاية الصحية. في هذه الدراسة ، سمح التصور المباشر للغشاء المخاطي للأمعاء الدقيقة من خلال المنظار بالتأكيد الفوري لموقع طرف الأنبوب. بعد سحب الأنبوب العرضي أثناء استخدام أنبوب نيوجيرسي أو إذا كانت هناك شكوك في لف الأنبوب داخل المعدة أثناء التنسيب ، قمنا بالتحقق من صحة موضع طرف الأنبوب بشكل أكبر من خلال فحوصات الأشعة السينية للبطن بجانب السرير في مجموعة فرعية من المرضى (ن = 5 ، الجدول 2). وبالتالي ، فإن أنابيب نيوجيرسي الموضوعة باستخدام الطريقة المرئية في هذه الدراسة ألغت الحاجة إلى فحوصات تصوير إضافية.
يعد وضع أنبوب نيوجيرسي الموجه بالتنظير الداخلي إجراء متقدما يستخدم منظارا داخليا لتوجيه الأنبوب إلى الأمعاءالدقيقة 35. هذه الطريقة مخصصة بشكل عام للمرضى الذين يعانون من تشريح صعب أو معقد أو أولئك الذين عانوا من محاولات سابقة فاشلة لوضع أنبوب نيوجيرسي. ومع ذلك ، فإن المنظار الهضمي له قطر أكبر ولا يمكن إدخاله إلا عن طريق الفم ، مما قد يتسبب في زيادة الانزعاج للمريض. غالبا ما يكون وضع أنبوب نيوجيرسي الموجه بالمنظار إجراء يستغرق وقتا أطول مقارنة بتنظير المعدة القياسي. في بعض الحالات ، قد يتطلب ذلك تخديرا عاما لعملية التنسيب بأكملها. في هذه الدراسة ، سهل استخدام منظار داخلي مصغر ، يتميز بسلك توجيه وعدسة مدمجة بقطر إجمالي يبلغ 2 مم فقط ، الوصول عبر الأنف ، مما ساهم في تقليل انزعاج المريض. أثناء عملية التنسيب ، كانت هناك زيادة طفيفة في معدل ضربات قلب المريض ومعدل التنفس ، مع زيادة طفيفة وغير ذات دلالة إحصائية في متوسط الضغط الشرياني (P > 0.05 ، الجدول 3). علاوة على ذلك ، تم تنبيب جميع المرضى في هذه الدراسة بنجاح بجانب السرير ، مما يلغي الحاجة إلى نقل المرضى المصابين بأمراض خطيرة والتخفيف من المخاطر المرتبطة بها.
على غرار المناظير التقليدية ، يتميز المنظار المصغر المستخدم في هذه الدراسة بوظيفة التوجيه. يسهل هذا التصميم التنسيب الناجح لأنابيب نيوجيرسي ، حتى في المرضى الذين يعانون من تشريح معقد. تتضمن طريقة "النطاق" تمرير أنبوب تغذية صغير (7F أو 10F) عبر قناة خزعة المنظار إلى الصائم وبعد ذلك يتم سحب المنظار وترك الأنبوب في مكانه. يتم الانتهاء من الإجراء بعد نقل الأنبوب من الوصول الفموي إلى الأنف. أبلغ Bosco et al.36 عن معدل نجاح 90٪ مع هذه التقنية ، بمتوسط وقت إجراء قدره 19 دقيقة. ومع ذلك ، فإن هذه الطريقة لها قيود. يمكن أن تتناسب الأنابيب ذات القطر الصغير فقط مع قناة الخزعة. بالإضافة إلى متطلبات المنظار العلوي العلاجي لتمرير أنبوب نيوجيرسي 10F "من خلال النطاق" ، يجب أيضا إجراء نقل عن طريق الفم والأنف. في هذه الدراسة ، تمكنا من إدخال أنبوب 14F NJ. يسمح القطر الأكبر لأنبوب نيوجيرسي باستخدام مجموعة أكبر من السوائل الغذائية في التطبيقات السريرية ، مع تقليل خطر الانسداد.
أنبوب فغر المعدة بالمنظار عن طريق الجلد مع تمديد الصائم (PEG-J) هو طريقة تستخدم لتقديم التغذية المعوية للمرضى غير القادرين على تحمل الرضاعة الفموية أو المعدية37. على الرغم من فعاليتها في تقديم التغذية المعوية ، إلا أن تقنية PEG-J لها عيوب تحتاج إلى الاهتمام. يتطلب إدخال أنبوب PEG-J مستوى كبيرا من الخبرة والخبرة ، وهو إجراء جراحي قد لا يكون مناسبا لجميع المرضى38. علاوة على ذلك ، فإن عملية التنسيب مطولة. على النقيض من ذلك ، تم الانتهاء من طريقتنا بكفاءة مع مدة قصيرة نسبيا وأقل صدمة ، مما يجعلها مناسبة بشكل خاص للمرضى الواعيين. علاوة على ذلك ، لم يتم الكشف عن أي دليل على انثقاب الجهاز الهضمي ولم يتم الكشف عن حالات دخول عرضي إلى مجرى الهواء في أي من الأشخاص الخاضعين للدراسة. كانت هناك حالة واحدة فقط مع حدوث طفيف للنزف المعدي (الجدول 2).
في هذه الدراسة ، بعد العلاج الداعم للتغذية المعوية وعلاجات الإدارة الشاملة الأخرى ، انخفضت درجات APACHE II و SOFA لهؤلاء المرضى المصابين بأمراض خطيرة بشكل ملحوظ مقارنة بدرجاتهم عند دخول وحدة العناية المركزة (الجدول 3). كان متوسط مدة الإقامة في المستشفى 34.74 ± 20.38 يوما ، كما هو موضح في الجدول 2. هذا يدل على أن طريقة وضع الأنبوب الموجه بالتصور تسمح بالبدء المبكر في علاج دعم التغذية المعوية ، وبالتالي تحسين حالة المريض وتشخيصه.
ومع ذلك ، من المهم الاعتراف بقيود هذه الدراسة ، على وجه التحديد ، للحصول على صورة واضحة باستخدام عدسة السلك التوجيهي للمنظار المجهري ، من الضروري أن يظل طرف رأس أنبوب نيوجيرسي مفتوحا. وبالتالي ، فإن التعديلات على موضع نهاية رأس عدسة سلك التوجيه والقسطرة ضرورية قبل بدء وضع الأنبوب. يعد هذا التعديل ضروريا لمنع نهاية رأس عدسة السلك التوجيهي من تجاوز القسطرة ، وبالتالي التخفيف من خطر إصابة الغشاء المخاطي في الجهاز الهضمي والنزيف والثقب. في الدراسات المستقبلية ، نخطط لتحسين تصميم عدسات الأسلاك التوجيهية وأنابيب نيوجيرسي لتحسين وضوح الصورة والتخفيف من المخاطر المرتبطة بها.
باختصار ، الطريقة الموصوفة مباشرة وآمنة وفعالة ، مما يجعلها مواتية للتنفيذ السريع بجانب السرير ، وهي مناسبة بشكل خاص للمرضى المصابين بأمراض خطيرة في وحدة العناية المركزة. توفر هذه الطريقة المرئية بديلا واعدا لوضع أنبوب نيوجيرسي في مرضى وحدة العناية المركزة المصابين بأمراض خطيرة ، مما يحسن معدلات النجاح ويقلل من انزعاج المريض. هناك حاجة إلى مزيد من التحسينات في التصميم والدراسات الإضافية لتحسين التقنية ومعالجة القيود المحتملة.
Disclosures
ويعلن أصحاب البلاغ عدم وجود تضارب في المصالح.
Acknowledgements
تم دعم الدراسة من قبل العديد من الزملاء من قسم طب الرعاية الحرجة وقسم جراحة العظام في المستشفى. تلقى هذا البحث تمويلا خارجيا من برنامج العلوم والتكنولوجيا الطبية والصحية في مقاطعة تشجيانغ (2019RC170) ومشروع البحث العلمي العام التابع لإدارة التعليم بمقاطعة تشجيانغ (Y201941857).
Materials
| Name | Company | Catalog Number | Comments |
| Disposable nasogastrointestinal tube | JiangSu Jianzhiyuan Medical Instrument Technology Co., Ltd. | W -4.7-1400mm -4.7-1400mm | The outer diameter of the guide tube is 4.7 mm. |
| Lidocaine Hydrochloride Gel | Manufacturers are not limited | For local anaesthesia | |
| Medical Endoscopy Image Processor | JiangSu Jianzhiyuan Medical Instrument Technology Co., Ltd. | HD1080 | The diameter of the guide wire lens is 2 mm. |
| Metoclopramide Dihydrochloride Injection | Manufacturers are not limited | Promote gastric motility | |
| SPSS 20.0 software | International Business Machines Corporation | Statistical analysis | |
| Sterile liquid paraffin oil | Manufacturers are not limited | For catheter lubrication |
References
- van Zanten, A. R. H., De Waele, E., Wischmeyer, P. E. Nutrition therapy and critical illness: practical guidance for the ICU, post-ICU, and long-term convalescence phases. Crit Care. 23 (1), 368 (2019).
- Lambell, K. J., Tatucu-Babet, O. A., Chapple, L. A., Gantner, D., Ridley, E. J. Nutrition therapy in critical illness: a review of the literature for clinicians. Crit Care. 24 (1), 35 (2020).
- Zaher, S. Nutrition and the gut microbiome during critical illness: A new insight of nutritional therapy. Saudi J Gastroenterol. 26 (6), 290-298 (2020).
- Ozdemir, U., Yildiz, S., Aygencel, G., Turkoglu, M. Ultrasonography-guided post-pyloric feeding tube insertion in medical intensive care unit patients. J Clin Monit Comput. 36 (2), 451-459 (2022).
- de-Aguilar-Nascimento, J. E., et al. ACERTO guidelines of perioperative nutritional interventions in elective general surgery. Rev Col Bras Cir. 44 (6), 633-648 (2017).
- Jia, Z. Y., et al. Screening of nutritional risk and nutritional support in general surgery patients: a survey from Shanghai, China. Int Surg. 100 (5), 841-848 (2015).
- Wan, B., Fu, H., Yin, J. Early jejunal feeding by bedside placement of a nasointestinal tube significantly improves nutritional status and reduces complications in critically ill patients versus enteral nutrition by a nasogastric tube. Asia Pac J Clin Nutr. 24 (1), 51-57 (2015).
- Jiang, W., et al. Early enteral nutrition in neonates with partial gastrectomy: a multi-center study. Asia Pac J Clin Nutr. 25 (1), 46-52 (2016).
- McClave, S. A., et al. Guidelines for the provision and assessment of nutrition support therapy in the adult critically ill patient: Society of Critical Care Medicine (SCCM) and American Society for Parenteral and Enteral Nutrition (A.S.P.E.N). JPEN J Parenter Enteral Nutr. 40 (2), 159-211 (2016).
- Corrigan, M. L., Bobo, E., Rollins, C., Mogensen, K. M. Academy of Nutrition and Dietetics and American Society for Parenteral and Enteral Nutrition: Revised 2021 standards of practice and standards of professional performance for registered dietitian nutritionists (competent, proficient, and expert) in nutrition support. Nutr Clin Pract. 36 (6), 1126-1143 (2021).
- Caulfield, K. A., Page, C. P., Pestana, C. Technique for intraduodenal placement of transnasal enteral feeding catheters. Nutrition in Clinical Practice. 6 (1), 23-26 (1991).
- Blaser, A. R., Starkopf, J., Kirsimagi, U., Deane, A. M. Definition, prevalence, and outcome of feeding intolerance in intensive care: a systematic review and meta-analysis. Acta Anaesthesiol Scand. 58 (8), 914-922 (2014).
- Lai, C. W., Barlow, R., Barnes, M., Hawthorne, A. B. Bedside placement of nasojejunal tubes: a randomised-controlled trial of spiral- vs straight-ended tubes. Clin Nutr. 22 (3), 267-270 (2003).
- Wiggins, T. F., DeLegge, M. H. Evaluation of a new technique for endoscopic nasojejunal feeding-tube placement. Gastrointest Endosc. 63 (4), 590-595 (2006).
- Taylor, S. J., Karpasiti, T., Milne, D. Safety of blind versus guided feeding tube placement: Misplacement and pneumothorax risk. Intensive Crit Care Nurs. 76, 103387 (2023).
- Mumoli, N., et al. Bedside abdominal ultrasound in evaluating nasogastric tube placement: A multicenter, prospective, cohort study. Chest. 159 (6), 2366-2372 (2021).
- Hillard, A. E., Waddell, J. J., Metzler, M. H., McAlpin, D. Fluoroscopically guided nasoenteric feeding tube placement versus bedside placement. South Med J. 88 (4), 425-428 (1995).
- Cresci, G., Martindale, R. Bedside placement of small bowel feeding tubes in hospitalized patients: a new role for the dietitian. Nutrition. 19 (10), 843-846 (2003).
- Patrick, P. G., Marulendra, S., Kirby, D. F., DeLegge, M. H. Endoscopic nasogastric-jejunal feeding tube placement in critically ill patients. Gastrointest Endosc. 45 (1), 72-76 (1997).
- Schwab, D., et al. Endoscopic placement of nasojejunal tubes: a randomized, controlled, prospective trial comparing suitability and technical success for two different tubes. Gastrointest Endosc. 56 (6), 858-863 (2002).
- Fanara, B., Manzon, C., Barbot, O., Desmettre, T., Capellier, G. Recommendations for the intra-hospital transport of critically ill patients. Crit Care. 14 (3), 87 (2010).
- Neumann, D. A., DeLegge, M. H. Gastric versus small-bowel tube feeding in the intensive care unit: A prospective comparison of efficacy. Crit Care Med. 30 (7), 1436-1438 (2002).
- Levy, H. Nasogastric and nasoenteric feeding tubes. Gastrointest Endosc Clin N Am. 8 (3), 529-549 (1998).
- Dranoff, J. A., Angood, P. J., Topazian, M. Transnasal endoscopy for enteral feeding tube placement in critically ill patients. Am J Gastroenterol. 94 (10), 2902-2904 (1999).
- Rahman, A., et al. Identifying critically-ill patients who will benefit most from nutritional therapy: Further validation of the "modified NUTRIC" nutritional risk assessment tool. Clin Nutr. 35 (1), 158-162 (2016).
- Mutchmore, A., Lamontagne, F., Chasse, M., Moore, L., Mayette, M. Automated APACHE II and SOFA score calculation using real-world electronic medical record data in a single center. J Clin Monit Comput. 37 (4), 1023-1033 (2023).
- Zanley, E., et al. Guidelines for gastrostomy tube placement and enteral nutrition in patients with severe, refractory hypoglycemia after gastric bypass. Surg Obes Relat Dis. 17 (2), 456-465 (2021).
- Chen, M. C., Chao, H. C., Yeh, P. J., Lai, M. W., Chen, C. C. Therapeutic efficacy of nasoenteric tube feeding in children needing enteral nutrition. Front Pediatr. 9, 646395 (2021).
- Wang, L., Tian, Z., Liu, Y. Nasoenteric tube versus jejunostomy for enteral nutrition feeding following major upper gastrointestinal operations: a meta-analysis. Asia Pac J Clin Nutr. 26 (1), 20-26 (2017).
- Liu, Z., et al. Evaluation of ultrasound-guided Freka-Trelumina enteral nutrition tube placement in the treatment of acute pancreatitis. BMC Gastroenterol. 20 (1), 21 (2020).
- Chen, Y., et al. A multifaceted comparative analysis of image and video technologies in gastrointestinal endoscope and their clinical applications. Front Med (Lausanne). 10, 1226748 (2023).
- Roy, S., Santosh, K. C. Analyzing overlaid foreign objects in chest X-rays-clinical significance and artificial intelligence tools. Healthcare (Basel). 11 (3), 308 (2023).
- Ferraboli, S. F., Beghetto, M. G. Bedside ultrasonography for the confirmation of nasogastric tube placement: agreement between nurse and physician. Rev Gaucha Enferm. 43, 20220211 (2022).
- Valla, F. V., Cercueil, E., Morice, C., Tume, L. N., Bouvet, L. Point-of-care gastric ultrasound confirms the inaccuracy of gastric residual volume measurement by aspiration in critically ill children: GastriPed Study. Front Pediatr. 10, 903944 (2022).
- Lu, G., et al. Endoscopic- versus x-ray-guidance for placement of nasojejunal tubes in critically ill patients: a systematic review and meta-analysis of randomized controlled trials. Am J Transl Res. 14 (4), 2134-2146 (2022).
- Bosco, J. J., et al. A reliable method for the endoscopic placement of a nasoenteric feeding tube. Gastrointest Endosc. 40 (6), 740-743 (1994).
- Zafar, M., et al. Complexities of long-term care with gastro-jejunal (GJ) feeding tubes and enteral migration during COVID-19 pandemic times: A case report. Cureus. 14 (8), e27870 (2022).
- Hawk, H., Valdivia, H. Bedside methods for transpyloric feeding tube insertion in hospitalized children: A systematic review of randomized and non-randomized trials. JPediatr Nurs. 60, 238-246 (2021).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved
We use cookies to enhance your experience on our website.
By continuing to use our website or clicking “Continue”, you are agreeing to accept our cookies.
