Method Article
人工内耳手術中の残存聴力を維持するための最先端の方法
要約
人工内耳の骨格の保存と残存聴力の可能性は、人工内耳手術中に考慮すべき重要な要素の 1 つです。ここでは、局所麻酔下での人工内耳手術中に残存聴力を維持するための最先端の方法を紹介します。
要約
外科技術や人工内耳(CI)電極設計の発展により、CI治療の適応が拡大しています。現在、高周波難聴の患者は、低周波の残留聴力を維持できる場合、電気音響刺激(EAS)の組み合わせが可能になるため、CIの恩恵を受ける可能性があります。EASの考えられる利点には、たとえば、音質、音楽の知覚、騒音下での音声明瞭度の向上などがあります。
内耳の外傷や残存聴力の悪化、さらには完全な喪失のリスクは、手術技術や使用する電極アレイの種類によって異なります。挿入角度が浅い短い横壁電極は、長い電極よりも高い聴力保存率を示しています。蝸牛の丸い窓からの電極アレイの挿入が非常に遅いため、挿入の非外傷性に寄与し、したがって、良好な聴力保存結果につながる可能性があります。ただし、非外傷性挿入後でも残存聴力が失われる可能性があります。
蝸牛電図検査(ECochG)は、電極挿入中の内耳有毛細胞の機能を監視するために使用できます。何人かの研究者は、手術中のECochG反応が術後の聴力温存結果を予測する可能性があることを実証しています。
最近の研究では、患者の主観的な聴力と、挿入中に同時に記録された蝸牛内ECochG反応とを関連付けました。これは、鎮静剤なしで局所麻酔下で人工内耳移植を受けている被験者の術中ECochG反応と聴力との関連を評価した最初のレポートです。術中のECochG応答と、音刺激に対する患者のリアルタイムのフィードバックの組み合わせは、蝸牛機能の術中モニタリングに優れた感度を持っています。この論文では、CI手術中の残存聴力の保存のための最先端の方法を紹介します。この治療手順は、局所麻酔下で手術を行うことを特に考慮して説明しており、電極アレイの挿入中に患者の聴力を監視することが可能になります。
概要
人工内耳は、感覚器官の機能を回復させる臨床使用の唯一の治療法です。現在、人工内耳は、小児および成人の重度から重度までの感音難聴の治療に適用されています。人工内耳(CI)システムは、埋め込み型の内部デバイスと外部サウンドプロセッサを組み合わせたシステムで構成されています。内部装置は、手術中に乳様突起腔を通して挿入されます。顔のくぼみは、中耳と蝸牛にアクセスするために開きます。電極アレイは、後部鼓膜切開術と蝸牛の丸い窓を介して蝸牛に挿入されます。電極アレイは、欠陥のある外側と内側の有毛細胞をバイパスし、聴神経の神経節細胞を直接刺激することにより、電気刺激を提供します。
CI手術後の内耳構造の完全性の維持は、内耳1,2に構造的な損傷を引き起こす可能性のある電極挿入と比較して、より良好な聴力結果に寄与する可能性があることが実証されています1,2。これにより、より繊細な外科技術や、より薄く、より柔軟性があり、したがって外傷性の低い電極アレイが開発されました。これらの開発は、聴力転帰の改善に貢献し、CIリハビリテーションの適応の拡大につながっています。高周波(>1.5 kHz)の重度の難聴の患者も、特に低周波での自然な聴力を維持できる場合(<1 kHz)に人工内耳を留保できる場合に、人工内耳の恩恵を受ける可能性があります。手術後の低周波聴力により、患者は電気音響刺激(EAS)3,4の恩恵を受けることができます。EASは、蝸牛の基底部に位置する蝸牛の高周波領域への電気刺激と、蝸牛の頂端部に保存された低周波領域(通常は125〜500Hz)の音響増幅を組み合わせたものです。
聴力温存(HP)手術における最良の結果は、EAS候補4,5,6用に特別に設計された短い電極アレイで達成されています。電極アレイが短いことに関連する大きな欠点が1つある可能性があります-残存聴力の喪失(手術後または手術後のいずれか)。患者は、特に残存聴力5,7の不幸な損失があった場合に、より広い周波数範囲をカバーするより長い電極アレイから最終的に恩恵を受ける可能性があります。最近、高周波数で中等度の難聴、低周波数で正常または軽度の難聴を有する患者に、より長い側壁電極の部分挿入の導入により、EAS候補における最初の浅い挿入の選択肢が生まれたが、それはまた、残存聴力が失われた場合に同じアレイでより深い挿入を容易にする8。
蝸牛電図検査 (ECochG) は、人工内耳の挿入中に蝸牛の機能を監視するために使用できる方法であり、臨床使用でますます利用されています。現在、主要な CI メーカー 3 社は、蝸牛内術中 ECochG 測定のための臨床的に承認されたツール、または少なくとも研究ツールを提供しています。1つは、刺激と反応の記録を1つのツールに統合したオールインワンソリューションを提供しますが、他のメーカーが提供するツールには別の刺激装置が必要です。ECochGは、音響刺激に対する内耳と聴覚神経からの電気生理学的反応を測定します。電極挿入中に測定されたECochG応答の振幅は、術後の聴力温存を予測する可能性があるようです。したがって、術中ECochGは、外傷9,10,11,12の予防を可能にする情報を提供するための有望なツールを表しているようです。活発な研究と術中ECochG測定の評価に対する臨床的関心の高まりにより、ECochG応答を客観的に分析する方法と、挿入中の応答の振幅の変化にどのように反応するかという問題が提起されています。
局所麻酔下でのCI手術の実現可能性と利点は、いくつかの研究で報告されています13,14,15,16。重大な併存疾患を持つCI候補は、局所麻酔下で手術を受けることができるため、全身麻酔に関連するリスクを回避できます。全身麻酔は、特に高齢患者において認知機能低下のリスク増加と関連しており、これらのグループでは死亡率の増加とも関連しています17。CI手術が局所麻酔下で行われる場合、手術からの回復が速く、したがって、全身麻酔下で行われる同様の手術と比較して、患者は病院で過ごす時間が少なくなります14,15,18,19。また、残存聴力を有する患者は、挿入中に聴力を監視できることが提案されており、これによりCI電極の挿入中に外科医を導き、蝸牛内外傷を回避できます14。
最近、局所麻酔下でのCI手術における聴覚保存の指標として、ECochGと主観的な音の知覚を比較しました20。その結果、両手法とも聴力温存が良好に予測され、主観的報告とECochGモニタリングとの間にも同様のパターンが観察された。局所麻酔のみを使用していたため可能であった、音の知覚に関する患者の主観的なフィードバックは、挿入中にECochG応答を測定できなかった場合でも、挿入中の内耳への外傷のリスクを最小限に抑えるのに役立つように思われました。
ここでは、CI手術中に残存聴力を維持するための最先端の方法を紹介します。局所麻酔下での手術(ECochGなど)や主観的な聴力モニタリングに関連する特別な考慮事項を含む、治療手順について説明します。
プロトコル
このプロトコルは、Institutional Review Board(5551877)およびNorthern Savo Hospital Districtの研究倫理委員会(1690/2019)によって承認され、ヘルシンキ宣言のガイドラインに従って実施されました。インフォームドコンセントは、研究に志願したすべての患者から取得されました。
1. 術前の考慮事項
- 残存聴力閾値の評価
- 術前の純音閾値平均(PTA)が≤75dBで0.250〜1kHzにあり、患者が500Hzまたは1,000Hzで≤100dBで刺激をはっきりと聞くことができることを確認します(図1)。
- 患者の評価-包含および除外基準
- 患者が局所麻酔下で行われるCI手術に適していることを確認してください。患者の静止能力に基づいて適合性を判断し、手術中のコミュニケーションと手術の制限を理解します。手術中に患者が適切に対応できるかどうかを評価するために、外科医に外来クリニックで綿密な面接と検査を行ってもらいます。
- 術前画像法 (磁気共鳴画像法 [MRI] およびコンピューター断層撮影法 [CT]) に基づいて、患者が側頭部の解剖学的構造が正常であること、および CI 手術の禁忌 (蝸牛神経の欠落や蝸牛の閉塞など) がないことを確認します。
- CTおよびMRI画像の画像ビューアのソフトウェアを開き、ドロップダウンメニューから [多平面再構成(MPR)]を選択します。
- CT画像スタックから主要な解剖学的ランドマーク(乳様突起細胞、中窩硬膜板、S状結腸洞、顔面神経、外耳道、蝸牛、内耳道)を特定します。
- 術前のMRIスキャンを開き、人工内耳に対する患者の適合性を確認します:蝸牛は閉塞することなく開いており、MRIスキャンから無傷の蝸牛神経が見つかります。
- 蝸牛のサイズに応じた挿入深さと電極選択の評価
- 画像ビューアと術前CTスキャンを開きます。次に、ドロップダウンバーから [MPR ]を選択します。
- CT画像から 蝸牛像 を取得するには、MPR内の画像を蝸牛と平行に整列させます。
- A メジャー と Bメジャーを評価します:蝸牛のサイズ、丸窓からモディオールスまでの長さ、およびモディオールスを通るA線に垂直な高さは、Escudé et al.21に従って、得られた蝸牛のビューから、そして蝸牛の丸窓から270°までの挿入深さで。蝸牛の外側の骨の境界をたどって、270°までの距離を測定します。
- 挿入深さ角度(IDA)が270°〜300°の蝸牛内電極接点が9つあるような電極長を選択します。

図1:術前オージオグラム。 適応症のしきい値は緑色のゾーンとして表示されます。 この図の拡大版を表示するには、ここをクリックしてください。
2.手術室での周術期の準備(OR)
- 患者の顔とドレープの間に十分なスペースがあることを確認してください。さらに、対側補聴器(HA)を使用して患者とのコミュニケーションが可能であることを確認してください。看護師に付属のリモートマイクでHAをワイヤレスで接続します。HAの場合は、不快なフィードバックを防ぐために長いサウンドチューブを使用してください。
- あるいは、患者が対側HAの選択肢を持っていない場合は、タブレットコンピュータを使用して書面によるコミュニケーションを提供します。患者とのコミュニケーションをテストします。
- 抗生物質とデキサメタゾン(例:.、1.5 gのセフロキシムと0.1 mg / kgのデキサメタゾン)を皮膚切開前に静脈内投与します。.
- ECochG刺激装置イヤホンを切開する前に、患者の外耳道に挿入します。イヤホンの外耳道を骨ワックスで密封します(図2)。
注意: 一部のメーカーは、滅菌パッケージでフォームイヤホンを提供しています。あるいは、ドレープの前にイヤホンを挿入し、ドレープの下にチューブをECochGコンピューターに供給することもできます。 - 手術部位にヨードホルムシートを敷き、イヤホンとサウンドチューブを切開部から離して位置合わせします。調製中にヨードホルムドレープがサウンドチューブを曲げないように注意してください。
3.部分的な乳房切除術、後部鼓膜切開術、および外科用ドリルによるインプラントベッドの穴あけ
- 乳房切除術と後部鼓膜切開術をドリルで行い、インプラントベッドを準備します。
4. 挿入
- ECochGの準備では、ORに医学物理学者/臨床エンジニア(ここではECochGオペレーターと呼びます)がいることを確認してください。
- ECochGの音刺激(材料の表を参照)とCIによる応答測定を行うための機器を準備します。セットアップは、CI の製造元によって若干異なります。
- サウンドチューブをスティミュレーターに接続します。
- インプラントコイルとケーブルを測定装置に接続します。
- 測定コイルとケーブルを滅菌包装に通します。
- メーカーによっては、ラップトップから測定プログラムを起動するか、タブレットベースのシステムを使用してください。
- 刺激はトーンバーストであり、バーストの長さは刺激周波数に依存します。刺激周波数(通常、挿入時に500Hzまたは1,000Hzの保持可能な最高周波数での刺激)、使用する音圧、および刺激振幅(たとえば、刺激がよく聞こえ、許容されるように80〜100dB nHL)をECochGソフトウェアから選択します。メーカーによっては、他の測定パラメータをデフォルト値のままにするか、または次のように変更します:刺激開始後最大2ミリ秒の遅延で6.5〜9.7ミリ秒の測定ウィンドウ、およびデータポイントあたり平均40〜150回の録音。理想的には、極性を交互に繰り返し、凝縮で応答を繰り返し、希薄極性を差し引いて蝸牛マイクロフォニックス成分を抽出します(図3)。
- ECochG測定には、電極の1番目または2番目の接点を使用します。接点が蝸牛に入った直後、および最初の測定の前に、測定チャネルのインピーダンスを確認してください。
- 手術室の助手に患者のところに行って、音の刺激の変化の主観的な報告について指示を繰り返すように依頼します。
- 音の刺激をテストし、患者から刺激がはっきりと聞こえることを確認します。
- 知覚された刺激の減少や消失などの逸脱について通知するように患者にアドバイスします。.
- ECochGの音刺激(材料の表を参照)とCIによる応答測定を行うための機器を準備します。セットアップは、CI の製造元によって若干異なります。
- 挿入前の外科医の準備
- CIデバイスを取り、レシーバー/刺激装置をインプラントベッドに置きます。
- 蝸牛の丸い窓の膜を開きます。丸窓の下限に皮下注射針でスリットをあけ、顕微手術用フックで膜を慎重に後方に持ち上げます。丸い窓の部分をデキサメタゾン溶液で洗い流します。
- 挿入後にリード線から電極や蝸牛内構造に回転力が加わらないように、乳様突起腔内のCIリード線の位置合わせを確認してください。
- 人間工学に基づいた良好な位置を確保し、手を可能な限りサポートして、ゆっくりと制御された挿入を容易にします。
- 挿入の開始
- 外科医に、挿入が開始されていることをチームに通知してもらい、すべての準備ができていることを確認します。
- 挿入鉗子で電極を取り、丸い窓から蝸牛への電極の挿入を開始します。
- 挿入開始時に、まず電極を蝸牛のすぐ内側に挿入します(蝸牛の内側に1つまたは2つの接点)。ECochGオペレーターに、1番目および/または2番目の接点の挿入後のインピーダンスを測定してもらいます。インピーダンスが非常に高い場合は、測定チャンネルを変更してください。
- インピーダンス測定後にECochGオペレーターに測定を開始させます。電極が非常にゆっくりと進行し、ECochGの応答を観察している人からのフィードバックが常にあることを確認します(図4)。
注意: 製造元によっては、録音デバイスが聴覚フィードバック (応答が大きくなると音が大きくなる) を提供するオプションもある場合があります。ただし、このトーンは、OR内の他のノイズとともに、知覚された刺激に対する患者の主観的な評価を妨げる可能性があります。 - 外科医に1〜2mmの前進(1つの電極)で挿入を続けてもらいます。これらの進歩の間に、知覚された音刺激の大きさについて患者からフィードバックを得ることができます。
- ECochGの反応が弱くなった場合、または患者が音刺激の知覚される音量の減少を報告した場合は、挿入を中止してください。.
- 30〜60秒待ってから、患者からの刺激について尋ねます。同時に、ECochGモニタリングの現在の状態についてECochGオペレータと通信します(CM応答)。
- 電極が動かないときにいずれかの応答(ECochGまたは主観的な応答)が回復しない場合は、電極を一度に1〜2接点ずつ徐々に引き戻し(~2mmの値は使用する電極のブランドによって異なります)、そのたびに応答を待ちます。応答が回復するまで、電極を十分に引き戻します。
- 挿入を調整した後、ECochG応答または知覚されるラウドネスが再び増加しないが、目的のIDA(270°-300°)(術前の測定と蝸牛内の電極の数に基づく)が達成された場合は、挿入を中止します。このシチュエーションは、部分的な挿入が完了したと解釈されます。
- 応答が再び増加した場合は、上記のように挿入を続けます(ステップ4.4.5-4.4.7)。
- 耳介後切開から集めた脂肪組織で丸い窓を密閉します。
- さらに、フィブリン接着剤と骨粉塵を使用して、レシーバー/刺激装置と乳様突起腔の間のリード線の溝をシールします。
- リード線を乳様突起腔内に骨粉とフィブリン接着剤で固定します。
- 外科用縫合糸で傷を閉じます。手術後の病棟での一晩の滞在中に患者を監視します。
5. 術後のケア
- 移植の術後画像診断のために、患者にコーンビームコンピューター断層撮影法(CBCT)を勧めてください。
- CBCT画像から電極の配置を確認します。
- CBCT イメージを開き、ドロップダウンリストから [MPR ] を選択します。
- MPRで蝸牛図を取得します。
- IDAと電極の位置を確認するには、MPRの画像をスクロールします。蝸牛図から蝸牛内電極の数を確認し、特に部分的な挿入がある場合にCIのフィッティングをガイドし、刺激電極を特定します。
- CBCT画像から電極の配置を確認します。
- 術後オージオグラムを患者に依頼して、手術後の最初の術後日と 1 か月後の残存聴力を測定します。フィッティングのフォローアップ中に、残存聴力を定期的に測定します。
注: 1 か月のフォローアップは、聴力温存結果の点で術後最初の日よりも信頼性があります。
結果
主観的モニタリングとECochGはどちらも、挿入外傷の発生を防ぐのに役立つ可能性があり、したがって、術後のより良い聴力保存結果を提供します。オージオグラムでは、術前の聴力レベルから 15 dB 以内の PTA (125-500 Hz) の減少は、残存聴力の保持を表し、したがって手術後の肯定的な結果を表すと考えられています。否定的な結果は、残存聴力の喪失です:術前の聴力からのPTA(125-500 Hz)の変化は30dB以上です。このプロトコルによる人工内耳移植中の残存聴力の維持の実現可能性に関するすべてのデータは、以前に Linder et al.20 によって報告されました。挿入外傷の予測におけるECochGの役割はまだ確認されていません。一方では、患者の主観的な聴力は、技術的な課題がなく、一般的に常に成功しているため、ECochGよりもいくつかの利点を持つ追加のツールを提供するようです。しかし、その一方で、それは非常に主観的です。この2つの方法を組み合わせることで、患者のフィードバックに関してECochGを解釈する機会が得られ、外科医が挿入手術中に決定を下す際に役立ちます。10人の患者の実現可能性データに基づいて、主観的なフィードバックが残存聴力の保存を予測できると考えています。このプロトコルでの聴力結果を表1に示します。
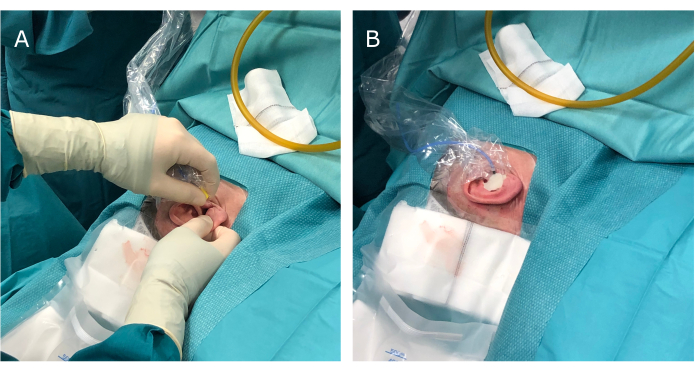
図2:外部外耳道を切開して密閉する前に、ECochG刺激装置イヤホンを患者の外部外耳道に挿入します。 (A)イヤホンの挿入、および(B)ヨードホルムシートで耳をドレープする前に、外部外耳道とイヤホンを骨ワックスで密閉します。略語:ECochG = 蝸牛電図検査。 この図の拡大版を表示するには、ここをクリックしてください。
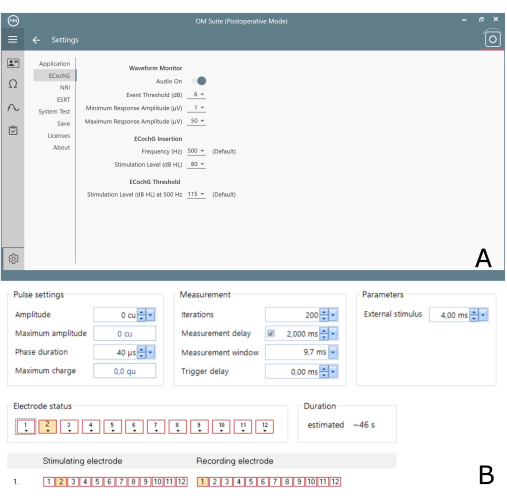
図3:市販の両プログラムのECochG設定 (A)Advanced Bionicsソフトウェアの設定画面(B) Medel ソフトウェアの設定ビュー。 この図の拡大版を表示するには、ここをクリックしてください。

図4:挿入の開始点と、両方の商用EcochGソフトウェアタイプを使用した2つの異なる挿入からの画像例(A)挿入前の手術室のビュー、EcochGラップトップを前面に。(B)Advanced Bionicsソフトウェア(C)およびMedelソフトウェアを使用した良好なECochG応答。この図の拡大版を表示するには、ここをクリックしてください。
表 1: 患者の年齢、挿入終了時の術中モニタリング状態、および術前および術後の純音平均 125-500 Hz としての聴力結果。 この表は、Linder et al.20から変更されました。聴力温存の結果は、Suhling et al.23によって使用された分類に従って報告されています。 この表をダウンロードするには、ここをクリックしてください。
ディスカッション
人工内耳の最適な利用は、難聴の効果的な管理にとって重要です。CIリハビリテーションの適応症の拡大により、使用されるリハビリテーションモダリティに関して個別の決定を下さなければならないグレーゾーンが生まれました。現在、高周波難聴の患者さんに対しては、CIの提供が進む傾向にあります。しかし、低周波域の残存聴力は、すべての患者で維持できるわけではありません。ECochG による 蝸牛モニタリングは、聴力の保存を改善する方法として提案されています。この論文では、電気生理学的反応と患者フィードバック反応の両方に基づく人工内耳モニタリングを適用することにより、手術中の残存聴力の信頼性の高い保存を達成するための最先端の方法を紹介します。
手術中の良好な、絶えず増加するECochG応答は、より良い聴力温存率に関連していると報告されています9,10,11,12,19。ECochG反応の低下は、外傷と残存聴力の喪失を予測するようであり、これにより外科医は挿入手順を調整するように警告します。ECochGは、全身麻酔下でのHP手術に強くお勧めします。ECochGの主な欠点は、術前に測定されたオージオグラムが良好な応答を予測するにもかかわらず、応答を記録できないことがあることである19。ECochGは貴重なツールですが、保存におけるECochGの役割は十分には解明されておらず、さらなる研究が必要です。
ECochGの解釈は、必ずしも簡単な手順ではありません。ECochG信号の振幅は、忍耐強く、および/または測定に大きく依存しているようです。したがって、許容される振幅変動の正確な閾値は決定されておらず、これはさらなる研究を必要とします。電極アレイの動きによる測定ノイズとアーチファクトは、振幅の短期的な減少を引き起こします。私たちの経験では、基底膜への圧力または蝸牛の損傷に起因する振幅の減少は、通常、少なくともアレイが動かされて圧力が低下するまで持続します。
電極挿入時の主観的聴力モニタリングは、これまでのところ、手術中の蝸牛の外傷を回避するための最も信頼性の高い方法です。もちろん、主観的な聴覚モニタリングは、薬物誘発性鎮静剤なしで局所麻酔下でのみ行うことができます。挿入は起こりうる悪影響を避けるために非常にゆっくりと行われるため、また、これらの悪影響が発生した場合に反応できるようにするためには、患者は7〜10分間動かないようにする必要があります。考慮すべきもう一つの重要な要素は、挿入中の音刺激の使用であり、これは患者の聴力の快適さのレベルを超えてはなりません。
聴覚保存のために設計された短い側壁電極は、一般に16mmから20mmの長さです。16 mm電極の場合、一般的なIDAは280°から300°22であり、これらの電極は一般に良好な聴力保存結果を示し、EASプロトコルで良好な聴力結果を提供します。標準長のLWによる聴力保存の結果は、短い電極5の結果と比較してやや劣る傾向がある。したがって、EAS患者による電気刺激には、短い電極で達成されるのと少なくとも同じIDAを達成するのに十分であると考えられています。より深い部分のスカラティンパニの量が少ないと、挿入中の外傷のリスクが高まります。ECochGと主観的モニタリングの使用により、より深い挿入が可能になり、聴力保存の可能性が高まります。
局所麻酔下でのHP手術を成功させるための最も重要な2つの要素は、正しい患者の選択と手術室の手術チームの協力です。挿入は非常にゆっくりと安定した方法で行われることが重要であり、そのためには患者が動かないようにする必要があります。ECochGからのフィードバックと主観的な聴力を確認し、不可逆的な損傷が発生する前に挿入手順の変更を行うためには、ゆっくりとした挿入が必要です。また、手術室全体(外科医、医師、看護師、患者間)のシームレスなコミュニケーションも必要です。挿入の現在の状況を認識することで、関係者全員が自分自身の向きを変え、正しい行動を取り、録音と挿入を成功させることができます。また、患者が意識を持っているということは、手術に積極的に参加しているということであり、手術チームと協力するモチベーションが高いはずです。
将来的には、患者が話さなくても刺激の変化を報告できるようにする新しい技術的ソリューションにより、外科チームは主観的な聴力状態により便利にアクセスできるようになり、これをECochGの結果に自動的にリンクできるようになる可能性があります。例えば、これは、患者が刺激の音量の変化に反応するために押すことができる電子スイッチを持つことによって行うことができます。
これは、人工内耳移植中の主観的な聴覚フィードバックを利用する最初の方法です。手術中の良好な主観的フィードバックは、聴力の保存を予測するようであり、さらに、挿入ダイナミクスを理解し、これをECochGによって提供される情報とどのように最もよく関連付けることができるかを理解する可能性を生み出します。それにもかかわらず、人工内耳手術中の主観的な聴力モニタリングの可能性を評価するには、さらなる研究が必要であることは明らかです。
全体として、ECochG と局所麻酔下での主観的聴力モニタリングの同時使用は、薬物誘発性鎮静および部分的な電極挿入を伴わずに、術後の信頼性の高い HP 結果と関連しているようです。
開示事項
著者らは、利益相反を報告していません。
謝辞
Aarno Dietzは、フィンランドアカデミー(助成金番号333525)およびNorth Savo Regional Grantから助成金を受けています。Pia Linderがフィンランド政府の研究資金(助成金番号5551877)から助成金を受けました。Matti Iso-Mustajärviは、フィンランド政府の研究資金(助成金番号5551876)、Instrumentarium Science Foundation、North Savo Regional Grant、およびThe Finnish Society of Ear Surgeryから助成金を受けています。
資料
| Name | Company | Catalog Number | Comments |
| EarPhone and sound tube | AB/Cochlear/Medel | Usually provided by the company in sterile packages, can be inserted in ear without sterility issues | |
| Ecocgh program | AB/Cochlear/Medel | AB and Medel provides software for clinical use. Also Cochlear has software for ECochG, atleas for research purposes. | |
| Equipments for Cochlear implantation | Basic setup and instrumentation for Cochlear implantation, not spesific to the ECoGh or Subjective hearing monitoring | ||
| Laptop/tablet | AB/Cochlear/Medel | AB has tablet consept as "AIM" for intraoperative ECochG measuring. It is provided by the company. Cochlear and Medelare operated with laptop | |
| Sound Processor | AB/Cochlear/Medel | Also company-specific, need for the connection to the electrode and measuring during the insertion |
参考文献
- Aschendorff, A., Kromeier, J., Klenzner, T., Laszig, R. Quality control after insertion of the nucleus contour and contour advance electrode in adults. Ear and Hearing. 28 (2), 75-79 (2007).
- Holden, L. K., et al. Factors affecting open-set word recognition in adults with cochlear implants. Ear and Hearing. 34 (3), 342-360 (2013).
- Gantz, B. J., Turner, C., Gfeller, K. E., Lowder, M. W. Preservation of hearing in cochlear implant surgery: Advantages of combined electrical and acoustical speech processing. Laryngoscope. 115 (5), 796-802 (2005).
- Lenarz, T., et al. European multi-centre study of the Nucleus Hybrid L24 cochlear implant. International Journal of Audiology. 52 (12), 838-848 (2013).
- Iso-Mustajärvi, M., Sipari, S., Löppönen, H., Dietz, A. Preservation of residual hearing after cochlear implant surgery with slim modiolar electrode. European Archives of Oto-Rhino-Laryngology. 277 (2), 367-375 (2020).
- Roland, J. T., Gantz, B. J., Waltzman, S. B., Parkinson, A. J. Multicenter clinical trial group. United States multicenter clinical trial of the cochlear nucleus hybrid implant system. Laryngoscope. 126 (1), 175-181 (2016).
- Roland, J. T., Gantz, B. J., Waltzman, S. B., Parkinson, A. J. Long-term outcomes of cochlear implantation in patients with high-frequency hearing loss. Laryngoscope. 128 (8), 1939-1945 (2018).
- Lenarz, T., Timm, M. E., Salcher, R., Büchner, A. Individual hearing preservation cochlear implantation using the concept of partial insertion. Otology & Neurotology. 40 (3), 326-335 (2019).
- Calloway, N. H., et al. Intracochlear electrocochleography during cochlear implantation. Otology & Neurotology. 35 (8), 1451-1457 (2014).
- Trecca, E. M., et al. Electrocochleography and cochlear implantation: A systematic review. Otology & Neurotology. 41 (7), 864-878 (2020).
- Mandalà, M., Colletti, L., Tonoli, G., Colletti, V. Electrocochleography during cochlear implantation for hearing preservation. Otolaryngology-Head and Neck Surgery. 146 (5), 774-781 (2012).
- Kim, J. S. Electrocochleography in cochlear implant users with residual acoustic hearing: A systematic review. International Journal of Environmental Research and Public Health. 17 (19), 7043(2020).
- Alzahrani, M., Martin, F., Bobillier, C., Robier, A., Lescanne, E. Combined local anesthesia and monitored anesthesia care for cochlear implantation. European Annals of Otorhinolaryngology, Head and Neck Diseases. 131 (4), 261-262 (2014).
- Dietz, A., Lenarz, T. Cochlear implantation under local anesthesia in 117 cases: Patients' subjective experience and outcomes. European Archives of Oto-Rhino-Laryngology. 279 (7), 3379-3385 (2021).
- Dietz, A., Wüstefeld, M., Niskanen, M., Löppönen, H. Cochlear implant surgery in the elderly: the feasibility of a modified suprameatal approach under local anesthesia. Otology & Neurotology. 37 (5), 487-491 (2016).
- Hamerschmidt, R., Moreira, A. T. R., Wiemes, G. R. M., Tenório, S. B., Tâmbara, E. M. Cochlear implant surgery with local anesthesia and sedation: comparison with general anesthesia. Otology & Neurotology. 34 (1), 75-78 (2013).
- Strøm, C., Rasmussen, L. S. Challenges in anesthesia for elderly. Singapore Dental Journal. 35, 23-29 (2014).
- Kecskeméti, N., et al. Cochlear implantation under local anesthesia: A possible alternative for elderly patients. European Archives of Oto-Rhino-Laryngology. 276 (6), 1643-1647 (2019).
- Shabashev, S., Fouad, Y., Huncke, T. K., Roland, J. T. Cochlear implantation under conscious sedation with local anesthesia; Safety, efficacy, costs and satisfaction. Cochlear Implants International. 18 (6), 297-303 (2017).
- Linder, P., Iso-Mustajärvi, M., Dietz, A. A comparison of ECochG with the subjective sound perception during cochlear implantation under local anesthesia-A case series study. Otology & Neurotology. 43 (5), 540-547 (2022).
- Escudé, B., et al. The size of the cochlea and predictions of insertion depth angles for cochlear implant electrodes. Audiology and Neurotology. 11 (1), 27-33 (2006).
- Gantz, B., et al. Outcomes of adolescents with a short electrode cochlear implant with preserved residual hearing. Otology & Neurotology. 37 (2), 118-125 (2016).
- Suhling, M. -C., et al. The impact of electrode array length on hearing preservation in cochlear implantation. Otology & Neurotology. 37 (8), 1006-1015 (2016).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved