Method Article
Enucleazione della prostata per il trattamento dell'iperplasia prostatica benigna mediante laser a diodi da 980 nm
* Questi autori hanno contribuito in egual misura
In questo articolo
Riepilogo
Qui, presentiamo un protocollo per l'enucleazione laser a diodi a 980 nm modificata per il trattamento dell'iperplasia prostatica benigna di grande volume.
Abstract
Nella popolazione maschile anziana, l'insorgenza di sintomi del tratto urinario inferiore (LUTS) causati dall'iperplasia prostatica benigna (IPB) è un problema comune. Qui, introduciamo una nuova tecnica chiamata enucleazione laser a diodi a 980 nm (DiLEP) per trattare l'IPB1. I laser a diodi possono assorbire contemporaneamente sia l'acqua che l'emoglobina, quindi sono ottimi per il taglio e l'emostasi2. Il laser a diodi è stato approvato dalla FDA nel 2007 ed è stato utilizzato nel trattamento dell'IPB grazie al suo efficace effetto di taglio ed emostasi3. DiLEP presenta diversi vantaggi rispetto ad altre tecniche, come TURP, HoLEP e PVP. Durante la procedura, definiamo il confine di una prostata ad alto volume e la separiamo in tre lobi con un laser a diodi bruciando due anelli e un solco (come una freccia di Cupido). Rispetto ad altre procedure, mDiLEP ha meno complicanze intraoperatorie, una curva di apprendimento più breve e raggiunge una maggiore resezione dei tessuti.
Introduzione
Rispetto alla tradizionale resezione transuretrale della prostata (TURP), gli interventi chirurgici laser sono diventati gradualmente più popolari grazie alla loro migliore tolleranza al paziente, alla minore quantità di perdita di sangue intraoperatoria, all'efficacia e al recupero postoperatorio più breve 4,5.
Negli ultimi anni, le tecniche in più rapida crescita hanno previsto l'uso di laser di varie lunghezze d'onda. Attualmente, molti tipi di laser con caratteristiche diverse possono essere utilizzati per completare l'enucleazione della prostata. Da quando il laser a diodi è stato approvato dalla FDA statunitense per l'iperplasia prostatica nel 2007, il suo utilizzo è gradualmente aumentato nel trattamento dell'IPB grazie alla sua eccezionale capacità di taglio e all'effetto emostasi6. La lunghezza d'onda del laser determina il grado di assorbimento da parte dell'acqua e dell'emoglobina. Un laser a diodi con una lunghezza d'onda di 980 nm fornisce il più alto tasso di assorbimento combinato di acqua ed emoglobina. La capacità di penetrazione del tessuto è di 0,5 mm e può produrre effetti di coagulazione nei tessuti più profondi, il che gli conferisce un'ottima capacità di ablazione ed emostasi dei tessuti 7,8.
Molti centri di ricerca hanno iniziato ad utilizzare DiLEP per il trattamento dell'iperplasia prostatica benigna. In pratica, il DiLEP tradizionale ha una curva di apprendimento più lunga e non presenta vantaggi evidenti legati alla protezione dello sfintere urinario9. Sulla base dei motivi sopra esposti, il DiLEP tradizionale è stato modificato nel nostro centro per migliorare il valore del trattamento con laser a diodi nei pazienti con IPB.
Protocollo
Tutti i metodi qui descritti sono stati approvati dal comitato etico dell'ospedale di Pechino. Le indicazioni per la chirurgia sono conformi alle linee guida dell'Associazione Europea di Urologia per i LUTS maschili non neurogeni. Le controindicazioni includono il sospetto cancro alla prostata o la disfunzione del detrusore.
1. Strumenti per il funzionamento
- Garantire la disponibilità di apparecchiature laser a diodi (980 nm) con una potenza che include la modalità continua (80-100 W).
- Utilizzare una fibra laser e una soluzione salina allo 0,9% per l'irrigazione intraoperatoria della vescica.
- Utilizzare un resettoscopio laser da 26 F per acquisire una buona visualizzazione e migliorare l'efficienza.
2. Preparazione per l'uso
- Eseguire la preparazione della pelle il giorno dell'operazione.
- Fornire un antibiotico per via endovenosa prima dell'intervento a tutti i pazienti10.
NOTA: La cefuroxima sodica (1,5 g in 100 ml di cloruro di sodio allo 0,9%) viene somministrata 30 minuti prima dell'operazione. - Prima dell'anestesia, far sdraiare il paziente sul tavolo operatorio.
NOTA: L'anestesia generale è efficace e appropriata per questa operazione. Gli anestesisti dovrebbero determinare la modalità di anestesia in base alle condizioni generali del paziente. - Avvolgere il paziente in modo sterile nella posizione di litotomia dorsale.
3. Fasi della procedura
- Osservazione
- Osservare direttamente l'uretra, il verumontano, il collo vescicale, gli orifizi ureterali, la mucosa vescicale e l'iperplasia trabecolare mediante resettoscopio (15-30°).
- Progetta l'intervallo di enucleazione (freccia di Cupido).
- Incidere circolarmente (profondità alla ghiandola, larghezza circa 3-4 mm) la mucosa del collo vescicale con un laser (Figura 1).
- Incidere circolarmente (profondità alla ghiandola, larghezza circa 3-4 mm) la mucosa dell'uretra prostatica all'estremità prossimale del verumontano con un laser (Figura 2).
NOTA: Confermare il segno anatomico prima dell'incisione per evitare lesioni alla mucosa del collo vescicale e all'uretra dello sfintere. Utilizzare una potenza laser di 80-100 W durante l'operazione, ad eccezione dell'emostasi. - Collegare i cerchi concentrici del collo vescicale e l'apice della prostata nell'uretra posteriore a ore 12.
- Incidere il lobo sinistro e il lobo destro con il laser (Figura 3).
NOTA: Una volta preincisa la posizione a ore 12 dell'uretra posteriore, trattenere la mucosa distale. I cerchi concentrici formati al collo della vescica e all'apice della prostata sono chiamati frecce di Cupido.
- Creazione di un canale
- Trova la capsula chirurgica a ore 5 e 7 dell'apice della prostata.
- Trova la capsula chirurgica a ore 5 e 7.
- Collegare le posizioni della capsula chirurgica a ore 5 e 7 con un laser (Figura 4).
- A ore 6 dell'apice della prostata, separare il lobo mediano dalla capsula chirurgica dall'apice della prostata al collo vescicale con un laser (Figura 5).
NOTA: Se il volume della prostata è di >80 ml, i lobi mediano e laterale saranno completamente separati a ore 5 e 7 dell'apice della prostata.
- Enucleazione dei lobi sinistro e destro
- In senso antiorario, enucleare il lobo destro a ore 6 e 12 dall'apice della prostata al collo vescicale con un resettoscopio (Figura 6).
- In senso orario, enucleare il lobo sinistro a ore 6 e 12 dall'apice della prostata al collo vescicale (Figura 7).
- Spingere tutte le ghiandole nella vescica dopo l'enucleazione.
NOTA: Se il volume della prostata è di >80 mL, enucleare i lobi mediano e laterale nella sequenza corretta; Quindi, spingere nella vescica.
- Emostasi
- Utilizzare una potenza laser inferiore (50 W) per fermare l'emorragia intorno al sito chirurgico. Mantenere una distanza adeguata (ad es. 1-3 mm).
- Morcellare il tessuto prostatico.
- Morcellare il tessuto prostatico enucleato in piccoli pezzi (il più piccoli possibile) con un morcellatore e quindi rimuovere il tessuto dalla vescica (Figura 8).
- Cateterismo
- Rimuovere il morcellatore dall'uretra.
- Posizionare delicatamente un catetere di Foley da 22 F attraverso l'orifizio uretrale nella cavità vescicale con 30 ml di acqua nel palloncino dopo aver lubrificato a sufficienza l'uretra con gel di lidocaina.
- Cure postoperatorie10
- Lasciare che il paziente si sdrai sul letto per circa 3 ore dopo l'intervento nell'unità di cura fino a quando non si sveglia completamente dall'anestesia. Assicurarsi che i monitor paziente e l'ossigeno medico siano disponibili durante questo periodo.
- Una volta che il paziente si è completamente svegliato, riportarlo in reparto. Lascia che il paziente inizi a bere un po' d'acqua e a mangiare del cibo. Registra qualsiasi produzione di urina e presta attenzione al colore delle urine.
Risultati
In uno dei nostri studi sono stati inclusi un totale di 40 pazienti con IPB sottoposti a DiLEP. Come metodo statistico è stato utilizzato un t-test a campione indipendente. Tutti i pazienti hanno completato con successo l'operazione. Quasi tutti i pazienti hanno avuto il catetere rimosso entro 5 giorni dall'intervento (Tabella 1). Tutti i pazienti sono tornati in ospedale per esami di follow-up nel 1°, 3° e 12° mese dopo l'intervento. Gli strumenti International Prostate Symptom Score (IPSS)11 e Quality of Life (QoL)1 sono stati utilizzati per lo screening, la diagnosi rapida, il monitoraggio dei sintomi e la guida della gestione dell'IPB. Questi possono anche essere utilizzati per valutare l'efficacia del trattamento dell'IPB. Rispetto ai valori basali, l'International Prostate Symptom Score (IPSS) è diminuito significativamente al 38,15%, 31,92% e 18,70% rispettivamente a 1, 3 e 12 mesi dopo l'intervento (tutti p < 0,001) e la QoL è diminuita significativamente al 57,89%, 43,94% e 20,78% (tutti p < 0,001, rispettivamente). Per i parametri oggettivi, rispetto al basale, il Qmax medio è aumentato di quasi 3 volte e il residuo post-minzionale medio durante il follow-up è diminuito di quasi 4 volte. Rispetto ai valori preoperatori, dopo l'intervento, il volume della prostata è diminuito drasticamente (p < 0,001) (Tabella 2).
Le complicanze peri- e postoperatorie riportate durante questo studio sono presentate nella Tabella 3. Secondo il sistema di classificazione Clavien Dindo modificato12, uno strumento ampiamente utilizzato e autorevole per la classificazione delle complicanze chirurgiche, nessun paziente intraoperatorio ha avuto complicanze e solo quattro casi hanno riportato complicanze postoperatorie di grado12.
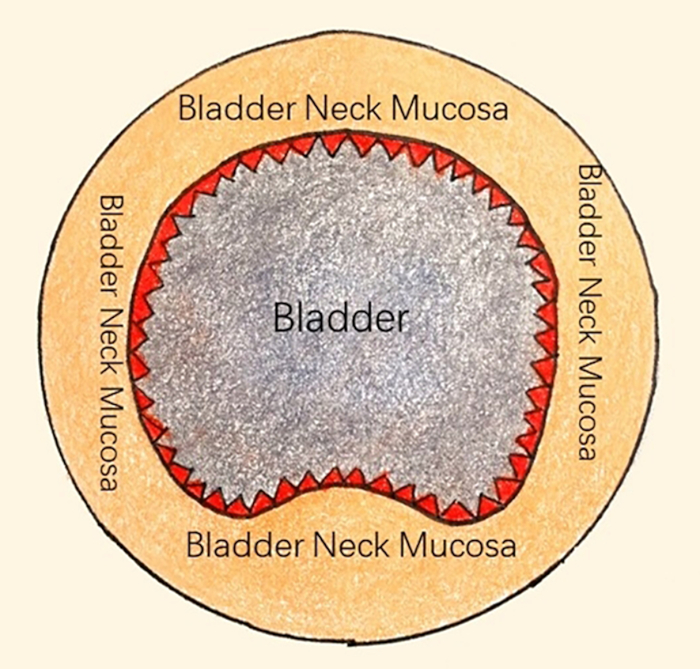
Figura 1: Incidere circolarmente la mucosa del collo vescicale con un laser. Clicca qui per visualizzare una versione più grande di questa figura.
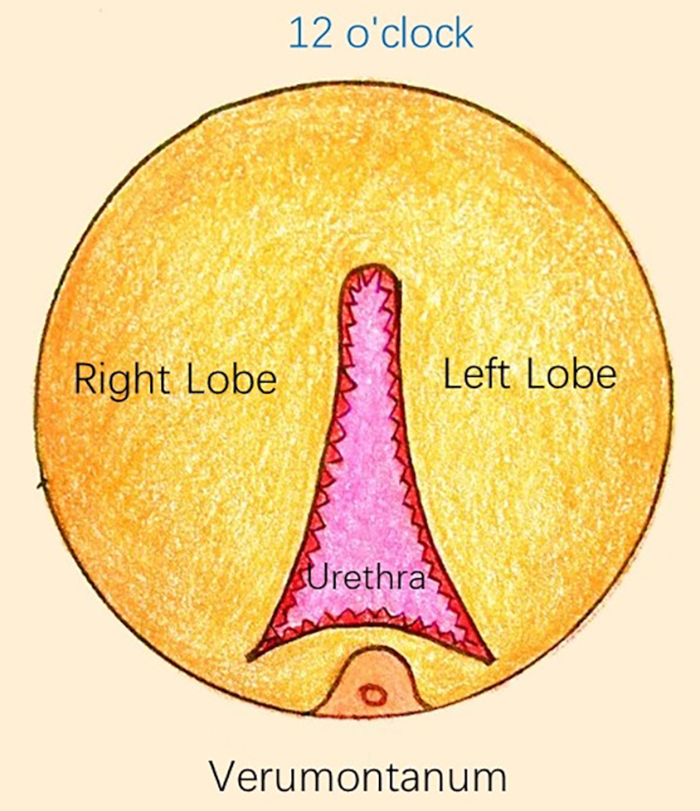
Figura 2: Incidere circolarmente la mucosa dell'uretra prostatica all'estremità prossimale del verumontano con un laser. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 3: Incidere il lobo sinistro e il lobo destro all'apice della prostata a ore 12. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 4: Incidere circolarmente la mucosa del collo vescicale con un laser. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 5: Trova la capsula chirurgica a ore 5 e 7 dell'apice della prostata e collega le posizioni della capsula chirurgica a ore 5 e 7 con un laser. Clicca qui per visualizzare una versione più grande di questa figura.
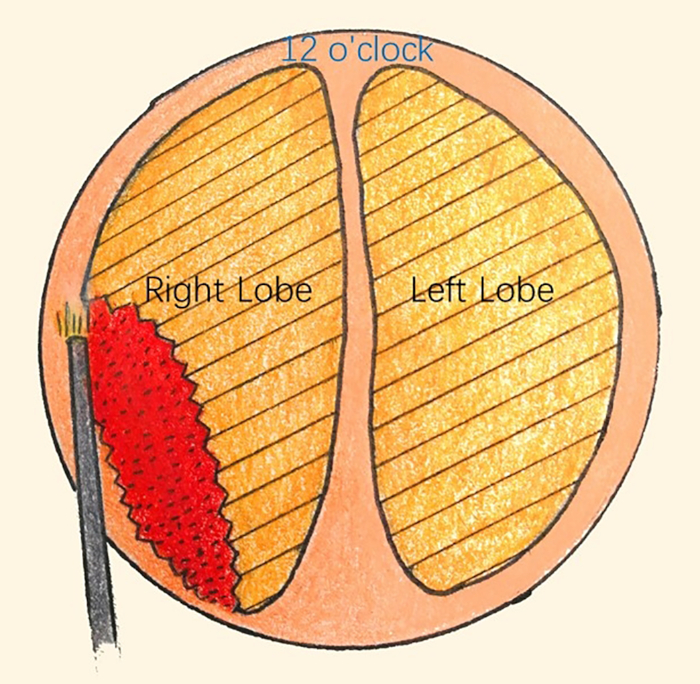
Figura 6: In senso antiorario, enucleare il lobo destro a ore 6 e 12 dall'apice della prostata al collo vescicale. Clicca qui per visualizzare una versione più grande di questa figura.
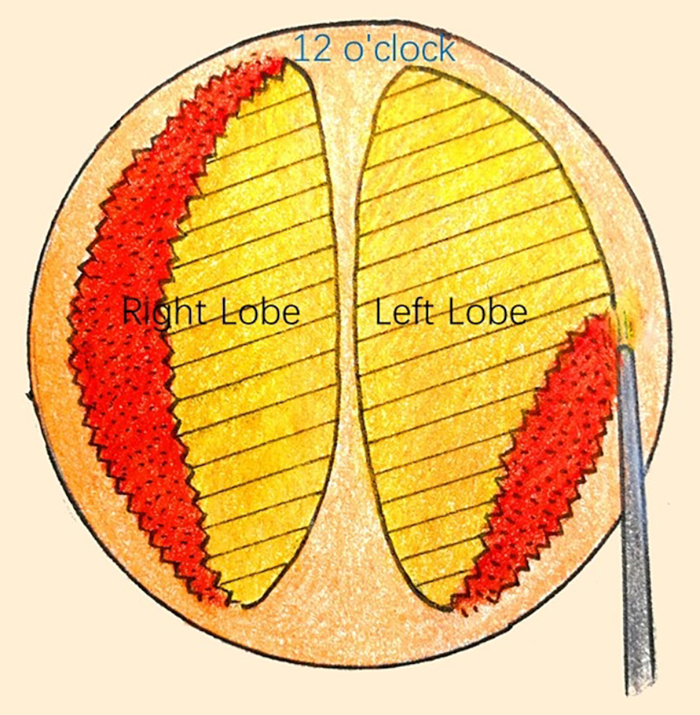
Figura 7: In senso orario, enucleare il lobo sinistro a ore 6 e 12 dall'apice della prostata al collo vescicale. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 8: Tagliare il tessuto prostatico enucleato in piccoli pezzi utilizzando un morcellatore e quindi rimuovere i tessuti dalla vescica. Clicca qui per visualizzare una versione più grande di questa figura.
| Parametri | Dati |
| Età (y) | 73.35±7.84 |
| Volume della prostata (ml) | 106.40±19.01 |
| Tempo operativo (min) | 71.18±16.55 |
| Volume del liquido di perfusione (L) | 28.02±13.80 |
| Tempo di irrigazione postoperatoria (h) | 13.47±1.83 |
| Diminuzione dell'emoglobina (g/L) | 2.62±1.24 |
| Durata del catetere (d) | 4.25±0.08 |
| Degenza ospedaliera (d) | 4.60±0.77 |
| Tempo di follow-up (m) | 12.45±1.75 |
| I dati sono mostrati come media ± SD; IPB: iperplasia prostatica benigna; enucleazione laser a diodi della prostata; SD: Deviazione standard | |
Tabella 1: Dati perioperatori di 40 pazienti con IPB sottoposti a DiLEP.
| Parametri | Pre-operatorio | 1 milione | 3 milioni | 12 milioni | Valore P |
| Qmax (ml/min) | 7.12±2.94 α.β.γ | 21.19±2.18 | 22.24±2.02 | 19.73±1.80 | <0,001 |
| PVR(ml) | 113,22±33,56 α.β,γ | 27.30±3.98 | 25.05±4.21 | 31.10±6.65 | <0,001 |
| IPSS | 23.15±7.44 α,β,γ | 8.37±2.49 | 7.37±1.94 | 4.33±1.79 | <0,001 |
| Qualità della vita | 3,80±0,88 α.β.γ | 2,20±0,89 | 1,67±0,65 | 0,79±0,66 | <0,001 |
| PV(ml) | 106.40±19.01 | —— | —— | 22.08±4.28 | <0,001 |
| Qmax = portata massima; PVR = residuo postvoid; IPSS = Punteggio internazionale dei sintomi della prostata; QoL = qualità della vita; PV = volume della prostata | |||||
| α:Differenze significative tra i gruppi pre e post operatori di 1 mese; β:Differenze significative tra gruppi pre e post operatori di 3 mesi; γ:Differenze significative tra 12 mesi pre e post-operatori | |||||
Tabella 2: Dati al basale e ai parametri di 1, 3 e 12 mesi dopo l'intervento.
| Complicazioni | Pazienti, n (%) | Grado |
| Intraoperatorio | ||
| Perforazione della capsula prostatica | 0 | 3b |
| Trasfusione di sangue | 0 | 2 |
| Sindrome TURP | 0 | 4 |
| Lesione della parete vescicale | 0 | 2 |
| Lesione orifce ureterale | 0 | 2 |
| Lesione dello sfintere dell'uretra | 0 | 2 |
| Postoperatorio | ||
| Convulsioni vescicali | 2 (5%) | 1 |
| Incontinenza urinaria da urgenza | 2 (5%) | 1 |
| Incontinenza urinaria da sforzo | 0 | 2 |
| Sostituire il catetere | 0 | 1 |
| Le complicanze sono state classificate in base al sistema di classificazione Clavien-Dindo modificato | ||
Tabella 3: Complicanze peri- e post-operatorie di 40 pazienti con IPB sottoposti a DiLEP.
Discussione
Attualmente, il laser a diodi da 980 mm sta iniziando ad essere utilizzato per il trattamento dell'IPB5. Pochi rapporti hanno descritto studi clinici correlati. Rispetto all'effetto della TURP nel trattamento dell'IPB, molti studi hanno dimostrato che DiLEP provoca una minore perdita di sangue, raggiunge una migliore funzione minzionale e ha tempi di ritenzione del catetere più brevi 9,13,14,15.
Qui, condividiamo le nostre esperienze con mDiLEP. Nel nostro studio, rispetto al tradizionale DiLEP 9,16,17, abbiamo inciso circolarmente la mucosa del collo vescicale e la mucosa dell'uretra prostatica all'estremità prossimale del verumontano con un laser prima dell'enucleazione. Quindi, abbiamo collegato i cerchi concentrici del collo vescicale e l'apice della prostata a ore 12. Questa è chiamata freccia di Cupido. Sebbene questa procedura sembri aumentare il tempo dell'operazione, non ha aumentato il tempo totale dell'operazione rispetto ai risultati descritti in altri studi. Porta anche molti benefici: in primo luogo, lo sfintere uretrale è protetto dalle lesioni perché abbiamo inciso circolarmente la mucosa dell'uretra prostatica all'estremità prossimale del verumontano18. La mucosa uretrale conservata all'apice della prostata può funzionare come un cuscino anale, consentendo allo sfintere uretrale di funzionare meglio, migliorando la prevenzione delle perdite di urina. Per i motivi di cui sopra, nessun paziente ha riportato incontinenza urinaria da sforzo in questo studio. In secondo luogo, i chirurghi possono operare all'interno di un'area chirurgica delimitata incidendo circolarmente la mucosa del collo vescicale con un laser, che può proteggere gli orifizi ureterali dalle lesioni. Questi due passaggi non vengono eseguiti nelle operazioni tradizionali. Alcuni studi 11,19,20 hanno riportato che l'incidenza delle lesioni dello sfintere uretrale e dell'orifizio ureterale è relativamente alta, soprattutto per i chirurghi inesperti, e l'insorgenza di queste complicanze è un pesante fardello per medici e pazienti. In terzo luogo, l'operatore può definire l'ambito dell'intervento chirurgico incidendo la mucosa del collo vescicale e la mucosa dell'uretra prostatica all'estremità prossimale del verumontano. Questo aiuta il chirurgo a trovare la capsula chirurgica della prostata, riduce l'insorgenza della perforazione della capsula prostatica e facilita l'enucleazione dei lobi mediano e laterale21. Secondo la nostra esperienza, questa operazione che coinvolge una freccia di Cupido è stata molto più facile da padroneggiare e facilita la promozione di questa nuova tecnologia.
Rispetto alle procedure esistenti utilizzate nel trattamento dell'IPB, DiLEP dimostra risultati clinici soddisfacenti a breve termine. Inoltre, questa tecnica promettente ha evidenti vantaggi in quanto previene la continenza urinaria. Tuttavia, sono necessarie ulteriori ricerche per dimostrare l'efficacia a lungo termine di questa tecnica. Solo in questo modo questa tecnica può essere sviluppata in un modello per un protocollo di enucleazione della prostata in futuro.
Divulgazioni
Gli autori non hanno nulla da rivelare.
Riconoscimenti
Gli autori desiderano riconoscere il sostegno del National Key Research and Development Program of China (Grant 2017YFC840102).
Materiali
| Name | Company | Catalog Number | Comments |
| HU Diode Laser | Beijing L.H.H.Medical Science Development Co., Ltd | HU-150 | Wavelength: 980nm Maximum Power: 150W Operation Mode: Continuous and pulsed |
| Optical Fiber | Beijing L.H.H.Medical Science Development Co., Ltd | YYGX600 | Fiber core diameter: 600 μm Fiber length: 2m |
| Morcellator System | Beijing L.H.H.Medical Science Development Co., Ltd | PXQ-01 | Rotate Speed: 100-3000rpm MAX. Vacuum Pressure: -80KPa Rated Output Torque: 12mNm Blade Size: Φ5.0*390mm; Φ3.5*390mm Blade Work Mode: Corotation alternates reversal |
Riferimenti
- Maliszewski, T. M., Sikorski, A. 574 Diode laser 980 nm for the treatment of BPH: Long-term comparison of the enucleation vs. vaporization. European Eurology. 14 (2), 137-151 (2015).
- Lerner, L. B., Rajender, A. Laser prostate enucleation techniques. Canadian Journal of Urology. 22 (Suppl 1), 53-59 (2015).
- Das, A. K., et al. A retrospective comparison of diode to holmium for laser enucleation of the prostate. Canadian Journal of Urology. 26 (4), 9836-9842 (2019).
- Hruby, S., et al. Eraser Laser Enucleation of the Prostate: Technique and Results. European Urology. 63 (2), 341-346 (2013).
- Lerner, L. B., Archana, R. Laser prostate enucleation techniques. Canadian Journal of Urology. 22 (5 Suppl 1), 53 (2015).
- Leonardi, R., Caltabiano, R., Lanzafame, S. Histological evaluation of prostatic tissue following transurethral laser resection (TULaR) using the 980 nm diode laser. Archivio Italiano di Urologia e Andrologia. 82 (82), 1-4 (2010).
- Kahokehr, A., Gilling, P. J. Enucleation techniques for benign prostate obstruction: Which one and why?. Current Opinion in Urology. 24 (1), 49-55 (2013).
- Chung, D. E., Te, A. E. New techniques for laser prostatectomy: an update. Therapeutic Advances in Urology. 1 (2), 85-97 (2014).
- Wu, G., et al. A comparative study of diode laser and plasmakinetic in transurethral enucleation of the prostate for treating large volume benign prostatic hyperplasia: a randomized clinical trial with 12-month follow-up. Lasers in Medical Science. 31 (4), 599-604 (2016).
- Wang, X., et al. Photoselective Vaporesection of the Prostate via an End-firing Lithium Triborate Crystal Laser. Journal of Visualized Experiments. (135), e57336 (2018).
- Shigemura, K., Tanaka, K., Yamamichi, F., Chiba, K., Fujisawa, M. Comparison of Predictive Factors for Postoperative Incontinence of Holmium Laser Enucleation of the Prostate by the Surgeons' Experience During Learning Curve. International Neurourology Journal. 20 (1), 59-68 (2016).
- Stroman, L., Ellis, D., Toomey, R., Mazaris, E. An 18-month Audit of TURP Complications using the Clavien-Dindo Classification System. Journal of Urology. 1 (3), 3 (2013).
- Li, B., Xu, A., Zou, Y., Liu, C. A Randomized Trial Comparing Diode Laser Enucleation of the Prostate with Plasmakinetic Enucleation and Resection of the Prostate for the Treatment of Benign Prostatic Hyperplasia. Journal of Endourology. 27 (10), 1254-1260 (2013).
- Lerner, L. B., Rajender, A. Laser prostate enucleation techniques. Canadian Journal of Urology. 22 (5 Suppl 1), 53 (2015).
- Wu, G., et al. A comparative study of diode laser and plasmakinetic in transurethral enucleation of the prostate for treating large volume benign prostatic hyperplasia: a randomized clinical trial with 12-month follow-up. Lasers in Medical Science. 31 (4), 599-604 (2016).
- Xu, A., et al. A randomized trial comparing diode laser enucleation of the prostate with plasmakinetic enucleation and resection of the prostate for the treatment of benign prostatic hyperplasia. Journal of Endourology. 27 (10), 1254-1260 (2013).
- Yang, S. S., Hsieh, C. H., Lee, Y. S., Chang, S. J. Diode laser (980 nm) enucleation of the prostate: a promising alternative to transurethral resection of the prostate. Lasers in Medical Science. 28 (2), 353-360 (2013).
- Liu, L., Cheng, F., Li, H., Yu, W., Rao, T. Comparison of Clinical Effect Between Transurethral 1 470 nm Diode Laser Enucleation of the Prostate and Transurethral Bipolar Plasmakinetic Resection of Prostate. Medical Journal of Wuhan University. 39 (5), 809-812 (2018).
- Nair, S. M., Pimentel, M. A., Gilling, P. J. A Review of Laser Treatment for Symptomatic BPH (Benign Prostatic Hyperplasia). Current Urology Reports. 17 (6), 1-8 (2016).
- Cho, M. C., et al. Predictor of de novo urinary incontinence following holmium laser enucleation of the prostate. Neurourology, Urodynamics. 30 (7), 1343-1349 (2011).
- Herrmann, T. R. Long-term outcome after endoscopic enucleation of the prostate: From monopolar enucleation to HoLEP and from HoLEP to EEP. Der Urologe. Ausg. A. 55 (11), 1446 (2016).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon