Method Article
Un video educativo que demuestra cómo propensar a un paciente intubado críticamente enfermo
En este artículo
Resumen
Proning a un paciente críticamente enfermo con síndrome de dificultad respiratoria aguda grave (SDRA) es un procedimiento complejo pero beneficioso. Las excelentes habilidades de comunicación, el trabajo en equipo y la colaboración multidisciplinaria son fundamentales para la seguridad del paciente y del personal. Se debe utilizar un procedimiento estándar cuando se trata de pacientes ventilados con tubos, drenajes y dispositivos de acceso vascular.
Resumen
A principios de la pandemia de enfermedad por coronavirus 2019 (COVID-19), se informó que la posición prona era beneficiosa para los pacientes con COVID-19 con ventilación mecánica con síndrome de dificultad respiratoria aguda (SDRA). Sin embargo, para el personal de algunos hospitales pequeños y grandes, la experiencia con esta intervención fue baja. Hospitales selectos pudieron reunir equipos de proning; Pero, a medida que las instalaciones comenzaron a experimentar escasez de personal, encontraron que los equipos de proning eran insostenibles, y el personal menos especializado necesitaba aprender a propensar a los pacientes de manera segura.
La proning es un procedimiento de alto riesgo: la falta de un enfoque estándar puede provocar confusión en el personal y resultados deficientes para los pacientes, incluida la pérdida involuntaria del tubo endotraqueal (TE), el desplazamiento del acceso vascular y la ruptura de la piel. Dada la agudeza y el alto volumen de pacientes, traducir un procedimiento complejo en una política escrita puede no ser del todo efectivo. Las enfermeras de cuidados intensivos, los terapeutas respiratorios, los fisioterapeutas, las enfermeras de heridas, las enfermeras practicantes, los asistentes médicos y los médicos deben estar preparados para realizar este procedimiento de manera segura para un paciente con COVID-19 gravemente enfermo.
La comunicación, el trabajo en equipo y la colaboración multidisciplinaria son fundamentales para evitar complicaciones. Durante el procedimiento se deben implementar intervenciones para prevenir el desplazamiento del acceso vascular y de tubos, la ruptura de la piel y la lesión del plexo braquial y los tejidos blandos. Reposicionar al paciente en la posición prona, así como devolver al paciente a la posición supina, deben ser componentes de un plan integral de prona.
Introducción
La atención a los pacientes con SDRA ha mejorado mucho en las últimas cinco décadas. Menk et al. revisaron los estándares para el manejo ventilatorio, farmacoterapia y complementos a la ventilación en el tratamiento de este proceso inflamatorio1. La presión de ventilación individualizada y la limitación del volumen, el uso de presión espiratoria final positiva (PPFE) para la oxigenación y el reclutamiento pulmonar, y los ensayos de respiración espontánea para minimizar la atrofia del diafragma son pilares de la atención que continúan evolucionando1. En un ensayo controlado aleatorizado multicéntrico, Villar et al. encontraron que la administración temprana de dexametasona a pacientes con SDRA moderado a severo redujo el tiempo en el ventilador y la mortalidad general2. Otros ensayos clínicos aleatorizados multicéntricos, como RECOVERY y CoDex, estudiaron el uso de dexametasona en pacientes con SDRA relacionado con COVID-19. Encontraron que la administración temprana de dexametasona a pacientes con COVID-19 y SDRA moderado o grave, junto con la atención estándar, redujo el tiempo en el ventilador y resultó en una menor mortalidad a los 28 días 3,4.
La posición prona, un complemento ventilatorio eficaz para los pacientes con SDRA de moderada a grave, no es una intervención nueva. Guerin et al. demostraron que la posición prona para el SDRA reduce significativamente la mortalidad a los 28 y 90 días y aumenta la posibilidad de una extubación exitosa5. Sin embargo, colocar a un paciente en la posición prona no está exento de riesgos; Pueden ocurrir complicaciones iatrogénicas como obstrucción del TE, desplazamiento del catéter central y lesión por presión al intentar esta maniobra con un paciente ventilado mecánicamente 6,7.
Antes de la pandemia de COVID-19, algunas instituciones iniciaban el posicionamiento prono para el SDRA moderado a grave ad hoc o con poca frecuencia, similar a lo que Spece et al. informaron sobre la lenta adopción de la ventilación de bajo volumen tidal para el SDRA a pesar de la evidencia convincente de su eficacia 6,8,9. Sin embargo, la pandemia de COVID-19 exigió una rápida implementación de nuevos conocimientos, independientemente de las brechas previas en la aplicación de la investigación clínica a la atención al paciente.
Durante la pandemia, tanto los primeros informes anecdóticos, como los estudios bien construidos más tarde, establecieron que la proning no solo mejoró los parámetros fisiológicos sino que también redujo la mortalidad de los pacientes con SDRA por COVID-19. Shelhamer et al. encontraron que se evitó una muerte hospitalaria por cada ocho pacientes con SDRA moderado a grave, que fueron promovidos durante su estancia en la UCI10. La posición prona fue fuertemente apoyada como tratamiento estándar para el paciente con COVID-19 con SDRA versus ser una maniobra de última hora 1,7. Sin embargo, la escasez de personal durante la pandemia de COVID-19 dio lugar a la reasignación de personal de cuidados no críticos a áreas de cuidados críticos. Este personal redistribuido carecía de experiencia con este procedimiento de alto volumen y alto riesgo11. Los factores estresantes en estos equipos, tanto en el trabajo como en el hogar, resultaron en incertidumbre y dificultad para mantener los procesos. Era imperativo desarrollar una estrategia para mitigar los eventos adversos relacionados con la posición prona12.
El objetivo de este protocolo es demostrar la efectividad de un enfoque paso a paso basado en el equipo para la maniobra de proning para pacientes con SDRA COVID-19. Se ha demostrado que este procedimiento conlleva un bajo riesgo de desplazamiento del dispositivo y otros eventos adversos. En el contexto de la pandemia de COVID-19, la aparición de proning es frecuente. Las ventajas de la técnica utilizada aquí incluyen el acceso visual y físico completo al paciente con tubos conectados, cables y otros equipos, menos estrés en el paciente y los trabajadores de la salud mediante el uso de un mate de transferencia transpirable y la participación del equipo multidisciplinario para disminuir los resultados adversos13.
Con otros métodos de proning manual, como el método "burrito", los tubos, líneas y alambres conectados no se pueden visualizar durante todo el proceso de proning14. Las técnicas adicionales que se encuentran en el cuerpo más amplio de la literatura se basan en un marco de proning portátil o una cama de proning especializada. Aunque efectivos, estos métodos pueden ser prohibitivos si el equipo no está fácilmente disponible, es demasiado costoso o si el personal carece de capacitación interprofesional sobre el manejo de situaciones de emergencia que podrían ocurrir durante el uso del equipo14,15,16.
Trabajo en Equipo
La crisis de COVID-19 reveló la necesidad de adoptar una mentalidad de equipo debido al alto volumen de pacientes, la escasez de suministros y recursos humanos entre los profesionales de la salud en los hospitales. Aunque la colaboración interprofesional en el cuidado de la salud no es un concepto nuevo, ser capaz de reunir rápidamente un equipo y realizar un procedimiento de alto riesgo no es algo que la mayoría del personal de enfermería y los profesionales de la salud aliados entrenen para hacer17. Algunos miembros del personal descubrieron que tenían varios niveles de competencia y confianza en relación con la promoción de un paciente, así como ideas competitivas sobre el mejor enfoque con la menor cantidad de complicaciones del paciente.
El liderazgo, el respeto, la adaptabilidad, el monitoreo del desempeño de cada uno, la comunicación de circuito cerrado y la orientación del equipo son elementos clave para un equipo seguro y efectivo17. Tener una visión compartida de las consideraciones críticas se puede lograr mediante la promoción de un procedimiento operativo estándar que apoye la atención segura y efectiva para el paciente que necesita ser provisto. Papazian et al. recomiendan tener un procedimiento escrito y una capacitación detallada para los equipos de proning18.
Simulación
Practicar o simular la maniobra de proning utilizando un personal multidisciplinario puede ser una herramienta eficaz tanto para el personal nuevo como para una revisión para el personal titular16. Ser consciente y atento a las posibles complicaciones durante y después de la proning se puede lograr a través de una educación enfocada y equipos multidisciplinarios para proning8. Una enfermera de la UCI y un terapeuta respiratorio (RT) centrados en el manejo crítico del tubo y el acceso vascular, un especialista en heridas o campeón de la piel centrado en la prevención de lesiones cutáneas y un fisioterapeuta que evalúa la mecánica corporal y la prevención de lesiones de tejidos blandos son ejemplos de manejo efectivo de la carga de trabajo. El máximo beneficio clínico puede lograrse utilizando las fortalezas únicas del personal especializado19.
Protocolo
1. Procedimiento: preparación
- Haga que el equipo establezca que el paciente es un buen candidato para la posición prona con respecto al estado hemodinámico.
- Obtenga una orden del proveedor para la posición prona, que idealmente debería indicar el número de horas en posición prona.
- Explique el procedimiento al paciente (si no está sedado) y / o a la pareja.
NOTA: Considere la hora del día y el personal disponible con respecto a cuándo comenzar el ciclo de proning. Esto es especialmente relevante si hay varios pacientes en una unidad/sala que necesitan ser colocados en decúbito prono8. - Asegúrese de que todos los participantes potenciales sean notificados del plan, incluido el RT.
- Obtener una muestra de gasometría arterial para su análisis, de una vía arterial permanente o mediante punción arterial antes del procedimiento8.
- Transfiera al paciente a una superficie de redistribución de presión antes de comenzar el ciclo de proning19.
- Use una hoja deslizante o un mate de transferencia de aire para evitar lesiones al cuidador.
- Si se utiliza una sonda de alimentación, compruebe la integridad de la sujeción o utilice una brida para reducir cualquier posibilidad de desprendimiento.
- Detenga la alimentación por sonda.
- Asegure meticulosamente todos los catéteres intravasculares y coloque apósitos de espuma sobre la piel debajo de los cubos y puertos si el paciente estará acostado sobre ellos cuando esté en posición prona.
NOTA: Si el paciente está en aislamiento, inicie un sensor portátil para el monitoreo continuo de glucosa, si corresponde y está disponible. - Tome nota de la longitud del ET en los labios o dientes. Retire la cabecera.
- Si se usa un soporte comercial para ET, haga que la enfermera de RT y de la UCI retire este dispositivo y asegure el tubo con cinta adhesiva aprobada para la fijación de tubos críticos.
- Coloque apósitos de espuma en la cara, incluso sobre las mejillas y el labio superior, antes de pegar el tubo ET. Opcional: coloque apósitos de espuma en la barbilla, la nariz y la frente20 (Tabla 1).
- Succionar el ET y la boca y realizar la higiene bucal.
- Aplicar apósitos de espuma en ambas rodillas y en cualquier otra prominencia ósea o áreas de riesgo, es decir, esternón y debajo de dispositivos médicos que no se puedan mover20,21.
- Desagües vacíos, bolsa de recolección urinaria y bolsas de ostomía.
- Si el paciente está paralizado farmacológicamente o si los párpados no están cerrados, instilar lubricación en los ojos, y luego cerrar los párpados y asegurarlos con cinta adhesiva suave.
- Verifique la disponibilidad inmediata de un miembro del equipo que sea competente en intubación y la accesibilidad de un kit de intubación de emergencia, carrito de código, electrodos adicionales, ropa de cama adicional, almohadas y apósitos de espuma de varios tamaños.
- Suspenda las infusiones no esenciales y el monitoreo antes de iniciar el procedimiento. Desconecte la alimentación por sonda, retire la sonda de oximetría y el manguito de presión arterial si el paciente también tiene una línea arterial, retire los dispositivos de las piernas para la prevención de la trombosis venosa profunda y las botas del talón, y desenganche la sujeción del catéter urinario.
- Controle la oximetría de pulso o la presión arterial invasiva durante todo el procedimiento.
- Evalúe el dolor y el estado de sedación inmediatamente antes del proning y trate en consecuencia administrando medicamentos para optimizar la sedación y prevenir el dolor.
2. Procedimiento: supino a prono
- Hacer que la enfermera de la UCI asignada, en colaboración con la enfermera a cargo, reúna el número adecuado de personal de enfermería; idealmente cuatro (dos a cada lado de la cama) más la RT, pero tanto personal como esté disponible y sea necesario para el tamaño del paciente, para facilitar un procedimiento seguro. Deje que los miembros del equipo se presenten, si es necesario, y discutan el papel de cada miembro del equipo antes de continuar.
- Ponga el RT a cargo de la vía aérea en la cabecera de la cama (HOB).
- Ponga a la enfermera de la UCI a cargo de monitorear las líneas intravasculares críticas y asistir a la RT.
- Haga que otros miembros del equipo monitoreen los desagües y otros tubos y ayuden con la ropa de cama y el rollo.
- Asigne a la enfermera de heridas, o al campeón de la piel si está disponible, para dirigir las medidas de prevención de prominencias óseas y piel debajo de los dispositivos médicos y ayudar con el rollo de ropa de cama.
- Designe a un miembro del equipo para que vigile el monitor.
- Tenga un proveedor de atención médica disponible dentro o justo afuera de la habitación, disponible para reintubar si es necesario.
- Verifique la sujeción de los tubos torácicos y cualquier otro tubo percutáneo.
- Haga que el RT o el proveedor, junto con la enfermera de la UCI, decidan la dirección en la que se rodará al paciente y se lo comuniquen a los otros miembros del equipo.
NOTA: Lo ideal es que planifique rodar hacia el ventilador, lejos de las vías venosas centrales. - Haga que el RT/Proveedor ajuste la configuración del ventilador según lo ordenado/requerido.
- Coloque al paciente sobre la cama en posición supina (Figura 1).
- Cree un rollo de cama usando una sábana deslizante adicional o una almohadilla de transferencia de aire, una sábana plana y una almohadilla inferior. Infle el colchón al máximo, si corresponde.
- Usando la sábana deslizante o el elevador de aire debajo del paciente, tire del paciente hacia el borde de la cama que está más alejado del ventilador.
- Coloque el rollo de cama de modo que se pueda desenrollar en el lado de la cama que está opuesto al ventilador.
- Coloque el rollo de lino debajo del paciente en el lado del ventilador. Asegúrese de que solo el 25% -30% del rollo esté escondido debajo del paciente.
- En el conteo del miembro del equipo en el HOB, gire cuidadosamente al paciente desde el decúbito supino hasta una posición lateral de 90° con la cara del paciente hacia el ventilador (Figura 2).
- Mueva los electrodos de telemetría del pecho del paciente a la espalda del paciente (Figura 3).
NOTA: La colocación de nuevos electrodos en la espalda también puede ocurrir cuando el paciente está acostado boca abajo. - Coloque una almohada en la cama que se colocará debajo del pecho / hombros del paciente.
- Si el paciente es inflexible y/o tiene flexores de cadera apretados, coloque una almohada debajo de la cadera/pelvis y/o un colchón de aire debajo de las rodillas.
- En el conteo del miembro del equipo en el HOB, coloque cuidadosamente al paciente boca abajo con una almohada debajo de la parte superior del pecho / hombros, y centre al paciente en el centro de la cama con la parte superior de la cabeza del paciente en el borde superior de la cama (Figura 4).
- Haga que los miembros del equipo en la cabecera de la cama giren la cabeza del paciente hacia la izquierda o hacia la derecha, y coloque la almohada de la cama debajo de la cabeza. Asegúrese de que la cara del paciente esté en el borde de la almohada para que la nariz esté libre de presión, y que haya espacio adecuado para el ET y el tubo del ventilador para la succión.
- Asegúrese de que los brazos del paciente estén colocados en la posición de gateo del nadador: la cara está hacia la mano prominente, el lado palmar hacia abajo, la muñeca en neutro, el codo más bajo que el hombro y el codo flexionado 6,22. Asegúrese de que el brazo contralateral esté extendido hacia abajo a lo largo del cuerpo, con una almohada debajo del hombro anterior y el brazo, el lado palmar de la mano hacia arriba.
- Coloque una almohada horizontal al paciente debajo de ambas piernas para permitir que las rodillas se flexionen ligeramente y no permitir la flexión plantar extrema y evitar lesiones por presión en los pies y los dedos de los pies.
- Vuelva a conectar el equipo de monitoreo y los tubos que se desconectaron antes del posicionamiento prono.
- Complete una evaluación de la piel del sacro, el cóccix y las nalgas. Coloque un apósito protector de espuma en el sacro en anticipación de volver a la posición supina después del tiempo prescrito en decúbito prono.
- Coloque la cama en posición inversa de Trendelenburg, aproximadamente 30° para evitar complicaciones 8,12.
- Reinicie la alimentación por sonda, si corresponde.
3. Procedimiento: cambios de posición mientras está acostado boca abajo
- Movilizar al paciente cada 2-3 h para evitar lesiones por presión y optimizar el drenaje y la succión de las secreciones de los segmentos pulmonares hacia la vía aérea central.
NOTA: La frecuencia exacta de reposicionamiento del paciente puede estar influenciada por factores del paciente, como la tolerancia hemodinámica y los factores de dotación de personal6. - Asegurar la disponibilidad de un mínimo de tres cuidadores para los cambios de posición. Haga que el RT se encargue de manejar el ET y dos cuidadores adicionales, uno de ellos una enfermera de la UCI, ayuden a movilizar al paciente.
- Retire la cama de la posición inversa de Trendelenburg a una posición plana, paralela al suelo.
- Usando una sábana deslizante o una almohadilla de transferencia de aire, levante al paciente en la cama si es necesario (con el colchón inflado al máximo, si corresponde).
- Mueva con cuidado el brazo que está doblado en el codo hacia el lado del paciente.
- Después de succionar las vías respiratorias y la boca del paciente según sea necesario, haga que el RT asegure el ET y levante la cabeza del paciente de la almohada.
- Espere a que la enfermera en la placa de cocción saque la almohada de debajo de la cabeza del paciente mientras la RT gira la cabeza en la dirección opuesta. Asegúrese de que la almohada esté volteada o que la funda de la almohada se cambie y que la cabeza se coloque de nuevo en el borde de la almohada, sin presión sobre la nariz o ET.
- Levante el brazo en el lado hacia el que mira la cabeza ahora está en posición de nadador, codo doblado y más bajo que el hombro, muñeca en neutral.
- Asegúrese de que el brazo contralateral esté en neutro junto al cuerpo, con una almohada metida para apoyar el hombro anterior y el brazo, con el lado palmar de la mano hacia arriba.
NOTA: Para un paciente inflexible y / o aquellos con rotación limitada del cuello, una almohada se puede meter ligeramente debajo del abdomen en el lado hacia el que se gira la cabeza para facilitar la rotación del cuello y garantizar la descarga de la nariz y la barbilla.
4. Procedimiento: propenso al decúbito supino
- Asigne una enfermera de la UCI para que colabore con la enfermera a cargo en la reunión de un número adecuado de personal para completar el procedimiento.
NOTA: Por lo general, se requieren al menos cuatro miembros del personal, pero reúna tantos como sea necesario para el tamaño del paciente y para facilitar un procedimiento seguro. Los miembros del equipo se presentan si es necesario y discuten el papel de cada miembro del equipo antes de proceder.- Asegúrese de que el RT o el proveedor esté a cargo de las vías respiratorias en el HOB.
- Ponga a la enfermera de cuidados críticos a cargo de monitorear las líneas intravasculares críticas y ayudar a la RT.
- Haga que los otros miembros del equipo monitoreen los desagües y otros tubos y ayuden con la ropa de cama y el giro.
- Vaciar los drenajes y la bolsa de recolección urinaria.
- Asegúrese de que el apósito protector de espuma esté en el sacro.
- Haga que un miembro del equipo mire el monitor.
- Tenga al proveedor dentro o fuera de la habitación, disponible para reintubar si es necesario.
- Permitir que la decisión de la dirección en la que el paciente será llevado a cabo sea tomada conjuntamente por el RT y la enfermera de cuidados críticos / UCI. Haga rodar al paciente hacia o lejos del ventilador, dependiendo de la ubicación de las vías venosas centrales, las ubicaciones de la bomba intravenosa y la preferencia de la enfermera de RT y UCI.
- Desconecte los tubos y dispositivos no críticos.
- Saque la cama del Trendelenburg inverso a una posición plana paralela al suelo. Infle el colchón al máximo, si corresponde.
- Estire cuidadosamente el brazo/mano que está frente a la cara y colóquelo suavemente al lado del paciente.
- Retire todas las almohadas de debajo del paciente, incluyendo el pecho, la parte inferior de las piernas y el tronco lateral, si corresponde.
- Tire del paciente hacia el lado de la cama más alejado de la dirección del giro.
- Cree el rollo de cama con una sábana deslizante o una almohadilla de transferencia de aire, una sábana plana o una almohadilla inferior. Enrolle a lo largo y coloque un 20% debajo del paciente en el lado hacia el que el paciente rodará.
- Reúna electrodos/cables adicionales para el monitor cardíaco.
- Haga que el RT ajuste la configuración del ventilador según sea necesario / ordenado.
- Después de establecer un plan claro para el giro, coloque la mano del paciente en el lado hacia el que se girará el paciente, con la palma hacia arriba debajo del muslo.
- Gire cuidadosamente al paciente 90° hacia un lado, sostenga al paciente brevemente en esta posición mientras se retiran los electrodos de monitoreo cardíaco de la parte posterior y se colocan otros nuevos en el pecho.
NOTA: Si se prefiere, la colocación de nuevos electrodos también puede ocurrir después de que el paciente esté acostado en posición supina. - En el conteo del miembro del equipo en el HOB, baje suavemente al paciente a la posición supina.
- Vuelva a conectar los tubos/equipos de monitoreo que se retiraron para el giro.
- Haga que el RT con la enfermera de la UCI verifique el posicionamiento del ET y la seguridad de todas las líneas intravasculares, tubos y equipos de monitoreo. Ajuste el ángulo de la cama según corresponda.
NOTA: Normalmente, se requiere una elevación de 30° de la cabeza.
Resultados
Después de una revisión de las instrucciones paso a paso de cómo propensar a un paciente intubado críticamente enfermo, el personal de cuidados intensivos pudo devolver una demostración segura de proning. Se recomienda un liderazgo de enfermería adicional, por ejemplo, un especialista en enfermería clínica, una enfermera certificada en heridas y / o un fisioterapeuta para proporcionar una toma de decisiones rápida durante los puntos críticos, por ejemplo, vendar y reposicionar el tubo ET, así como posicionar la cabeza y el brazo. Después de algunas prácticas, se estima que el procedimiento dura aproximadamente 10-15 minutos y requiere al menos cuatro trabajadores de la salud, incluido el RT u otro proveedor de atención médica calificado, para manejar de manera segura el TE.
Validación del protocolo
Con respecto a la eficacia de la técnica que se presenta, revisamos los datos de la UCI COVID del sistema de registros médicos electrónicos y el sistema de informes de eventos de un gran centro de atención terciaria académica en el norte del estado de Nueva York para el período del 10 de marzo de 2020 al 10 de febrero de 2022. Aproximadamente 1,100 pacientes con un diagnóstico de SDRA COVID19 fueron admitidos en la UCI durante este período. Aproximadamente el 17% de esta población estaba en posición prona al menos una vez durante su estancia en la UCI. El mayor número de sesiones de proning para un solo paciente fue de 22. La mayoría de los pacientes fueron pronizados durante 16 horas consecutivas; Algunos valores atípicos tenían ciclos de proning más largos. Utilizando la seguridad como un proxy para la validación de este protocolo a pacientes intubados en estado crítico propenso, se informó el desplazamiento de un solo tubo de yeyunostomía. Además, hubo una preocupación reportada cuando no se siguió el protocolo, y el RT no fue notificado de que un paciente necesitaba ser reposicionado. Con respecto a la ocurrencia de lesiones por presión en la cara, incluyendo el mentón, la nariz, la frente / cara y el labio / lengua, los recuentos disminuyeron para todas las localizaciones, particularmente para el mentón con 12 lesiones menos (Tabla 2). Dada la baja incidencia de complicaciones proningivas, este protocolo es preliminarmente válido en estos tiempos rápidamente cambiantes, y se necesita más investigación y pruebas.

Figura 1: Paciente en posición supina. Haga clic aquí para ver una versión más grande de esta figura.
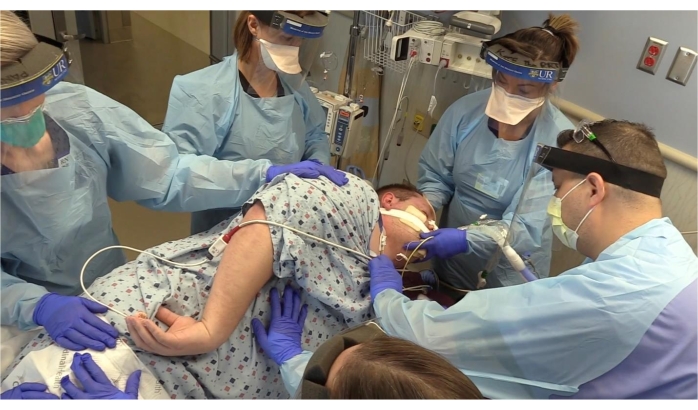
Figura 2: Paciente siendo movido de posición supina a prona. Tubo endotraqueal asegurado por el terapeuta respiratorio. Haga clic aquí para ver una versión más grande de esta figura.
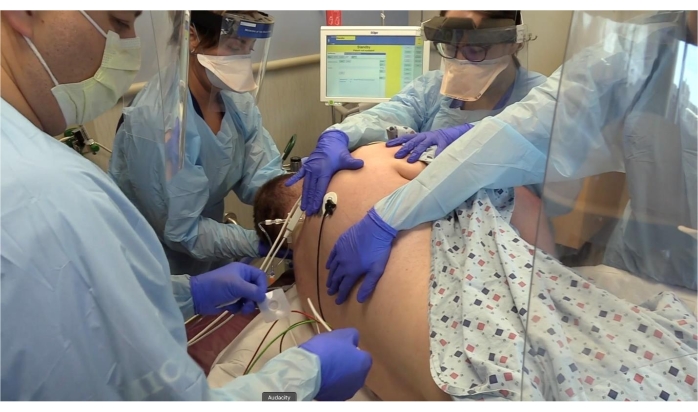
Figura 3: Electrodos que se colocan en la espalda del paciente. Haga clic aquí para ver una versión más grande de esta figura.

Figura 4: Paciente en decúbito prono. Almohadas ajustadas; piezas de espuma en la cara; Ballard pasando a través del tubo endotraqueal. Haga clic aquí para ver una versión más grande de esta figura.
| Ubicación del cuerpo | Tamaño del apósito en pulgadas |
| Cara - mejillas | 3 x 3 o 4 x 4 |
| Sobre el labio | Corte 1 x 4 tira |
| Mentón | 3 x 3 o 4 x 4 |
| Frente | 4 x 4 |
| Esternón | 6 x 6 |
| Rodillas | 6 x 6 |
| Cresta ilíaca anterior (opcional) | 6 x 6 |
| Sacro | En forma de sacro |
Tabla 1: Tamaños de apósito de espuma para ubicaciones corporales. Se proporcionan seis ubicaciones de cuerpo, y los tamaños de vendaje recomendados se incluyen en la tabla.
| Ubicación | Pre-conteo | Recuento posterior | Delta |
| Mentón | 17 | 5 | 12 |
| Nariz | 16 | 7 | 9 |
| Frente/cara | 9 | 1 | 8 |
| Labio / lengua | 22 | 15 | 7 |
Tabla 2: Lesiones por presión facial antes y después de la educación. Cuatro ubicaciones cuentan con conteos previos y posteriores con puntajes delta adjuntos.
Discusión
La parte de enfermería más importante en el proceso de proning de un paciente intubado críticamente enfermo es la preparación. Por ejemplo, debe haber una amplia consideración y recopilación de los suministros necesarios para tener disponibles, incluida la cinta adhesiva para asegurar el ET, apósitos de espuma para recubrir las prominencias óseas, electrodos adicionales para el monitoreo cardíaco, ropa de cama adicional, almohadas y almohadillas inferiores; todo esencial para un proceso eficiente y una experiencia segura para el paciente.
La disponibilidad de los suministros necesarios, el personal capacitado, la comunicación bidireccional clara y el trabajo en equipo efectivo son fundamentales para completar con éxito este procedimiento con los más altos niveles de prevención de complicaciones. La presencia de un Proveedor que esté calificado para reintubar o restablecer el acceso intravascular central si es necesario, es imperativa8. La sujeción cuidadosa de las líneas intravasculares centrales y ET y cualquier otro tubo crítico puede prevenir eventos que puedan conducir a resultados negativos. Este procedimiento resultó en cero extubaciones no planificadas y cero pérdida de líneas de acceso intravenoso central durante las múltiples sesiones de proning de aproximadamente 185 pacientes.
Se debe considerar seriamente el manejo seguro del paciente utilizando un dispositivo de transferencia de aire, una hoja deslizante de plástico u otro método que disminuya la fricción con el movimiento del paciente y disminuya las lesiones del cuidador8. Si el paciente está acostado en un colchón de baja pérdida de aire o presión alterna, el inflado máximo del colchón facilitará a los cuidadores tirar y girar al paciente. Se debe considerar una cama bariátrica o más ancha para un paciente que es obeso mórbido. Para un paciente en una cama más ancha, los cuidadores pueden necesitar pararse en un taburete para evitar lesiones y / o dificultades para mover al paciente.
Modificaciones y solución de problemas
Los métodos alternativos para pronear a un paciente, incluyendo envolver al paciente entre dos hojas (el método del burrito), pueden interferir con la observación del paciente, incluidas las líneas críticas durante todos los aspectos del procedimiento y la colocación de electrodos de monitoreo cardíaco, hasta que el paciente esté completamente propenso. Existen camas y marcos especializados para disminuir la carga del cuidador y optimizar el manejo seguro del paciente, pero pueden no ser apropiados para pacientes bariátricos o pacientes que necesitan estar en posición prona durante largos períodos de tiempo14.
Limitaciones/métodos alternativos
Los resultados de seguridad de un método de proning manual se ven afectados en parte por el conocimiento, la experiencia y la fuerza de los trabajadores de la salud que realizan el procedimiento. Optamos por un método manual de proning ya que el personal tenía experiencia previa con este procedimiento, los límites de peso asociados con una cama de proning especializada, así como su costo y disponibilidad, se consideraron problemáticos.
Aplicaciones futuras
Aunque la posición prona se utiliza principalmente para mejorar la oxigenación en un paciente con SDRA, el uso de esta técnica para pacientes con lesiones extensas por presión de espesor completo / etapa 4 en la región sacra podría explorarse si otros métodos de descarga son ineficaces. Este procedimiento también puede ser útil para pacientes con quemaduras en la cara dorsal del cuerpo para promover la curación de los injertos y / o para el control adyuvante del dolor.
Se debe prestar atención al riesgo de lesiones por presión adquiridas en el hospital, específicamente relacionadas con la posición prona. Team et al. relataron que las lesiones por presión son la complicación más común del proning, y los principales factores de riesgo incluyeron días de ventilación mecánica, duración de las sesiones de proning y el número de sesiones consecutivas de proning19. El Panel Asesor Nacional de Lesiones por Presión (NPIAP) recomienda abordar la prevención antes de la prona, durante la posición prona y con retorno a la posición supina20. Cabe destacar que las prominencias óseas acolchadas y debajo y alrededor de los dispositivos médicos con apósitos de espuma multicapa de silicona suave pueden ser específicos para el hábito corporal del paciente, así como la presencia y ausencia de dispositivos médicos.
En conclusión, el tratamiento de pacientes críticamente enfermos mejora la ventilación y la supervivencia, pero es un procedimiento complicado y laborioso que requiere personal hospitalario capacitado y un monitoreo diligente para prevenir complicaciones iatrogénicas.
Divulgaciones
Los autores no tienen ningún conflicto de intereses que revelar.
Agradecimientos
Agradecemos a Anthony Pietropaoli, fisioterapeutas del Servicio de Cuidados Críticos del Strong Memorial Hospital, John Horvath, Michael Maxwell, E. Kate Valcin y Craig Woeller.
Materiales
| Name | Company | Catalog Number | Comments |
| HoverMatt | HoverTech International | HM34SPU-B | Single patient use |
| Mepilex 4x4 | Molnlycke Healthcare | 294199 | Strip cut and placed over top lip |
| Mepilex Border Flex 3x3 | Molnlycke Healthcare | 595200 | Chin |
| Mepilex Border Flex 4x4 | Molnlycke Healthcare | 595300 | Cheeks (and forehead if needed) |
| Mepilex Border Flex 6x6 | Molnlycke Healthcare | 595400 | Knees (and anterior iliac crests if needed) |
| Mepilex Border Sacrum 8x9 | Molnlycke Healthcare | 282455 | Sacrum |
Referencias
- Menk, M., et al. Current and evolving standards of care for patients with ARDS. Intensive Care Medicine. 46 (12), 2157-2167 (2020).
- Villar, J., et al. Dexamethasone treatment for the acute respiratory distress syndrome: a multicenter, randomized controlled trial. The Lancet. Respiratory Medicine. 8 (3), 267-276 (2020).
- The RECOVERY Collaborative Group. Dexamethasone in hospitalized patients with COVID-19. The New England Journal of Medicine. 384 (8), 693-704 (2021).
- Tomazini, B. M., et al. Effect of dexamethasone on days alive and ventilator-free in patients with moderate or severe acute respiratory distress syndrome and COVID-19. Journal of the American Medical Association. 324 (13), 1307-1316 (2020).
- Guérin, C., et al. Prone positioning in severe acute respiratory distress syndrome. The New England Journal of Medicine. 368 (23), 2159-2168 (2013).
- Binda, F., et al. Nursing management of prone positioning in patients with COVID-19. Critical Care Nurse. 41 (2), 27-35 (2021).
- Guérin, C., et al. Prone position in ARDS patients: why, when, how and for whom. Intensive Care Medicine. 46 (12), 2385-2396 (2020).
- Rowe, C. Development of clinical guidelines for prone positioning in critically ill adults. Nursing in Critical Care. 9 (2), 50-57 (2004).
- Spece, L. J., et al. Low tidal volume ventilation use remains low in patients with acute respiratory distress syndrome at a single center. Journal of Critical Care. 44, 72-76 (2018).
- Shelhamer, M. C., et al. Prone positioning in moderate to severe acute respiratory distress syndrome due to COVID-19: A cohort study and analysis of physiology. Journal of Intensive Care Medicine. 36 (2), 241-252 (2021).
- Traylor, A. M., Tannenbaum, S. I., Thomas, E. J., Salas, E. Helping healthcare teams save lives during COVID-19: insights and countermeasures from team science. The American Psychologist. 76 (1), 1-13 (2021).
- Gonzalez-Seguel, F., Pinto-Concha, J. J., Aranis, N., Leppe, J. Adverse events of prone positioning in mechanically ventilated adults with ARDS. Respiratory Care. 66 (12), 1898-1911 (2021).
- Dirkes, S., Dickinson, S., Havey, R., O'Brien, D. Prone positioning Is it safe and effective?. Critical Care Nursing Quarterly. 35 (1), 64-75 (2012).
- Wiggermann, N., Zhou, J., Kumpar, D. Proning patients with COVID-19: a review of equipment and methods. Human Factors. 62 (7), 1069-1076 (2020).
- Dickinson, S., Park, P. K., Napolitano, L. M. Prone-positioning therapy in ARDS. Critical Care Clinics. 27 (3), 511-523 (2011).
- Poor, A. D., et al. Implementing automated prone ventilation for acute respiratory distress syndrome via simulation-based training. American Journal of Critical Care. 29 (3), 52-59 (2020).
- Weller, J., Boyd, M., Cumin, D. Teams, tribes and patient safety: overcoming barriers to effective teamwork in healthcare. Postgraduate Medical Journal. 90 (1061), 149-154 (2014).
- Papazian, L., et al. Formal guidelines: management of acute respiratory distress syndrome. Annals of Intensive Care. 9 (1), 69 (2019).
- Team, V., Jones, A., Weller, C. D. Prevention of hospital-acquired pressure injury in COVID-19 patients in the prone position. Intensive & Critical Care Nursing. 68, 103142 (2021).
- . Pressure injury prevention PIP tips for prone positioning Available from: https://cdn.ymaws.com/npiap.com/resource/resmgr/online_store/posters/npiap_pip_tips_-_proning_202.pdf (2020)
- Martel, T., Orgill, D. P. Medical device-related pressure injuries during the COVID-19 pandemic. Journal of Wound, Ostomy and Continence Nursing. 47 (5), 430-434 (2020).
- Miller, C., O'Sullivan, J., Jeffrey, J., Power, D. Brachial plexus neuropathies during the COVID-19 pandemic: a retrospective case series of 15 patients in critical care. Physical Therapy. 101 (1), 191 (2021).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados