Method Article
Eine pädagogische Videodemonstration, wie man einen kritisch kranken intubierten Patienten anfällig macht
In diesem Artikel
Zusammenfassung
Die Versorgung eines kritisch kranken Patienten mit schwerem akutem Atemnotsyndrom (ARDS) ist ein komplexes, aber vorteilhaftes Verfahren. Ausgezeichnete Kommunikationsfähigkeiten, Teamarbeit und multidisziplinäre Zusammenarbeit sind entscheidend für die Sicherheit von Patienten und Mitarbeitern. Ein Standardverfahren sollte verwendet werden, wenn beatmete Patienten mit Schläuchen, Drainagen und Gefäßzugangsvorrichtungen versorgt werden.
Zusammenfassung
Zu Beginn der Pandemie der Coronavirus-Krankheit 2019 (COVID-19) wurde berichtet, dass die Bauchlage für mechanisch beatmete COVID-19-Patienten mit akutem Atemnotsyndrom (ARDS) von Vorteil ist. Für das Personal in einigen kleinen und großen Krankenhäusern war die Erfahrung mit dieser Intervention jedoch gering. Ausgewählte Krankenhäuser waren in der Lage, Proning-Teams zusammenzustellen; Als die Einrichtungen jedoch mit Personalengpässen zu kämpfen begannen, stellten sie fest, dass das Proning von Teams nicht nachhaltig war und weniger spezialisiertes Personal lernen musste, wie man Patienten sicher liegen lässt.
Das Proning ist ein Verfahren mit hohem Risiko - das Fehlen eines Standardansatzes kann zu Verwirrung beim Personal und schlechten Patientenergebnissen führen, einschließlich unbeabsichtigtem Verlust des Endotrachealtubus (ET), Gefäßzugangsverlagerung und Hautzusammenbruch. Angesichts der Dringlichkeit und des hohen Patientenvolumens ist die Umsetzung eines komplexen Verfahrens in eine schriftliche Richtlinie möglicherweise nicht ganz effektiv. Krankenschwestern auf der Intensivstation, Atemtherapeuten, Physiotherapeuten, Wundpfleger, Krankenschwestern, Arzthelferinnen und Ärzte müssen darauf vorbereitet sein, dieses Verfahren bei einem akut erkrankten COVID-19-Patienten sicher durchzuführen.
Kommunikation, Teamarbeit und multidisziplinäre Zusammenarbeit sind entscheidend für die Vermeidung von Komplikationen. Während des Eingriffs müssen Eingriffe zur Verhinderung von Tuben- und Gefäßzugängen, Hautabbau sowie Verletzungen des Plexus brachialis und des Weichgewebes durchgeführt werden. Die Neupositionierung des Patienten in Bauchlage sowie die Rückkehr des Patienten in Rückenlage sollten Bestandteile eines umfassenden Proning-Plans sein.
Einleitung
Die Versorgung von Patienten mit ARDS hat sich in den letzten fünf Jahrzehnten stark verbessert. Menk et al. überprüften die Standards für das Beatmungsmanagement, die Pharmakotherapie und die Zusatztherapie zur Beatmung bei der Behandlung dieses Entzündungsprozesses1. Individualisierte Beatmungsdruck- und Volumenbegrenzung, die Verwendung von positivem exspiratorischem Enddruck (PEEP) für die Sauerstoffversorgung und Lungenrekrutierung sowie spontane Atemversuche zur Minimierung der Zwerchfellatrophie sind Grundpfeiler der Versorgung, die sich ständig weiterentwickeln1. In einer multizentrischen randomisierten kontrollierten Studie fanden Villar et al. heraus, dass die frühe Verabreichung von Dexamethason an Patienten mit mittelschwerem bis schwerem ARDS die Zeit am Beatmungsgerät und die Gesamtmortalität reduzierte2. Weitere multizentrische randomisierte klinische Studien wie RECOVERY und CoDex untersuchten die Anwendung von Dexamethason bei Patienten mit COVID-19-bedingtem ARDS. Sie fanden heraus, dass die frühzeitige Verabreichung von Dexamethason an Patienten mit COVID-19 und mittelschwerem oder schwerem ARDS zusammen mit der Standardversorgung die Zeit am Beatmungsgerät verkürzte und zu einer niedrigeren 28-Tage-Mortalität führte 3,4.
Die Bauchlagerung, eine wirksame Beatmungsergänzung für Patienten mit mittelschwerem bis schwerem ARDS, ist keine neue Intervention. Guerin et al. zeigten, dass die Bauchlage für ARDS die 28- und 90-Tage-Mortalität signifikant senkt und die Chance auf eine erfolgreiche Extubation erhöht5. Einen Patienten in Bauchlage zu bringen, ist jedoch nicht ohne Risiko; iatrogene Komplikationen wie ET-Obstruktion, zentrale Katheterverschiebung und Druckverletzung können auftreten, wenn dieses Manöver mit einem mechanisch beatmeten Patienten versuchtwird 6,7.
Vor der COVID-19-Pandemie leiteten einige Institutionen ad hoc oder selten eine Liegendpositionierung für mittelschweres bis schweres ARDS ein, ähnlich dem, was Spece et al. über die langsame Einführung der Beatmung mit niedrigem Atemzugvolumen für ARDS berichteten, obwohl überzeugende Beweise für ihre Wirksamkeitvorliegen 6,8,9. Die COVID-19-Pandemie erforderte jedoch eine rasche Umsetzung neuer Erkenntnisse, unabhängig von früheren Lücken in der Anwendung der klinischen Forschung auf die Patientenversorgung.
Während der Pandemie stellten sowohl frühe anekdotische Berichte als auch gut konstruierte Studien später fest, dass das Proning nicht nur die physiologischen Parameter verbesserte, sondern auch die Patientensterblichkeit bei Patienten mit COVID-19-ARDS senkte. Shelhamer et al. fanden heraus, dass ein Todesfall im Krankenhaus für jeweils acht Patienten mit mittelschwerem bis schwerem ARDS vermieden wurde, die während ihres Aufenthalts auf der Intensivstation belastet wurden10. Die Bauchlagerung wurde als Standardbehandlung für den COVID-19-Patienten mit ARDS im Gegensatz zu einem letzten Manöver nachdrücklich unterstützt 1,7. Der Personalmangel während der COVID-19-Pandemie führte jedoch dazu, dass nicht intensives Pflegepersonal in Intensivpflegebereiche versetzt wurde. Diesen versetzten Mitarbeitern fehlte es an Fachwissen mit diesem hochvolumigen und risikoreichen Verfahren11. Stressfaktoren in diesen Teams sowohl bei der Arbeit als auch zu Hause führten zu Unsicherheit und Schwierigkeiten bei der Aufrechterhaltung von Prozessen. Es war zwingend erforderlich, eine Strategie zu entwickeln, um unerwünschte Ereignisse im Zusammenhang mit der Bauchlage zu mindern12.
Ziel dieses Protokolls ist es, die Wirksamkeit eines teambasierten, schrittweisen Ansatzes für das Proning-Manöver für Patienten mit COVID-19-ARDS zu demonstrieren. Wir haben gezeigt, dass dieses Verfahren ein geringes Risiko für das Lösen von Geräten und andere unerwünschte Ereignisse birgt. Im Zusammenhang mit der COVID-19-Pandemie kommt es häufig zu Proning. Zu den Vorteilen der hier verwendeten Technik gehören der vollständige visuelle und physische Zugang zum Patienten mit angebrachten Schläuchen, Drähten und anderen Geräten, eine geringere Belastung des Patienten und des medizinischen Personals durch die Verwendung einer atmungsaktiven Transfermatte und die multidisziplinäre Teambeteiligung zur Verringerung unerwünschter Ergebnisse13.
Bei anderen manuellen Propiermethoden, wie z. B. der "Burrito"-Methode, können befestigte Rohre, Leitungen und Drähte während des gesamten Proningprozesses nicht visualisiert werden14. Zusätzliche Techniken, die in der breiteren Literatur zu finden sind, basieren auf einem tragbaren Bauchrahmen oder einem speziellen Bauchbett. Obwohl diese Methoden wirksam sind, können sie unerschwinglich sein, wenn die Ausrüstung nicht ohne weiteres verfügbar ist, zu teuer ist oder wenn das Personal nicht interprofessionell geschult ist, um Notfallsituationen zu bewältigen, die während der Verwendung der Ausrüstung auftreten können14,15,16.
Gemeinschaftsarbeit
Die COVID-19-Krise hat gezeigt, dass aufgrund des hohen Patientenaufkommens, der Versorgungsknappheit und der personellen Ressourcen der medizinischen Fachkräfte in Krankenhäusern eine Teammentalität eingeführt werden muss. Obwohl die interprofessionelle Zusammenarbeit im Gesundheitswesen kein neues Konzept ist, ist die Fähigkeit, schnell ein Team zusammenzustellen und einen risikoreichen Eingriff durchzuführen, nicht etwas, für das die meisten Pflegekräfte und verwandte Angehörige der Gesundheitsberufe ausgebildet werden17. Einige Mitarbeiter stellten fest, dass sie über unterschiedliche Kenntnisse und Selbstvertrauen in Bezug auf das Liegen eines Patienten sowie über konkurrierende Vorstellungen über den besten Ansatz mit der geringsten Anzahl von Patientenkomplikationen verfügten.
Führung, Respekt, Anpassungsfähigkeit, gegenseitige Leistungsüberwachung, geschlossene Kommunikation und Teamorientierung sind Schlüsselelemente für ein sicheres und effektives Team17. Eine gemeinsame Vision der kritischen Überlegungen kann erreicht werden, indem eine Standardarbeitsanweisung gefördert wird, die eine sichere und effektive Versorgung des Patienten unterstützt, der proniert werden muss. Papazian et al. empfehlen ein schriftliches Verfahren und eine detaillierte Schulung für Proning-Teams18.
Simulation
Das Üben oder Simulieren des Neigungsmanövers mit einem multidisziplinären Personal kann ein wirksames Instrument sowohl für neue Mitarbeiter als auch für eine Überprüfung für etablierte Mitarbeiter sein16. Achtsam und aufmerksam auf mögliche Komplikationen während und nach dem Liegen zu sein, kann durch gezielte Aufklärung und multidisziplinäre Teams für das Liegenlassen erreicht werden8. Eine Krankenschwester auf der Intensivstation und ein Atemtherapeut (RT), die sich auf das Management kritischer Sonden und Gefäße konzentrieren, ein Wundspezialist oder Hautchampion, der sich auf die Vorbeugung von Hautverletzungen konzentriert, und ein Physiotherapeut, der die Körpermechanik und die Prävention von Weichteilverletzungen beurteilt, sind Beispiele für ein effektives Workload-Management. Maximaler klinischer Nutzen kann durch die Nutzung der einzigartigen Stärken des Fachpersonalserreicht werden 19.
Protokoll
1. Verfahren: Vorbereitung
- Lassen Sie das Team feststellen, dass der Patient ein guter Kandidat für die Bauchlage in Bezug auf den hämodynamischen Status ist.
- Besorgen Sie sich einen Anbieterauftrag für die Bauchlage, der idealerweise die Anzahl der Stunden in Bauchlage angeben sollte.
- Erklären Sie dem Patienten (falls nicht sediert) und/oder dem Lebensgefährten das Verfahren.
HINWEIS: Berücksichtigen Sie die Tageszeit und das verfügbare Personal, wann Sie mit dem Proning-Zyklus beginnen sollen. Dies ist besonders relevant, wenn sich mehrere Patienten auf einer Einheit/Station befinden, die in die Bauchlage8 gebracht werden müssen. - Stellen Sie sicher, dass alle potenziellen Teilnehmer über den Plan informiert werden, einschließlich des RT.
- Entnehmen Sie vor dem Eingriff eine arterielle Blutgasprobe zur Analyse aus einer arteriellen Verweilleitung oder durch arterielle Punktion8.
- Übertragen Sie den Patienten vor Beginn des Proningzyklus auf eine druckverteilende Oberfläche19.
- Verwenden Sie ein Gleitblatt oder eine Luftübertragungsmatte, um Verletzungen des Pflegepersonals zu vermeiden.
- Wenn eine Ernährungssonde verwendet wird, überprüfen Sie die Unversehrtheit der Befestigung oder verwenden Sie ein Zaumzeug, um die Wahrscheinlichkeit einer Verschiebung zu verringern.
- Stoppen Sie die Sondennahrung.
- Sichern Sie alle intravaskulären Katheter sorgfältig und legen Sie Schaumverbände auf die Haut unter den Naben und Öffnungen, wenn der Patient in Bauchlage darauf liegt.
HINWEIS: Wenn sich der Patient in Isolation befindet, initiieren Sie einen tragbaren Sensor zur kontinuierlichen Glukoseüberwachung, falls zutreffend und verfügbar. - Notieren Sie sich die Länge des ET an den Lippen oder Zähnen. Entfernen Sie das Kopfteil.
- Wenn ein handelsüblicher ET-Halter verwendet wird, lassen Sie die RT- und Intensivkrankenschwester dieses Gerät entfernen und sichern Sie den Schlauch mit Klebeband, das für die Befestigung kritischer Schläuche zugelassen ist.
- Legen Sie Schaumstoffverbände auf das Gesicht, auch über die Wangen und die Oberlippe, bevor Sie den ET-Schlauch abkleben. Optional: Legen Sie Schaumstoffverbände auf Kinn, Nase und Stirn20 (Tabelle 1).
- Saugen Sie den ET und den Mund ab und führen Sie eine Mundhygiene durch.
- Tragen Sie Schaumstoffverbände auf beide Knie und alle anderen knöchernen Vorsprünge oder Risikobereiche auf, d. h. Brustbein und unter medizinischen Geräten, die nicht bewegt werden können20,21.
- Leere Abflüsse, Urinsammelbeutel und Stomabeutel.
- Wenn der Patient pharmakologisch gelähmt ist oder wenn die Augenlider nicht geschlossen sind, träufeln Sie die Augen ein, schließen Sie dann die Lider und befestigen Sie sie mit sanftem Klebeband.
- Überprüfen Sie die sofortige Verfügbarkeit eines Teammitglieds, das in der Intubation kompetent ist, und die Zugänglichkeit eines Notfall-Intubationssets, eines Codewagens, zusätzlicher Elektroden, zusätzlicher Bettwäsche, Kissen und Schaumstoffverbände in verschiedenen Größen.
- Brechen Sie nicht unbedingt notwendige Infusionen und die Überwachung vor Beginn des Eingriffs ab. Trennen Sie die Sondenernährung, entfernen Sie die Oximetriesonde und die Blutdruckmanschette, wenn der Patient auch eine arterielle Leitung hat, entfernen Sie die Beinvorrichtungen zur Vorbeugung tiefer Venenthrombosen und Fersenstiefel und haken Sie die Blasenkathetersicherung aus.
- Überwachen Sie die Pulsoximetrie oder den invasiven arteriellen Blutdruck während des gesamten Eingriffs.
- Beurteilen Sie den Schmerz- und Sedierungsstatus unmittelbar vor dem Bauchlagen und behandeln Sie ihn entsprechend, indem Sie Medikamente verabreichen, um die Sedierung zu optimieren und Schmerzen vorzubeugen.
2. Verfahren: Rückenlage bis Bauchlage
- Lassen Sie die zugewiesene Krankenschwester auf der Intensivstation in Zusammenarbeit mit der verantwortlichen Krankenschwester die angemessene Anzahl von Pflegepersonal zusammenstellen. idealerweise vier (zwei auf jeder Seite des Bettes) plus die RT, aber so viel Personal wie verfügbar und für die Patientengröße benötigt, um ein sicheres Verfahren zu ermöglichen. Lassen Sie die Teammitglieder sich bei Bedarf vorstellen und besprechen Sie die Rolle jedes Teammitglieds, bevor Sie fortfahren.
- Setzen Sie den RT für die Atemwege am Kopfende des Bettes (HOB) ein.
- Übertragen Sie der Krankenschwester auf der Intensivstation die Verantwortung für die Überwachung kritischer intravaskulärer Linien und die Unterstützung der RT.
- Lassen Sie andere Teammitglieder die Abflüsse und andere Schläuche überwachen und mit Bettwäsche und Rolle helfen.
- Beauftragen Sie die Wundschwester oder den Hautmeister, falls verfügbar, mit der Leitung von Präventionsmaßnahmen für knöcherne Vorsprünge und Haut unter medizinischen Geräten und unterstützen Sie mit der Bettwäscherolle.
- Bestimmen Sie ein Teammitglied, das den Monitor beobachtet.
- Halten Sie einen Arzt innerhalb oder außerhalb des Raumes bereit, der bei Bedarf eine Reintubation durchführen kann.
- Überprüfen Sie, ob Thoraxschläuche und andere perkutane Eileiter gesichert sind.
- Lassen Sie den RT oder Anbieter zusammen mit der Krankenschwester auf der Intensivstation die Richtung festlegen, in die der Patient gerollt wird, und teilen Sie dies den anderen Teammitgliedern mit.
HINWEIS: Planen Sie idealerweise, in Richtung des Beatmungsgeräts zu rollen, weg von den zentralen Venenleitungen. - Lassen Sie den RT/Provider die Einstellungen des Beatmungsgeräts wie bestellt/erforderlich anpassen.
- Legen Sie den Patienten flach auf das Bett in Rückenlage (Abbildung 1).
- Erstellen Sie eine Bettrolle mit einem zusätzlichen Objektträgerblatt oder Lufttransferkissen, einem flachen Bettlaken und einem Unterpolster. Pumpen Sie die Matratze gegebenenfalls maximal auf.
- Ziehen Sie den Patienten mit dem Objektträgertuch oder dem Luftlift unter dem Patienten an die Bettkante, die am weitesten vom Beatmungsgerät entfernt ist.
- Legen Sie die Bettrolle so, dass sie auf die dem Beatmungsgerät gegenüberliegende Seite des Bettes abgerollt werden kann.
- Stecken Sie die Wäscherolle unter den Patienten auf der Beatmungsseite. Stellen Sie sicher, dass nur 25%-30% der Rolle unter dem Patienten verstaut sind.
- Rollen Sie den Patienten nach der Zählung des Teammitglieds am HOB vorsichtig von der Rückenlage bis in eine 90°-Seitenlage, wobei das Gesicht des Patienten in Richtung des Beatmungsgeräts liegt (Abbildung 2).
- Bewegen Sie die Telemetrieelektroden von der Brust des Patienten auf den Rücken des Patienten (Abbildung 3).
HINWEIS: Die Platzierung neuer Elektroden auf dem Rücken kann auch erfolgen, wenn der Patient auf dem Bauch liegt. - Legen Sie ein Kissen auf das Bett, das unter der Brust / den Schultern des Patienten positioniert wird.
- Wenn der Patient unflexibel ist und/oder enge Hüftbeuger hat, legen Sie ein Kissen unter die Hüfte/das Becken und/oder ein Luftkissen unter die Knie.
- Legen Sie den Patienten nach der Zählung des Teammitglieds im HOB vorsichtig mit einem Kissen unter die obere Brust/Schultern und zentrieren Sie den Patienten in der Mitte des Bettes, wobei sich die Oberseite des Kopfes des Patienten an der Oberkante des Bettes befindet (Abbildung 4).
- Lassen Sie die Teammitglieder am Kopfende des Bettes den Kopf des Patienten entweder nach links oder rechts drehen und legen Sie das Bettkissen unter den Kopf. Stellen Sie sicher, dass sich das Gesicht des Patienten am äußersten Rand des Kissens befindet, damit die Nase druckfrei ist und ausreichend Platz für den ET und den Beatmungsschlauch zum Absaugen vorhanden ist.
- Stellen Sie sicher, dass die Arme des Patienten in der Kriechposition des Schwimmers liegen: Das Gesicht ist zur hervorstehenden Hand gerichtet, die Handfläche nach unten, das Handgelenk im Leerlauf, der Ellbogen tiefer als die Schulter und der Ellbogen gebeugt 6,22. Stellen Sie sicher, dass der kontralaterale Arm entlang des Körpers nach unten gestreckt ist, mit einem Kissen unter der vorderen Schulter und dem Arm, die Handfläche nach oben.
- Legen Sie dem Patienten ein Kissen unter beide Unterschenkel, damit die Knie leicht gebeugt werden können und eine extreme Plantarflexion und die Vermeidung von Druckverletzungen an den Füßen und Zehen vermieden werden.
- Schließen Sie die Überwachungsgeräte und Schläuche wieder an, die vor der Bauchlagerung getrennt wurden.
- Führen Sie eine Hautbeurteilung des Kreuzbeins, des Steißbeins und des Gesäßes durch. Legen Sie einen schützenden Schaumverband auf das Kreuzbein, um nach der vorgeschriebenen Bauchlage wieder in Rückenlage zu gehen.
- Stellen Sie das Bett in umgekehrter Trendelenburg-Position, ca. 30° zur Vermeidung von Komplikationen 8,12.
- Starten Sie ggf. die Sondenernährung neu.
3. Vorgehen: Positionswechsel im Liegen
- Mobilisieren Sie den Patienten alle 2-3 Stunden zur Vermeidung von Dekubitusverletzungen und zur Optimierung der Drainage und Absaugung von Sekreten aus den Lungensegmenten in die zentralen Atemwege.
HINWEIS: Die genaue Häufigkeit der Repositionierung des Patienten kann sowohl durch Patientenfaktoren wie hämodynamische Toleranz als auch durch Personalfaktorenbeeinflusst werden 6. - Stellen Sie sicher, dass mindestens drei Pflegekräfte für Positionsänderungen zur Verfügung stehen. Lassen Sie den RT die Verwaltung der ET übernehmen und zwei zusätzliche Pflegekräfte, eine Krankenschwester auf der Intensivstation, bei der Mobilisierung des Patienten helfen.
- Nehmen Sie das Bett aus der umgekehrten Trendelenburg-Position in eine flache Position, parallel zum Boden.
- Ziehen Sie den Patienten bei Bedarf mit einem Bettlaken oder einer Lufttransferunterlage nach oben (ggf. mit maximal aufgeblasener Matratze).
- Bewegen Sie den Arm, der am Ellbogen gebeugt ist, vorsichtig zur Seite des Patienten.
- Nachdem Sie die Atemwege und den Mund des Patienten nach Bedarf abgesaugt haben, lassen Sie den RT den ET sichern und heben Sie den Kopf des Patienten vom Kissen ab.
- Warten Sie, bis die Krankenschwester im HOB das Kissen unter dem Kopf des Patienten herausgezogen hat, während der RT den Kopf in die entgegengesetzte Richtung dreht. Stellen Sie sicher, dass das Kissen umgedreht oder der Kissenbezug gewechselt wird und der Kopf wieder auf den Rand des Kissens gelegt wird, ohne Druck auf die Nase oder ET.
- Bringen Sie den Arm auf der Seite, der der Kopf zugewandt ist, jetzt in Schwimmerposition, Ellbogen gebeugt und tiefer als die Schulter, Handgelenk in Neutralstellung.
- Stellen Sie sicher, dass der kontralaterale Arm neben dem Körper neutral ist, mit einem Kissen, das die vordere Schulter und den Arm stützt, wobei die Handfläche nach oben zeigt.
HINWEIS: Für einen unflexiblen Patienten und / oder Patienten mit eingeschränkter Nackenrotation kann ein Kissen leicht unter den Bauch auf der Seite gesteckt werden, zu der der Kopf gedreht ist, um die Nackendrehung zu erleichtern und die Entlastung von Nase und Kinn zu gewährleisten.
4. Verfahren: anfällig für Rückenlage
- Beauftragen Sie eine Krankenschwester auf der Intensivstation, mit der zuständigen Krankenschwester zusammenzuarbeiten, um eine ausreichende Anzahl von Mitarbeitern zusammenzustellen, um das Verfahren abzuschließen.
HINWEIS: In der Regel sind mindestens vier Mitarbeiter erforderlich, aber stellen Sie so viele zusammen, wie für die Größe des Patienten erforderlich sind, um ein sicheres Verfahren zu ermöglichen. Die Teammitglieder stellen sich bei Bedarf vor und besprechen die Rolle jedes Teammitglieds, bevor sie fortfahren.- Stellen Sie sicher, dass der RT oder Anbieter für die Atemwege im HOB zuständig ist.
- Übertragen Sie der Intensivpflegerin die Verantwortung für die Überwachung kritischer intravaskulärer Linien und die Unterstützung der RT.
- Lassen Sie die anderen Teammitglieder Abflüsse und andere Schläuche überwachen und helfen Sie bei der Bettwäsche und der Wende.
- Leeren Sie die Abflüsse und den Urinsammelbeutel.
- Stellen Sie sicher, dass sich ein schützender Schaumverband auf dem Kreuzbein befindet.
- Lassen Sie ein Teammitglied auf den Monitor schauen.
- Halten Sie den Anbieter innerhalb oder außerhalb des Raumes bereit, um bei Bedarf zu retubieren.
- Lassen Sie zu, dass die Entscheidung über die Richtung, in die der Patient gerollt wird, gemeinsam von der RT und der Intensivpflegerin/Intensivkrankenschwester getroffen wird. Rollen Sie den Patienten zum Beatmungsgerät hin oder von ihm weg, abhängig von der Lage der zentralen Venenleitungen, den Positionen der IV-Pumpen und der Präferenz der RT- und Intensivpflegerin.
- Trennen Sie unkritische Schläuche und Geräte.
- Nehmen Sie das Bett aus der Rückseite Trendelenburg in eine flache Position parallel zum Boden. Pumpen Sie die Matratze gegebenenfalls maximal auf.
- Strecken Sie vorsichtig den Arm / die Hand, die sich gegenüber dem Gesicht befindet, und legen Sie ihn vorsichtig an die Seite des Patienten.
- Entfernen Sie alle Kissen unter dem Patienten, einschließlich Brust, Unterschenkel und ggf. Seitenrumpf.
- Ziehen Sie den Patienten an die Seite des Bettes, die am weitesten von der Drehrichtung entfernt ist.
- Erstellen Sie die Bettrolle mit einem Slip-Sheet oder einem Lufttransfer-Pad, einem flachen Laken oder einem Unterpad. Rollen Sie es der Länge nach auf und stecken Sie 20% unter den Patienten auf der Seite, auf die der Patient zurollt.
- Sammeln Sie zusätzliche Elektroden/Drähte für den Herzmonitor.
- Lassen Sie den RT die Einstellungen des Beatmungsgeräts nach Bedarf/Bestellung anpassen.
- Nachdem ein klarer Plan für die Drehung erstellt wurde, legen Sie die Hand des Patienten mit der Handfläche nach oben unter den Oberschenkel auf die Seite, zu der der Patient gedreht wird.
- Drehen Sie den Patienten vorsichtig um 90° auf die Seite, halten Sie den Patienten kurz in dieser Position, während die Herzüberwachungselektroden vom Rücken entfernt und neue auf den Brustkorb gelegt werden.
HINWEIS: Falls gewünscht, können neue Elektroden auch platziert werden, nachdem der Patient auf dem Rücken liegt. - Senken Sie den Patienten nach der Zählung des Teammitglieds im HOB vorsichtig in die Rückenlage.
- Schließen Sie die Schläuche/Überwachungsgeräte wieder an, die für die Kurve entfernt wurden.
- Lassen Sie den RT mit der Krankenschwester auf der Intensivstation die Positionierung des ET und die Sicherung aller intravaskulären Leitungen, Schläuche und Überwachungsgeräte überprüfen. Stellen Sie den Winkel des Bettes nach Bedarf ein.
HINWEIS: In der Regel ist eine Kopfhöhe von 30° erforderlich.
Ergebnisse
Nach einer Durchsicht der Schritt-für-Schritt-Anleitungen, wie ein kritisch kranker intubierter Patient zu bäugen ist, konnte das Intensivpflegepersonal eine sichere Demonstration des Liegens zurückgeben. Eine zusätzliche Pflegeleitung, z. B. eine klinische Krankenschwester, eine zertifizierte Wundschwester und/oder ein Physiotherapeut, wird empfohlen, um eine schnelle Entscheidungsfindung an kritischen Punkten zu ermöglichen, z. B. beim Abkleben und Neupositionieren des ET-Tubus sowie bei der Positionierung von Kopf und Arm. Nach einigen Übungen dauert das Verfahren schätzungsweise etwa 10-15 Minuten und erfordert mindestens vier Mitarbeiter des Gesundheitswesens, einschließlich des RT oder eines anderen qualifizierten Gesundheitsdienstleisters, um die ET sicher zu verwalten.
Validierung des Protokolls
In Bezug auf die Wirksamkeit der vorgestellten Technik haben wir die COVID-Intensivdaten aus dem elektronischen Patientenaktensystem und dem Ereignismeldesystem einer großen akademischen Tertiärversorgungseinrichtung im Bundesstaat New York für den Zeitraum vom 10. März 2020 bis zum 10. Februar 2022 überprüft. Rund 1.100 Patienten mit der Diagnose COVID19 ARDS wurden in diesem Zeitraum auf die Intensivstation eingeliefert. Etwa 17 % dieser Bevölkerung befanden sich während ihres Aufenthalts auf der Intensivstation mindestens einmal in Bauchlage. Die längste Anzahl von Proning-Sitzungen für einen einzelnen Patienten betrug 22. Die meisten Patienten wurden für 16 aufeinanderfolgende Stunden progniert; Einige Ausreißer hatten längere Neigungszyklen. Unter Verwendung der Sicherheit als Stellvertreter für die Validierung dieses Protokolls für anfällig kranke intubierte Patienten wurde über die Verschiebung nur einer Jejunostomiekanüle berichtet. Darüber hinaus wurde ein Problem gemeldet, wenn das Protokoll nicht befolgt wurde und die RT nicht darüber informiert wurde, dass ein Patient neu positioniert werden musste. In Bezug auf das Auftreten von Druckverletzungen im Gesicht, einschließlich Kinn, Nase, Stirn/Gesicht und Lippe/Zunge, nahmen die Zahlen an allen Stellen ab, insbesondere am Kinn mit 12 Verletzungen weniger (Tabelle 2). Angesichts der geringen Inzidenz von Proning-Komplikationen ist dieses Protokoll in diesen sich schnell ändernden Zeiten vorläufig gültig, und weitere Forschung und Tests sind erforderlich.

Abbildung 1: Patient in Rückenlage. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.
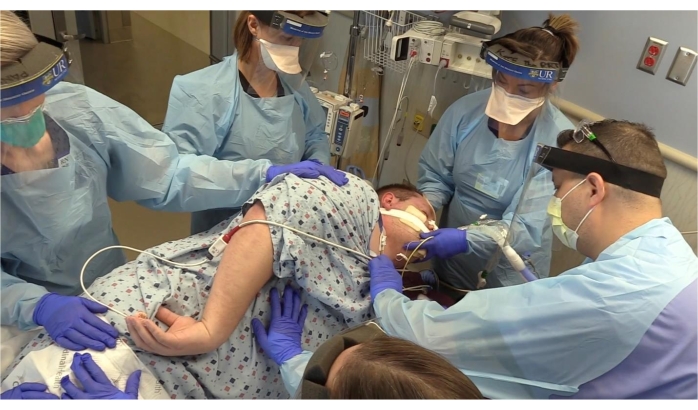
Abbildung 2: Der Patient wird von der Rückenlage in die Bauchlage gebracht. Endotrachealtubus, der vom Atemtherapeuten gesichert wird. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.
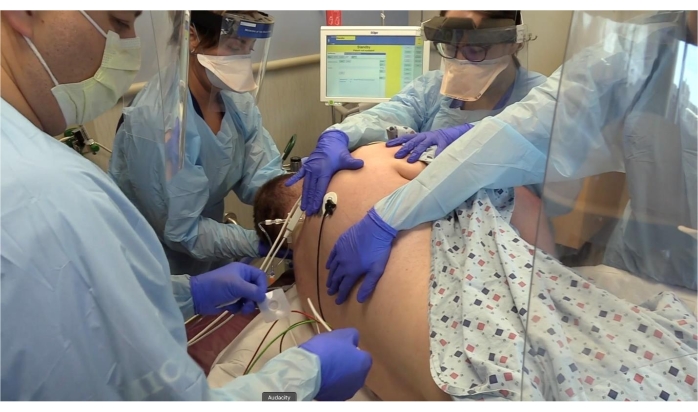
Abbildung 3: Elektroden werden auf dem Rücken des Patienten platziert. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.

Abbildung 4: Patient in Bauchlage. Kissen werden angepasst; Schaumstoffstücke im Gesicht; Ballard wird durch den Endotrachealtubus geführt. Bitte klicken Sie hier, um eine größere Version dieser Abbildung zu sehen.
| Lage des Körpers | Verbandsgröße in Zoll |
| Gesicht - Wangen | 3 x 3 oder 4 x 4 |
| Über die Lippe | Schneiden Sie 1 x 4 Streifen |
| Kinn | 3 x 3 oder 4 x 4 |
| Stirn | 4 x 4 cm |
| Brustbein | 6 x 6 cm |
| Knie | 6 x 6 cm |
| Vorderer Beckenkamm (optional) | 6 x 6 cm |
| Kreuzbein | Kreuzbein-förmig |
Tabelle 1: Schaumverbandsgrößen für Körperstellen. Es werden sechs Körperstellen angegeben, und die empfohlenen Verbandsgrößen sind in der Tabelle enthalten.
| Ort | Vorzählung | Nach der Zählung | Delta |
| Kinn | 17 | 5 | 12 |
| Nase | 16 | 7 | 9 |
| Stirn/Gesicht | 9 | 1 | 8 |
| Lippe/Zunge | 22 | 15 | 7 |
Tabelle 2: Gesichtsdruckverletzungen vor und nach der Ausbildung. Vier Standorte sind mit Pre- und Post-Counts mit begleitenden Delta-Scores versehen.
Diskussion
Der wichtigste pflegerische Teil bei der Versorgung eines kritisch kranken intubierten Patienten ist die Vorbereitung. Zum Beispiel müssen die benötigten Vorräte umfassend geprüft und gesammelt werden, einschließlich Klebeband zur Sicherung des ET, Schaumstoffverbände zum Aufpolstern knöcherner Vorsprünge, zusätzliche Elektroden für die Herzüberwachung, zusätzliche Bettwäsche, Kissen und Unterpolster; All dies ist für einen effizienten Prozess und eine sichere Patientenerfahrung unerlässlich.
Die Verfügbarkeit der benötigten Vorräte, qualifiziertes Personal, klare wechselseitige Kommunikation und effektive Teamarbeit sind entscheidend für den erfolgreichen Abschluss dieses Verfahrens mit einem Höchstmaß an Komplikationsvermeidung. Die Anwesenheit eines Anbieters, der qualifiziert ist, bei Bedarf einen zentralen intravaskulären Zugang zu retubieren oder wiederherzustellen, ist unerlässlich8. Eine sorgfältige Sicherung der ET- und zentralen intravaskulären Linien und anderer kritischer Röhrchen kann Ereignisse verhindern, die zu negativen Ergebnissen führen können. Dieses Verfahren führte zu null ungeplanten Extubationen und null Verlust von zentralen intravenösen Zugangsleitungen während der mehrfachen Proning-Sitzungen von etwa 185 Patienten.
Die sichere Handhabung des Patienten mit einem Lufttransfergerät, einem Kunststoff-Slip-Sheet oder einer anderen Methode, die die Reibung bei der Bewegung des Patienten verringert und die Verletzung des Pflegepersonals verringert, sollte dringend in Betracht gezogen werden8. Wenn der Patient auf einer Matratze mit geringem Luftverlust oder Wechseldruck liegt, erleichtert das maximale Aufblasen der Matratze den Pflegekräften das Ziehen und Drehen des Patienten. Ein bariatrisches oder breiteres Bett sollte für einen Patienten in Betracht gezogen werden, der krankhaft fettleibig ist. Bei einem Patienten auf einem breiteren Bett müssen die Pflegekräfte möglicherweise auf einem Hocker stehen, um Verletzungen und / oder Schwierigkeiten beim Bewegen des Patienten zu vermeiden.
Modifikationen und Fehlerbehebung
Alternative Methoden zum Liegen eines Patienten, einschließlich des Einwickelns des Patienten zwischen zwei Laken (die Burrito-Methode), können die Beobachtung des Patienten beeinträchtigen, einschließlich kritischer Linien während aller Aspekte des Eingriffs und der Platzierung von Herzüberwachungselektroden, bis der Patient vollständig liegend ist. Spezielle Betten und Rahmen sind verfügbar, um die Belastung des Pflegepersonals zu verringern und den sicheren Umgang mit Patienten zu optimieren, sind jedoch möglicherweise nicht für bariatrische Patienten oder Patienten geeignet, die sich über einen längeren Zeitraum in Bauchlage befinden müssen14.
Einschränkungen/alternative Methoden
Die Sicherheitsergebnisse einer manuellen Proning-Methode werden zum Teil durch das Wissen, die Erfahrung und die Stärke des medizinischen Personals beeinflusst, das das Verfahren durchführt. Wir haben uns für eine manuelle Methode des Liegens entschieden, da das Personal bereits Erfahrung mit diesem Verfahren hatte, die Gewichtsbeschränkungen, die mit einem speziellen Bauchbett verbunden sind, sowie dessen Kosten und Verfügbarkeit als problematisch angesehen wurden.
Zukünftige Anwendungen
Obwohl die Bauchlage in erster Linie zur Verbesserung der Sauerstoffversorgung bei einem Patienten mit ARDS verwendet wird, könnte die Verwendung dieser Technik bei Patienten mit ausgedehnten Druckverletzungen in voller Dicke / Stadium 4 im Sakralbereich untersucht werden, wenn andere Entlastungsmethoden unwirksam sind. Dieses Verfahren kann auch bei Patienten mit Verbrennungen auf der dorsalen Seite des Körpers nützlich sein, um die Heilung von Transplantaten zu fördern und/oder zur zusätzlichen Schmerzkontrolle.
Es muss auf das Risiko von im Krankenhaus erworbenen Druckverletzungen geachtet werden, insbesondere im Zusammenhang mit der Bauchlage. Team et al. berichteten, dass Dekubitusverletzungen die häufigste Komplikation des Bauchens sind, und die Hauptrisikofaktoren waren Tage mit mechanischer Beatmung, Länge der Baucharbeiten und die Anzahl der aufeinanderfolgenden Baucharbeiten19. Das National Pressure Injury Advisory Panel (NPIAP) empfiehlt, die Prävention vor dem Liegenlassen, während der Bauchlage und bei der Rückkehr in die Rückenlageanzugehen 20. Es ist zu beachten, dass die Polsterung knöcherner Vorsprünge und unter und um medizinische Geräte mit weichen, mehrschichtigen Silikonschaumverbänden spezifisch für den Körperhabitus des Patienten sowie für das Vorhandensein und Fehlen von Medizinprodukten sein kann.
Zusammenfassend lässt sich sagen, dass das Liegen kritisch kranker Patienten die Beatmung und das Überleben verbessert, aber es ist ein arbeitsintensives, kompliziertes Verfahren, das qualifiziertes Krankenhauspersonal und sorgfältige Überwachung erfordert, um iatrogene Komplikationen zu vermeiden.
Offenlegungen
Die Autoren haben keine Interessenkonflikte offenzulegen.
Danksagungen
Wir danken Anthony Pietropaoli, Physiotherapeuten des Intensivpflegedienstes am Strong Memorial Hospital, John Horvath, Michael Maxwell, E. Kate Valcin und Craig Woeller.
Materialien
| Name | Company | Catalog Number | Comments |
| HoverMatt | HoverTech International | HM34SPU-B | Single patient use |
| Mepilex 4x4 | Molnlycke Healthcare | 294199 | Strip cut and placed over top lip |
| Mepilex Border Flex 3x3 | Molnlycke Healthcare | 595200 | Chin |
| Mepilex Border Flex 4x4 | Molnlycke Healthcare | 595300 | Cheeks (and forehead if needed) |
| Mepilex Border Flex 6x6 | Molnlycke Healthcare | 595400 | Knees (and anterior iliac crests if needed) |
| Mepilex Border Sacrum 8x9 | Molnlycke Healthcare | 282455 | Sacrum |
Referenzen
- Menk, M., et al. Current and evolving standards of care for patients with ARDS. Intensive Care Medicine. 46 (12), 2157-2167 (2020).
- Villar, J., et al. Dexamethasone treatment for the acute respiratory distress syndrome: a multicenter, randomized controlled trial. The Lancet. Respiratory Medicine. 8 (3), 267-276 (2020).
- The RECOVERY Collaborative Group. Dexamethasone in hospitalized patients with COVID-19. The New England Journal of Medicine. 384 (8), 693-704 (2021).
- Tomazini, B. M., et al. Effect of dexamethasone on days alive and ventilator-free in patients with moderate or severe acute respiratory distress syndrome and COVID-19. Journal of the American Medical Association. 324 (13), 1307-1316 (2020).
- Guérin, C., et al. Prone positioning in severe acute respiratory distress syndrome. The New England Journal of Medicine. 368 (23), 2159-2168 (2013).
- Binda, F., et al. Nursing management of prone positioning in patients with COVID-19. Critical Care Nurse. 41 (2), 27-35 (2021).
- Guérin, C., et al. Prone position in ARDS patients: why, when, how and for whom. Intensive Care Medicine. 46 (12), 2385-2396 (2020).
- Rowe, C. Development of clinical guidelines for prone positioning in critically ill adults. Nursing in Critical Care. 9 (2), 50-57 (2004).
- Spece, L. J., et al. Low tidal volume ventilation use remains low in patients with acute respiratory distress syndrome at a single center. Journal of Critical Care. 44, 72-76 (2018).
- Shelhamer, M. C., et al. Prone positioning in moderate to severe acute respiratory distress syndrome due to COVID-19: A cohort study and analysis of physiology. Journal of Intensive Care Medicine. 36 (2), 241-252 (2021).
- Traylor, A. M., Tannenbaum, S. I., Thomas, E. J., Salas, E. Helping healthcare teams save lives during COVID-19: insights and countermeasures from team science. The American Psychologist. 76 (1), 1-13 (2021).
- Gonzalez-Seguel, F., Pinto-Concha, J. J., Aranis, N., Leppe, J. Adverse events of prone positioning in mechanically ventilated adults with ARDS. Respiratory Care. 66 (12), 1898-1911 (2021).
- Dirkes, S., Dickinson, S., Havey, R., O'Brien, D. Prone positioning Is it safe and effective?. Critical Care Nursing Quarterly. 35 (1), 64-75 (2012).
- Wiggermann, N., Zhou, J., Kumpar, D. Proning patients with COVID-19: a review of equipment and methods. Human Factors. 62 (7), 1069-1076 (2020).
- Dickinson, S., Park, P. K., Napolitano, L. M. Prone-positioning therapy in ARDS. Critical Care Clinics. 27 (3), 511-523 (2011).
- Poor, A. D., et al. Implementing automated prone ventilation for acute respiratory distress syndrome via simulation-based training. American Journal of Critical Care. 29 (3), 52-59 (2020).
- Weller, J., Boyd, M., Cumin, D. Teams, tribes and patient safety: overcoming barriers to effective teamwork in healthcare. Postgraduate Medical Journal. 90 (1061), 149-154 (2014).
- Papazian, L., et al. Formal guidelines: management of acute respiratory distress syndrome. Annals of Intensive Care. 9 (1), 69 (2019).
- Team, V., Jones, A., Weller, C. D. Prevention of hospital-acquired pressure injury in COVID-19 patients in the prone position. Intensive & Critical Care Nursing. 68, 103142 (2021).
- . Pressure injury prevention PIP tips for prone positioning Available from: https://cdn.ymaws.com/npiap.com/resource/resmgr/online_store/posters/npiap_pip_tips_-_proning_202.pdf (2020)
- Martel, T., Orgill, D. P. Medical device-related pressure injuries during the COVID-19 pandemic. Journal of Wound, Ostomy and Continence Nursing. 47 (5), 430-434 (2020).
- Miller, C., O'Sullivan, J., Jeffrey, J., Power, D. Brachial plexus neuropathies during the COVID-19 pandemic: a retrospective case series of 15 patients in critical care. Physical Therapy. 101 (1), 191 (2021).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenWeitere Artikel entdecken
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten