Method Article
Una móvil exterior en técnica de la endoscopia Transforaminal Lumbar para hernias de disco Lumbar
En este artículo
Resumen
Aquí presentamos un protocolo de una técnica novedosa de afuera hacia adentro de la disectomía endoscópica transforaminal para hernias de disco lumbar. Los aspectos técnicos de la técnica, las indicaciones amplia de uso y los resultados del tratamiento en 184 pacientes se describen en detalle.
Resumen
Discectomía lumbar percutánea endoscópica transforaminal (PETLD) se ha convertido en un estándar de atención para el manejo de la enfermedad lumbar del disco. Existen dos técnicas para la introducción de una cánula de trabajo con respecto al disco, de afuera hacia adentro y desde adentro hacia afuera. El objetivo de este estudio prospectivo es describir los aspectos técnicos de un móvil exterior en método novedoso en el trato con diferentes tipos de prolapso de disco. Un total de 184 pacientes consecutivos con radiculopatía de miembro inferior unilateral debido a prolapso de disco lumbar fueron operados con la técnica de afuera hacia adentro móvil de PETLD. Sus resultados clínicos fueron evaluados en función del tipo de prolapso de disco que tenían, una puntuación de dolor de pierna de escala analógica visual (VAS), el índice de discapacidad de Oswestry (ODI) y los criterios de Macnab. La integridad de la descompresión fue documentada con una imagen de resonancia magnética postoperatoria. La edad media de los pacientes fue 50 ± 16 años y la razón hombre/mujer fue de 2:1. El seguimiento medio fue de 19 ± 6 meses. Se operaron un total de 190 niveles lumbares (L1–L2: n = 4, L2–L3: n = 17, L3–L4: n = 27, L4–5: n = 123 y L5–S1: n = 19). Dividir en tipos, la distribución de los pacientes era central: n = 14, paracentral: n = 74, foraminal: n = 28, lejos lateral: n = 13, emigrado de superior: n = 8, inferior emigrado: n = 38 y el canal alto compromiso: n = 9. El tiempo quirúrgico promedio fue 35 ± 12 min (25-56) y la estancia media hospitalaria fue de 1.2 ± 0.5 (1-3) días. La puntuación de VAS para el dolor de la pierna mejoró a partir de 7,5 ± 1 a 1.7 ± 0,9. El ODI había mejorado de 70 ± 8.3 a 23 ± 5. Según los criterios de Macnab, 75 pacientes (40,8%) tuvieron resultados excelentes, 104 pacientes (56,5%) tenían buenos resultados, y 5 pacientes (2,7%) tenían resultados Feria. Repetición (incluyendo temprano y tardío) se observó en 15 de los 190 niveles operados (7.89%). Este artículo presenta un exterior-en acercamiento nuevo que se basa en un aterrizaje preciso dentro del agujero de manera móvil y no únicamente depende de la ampliación del agujero. Es más versátil en el uso y útil en el manejo de todos los tipos de prolapso de disco, incluso en compromiso severo del canal y alta migración.
Introducción
fChronic dolor de espalda y dolor en las piernas son dolencias comunes en cualquier sociedad. Las modalidades de tratamiento para combatir enfermedades degenerativa del disco lumbar han ido evolucionando continuamente. El arsenal ha sido amplio, de la cirugía abierta y la fijación microlumbar disectomía, y ahora la ruta endoscópica1,2,3,4. La vía transforaminal, sugerida inicialmente por Parvez Kambin, es ahora poco a poco convertirse en un estándar de cuidado5,6,7. Las ventajas de las cirugías de columna vertebral completa endoscópica son menos disección de tejidos blandos, menor pérdida de sangre, días de la admisión de hospital reducido, una pronta recuperación funcional y una mejora en la calidad de vida8.
El enfoque tradicional de afuera hacia adentro de la PETLD, de Schubert y Hoogland4, aborda la introducción de una cánula de trabajo en el agujero y luego una ampliación del agujero mediante el uso de Escariadores. El fundamento de la nueva técnica del exterior-en acercamiento mencionado aquí es que no solamente depende de agrandar el agujero en todos los casos. La técnica se centra en la precisa colocación de la cánula de trabajo dentro del agujero y luego guiar el movimiento de la cánula hacia el fragmento de destino, bajo visión endoscópica9,10. Anatómicamente, hay tres rutas diferentes en el espacio transforaminal y si efectivamente, cirugía de columna endoscópica percutánea con la técnica de afuera hacia adentro se puede aplicar a una gama más amplia de herniation lumbar del disco. Central, paracentral y el canal alto comprometido ácido láctico deshidrogenasa (LDH) es abordado por la ruta intervertebral; foraminal, migrada superior y lateral lejano LDH es abordado por la ruta foraminal, y LDH inferiorly migrada es abordado por el suprapedicular ruta6. La ventaja de esta técnica es que preserva las estructuras anatómicas normales con lesión discal menos la exposición epidural es fácil y la manipulación de una cánula de trabajo en el agujero no es difícil. La técnica descrita difiere del anterior porque se ofrece una visión precisa de las estructuras dentro del agujero y se centra en la correcta colocación de la cánula dentro del agujero, en lugar de agrandar el agujero. La técnica es igualmente segura como técnica de adentro hacia afuera y proporciona un fácil manejo de las estructuras, especialmente los fragmentos extruidos. El objetivo de este estudio es demostrar la versatilidad de este nuevo enfoque en el manejo de diferentes tipos de prolapso de disco central, paracentral, lateral foraminal, lejano como arriba y abajo de la migración y en canal de alto compromiso casos. La técnica, sin embargo, exige un largo aprendizaje y tan principiantes necesitan ser paciente mientras se aprende.
Protocolo
El protocolo sigue las directrices del Comité de ética de investigación del Hospital de Nanoori. Se obtuvo un consentimiento informado de todos los pacientes con radiculopatía de miembro inferior unilateral debido a prolapso de disco lumbar. Los criterios de exclusión fueron la presencia de inestabilidad segmentaria, espondilolistesis (más que el grado 1) y la presencia de estenosis espinal significativa.
1. paciente posición y marcado de la piel
- Colocar al paciente en posición prona sobre la mesa quirúrgica radiotransparente con la columna vertebral en flexión ligera.
Nota: Indicaciones para la cirugía en pacientes son los siguientes: dolor intratables, con frecuencia unilaterales radiculopatía resistentes a conservadores medidas (durante al menos 6-8 semanas), con o sin espalda axial asociada, una señal de tensión positiva en la examinación física, y la correlación de radiculopatía con evidencia radiográfica de Estudios confirmatorios de MRI. - Marcar la línea media de la columna vertebral, así como la extensión de la cresta ilíaca, con un marcador bajo un intensificador de imagen.
- Marca el punto de entrada de paraspinal piel a lo largo del centro del espacio de disco usando el método de evaluación posterior manual6: Compruebe el límite entre la musculatura de la espalda y los músculos abdominales. Marcar los puntos de entrada de piel justo medial a esta frontera en medio disco nivel ambos en Antero-Posterior (AP) y lateral radiografías.
2. incisión y anestesia local
- Infiltrar anestesia local subcutánea (2 mL de lidocaína al 1%) en el punto de entrada y luego realizar la incisión en la piel de 1 cm e infiltrarse en la trayectoria con el anestésico local (3 mL de lidocaína al 1%) a través de una aguja de 23 G.
- Inserte una aguja espinal 18 G a través de la incisión de la piel en un ángulo de 25 – 35° al horizontal.
- Pase la aguja bajo el intensificador de imágenes a través de la fascia y los músculos de la espalda. Entonces, muelle de la aguja en el triángulo de Kambin cerca del disco intervertebral.
Nota: Triángulo de Kambin está presente en el aspecto posterolateral del disco. La hipotenusa es la raíz del nervio saliendo, la base es la frontera superior de la vértebra inferior y la altura es la raíz de nervio tecal sac/atravesar. - Compruebe el espacio epidural en triángulo de Kambin mediante la inyección de 1,5 mL de medio de contraste bajo el intensificador de imagen. Proporcionar anestesia local en el triángulo de Kambin mediante la inyección de 8 – 10 mL de lidocaína al 1% en el espacio foraminal seguido de una inyección de refuerzo de 2 – 4 mL de lidocaína al 1.6% (8 mL de lidocaína al 2% con 2 mL de solución salina más 0,05 mL de epinefrina) 4 – 5 min después de la inyección inicial.
3. Discografía
- Inserte la aguja en el espacio discal bajo control fluoroscópico y realizar la Discografía inyectando 2 mL de 0.8% indigo carmín mezclado con contraste.
4. inserción del endoscopio
- Inserte un alambre de guía en el espacio discal a través de la aguja y retire la aguja.
- A través de la guía insertada, deslice el obturador en triángulo de Kambin y anclaje sobre la superficie del espacio de disco.
- Inserte la cánula de trabajo mediante el obturador y, posteriormente, introducir el endoscopio en triángulo de Kambin.
Nota: La cánula de trabajo es el tipo de biselado con un diámetro exterior de 8 mm. El endoscopio tiene un 30° viendo el ángulo, un 7,3 mm de diámetro externo, 4,7 canal de trabajo de mm de diámetro y 251 mm de longitud total. Todo el procedimiento se realiza utilizando irrigación constante de solución salina.
5. quirúrgico
- Observar los tejidos blandos y grasa epidurales en triángulo de Kambin a través del endoscopio antes de la entrada en la disco (figura 1A).
- Claro los tejidos blandos y vasos sanguíneos en el anillo con el coagulador de la radiofrecuencia. Realizar el hueco anular con un cortador anular e introduzca el anillo bajo visión endoscópica.
Nota: Para evitar cualquier lesión de la raíz nerviosa sale y atraviesa durante el acercamiento, la operación procede con regeneración continua de la paciente. - Obtener una vista crema del espacio epidural y el espacio en el disco introduciendo el tipo de bisel de la cánula en el anillo fenestrado.
Nota: En la dorsal de la mitad de la crema, el ligamento longitudinal posterior, el espacio epidural y atraviesa la raíz de nervio y dura puede verse. En la mitad ventral, pueden verse el disco ventral al ligamento longitudinal posterior y el anillo. - Palanca de la cánula de trabajo hacia abajo para lograr una exacta media crema ver7 (figura 2A y 2B).
Nota: Usando la cánula de trabajo tipo de biselado, no es fácil para los principiantes manipular con seguridad, la raíz del nervio saliendo así que una cánula de trabajo redondo también puede ser utilizado (figura 3).
6. objetivo Fragmentectomy
- Después de descomprimir el disco resaltado lo suficiente, cambiar la trayectoria de trabajo hacia el área de disco sintomática.
Nota: El canal de trabajo se dirige hacia la ranura suprapedicular el disco inferior migró, el espacio epidural en la alta-canal del disco comprometido y espacio foraminal en el disco migrado superior (figura 3). - Confirmar que todos los fragmentos libres del disco se retiran comprobando flotante saco dural y la raíz sale la raíz transversal y liberar el espacio epidural mediante la rotación del endoscopio y del canal de trabajo.
Nota: Todos los pacientes experimentan MRI en el día después de la cirugía (figura 4 y figura 5).
Resultados
Evaluación de resultado:
El resultado de la cirugía fue medido por el VAS pierna dolor score11, el ODI12y Macnab criterios13. Éstos fueron medidos en el período preoperatorio y durante la visitas de seguimiento (1 semana después de la cirugía, 3 meses después de la cirugía y en la carta recordativa pasada).
Características basales:
La edad promedio del grupo de estudio fue de 50 ± 16 años y la razón hombre/mujer fue de 2:1. La media de seguimiento del estudio fue de 19 ± 6 meses. Se operaron un total de 190 niveles lumbares (L1-L2: n = 4, L2-L3: n = 17, L3 – L4: n = 27, L4 – L5: n = 123 y L5-S1: n = 19). Dividir en tipos, la distribución de los pacientes era central: n = 14, paracentral: n = 74, foraminal: n = 28, lejos lateral: n = 13, emigrado de superior: n = 8, migrado inferior: n = 38 y el canal de alta compromiso: n = 9. Los datos demográficos y las características iniciales, incluyendo las características de MRI preoperatorias y los resultados intraoperativos, se resumen en la tabla 1. El tiempo quirúrgico promedio fue 35 ± 12 min (25 – 56) y la estancia media hospitalaria fue de 1.2 ± 0.5 (1-3) días.
Resultado clínico:
La puntuación de VAS para el dolor de la pierna mejoró a partir de 7,5 ± 1 a 1.7 ± 0,9. El ODI había mejorado de 70 ± 8.3 a 23 ± 5. La mejora en la puntuación de VAS y el ODI fue notada inmediatamente después de la cirugía y permaneció estadísticamente significativa en el seguimiento (tabla 2, figura 6). La mejora de motor fue completa en casi todos los pacientes. Según los criterios de Macnab, 75 pacientes (40,8%) tuvieron excelentes resultados, mientras que se observaron buenos resultados en 104 pacientes (56,5%), y los restantes 5 pacientes (2,7%) tenían resultados justos. Recurrencia se observó en 15 de los 190 niveles operados (7.89%); de estos, 11 pacientes experimentaron la revisión PETLD (5.98%), mientras que 4 pacientes experimentaron una foraminotomía abierta (2.17%).
Dolor de espalda y dolor en las piernas han preocupado humana para las edades. El abordaje quirúrgico para la enfermedad lumbar del disco ha ido evolucionando. La principal ventaja de la cirugía de columna endoscópica percutánea es preservar las estructuras anatómicas normales tanto como sea posible, manteniendo así el estado funcional como lo fue antes de la cirugía. PETLD ha ganado importancia en los últimos años, debido a la extensa labor en él todo el mundo6,7,14,15,16. Los primeros resultados han sido prometedores en comparación con la microdiscectomía, con movilización temprana, menor pérdida de sangre, una incisión más pequeña, mejor alivio del dolor y un resultado mejor a largo plazo con una buena calidad de vida6,7, 17 , 18. el arsenal quirúrgico de la vía transforaminal es bastante amplio, con casi todos los tipos de hernias como central, paracentral, discos migrados foraminal, lejos laterales y superiores e inferiores siendo gestionados por ésta eficientemente19 , 20 , 21 , 22 , 23.
En estudios previos, Tzaan demostró un resultado bueno o excelente en el 89% de sus pacientes1, mientras que Yeung y Tsou alcanzó una tasa de 90% satisfacción del paciente después de cirugía transforaminal en 307 pacientes15. Del mismo modo, Ruetten et al. eran acertados en el 79% de sus discectomías endoscópica en pacientes con hernia de disco lumbar recurrente24. En 2013, un estudio realizado por Jasper et al. centrado en pacientes geriátricos con enfermedad del disco lumbar que fueron manejados por transforaminal endoscopia19. El resultado fue bueno en 71,4% según los criterios de Macnab y el puntaje de VAS disminuyó de 9.2 en el período preoperatorio a 2,63 en la carta recordativa de 6 meses. La tasa de recurrencia en la técnica descrita de afuera hacia adentro con un seguimiento medio de 19 ± 6 meses fue de 7.89%. Esto está parado en la gama de la tarifa de la repetición previamente divulgados de 5-18%14,25,26. Schubert y Hoogland han mostrado una tasa de recurrencia del 3,6% en una población de 611 pacientes4, mientras Hoogland et al. 14 han demostrado que la tasa de recurrencia puede variar dependiendo de la extensión de la carta recordativa. Mientras que 7 fuera de los total 262 pacientes operados en su estudio presentaron recurrencia temprana dentro de 3 meses post cirugía, al final de 2 años después de la cirugía, los casos de recurrencia total habían aumentado a 11 (4.62%).
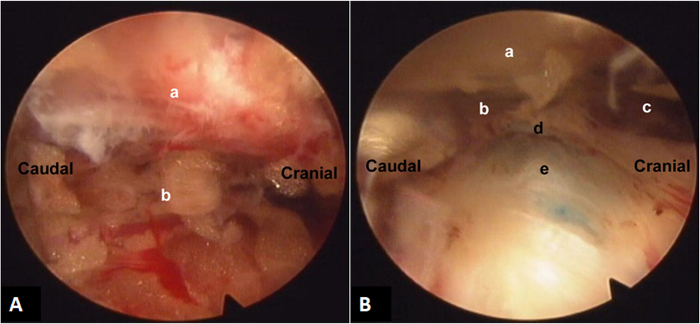
Figura 1: vista endoscópica intraoperatoria del enfoque de afuera hacia adentro del transforaminal. (A) este panel muestra una vista endoscópica inicial del espacio transforaminal bajo el enfoque de afuera hacia adentro, con (una) de los tejidos blandos de la faceta y (b) en el agujero sobre el disco. (B) este panel muestra la vista endoscópica después de la limpieza del espacio transforaminal mediante el uso de la radiofrecuencia, con (un) el ligamento agujero, (b) la suprapedicular muesca área, (c) la zona foraminal craneal, (d ) la zona epidural y (e) del disco. Haga clic aquí para ver una versión más grande de esta figura.

Figura 2: vista ilustrativa quirúrgica de la colocación de la cánula durante una cirugía transforaminal. (A) este panel muestra la colocación inicial de la cánula en el abordaje transforaminal. ()B) este panel muestra la palanca hacia abajo de la cánula de trabajo para lograr una vista crema. Haga clic aquí para ver una versión más grande de esta figura.
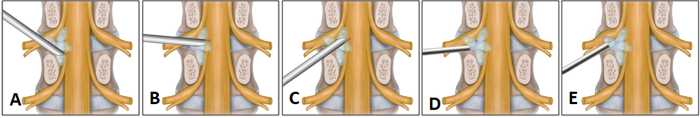
Figura 3: vista quirúrgico ilustrativo de una discectomía lumbar percutánea endoscópica transforaminal. (A) este panel muestra la ruta suprapedicular. (B) este panel muestra la ruta intervertebral. (C) este panel muestra la ruta foraminal. (D) este panel muestra la colocación de la cánula alrededor del disco lejos lateral. Haga clic aquí para ver una versión más grande de esta figura.
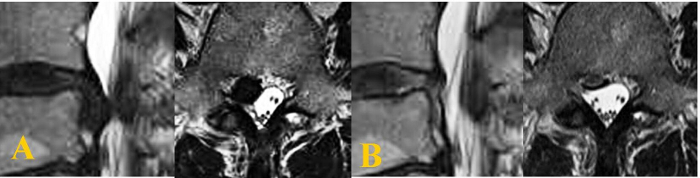
Figura 4: imágenes de RM de un paciente con un disco migrado inferior (A) estas son preoperativas imágenes T2-weighted sagitales y axiales mostrando un prolapso de disco alta inferior migró en L4 – L5 nivel con una compresión significativa en el lado derecho. (B) estas son postoperatorio imágenes T2-weighted sagitales y axiales mostrando la remoción del fragmento completo utilizando la técnica de afuera hacia adentro. Haga clic aquí para ver una versión más grande de esta figura.
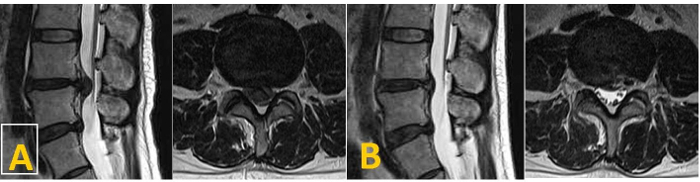
Figura 5: imágenes de RM de un paciente con un compromiso de alta canal. (A) estas son preoperativas imágenes T2-weighted sagitales y axiales que muestra un canal de alto compromiso con un prolapso de disco en L3-L4 nivel. (B) estas son postoperatorio imágenes T2-weighted sagitales y axiales que muestra el saco tecal descomprimido con el retiro del fragmento completo. Haga clic aquí para ver una versión más grande de esta figura.
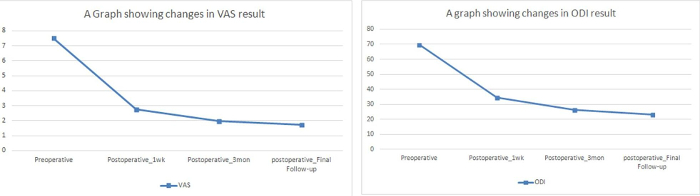
Figura 6: resultado clínico de la técnica fuera-dentro de la endoscopia transforaminal. El y -axis representa la puntuación de la escala analógica visual (VAS) y el índice de discapacidad Oswestry (ODI), mientras que el x-eje representa el período de tiempo. (A) este gráfico muestra la VAS para el dolor de la pierna. (B) este gráfico muestra el ODI. Haga clic aquí para ver una versión más grande de esta figura.
| Factores | Pacientes (n = 184) |
| Edad (años) | 50±16 (15-86) * |
| Razón hombre/mujer | 2:01 |
| Niveles involucrados (n = 190) | |
| L1-L2 | 4 (2.1) ǂ |
| L2-L3 | 17 (9) ǂ |
| L3-L4 | 27 (14.2) ǂ |
| L4-L5 | 123 (64.7) ǂ |
| L5-S1 | 19 (10) ǂ |
| Tipo de prolapso de disco | |
| Central | 15 (7.9) ǂ |
| Paracentral | 75 (39,5) ǂ |
| Foraminal | 29 (15.3) ǂ |
| Lejos Lateral | 16 (8,4) ǂ |
| Superior emigraron | 8 (4.2) ǂ |
| Inferior migró | 38 (20) ǂ |
| Compromiso de canal alto | 9 (4.7) ǂ |
| Seguimiento (meses) | 19±6 (9-29) * |
| Criterios de MacNab | |
| Excelente | 75 (40,8) ǂ |
| Buena | 104 (56,5) ǂ |
| Feria | 5 (2.7) ǂ |
| Repetición | 15 (7.89) ǂ |
| Requiere de perforación | 46 (24.2%) |
| * Todos los valores expresados como media ± desviación estándar (rango). ǂ todos los valores se expresaron como número (%). | |
Tabla 1: Características de los pacientes de la técnica de exterior móvil.
| Parámetro | Preoperatorio | Op de post | Valor de P | 3 meses | Valor de P | Seguimiento final | Pvalue |
| Scale(VAS) analógica visual | 7.51±0.99 | 2.76±0.71 | < 0.0001 | 1.96±0.83 | < 0.0001 | 1.73±0.85 | < 0.0001 |
| Index(ODI) de discapacidad de Oswestry | 69.66±8.25 | 34.41±5.32 | < 0.0001 | 26.47±5.56 | < 0.0001 | 23.15±5.83 | < 0.0001 |
Tabla 2: Análisis comparativo de los valores de la escala analógica visual y el índice de discapacidad de Oswestry preoperatorios y postoperatorio.
Discusión
El estudio se basa en el análisis prospectivo de 184 pacientes con enfermedad del disco lumbar que fueron manejadas en nuestro Instituto. Rayos x de tomografía computada, proyección de imagen (TC) y resonancia magnética (RM) se realizaron en todos los casos para confirmar el diagnóstico y para descartar otras patologías. Los resultados demostrados en las exploraciones de CT y de MRI fueron correlacionados con un examen neurológico. Después de la diagnosis adecuada, pacientes fueron intervenidos en la móvil exterior en técnica de PETLD. Los criterios de exclusión fueron la presencia de inestabilidad segmentaria, espondilolistesis de más de grado 1 y una presencia de la estenosis espinal significativa. Se obtuvo un consentimiento informado de todos los pacientes.
Los pasos críticos en la técnica antes descrita son la exacta colocación de una cánula de trabajo en el agujero y la obtención de una vista crema del agujero y el espacio en el disco. El siguiente paso fundamental es dirigir la cánula de trabajo dentro del agujero hacia el fragmento de destino. La técnica descrita aquí es diferente de la anterior fuera en técnica descrita por Schubert y Hoogland4 que necesitan escariar. En el protocolo actual, la cánula de trabajo se sitúa en el triángulo de Kambin (figura 1) para permitir la movilidad hacia el fragmento de destino según la ubicación. En esta técnica, las estructuras de tejido suave y grasa epidural pueden visualizarse adecuadamente antes de entrar en el espacio de disco. Entrar en el espacio de disco bajo la visión es un paso crítico y previene cualquier más lesión discal y migración del fragmento del disco. Siguiendo la intervertebral foraminal o suprapedicular ruta, dependiendo de la ubicación del fragmento de destino, es el siguiente paso crítico6. Así, foraminoplasty se requiere sólo un pequeño subconjunto de los pacientes.
La técnica descrita tiene varias ventajas sobre técnicas previamente descritas. Más importante es la amplia variación en la ubicación del disco prolapsado que se maneja con eficacia por la técnica de exterior móvil. Los variados lugares del disco incluyen central, paracentral, foraminal, lejos lateral arriba y abajo-migrados, así como otras con canal de comprometen. 6 el aterrizaje inicial dentro del agujero es la parte más importante y le da al cirujano una visión de conjunto del agujero. Da la flexibilidad necesaria para mover la cánula en diferentes direcciones según la necesidad del disco prolapsado. Otra gran ventaja es que el anillo se introduce bajo la visión, y evitar así mayores daños al disco o migración del fragmento por punción ciega. La visión de las estructuras dentro del agujero es siempre mejor en una técnica de afuera hacia adentro en comparación con la técnica de adentro hacia afuera, el fragmento de disco extruido es manejado antes, y la movilización de la cánula es más cómoda y permite una manipulación para arriba - y discos migrados de abajo20,21. La técnica de afuera hacia adentro permite atacar específicamente el fragmento y tan foraminoplasty es necesario en pacientes seleccionados solamente. En un total de 190 niveles operados con esta técnica, la perforación fue necesaria en sólo 46 pacientes (25%). Foraminoplasty era necesaria sobre todo en aquellas con un significativa baja migración y aquellos con compromiso del canal. Parte del proceso articular superior y la parte superior del pedicle fueron perforados para crear un espacio adecuado. Usando curvas pinzas y una sonda más ayuda en eliminar el fragmento de migración. Hemos utilizado con éxito el enfoque de afuera hacia adentro móvil para gestionar diferentes tipos de hernias de disco lumbar. El uso de la técnica de exterior móvil merece una mención especial para un disco migrado hacia abajo, que es generalmente considerado como difícil para la endoscopia. Los autores lograron a 38 pacientes con fragmentos migrados de abajo. De estos, un resultado excelente según los criterios de Macnab observó en 23 pacientes (60,5%) y buen resultado en los restantes 15 pacientes (39,5%).
No encontramos grandes limitaciones para la técnica presentada en este artículo. Por supuesto, la técnica fuera-dentro de la PETLD tiene una curva de aprendizaje que los principiantes deben tener en cuenta. En comparación con informes anteriores aislados mencionando el riesgo de lesiones a las estructuras neurovasculares y ligamentosas en el exterior-en la técnica7,8, nuestra experiencia ha demostrado la técnica fuera-dentro con foraminotomía selectiva es igualmente seguro y eficaz en comparación con antes descritos técnicas de afuera hacia adentro. Esta técnica difiere de la anteriores fuera en técnicas descritas y no depende sólo de agrandar el agujero4,27,28. El anterior había descrito fuera en técnica de Schubert y Hoogland menciona la ampliación del agujero como un componente habitual en todos los pacientes4. La técnica había presentada aquí se centra en la precisa colocación de la cánula hacia el fragmento de destino, así que necesitan una ampliación del agujero en pacientes seleccionados solamente. Por lo tanto, la técnica proporciona una mejor visión global del agujero y sus estructuras circundantes. La amplia gama de disco prolapsa, incluyendo compromiso de canal, efectivamente están siendo administrados por esta técnica afirma que no existe ninguna contraindicación para la técnica de afuera hacia adentro.
Las futuras aplicaciones de la técnica descrita están para una amplia variedad de prolapso de disco lumbar. Incluso los pacientes con canal de alto compromiso y un disco emigrado abajo pueden ser adecuadamente gestionados por PETLD. Así, el horizonte de la técnica va en aumento. Dirigiéndose precisamente el elemento de compresión del disco, esta técnica puede proporcionar una visión óptima dentro del agujero y ayudar a lograr los resultados deseados.
La técnica de afuera hacia adentro móvil de PETLD puede utilizarse para tratar todos los tipos de herniation lumbar del disco, incluyendo canal de alto compromiso, debido a la movilidad de la cánula de trabajo hacia el punto de mira. Vienen con una curva de aprendizaje y requiere un conocimiento profundo de la anatomía de la columna vertebral. Esta técnica puede aplicarse a todos los tipos de hernia discal lumbar y lumbar en todos niveles.
Divulgaciones
Los autores no tienen nada que revelar.
Agradecimientos
Nos gustaría reconocer a los miembros del equipo científico Parque de Eun Jae y Kim Kyeong-rae para prestar su asistencia para adquirir artículos en texto completo y gestión de las obras digitales.
Materiales
| Name | Company | Catalog Number | Comments |
| Contrast dye injection | Iobrix injection, Taejoon pharm,Seoul, Korea | S.No. 1 | |
| 0.8% indigo carmine | Carmine, Korea United Pharmaceutical, Yoenki, Korea | S.No. 2 | |
| 30° endoscope | Joimax GmbH, Germany | S.No. 3 | |
| Radiofrequency coagulator | Elliquence, New York, USA | S.No. 4 | |
| Drill | Primado 2 NSK, Tochigi, Japan | S.No. 5 |
Referencias
- Tzaan, W. Transforaminal percutaneous endoscopic lumbar discectomy. Chang Gung medical journal. 30 (3), 226 (2007).
- Morgenstern, R., Morgenstern, C. Percutaneous Transforaminal Lumbar Interbody Fusion (pTLIF) with a Posterolateral Approach for the Treatment of Degenerative Disk Disease: Feasibility and Preliminary Results. International journal of spine surgery. 9, (2015).
- Ying, J., et al. The effect and feasibility study of transforaminal percutaneous endoscopic lumbar discectomy via superior border of inferior pedicle approach for down-migrated intracanal disc herniations. Medicine. 95 (8), (2016).
- Schubert, M., Hoogland, T. Endoscopic transforaminal nucleotomy with foraminoplasty for lumbar disk herniation. Operative Orthopadie und Traumat.ologie. 17 (6), 641-661 (2005).
- Telfeian, A. E., Jasper, G. P., Francisco, G. M. Transforaminal endoscopic treatment of lumbar radiculopathy after instrumented lumbar spine fusion. PainPhysician. 18 (2), 179-184 (2015).
- Kim, H. S., et al. Analysis of clinical results of three different routes of percutaneous endoscopic transforaminal lumbar discectomy for lumbar herniated disk. Worldneurosurgery. 103, 442-448 (2017).
- Gore, S., Yeung, A. The "inside out" transforaminal technique to treat lumbar spinal pain in an awake and aware patient under local anesthesia: results and a review of the literature. International journal of spine surgery. 8, (2014).
- Choi, G., Pophale, C. S., Patel, B., Uniyal, P. Endoscopic Spine Surgery. Journal of Korean Neurosurgical Society. 60 (5), 485 (2017).
- Hoogland, T., Schubert, M., Miklitz, B., Ramirez, A. Transforaminal posterolateral endoscopic discectomy with or without the combination of a low-dose chymopapain: a prospective randomized study in 280 consecutive cases. Spine. 31 (24), E890-E897 (2006).
- Ruetten, S., Komp, M., Godolias, G. An extreme lateral access for the surgery of lumbar disc herniations inside the spinal canal using the full-endoscopic uniportal transforaminal approach-technique and prospective results of 463 patients. Spine. 30 (22), 2570-2578 (2005).
- Johnson, E. W. . Visual analog scale (VAS). , (2001).
- Fairbank, J. Oswestry disability index. Journal of neurosurgery Spine. 20 (2), 239 (2014).
- Macnab, I. Negative Disc Exploration: an analysis of the causes of nerve-root involvement in sixty-eight patients. The Journal of bone and joint surgery. 53 (5), 891-903 (1971).
- Hoogland, T., van den Brekel-Dijkstra, K., Schubert, M., Miklitz, B. Endoscopic transforaminal discectomy for recurrent lumbar disc herniation: a prospective, cohort evaluation of 262 consecutive cases. Spine. 33 (9), 973-978 (2008).
- Yeung, A. T., Tsou, P. M. Posterolateral endoscopic excision for lumbar disc herniation: surgical technique, outcome, and complications in 307 consecutive cases. Spine. 27 (7), 722-731 (2002).
- Kambin, P., Gellman, H. Percutaneous Lateral Discectomy of the Lumbar Spine A Preliminary Report. Clinical Orthopaedics and Related Research. 174, 127-132 (1983).
- Hoogland, T. Percutaneous endoscopic discectomy. Journal of neurosurgery. 79 (6), 967-968 (1993).
- Knight, M., Goswami, A. Management of isthmic spondylolisthesis with posterolateral endoscopic foraminal decompression. Spine. 28 (6), 573-581 (2003).
- Pain, B., Telfeian, A. E. A retrospective evaluation of the clinical success of transforaminal endoscopic discectomy with foraminotomy in geriatric patients. Painphysician. 16, 225-229 (2013).
- Kim, H. S., Ju, C. I., Kim, S. W., Kim, J. G. Endoscopic transforaminal suprapedicular approach in high grade inferior migrated lumbar disc herniation. Journal of Korean Neurosurgical Society. 45 (2), 67 (2009).
- Chae, K. H., et al. Strategies for noncontained lumbar disc herniation by an endoscopic approach: transforaminal suprapedicular approach, semi-rigid flexible curved probe, and 3-dimensional reconstruction CT with discogram. Journal of Korean Neurosurgical Society. 46 (4), 312 (2009).
- Anichini, G., et al. Lumbar endoscopic microdiscectomy: Where are we now? An updated literature review focused on clinical outcome, complications, and rate of recurrence. BioMed research international. , (2015).
- Gotecha, S., et al. The role of transforaminal percutaneous endoscopic discectomy in lumbar disc herniations. Journal of craniovertebral junction & spine. 7 (4), 217 (2016).
- Ruetten, S., Komp, M., Merk, H., Godolias, G. Recurrent lumbar disc herniation after conventional discectomy: a prospective, randomized study comparing full-endoscopic interlaminar and transforaminal versus microsurgical revision. Clinical Spine Surgery. 22 (2), 122-129 (2009).
- Weir, B., Jacobs, G. Reoperation rate following lumbar discectomy. An analysis of 662 lumbar discectomies. Spine. 5 (4), 366-370 (1980).
- Österman, H., Sund, R., Seitsalo, S., Keskimäki, I. Risk of multiple reoperations after lumbar discectomy: a population-based study. Spine. 28 (6), 621-627 (2003).
- Xin, G., Shi-Sheng, H., Hai-Long, Z. Morphometric analysis of the YESS and TESSYS techniques of percutaneous transforaminal endoscopic lumbar discectomy. Clinical Anatomy. 26 (6), 728-734 (2013).
- Pan, Z., Ha, Y., Yi, S., Cao, K. Efficacy of transforaminal endoscopic spine system (TESSYS) technique in treating lumbar disc herniation. Medical science monitor: international medical journal of experimental and clinical research. 22, 530 (2016).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados