Method Article
Neuromuskulärer Ultraschall des Nervus medianus am Karpaltunnel
In diesem Artikel
Zusammenfassung
Das vorliegende Protokoll beschreibt eine Technik zur Standardisierung des Ultraschalls des Nervus medianus bei Verdacht auf ein Karpaltunnelsyndrom.
Zusammenfassung
Die Verwendung von neuromuskulärem Ultraschall verbessert die Bewertung des Karpaltunnelsyndroms als zusätzliches diagnostisches Instrument erheblich, da er dynamische und strukturelle Informationen über den Nervus medianus und seine umgebende Anatomie liefert. Neuromuskulärer Ultraschall unterstützt die diagnostische Genauigkeit (wenn er mit elektrodiagnostischen Tests verwendet wird) und bietet ätiologische Informationen als nicht-invasive, schmerzlose, kostengünstige und strahlenfreie Bildgebungstechnologie, die einfach am Krankenbett durchgeführt werden kann, um sofort Auslegung. Neuromuskulärer Ultraschall hat die Einschränkung der Subjektivität, und der Bedarf an Ausbildung und Erfahrung wirkt sich auf die Interpretation der Ergebnisse aus. Dieser Artikel beschreibt eine grundlegende praktische Anleitung zur Visualisierung des Nervus medianus mit neuromuskulärem Ultraschall Schritt für Schritt, um die Beurteilung des Karpaltunnelsyndroms zu unterstützen. Obwohl der Einsatz von Ultraschall bei der Beurteilung einer Einklemmung des Nervus medianus seit langem etabliert ist, gibt es kein anerkanntes Standardprotokoll. Das vorliegende Protokoll zielt darauf ab, klare und prägnante Anweisungen zur Beschreibung einer Standardtechnik zur Visualisierung des Nervus medianus durch diagnostischen Ultraschall zu geben.
Einleitung
Neuromuskulärer Ultraschall (NMUS) ist eine zunehmend beliebte Methode, die in Verbindung mit elektrodiagnostischen und klinischen Informationen verwendet werden kann, um Injektionsverfahren bei Patienten mit neuromuskulären Erkrankungen zu diagnostizieren, zu prognostizieren und zu steuern.1. Anatomische Strukturen wie Nerven, Muskeln, Knochen und Sehnen können mit hochauflösendem Ultraschall identifiziert werden, der eine Diagnose verfeinern und gegebenenfalls eine strukturelle Ätiologie liefern kann. Visualisierung des Nervus medianus in der Handwurzel Der Tunnelraum - der Ort der häufigsten Einklemmungsneuropathie - ist eine der gängigsten Anwendungen von neuromuskulärem Ultraschall. Die Begründung für diese Technik basiert auf der Evidenz, dass NMUS ein genaues Verfahren ist, das helfen kann, die Pathologie des Nervus medianus zu lokalisieren und prozedurale Eingriffe zu leiten 1,2,3,4 Ein kürzlich durchgeführter Expertenkonsens ergab, dass sowohl der neuromuskuläre Ultraschall als auch die elektrodiagnostische Untersuchung bei der Pathologie des Nervus medianus die überlegene Methode ist, im Gegensatz zu beiden Methoden allein. 5. Der Konsens beschreibt auch Patientenszenarien, in denen die Hinzufügung von Ultraschall des Nervus medianus für die nicht-lokalisierende oder normale Elektrodiagnostik bei klinischen Karpaltunnelsymptomen von Vorteil ist. atypische Elektrodiagnostik, fehlgeschlagene CTS-Operation und Karpaltunnelsyndrom aufgrund einer strukturellen Anomalie5.
Zu den allgemeinen Vorteilen der Verwendung von NMUS gehört, dass es sich um einen nicht-invasiven Test am Krankenbett handelt, der im Vergleich zu anderen diagnostischen Optionen kostengünstig und gut verträglich ist und wichtige morphologische Informationen liefern kann, die bei der Verwendung anderer Modalitäten nicht aufgedeckt werden. Die NMUS-Evaluierung hat sich als nützliches Instrument zur Neuausrichtung von Behandlungsstrategien bei Patienten 6,7,8,9,10,11,12,13 erwiesen.
Obwohl es derzeit keine Standardtechnik für die Visualisierung des Nervus medianus im Karpaltunnelraum mit Ultraschall gibt, gibt es weithin akzeptierte Empfehlungen, wie man sich der Bildgebung nähern sollte. Ziel ist es, durch das beschriebene Verfahren eine klinische Referenz zu etablieren, die Ärzte verwenden können, um konsistente, qualitativ hochwertige Bilder und Messungen zu erhalten. Zu den Einschränkungen dieser Technik gehört die richtige Ausrüstung, einschließlich eines hochfrequenten (15 bis 22 MHz) linearen Array-Wandlers, der zur Bewertung des Nervus medianus in zwei verschiedenen Ebenen verwendet wird. Eine weitere Einschränkung dieser Technik ist die richtige klinische Erfahrung, da es wichtig ist, die anatomische Positionierung des Schallkopfs vor der Beurteilung des Nervs zu verstehen, damit eine korrekte Interpretation der Orientierungspunkte erreicht wird. Das vorliegende Protokoll beschreibt die Schritte der klinischen Bildgebung des Nervus medianus und der Beurteilung der Einklemmung des Nervus medianus.
Protokoll
Das Protokoll folgt den Richtlinien der Forschungs- und Ethikkommission der Wake Forest School of Medicine, und die schriftliche Einverständniserklärung wurde nach Genehmigung durch das IRB vor der Bildgebung eingeholt. Jeder Patient mit Karpaltunnelsyndrom, bei dem eine abnormale Nervenleitung des Nervus medianus untersucht wurde, war für die Ultraschallbildgebung geeignet. Personen ohne Symptome eines Karpaltunnels und Studien zur normalen Nervenleitung wurden von der Studie ausgeschlossen. In der vorliegenden Studie wurde ein High-End-Mehrzweck-Ultraschallgerät verwendet, das mit einem 15 MHz Linear-Array-Schallkopf ausgestattet ist (siehe Materialtabelle).
1. Visualisierung des Nervus medianus an der distalen Handgelenkfalte (DWC)
- Bitten Sie den Patienten, mit den Handflächen nach oben dem Untersucher zugewandt zu sitzen, die Finger halb ausgestreckt, auf einem Kissen oder einer ebenen Fläche zu ruhen und die Unterarme halb um 90° gebeugt. Wenn der Patient längere Zeit nicht aufrecht sitzen kann, legen Sie ihn in Rückenlage.
- Stellen Sie sicher, dass das Ultraschallgerät eingeschaltet ist, tragen Sie eine großzügige Menge Gel auf den Schallkopf auf und positionieren Sie ihn am DWC. Halten Sie die Sonde an der Basis und halten Sie sie senkrecht zur Längsachse des Nervs, wobei Sie das Handgelenk zu Beginn des Scanvorgangs in einer neutralen Position halten.
- Überprüfen Sie vor dem Scannen die Einstellungen, um sicherzustellen, dass ein optimaler Kontrast zwischen dem Nerv und den umgebenden Strukturen besteht, indem Sie die Verstärkung anpassen. Halten Sie die Position des Brennpunkts auf Höhe des Nervus medianus und die Tiefe auf ein Minimum, um eine bessere Abbildung des Nervus medianus zu ermöglichen.
HINWEIS: Fahren Sie mit der Anpassung dieser Einstellungen fort, während Sie den Weg des Nervus medianus verfolgen. - Beginnen Sie die Untersuchung proximal und distal, um den Punkt der maximalen Vergrößerung des Nervus medianus am DWC zu finden, der sich dem Eingang des Karpaltunnels annähert, wo der Nervus medianus anterior der Beugesehnen liegt und sich auf Höhe des pisiformen Knochens und des Kahnbeins (radialer Orientierungspunkt) befindet (Abbildung 1A), um eine Querschnittsansicht des Nervus medianus zu erhalten.
- Fahren Sie fort, die umgebenden Strukturen zu scannen, um sie auf mögliche anatomische Anomalien wie Bifidnerven, Ganglienzysten, Lipome usw. zu untersuchen.
2. Beurteilung des Nervus medianus am DWC
- Erhalten Sie eine Querschnittsflächenmessung (CSA) an der Stelle der maximalen Nervenvergrößerung in mm2 , indem Sie das Trace-Tool als bevorzugte Messmethode verwenden. Falls nicht vorhanden, verwenden Sie das elliptische Messgerät am Ultraschallgerät und vergleichen Sie diese Messung mit den lokalen Referenzwerten.
HINWEIS: Dies kann genauer sein als die Verwendung eines bestimmten anatomischen Orientierungspunkts, um eine Messungzu erhalten 14. Wenn der Schallkopf senkrecht zum Nerv statt parallel abgewinkelt ist, minimiert er die Überschätzung der Querschnittsfläche und hilft, Anisotropie oder Änderungen der Echogenität zu vermeiden, indem der Winkel des Schallkopfs geändert wird. - Überprüfen Sie die Messung des inneren epineuralen echoarmen Randes des Nervus medianus, um eine Übermessung des Nervus medianus zu vermeiden (Abbildung 2A).
- Beurteilen Sie die Beweglichkeit des Nervus medianus, indem Sie den Patienten bitten, seine Finger und sein Handgelenk zu beugen und zu strecken, während er den Schallkopf in der Queransicht an Ort und Stelle hält.
ANMERKUNG: Die Beweglichkeit des Nervs wird qualitativ auf der Grundlage des Bewegungsumfangs des Nervs in Bezug auf die umgebenden Beugesehnen15 abgestuft. Ein erkrankter Nerv zeigt wenig bis gar keine Beweglichkeit. - Beachten Sie die Echotextur des Nervs, da ein normaler Nerv echoarm und von echogenem Bindegewebe umgeben ist.
- Drücken Sie die Farbdoppler-Flow-Taste des Ultraschallgeräts, um den Blutfluss im Nervus medianus am Handgelenk zu beurteilen.
3. Visualisierung des Nervus medianus im Unterarm
- Zentrieren Sie weiterhin den Nervus medianus im Ultraschallschirm und bewegen Sie den Schallkopf langsam proximal vom Handgelenk zum distalen 1/3 des Unterarms, wobei Sie den Nervus medianus etwa auf halber Höhe des Unterarms in Sichtweite halten (Abbildung 1B).
HINWEIS: An dieser Stelle nimmt der Nervus medianus ein dreieckigeres Aussehen an und liegt tief in den Musculus flexor digitorum superficialis und oberflächlich in Richtung des Musculus flexor digitorum profundus (Abbildung 2C). - Drehen Sie den Schallkopf um 90 Grad und richten Sie ihn auf die dritte Zehe und die Thenarfalte aus, um eine sagittale Ansicht des Nervus medianus zu erhalten (Abbildung 1C). Achten Sie auf das Auftreten einer fokalen Verengung oder Vergrößerung (Abbildung 2B).
4. Beurteilung des Nervus medianus im Unterarm
- Mit dem Spuren- oder Ellipsenmessgerät des Ultraschallgeräts wird eine Querschnittsflächenmessung am Unterarm in mm2 durchgeführt und diese Messung mit lokalen Referenzwerten verglichen. Die Messung des inneren epineuralen echoarmen Randes des Nervus medianus sichergestellt.
HINWEIS: Diese Messung wird erhoben, um ein Handgelenk-/Unterarm-Verhältnis zu berechnen, das nützlich sein kann, wenn der CSA normal oder grenzwertig im Handgelenk ist.

Abbildung 1: Visualisierung des Nervus medianus. (A) Der Patient sitzt für den Ultraschall des Nervus medianus, und die Ultraschallsonde befindet sich in der Schnittansicht des Handgelenks. (B) Der Patient sitzt für den Ultraschall des Nervus medianus, und die Ultraschallsonde befindet sich in der Querschnittsansicht des Unterarms. (C) Die Ultraschallsonde befindet sich in der sagittalen Ansicht, wobei die Sonde in der langen Zugangsausrichtung umgeklappt ist. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Ergebnisse
Typisches Erscheinungsbild eines peripheren Nervs im Ultraschall
Die peripheren Nerven bestehen aus echoarmen (dunklen) Nervenfaszikeln, die von einem dicken echoarmen Rand des Epineuriums umgeben sind. Jedes Nervenfaszikel ist außerdem von einer dünnen Schicht hyperechoischen Perineuriums umgeben, was im Querschnitt zu einem wabenförmigen Erscheinungsbild im peripheren Nerv führt (Abbildung 2A). In der sagittalen Ansicht zeigen die peripheren Nerven ein ununterbrochenes faszikuläres Muster mit abwechselnd echoarmen und echoarmen Banden (Abbildung 2B).
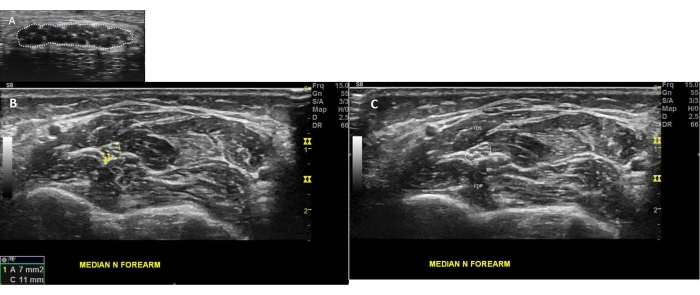
Abbildung 2: Typisches Erscheinungsbild eines peripheren Nervs im Ultraschall. (A) Der Querschnitt des normalen Nervus medianus (MN) am Handgelenk ist mit dem Trace-Tool umrissen. Man beachte das Erscheinungsbild der Faszikel innerhalb des MN und das Erscheinungsbild der Waben. (B) Die (MN) ist in der Schnittansicht auf Höhe des Unterarms zu sehen. (C) Die (MN) ist in der Schnittansicht am Unterarm sichtbar. man beachte den Flexor digitorum superficialis (FDS) oberflächlich zum MN und den Flexor digitorum profundus (FDP) tief zum MN. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Häufige Ultraschallbefunde bei Einklemmung des Nervus medianus
Wenn ein Nerv eingeklemmt ist, wie z. B. bei der Kompression des Nervus medianus am Handgelenk beim Karpaltunnelsyndrom (CTS), ist ein typischer Befund eine von der CSA gemessene Nervenvergrößerung, die in der Regel proximal der Kompressionsstelle am Karpaltunneleingang um das DWC herum auftritt. Ein vorgeschlagener Mechanismus dafür ist ein entzündlicher und/oder vaskulärer Prozess, der zur Nervenvergrößerung beiträgt. Dies wird durch die Tatsache deutlich, dass Kortikosteroid-Injektionen, die peripher zu einem vergrößerten Nerv geführt werden, die Größe verringernkönnen 16. Beim CTS wird die CSA des Nervus medianus am DWC als diagnostischer Parameter verwendet, der als Evidenzder Klasse I 2 gilt. Der Cutoff, der einen vergrößerten Nervus medianus (MN) darstellt, liegt bei mehr als 12 mm2, sowie ein Handgelenk-Unterarm-Verhältnis von mehr als 1:4 (max. CSA bei DWC/max. CSA in der Mitte des Unterarms), die sich beide als sensitiv für die Diagnose eines CTSerwiesen haben 3,17. Abgesehen von der Querschnittsfläche kann ein eingeklemmter Nerv Veränderungen der Nervenechogenität, der Form, der Faszikelgröße und der Vaskularität aufweisen18. Die Hypoechogenität des Nervus medianus ist weniger gut charakterisiert, obwohl sie häufig bei CTS15 zu sehen ist. Darüber hinaus gibt es Berichte über eine verminderte Nervenbeweglichkeit bei CTS mit dynamischen Tests19. Ein gesunder Nervus medianus taucht mit Hand- und Fingerbewegungen tief in die Beugesehnen ein, aber diese Bewegung ist beim CTS reduziert. Wenn sich der Nerv seitlich bewegt, aber nicht tief eintaucht, wird er als leicht verminderte Beweglichkeit eingestuft. Wenn sich der Nerv in keiner der beiden Ebenen bewegt, wird er als stark eingeschränkte Beweglichkeit20 eingestuft. Es gibt auch Berichte über eine erhöhte Vaskularität der Nerven; Wie mit Doppler-Ultraschall bei CTS21 nachgewiesen, können Patienten mit erhöhter Nervenvaskularität bessere chirurgische Ergebnisse erzielen22,23.
Es muss beachtet werden, dass es keine Standardwerte für diese zusätzlichen Parameter gibt, und die jüngste Konsensuserklärung empfiehlt, die Querschnittsfläche des Nervus medianus bei mindestens 2,5 zu ermitteln. Die anderen Parameter bedürfen weiterer Studien, können aber wertvolle klinische Informationen liefern. Zysten, Tumore oder aberrante Muskeln können zu Nerveneinklemmungen führen; Daher ist es zwingend erforderlich, die Umgebung des Nervus medianus zu untersuchen, um anatomische Erklärungen für die Einklemmung zu finden.
Zu den häufig zu erwartenden anatomischen Varianten gehören bifide Nervus medianus (10 %-15 %) und persistente mediane Arterien, die durch den Karpaltunnel verlaufen (5 %-10 %)4 (Abbildung 3). Der 60-jährige Patient ist seit 40 Jahren LKW-Fahrer und leidet unter chronischem Taubheitsgefühl und Kribbeln in den ersten drei Fingern der linken Hand. Der Ultraschall des Nervus medianus zeigt den charakteristischen Befund einer Kompression des Nervus medianus am Handgelenk. Beim CTS sind bifide Nervus medianus und persistente Arteria medianus nicht häufiger, aber es ist wichtig, sie zu identifizieren, insbesondere wenn eine perineurale Injektion in Betracht gezogen wird. Zu den anatomischen Anomalien, die zum CTS beitragen, gehören traumatische Neurome, Schwannome, lipofibromatöse Hamartome, Tenosynovitis, Ganglienzysten, Assessormuskeln, Hämatome, Narbengewebe und andere iatrogene Läsionen 23,24,25,26,27. Diese Strukturen können mit neuromuskulärem Ultraschall sichtbar gemacht werden und das klinische Management verändern.
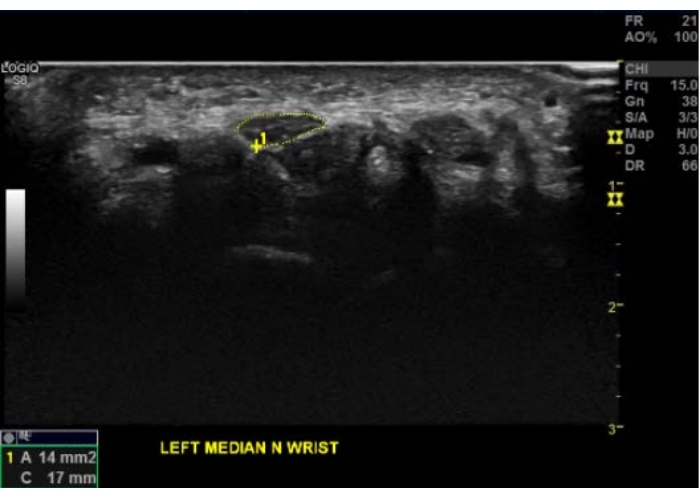
Abbildung 3: Häufige Ultraschallbefunde bei Einklemmung des Nervus medianus. Die Kompression des Nervus medianus führt zu einer Vergrößerung der Querschnittsfläche mit assoziierter Hypoechogenität, wie in dieser Schnittansicht am DWC dargestellt. Man beachte das typische Erscheinungsbild eines komprimierten Nervus medianus mit einem abgeflachten, echoarmen Aussehen. Das manuelle Trace-Tool skizziert die Querschnittsfläche des inneren epineuralen Randes des linken Nervus medianus in Gelb. Diese Querschnittsfläche wird an der DWC entnommen und beträgt 14 mm2, was als fokale Vergrößerung am Handgelenk im Einklang mit dem Karpaltunnelsyndrom gilt. Man beachte die darunter liegenden Beugesehnen unterhalb des Nervus medianus. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Diskussion
Da die Ultraschallvisualisierung ein subjektiver Prozess ist und vom Bediener abhängt, ist es wichtig, einen organisierten Ansatz zu verfolgen, um Parameter wie Querschnittsfläche, Mobilität, Echogenität und Vaskularität genau zu bestimmen. Zu den wichtigsten Schritten gehört es, die Sonde senkrecht zum Nerv zu halten, während sich der Patient in der richtigen Position befindet. Darüber hinaus ermöglicht die Visualisierung des Nervs während seines gesamten Verlaufs proximal und distal zum Bereich der Einklemmung die Entdeckung weiterer pathologischer oder anderer Strukturen, die zu den Symptomen des Patienten beitragen können. Wenn der Sonograph den Nerv aus den Augen verliert, ist es von Vorteil, die Sonde zurück zum DWC oder an die Stelle zu bringen, an der der Sonograph den Nerv zuletzt zuverlässig gesehen hat. Gelegentlich ist es notwendig, den Tiefenparameter am Ultraschallgerät zu erhöhen, wenn der Nervus medianus in den Unterarm wandert. Bei richtiger Durchführung hat sich gezeigt, dass der Ultraschall des Nervus medianus das CTS auf nicht-invasive Weise zuverlässig beurteilt28 .
Zu den Einschränkungen der beschriebenen Technik zur Visualisierung des Nervus medianus gehört das Fehlen eines standardisierten Leitfadens für die Bildgebung, was zu Schwankungen der Messparameter führen kann. Darüber hinaus müssen bei der Auswertung der Messungen der CSA mögliche Komorbiditäten berücksichtigt werden. Eine retrospektive Studie aus dem Jahr 2017, in der die Ergebnisse von über 670 Patienten überprüft wurden, die im Duke EMG-Labor untersucht wurden, ergab, dass Patienten mit Hypothyreose im Vergleich zu Patienten ohne Hypothyreose eine geringfügig größere CSA haben (12,45 mm2 vs. 12,15 mm2, p = 0,013); Sie stellten auch fest, dass es keinen Unterschied zwischen Patienten mit und ohne Diabetes gab29.
Das beschriebene Verfahren zur Visualisierung des Nervus medianus mit Ultraschall kann in der klinischen Praxis problemlos zur Diagnose des Karpaltunnelsyndroms eingesetzt werden. Die Technik ist jedoch vom Bediener und der Maschine abhängig, und die Messungen können je nach Alter, Body-Mass-Index, Rasse und Ultraschallgerät geändert werden. All dies sind Einschränkungen für diese Technik. Daher ist es notwendig, von jedem Labor Referenzwerte festzulegen, bevor neuromuskulärer Ultraschall zur Diagnose von CTS eingesetzt wird. Es ist zwingend erforderlich, dass die Bildgebung von Ärzten durchgeführt wird, die mit der Technik vertraut sind, um die Genauigkeit der Messungen zu gewährleisten. Der Sonograph sollte sich mit seinem Gerät und dem standardisierten Protokoll30 vertraut machen. Weitere Studien sind erforderlich, um einen Referenzbereich für Nervenparameter zu ermitteln, einschließlich Palm-CSA, Mobilität, Echogenität und Vaskularität. Zukünftige Studien müssen sich auf morphologische Veränderungen des Nervus medianus vor und nach jedem Eingriff konzentrieren, um NMUS als Prognoseinstrument für CTS-Interventionen zu nutzen.
Wie in diesem Artikel gezeigt, hat der periphere Nervenultraschall des Nervus medianus bereits einen klinischen Wert als zugängliches, effizientes, strahlungsfreies Diagnose- und Prognoseinstrument für die Intervention und das Management von CTS. Die formale Standardisierung der Technik wird dazu beitragen, den Nutzen des neuromuskulären Ultraschalls für CTS zu erweitern.
Offenlegungen
Die Autoren haben nichts offenzulegen.
Danksagungen
Wir möchten uns bei den Mitarbeitern der neuromuskulären Abteilung von Wake Forest Baptist Health für ihre Unterstützung und Hilfe bedanken.
Materialien
| Name | Company | Catalog Number | Comments |
| GE CARES LOGIQ insite exc ultrasound Machine | any | 6066032WX0 | |
| High-frequency (12 to 18 MHz) linear array transducer | GE | ||
| Ultrasound Gel | Aquasonic |
Referenzen
- Kamel, S. R., et al. Ultrasound-guided insulin injection for carpal tunnel syndrome in type 2 diabetes mellitus patients. Clinical Rheumatology. 38 (10), 2933-2940 (2019).
- Cartwright, M. S., et al. Evidence-based guideline: neuromuscular ultrasound for the diagnosis of carpal tunnel syndrome. Muscle & Nerve. 46 (2), 287-293 (2012).
- Iyer, V. Role of ultrasonography in severe distal median nerve neuropathy. Journal of Clinical Neurophysiology. 36 (4), 312-315 (2019).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., et al. Expert consensus on the combined investigation of carpal tunnel syndrome with electrodiagnostic tests and neuromuscular ultrasound. Clinical Neurophysiology. 135, 107-116 (2022).
- Kuo, T. T., et al. Assessment of median nerve mobility by ultrasound dynamic imaging for diagnosing carpal tunnel syndrome. PloS One. 11 (1), 0147051(2016).
- Padua, L., et al. Ultrasound as a useful tool in the diagnosis and management of traumatic nerve lesions. Clinical Neurophysiology. 124 (6), 1237-1243 (2013).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., Leadbetter, R., Mulroy, R. Utility of neuromuscular ultrasound in the investigation of common mononeuropathies in everyday neurophysiology practice. Muscle & Nerve. 63 (4), 467-471 (2021).
- Chompoopong, P., Preston, D. C. Neuromuscular ultrasound findings in carpal tunnel syndrome with symptoms mainly in the nondominant hand. Muscle & Nerve. 63 (5), 661-667 (2021).
- Fantino, O. Role of ultrasound in posteromedial tarsal tunnel syndrome: 81 cases. Journal of Ultrasound. 17 (2), 99-112 (2014).
- Dietz, A. R., et al. Nerve ultrasound identifies abnormalities in the posterior interosseous nerve in patients with proximal radial neuropathies. Muscle & Nerve. 53 (3), 379-383 (2016).
- Herraets, I. J. T., et al. Nerve ultrasound for diagnosing chronic inflammatory neuropathy: a multicenter validation study. Neurology. 95 (12), 1745-1753 (2020).
- Herraets, I. J. T., et al. Nerve ultrasound improves detection of treatment-responsive chronic inflammatory neuropathies. Neurology. 94 (14), 1470-1479 (2020).
- Roll, S. C., Case-Smith, J., Evans, K. D. Diagnostic accuracy of ultrasonography vs. electromyography in carpal tunnel syndrome: a systematic review of literature. Ultrasound in Medicine & Biology. 37 (10), 1539-1553 (2011).
- Cartwright, M. S., et al. Median nerve changes following steroid injection for carpal tunnel syndrome. Muscle & Nerve. 44 (1), 25-29 (2011).
- Hobson-Webb, L. D., Massey, J. M., Juel, V. C., Sanders, D. B. The ultrasonographic wrist-to-forearm median nerve area ratio in carpal tunnel syndrome. Clinical Neurophysiology. 119 (6), 1353-1357 (2008).
- Tai, T. -W., Wu, C. -Y., Su, F. -C., Chern, T. -C., Jou, I. -M. Ultrasonography for diagnosing carpal tunnel syndrome: a meta-analysis of diagnostic test accuracy. Ultrasound in Medicine & Biology. 38 (7), 1121-1128 (2012).
- Nakamichi, K., Tachibana, S. Restricted motion of the median nerve in carpal tunnel syndrome. Journal of Hand Surgery. 20 (4), 460-464 (1995).
- Cartwright, M. S., Walker, F. O. Neuromuscular ultrasound in common entrapment neuropathies. Muscle & Nerve. 48 (5), 696-704 (2013).
- Mallouhi, A., Pülzl, P., Trieb, T., Piza, H., Bodner, G. Predictors of carpal tunnel syndrome: accuracy of gray-scale and color Doppler sonography. American Journal of Roentgenology. 186 (5), 1240-1245 (2006).
- El Miedany, Y., El Gaafary, M., Youssef, S., Ahmed, I., Nasr, A. Ultrasound assessment of the median nerve: a biomarker that can help in setting a treat to target approach tailored for carpal tunnel syndrome patients. Springerplus. 4, 13(2015).
- Hobson-Webb, L. D., Padua, L. Ultrasound of focal neuropathies. Journal of Clinical Neurophysiology. 33 (2), 94-102 (2016).
- Elsaidi, G. A., Wiesler, E. R. Lipofibromatous hamartoma of the median nerve: case presentation of MRI, ultrasound, electrodiagnostic, histologic, and surgical findings. American Journal of Orthopedics. 33 (10), 514-516 (2004).
- Therimadasamy, A., Peng, Y. P., Putti, T. C., Wilder-Smith, E. P. V. Carpal tunnel syndrome caused by gouty tophus of the flexor tendons of the fingers: sonographic features. Journal of Clinical Ultrasound. 39 (8), 463-465 (2011).
- Gonzalez, N. L., Hobson-Webb, L. D. Neuromuscular ultrasound in clinical practice: A review. Clinical Neurophysiology Practice. 4, 148-163 (2019).
- Walker, F. O., et al. Indications for neuromuscular ultrasound: Expert opinion and review of the literature. Clinical Neurophysiology. 129 (12), 2658-2679 (2018).
- Petrover, D., Bellity, J., Vigan, M., Nizard, R., Hakime, A. Ultrasound imaging of the thenar motor branch of the median nerve: a cadaveric study. European Radiology. 27 (11), 4883-4888 (2017).
- Billakota, S., Hobson-Webb, L. D. Standard median nerve ultrasound in carpal tunnel syndrome: A retrospective review of 1,021 cases. Clinical Neurophysiology Practice. 2, 188-191 (2017).
- Mota, S. J., et al. Peripheral nerve ultrasound-anatomy and technique for diagnosis and procedures. , 10.1594/ecr2014/C-2342 (2014).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten