Method Article
استئصال الطحال بالمنظار مع إزالة التامور لفرط الطحال ونزيف الدوالي المريئي بسبب ارتفاع ضغط الدم البابي
* These authors contributed equally
In This Article
Summary
مع التقدم السريع لتقنيات التنظير البطني ، أصبحت الفوائد طفيفة التوغل لاستئصال الطحال بالمنظار جنبا إلى جنب مع تدمير التامور واضحة بشكل متزايد. في هذا السياق ، نقدم بروتوكولا لإجراء استئصال الطحال بالمنظار جنبا إلى جنب مع إزالة التامور لعلاج فرط الطحال ونزيف الدوالي المريئي الناتج عن ارتفاع ضغط الدم البابي.
Abstract
يعد فرط الطحال ونزيف الدوالي المريئي الناجم عن ارتفاع ضغط الدم البابي من المضاعفات الشائعة والخطيرة لتليف الكبد اللاتعويضي. في السنوات الأخيرة ، مع التطبيق الواسع النطاق لطرق علاجية مختلفة مثل الأدوية ، والتنظير الداخلي ، وانصمام الشريان الطحال ، وتحويلة البوابة داخل الكبد عبر الوداجي ، وزرع الكبد ، تضاءل دور الجراحة في علاج ارتفاع ضغط الدم البابي تدريجيا ، وأصبحت مؤشرات العلاج الجراحي محددة بشكل أكثر صرامة. ومع ذلك ، وفقا للممارسة السريرية في الصين ، لا يزال العلاج الجراحي لارتفاع ضغط الدم البابي يلعب دورا مهما لا يمكن للعلاجات الأخرى استبداله بالكامل. في الواقع ، يتم إجراء العلاج الجراحي لارتفاع ضغط الدم البابي على نطاق واسع في المستشفيات على جميع المستويات في الصين ، مما ينقذ العديد من الأرواح. استئصال الطحال جنبا إلى جنب مع ديسكال التامور (SPD) هو الطريقة الجراحية الأكثر شيوعا لعلاج فرط الطحال ونزيف دوالي المريء الناجم عن ارتفاع ضغط الدم البابي. أثبتت الممارسة السريرية طويلة الأمد أن SPD هو علاج آمن وفعال لفرط الطحال وتمزق دوالي المريء والنزيف بسبب ارتفاع ضغط الدم البابي. مع التطور السريع لتقنيات التنظير البطني ، أصبحت المزايا طفيفة التوغل لاستئصال الطحال بالمنظار جنبا إلى جنب مع إزالة التامور (LSPD) واضحة بشكل متزايد. ومع ذلك ، فإن الأداء الناجح ل LSPD يعتمد بشكل أساسي على مهارة وكفاءة الجراح. في هذا السياق ، تقدم هذه المقالة تقنيات مفصلة ل LSPD.
Introduction
يوجد في الصين عدد كبير من حالات التهاب الكبد ، وغالبا ما يصاب مرضى التهاب الكبد بتليفالكبد 1. ارتفاع ضغط الدم البابي هو أحد المضاعفات الشائعة لتليف الكبد2،3. تشمل المظاهر السريرية الشائعة تضخم الطحال ، وفرط الطحال ، والانصباب البريتوني ، والدورة الدموية الجانبية الجهازية البابية ، واعتلال المعدة والأمعاء البابوي3،4،5. يعد تمزق ونزيف دوالي المريء والمعدة من المضاعفات الأكثر خطورة والسبب الرئيسي للوفاة في تليف الكبد غير التعويضي6،7،8.
في السنوات الأخيرة ، مع الاستخدام الواسع النطاق للطرق العلاجية المختلفة مثل الأدوية ، والتنظير الداخلي ، وانصمام الشريان الطحال ، وتحويلة الباب داخل الكبد عبر الوداج ، وزرع الكبد ، تضاءل دور الجراحة في علاج ارتفاع ضغط الدم البابي تدريجيا ، وكانت مؤشرات العلاج الجراحي محدودة بشكل أكثرصرامة 6،9،10،11،12،13. ومع ذلك ، فإن الاستخدام الطويل الأمد للعلاج الجراحي لارتفاع ضغط الدم البابي ، وخاصة استئصال الطحال جنبا إلى جنب مع ديسكولاري التامور (SPD) ، قد أنقذ العديد من الأرواح ولا يزال يلعب دورا لا غنى عنه في الصين14،15. أظهرت الممارسة الجراحية طويلة الأمد أن SPD آمن وفعال ، مع انخفاض معدل حدوث النزيف المجدد والاعتلال الدماغي الكبدي6،9،14،15،16.
مع تعميم الجراحة طفيفة التوغل والتقدم في تقنيات التنظير البطني ، تم بالفعل تطبيق استئصال الطحال بالمنظار جنبا إلى جنب مع إزالة التامور (LSPD) في الممارسة السريرية17،18،19،20،21. ومع ذلك ، فإن LSPD يضع متطلبات أعلى على الكفاءة الفنية للجراح. بالنظر إلى ذلك ، توفر هذه المقالة تقنيات مفصلة ل LSPD في علاج فرط الطحال ونزيف دوالي المريء الناجم عن ارتفاع ضغط الدم البابي.
Protocol
تم تضمين ما مجموعه 8 مرضى خضعوا لمرض الولادة المكتسبة بين أكتوبر 2012 وسبتمبر 2022 في هذه الدراسة. تمت الموافقة على العمليات من قبل مجلس المراجعة المؤسسية للمستشفى الأول التابع لجامعة جينان. قدم جميع المرضى موافقة خطية مستنيرة. المواد الاستهلاكية والمعدات المطلوبة للدراسة مدرجة في جدول المواد.
1. معايير التضمين
- قم بتضمين المرضى الذين يعانون من تضخم الطحال (الطحال أكثر من 12 سم في أي قطر) وفرط الطحال (عدد الصفائح الدموية أقل من 75 × 109 / لتر) الناجم عن ارتفاع ضغط الدم البابي.
- قم بتضمين المرضى الذين لديهم تاريخ من نزيف الجهاز الهضمي العلوي وضعف الاستجابة للعلاج المحافظ.
- قم بتضمين المرضى الذين يعانون من وظائف الكبد من Child-Pugh من الدرجة A أو B6.
2. معايير الاستبعاد
- استبعاد المرضى الذين يعانون من وظائف الكبد من الدرجة C6 ، أو الذين يعانون من اعتلال الدماغ الكبدي ، واليرقان الشديد ، وضعف التخثر الشديد ، والاستسقاء الضخم.
- استبعاد المرضى الذين يعانون من خثرة واسعة في الوريد البابي الرئيسي ، والوريد الطحال ، والوريد المساريقي العلوي.
- استبعاد المرضى الذين يعانون من خلل في القلب والرئة والكلى والأعضاء الحيوية الأخرى.
- استبعاد المرضى الذين لا يستطيعون تحمل التخدير العام أو الالتهاب الرئوي الرئوي.
3. التحضير قبل الجراحة
- إجراء اختبارات الدم قبل الجراحة ، بما في ذلك اختبارات وظائف الكبد والكلى ، وتعداد الدم الكامل ، واختبار وظيفة التخثر ، وتجميع الدم ، والمطابقة المتبادلة.
- إجراء مخطط كهربية القلب والأشعة السينية للصدر والموجات فوق الصوتية دوبلر بلون القلب والأوعية الدموية والكبد الصفراوي والتصوير المقطعي المحوسب (CT) في الجزء العلوي من البطن قبل الجراحة.
4. التقنية الجراحية
- موقف المريض والجراحين
- بعد التنبيب الرغامي والتخدير العام (الذي يتم إجراؤه وفقا للبروتوكولات المعتمدة مؤسسيا) ، ضع المريض مستلقا مع انتشار ساقيه من 45 درجة إلى 60 درجة. إجراء التطهير الروتيني باستخدام محلول بوفيدون اليود.
- تأكد من وضع الجراح على الجانب الأيمن من المريض ، والمساعد على الجانب الأيسر ، ووضع حامل المنظار بين ساقي المريض. يمكن تعديل وضع الجراحين وفقا للعادات الشخصية.
- إنشاء الصفاق الرئوي وترتيب المبازل
- قم بعمل شق طولي بمقدار 10 مم أسفل السرة ، وحقن غاز ثاني أكسيد الكربون من خلال إبرة رئوي صفاق ، وحافظ على ضغط البطن 12 مم زئبق (الشكل 1).
- أدخل مبزل 10 مم ومنظار البطن أسفل السرة. تحت التصور المباشر الذي يوفره منظار البطن ، ضع مبزلا مقاس 12 مم في البطن الأوسط الأيمن والأيسر ، على التوالي. بعد ذلك ، ضع مبزلا مقاس 5 مم في الجزء العلوي الأيمن والأيسر ، على التوالي (الشكل 1).
- ربط الشريان الطحال
- شق الأربطة المعدية القولونية والجهاز الهضمي باستخدام مشرط متناسق بالموجات فوق الصوتية (الشكل 2 أ ، ب). قم بربط وقطع الأوعية المعدية القصيرة والمعدية القصيرة اليسرى لفضح الكيس العقلي والبنكرياس الأصغر (الشكل 2 ج).
- شق الصفاق الخلفي في الهامش العلوي للبنكرياس. تشريح وربط الشريان الطحال (الشكل 2 د).
ملاحظة: بعد ربط الشريان الطحالي ، يصبح لون سطح الطحال تغيرا إقفاريا ، مما يساعد في تقليل النزيف أثناء استئصال الطحال.
- استئصال الطحال
- بدءا من القطب السفلي للطحال ، قم بقطع الرباط القومي الطحال (الشكل 3 أ). ارفع القطب السفلي من الطحال بطنيا واقطع الرباط الطحالي (الشكل 3 ب).
- بالقرب من عنيق الطحال ، افصل ذيل البنكرياس عن عنيق الطحال. بالقرب من القطب العلوي للطحال ، قم بقطع الرباط الطحال (الشكل 3C).
ملاحظة: في هذه المرحلة ، يكون الطحال خاليا تماما. - قم بقطع عنيق الطحال باستخدام جهاز تدبيس خطي بخرطوشة (ارتفاع 2.6 مم ، طول 60 مم) (الشكل 3D).
ملاحظة: عند قطع عنيق الطحال ، انتبه لتجنب تلف ذيل البنكرياس ومنع تسرب البنكرياس بعد الجراحة.
- إنكاستيل التامور
ملاحظة: تم إجراء ديسكولوجيا للأوعية المعدية الفوقية اليسرى والأوعية المعدية القصيرة في الخطوات السابقة (الشكل 2 أ ، ب).- ارفع المعدة وسحبها نحو الجانب الرأسي. تشريح وكشف الأوعية المعدية اليسرى في الجزء الخلفي من المعدة. ربط وقطع الأوعية المعدية اليسرى (الشكل 4 أ).
- فصل الجدار الخلفي للمعدة باتجاه القلب. ربط وقطع الأوعية المعدية الخلفية (الشكل 4 ب).
- اسحب المعدة باتجاه أسفل اليسار. شق الثرب الأصغر والمصل الأمامي للقلب.
- تشريح وفضح فروع الوريد التاجي المعدي التي تدخل جدار المعدة. ربط وقطع فروع المعدة في الوريد التاجي (الشكل 4 ج).
- شق المصل المريئي الأمامي تحت الحجابي. تشريح وفصل المريء السفلي بطول لا يقل عن 6 سم. ربط وقطع الأوعية الحجابية السفلية وفروع المريء للوريد التاجي (الشكل 4D ، E).
ملاحظة: انتبه إلى احتمال وجود فروع المريء العلوية بشكل غير طبيعي في الوريد التاجي. في حالة وجوده ، يلزم الربط والشق (الشكل 4F).
- إزالة العينة واستكمال الجراحة
- تحقق بعناية من وجود الدوالي المتبقية حول القلب (الشكل 5 أ). قم بتحميل الطحال المقطوع في كيس عينة (الشكل 5 ب).
- اغسل المجال الجراحي باستخدام محلول ملحي معقم (الشكل 5 ج). فحص بعناية بحثا عن النزيف النشط وإصابة البنكرياس والجهاز الهضمي. ضع أنبوب تصريف أسفل الحجاب الحاجز الأيسر (الشكل 5 د).
- قم بإزالة المبازل وتمديد الشق السري إلى حوالي 3 سم في الطول. سحق الطحال داخل كيس العينة وإزالته. أكمل الجراحة عن طريق خياطة شقوق جدار البطن.
5. إجراءات ما بعد الجراحة
- مراقبة معدل ضربات القلب وضغط الدم ومعدل التنفس ودرجة الحرارة باستمرار.
- قم بإعطاء المضادات الحيوية عن طريق الوريد والسوماتوستاتين والأدوية الواقية من الكبد بعد الجراحة.
- افحص موقع الشق بانتظام بحثا عن علامات العدوى ، مثل الاحمرار أو التورم أو الإفرازات.
- في حالة عدم حدوث تسرب للبنكرياس ، قم بإزالة أنبوب تصريف البطن في غضون 5-7 أيام بعد الجراحة.
- تحقق من عدد الصفائح الدموية بانتظام. يوصف العلاج المضاد للتخثر أو العلاج المضاد للصفيحات إذا كان عدد الصفائح الدموية مرتفعا جدا أو في حالة وجود تجلط وريدي.
النتائج
تم تضمين ما مجموعه 8 مرضى (متوسط العمر: 50.75 سنة ± 6.43 سنة) ، بما في ذلك 6 ذكور (75.0٪) و 2 من الإناث (25.0٪). كان سبب ارتفاع ضغط الدم البابي في جميع المرضى الثمانية المصابين بتليف الكبد هو التهاب الكبد الفيروسي. كان هناك 5 مرضى (62.5٪) يعانون من وظائف الكبد المصنفة على أنها Child-Pugh من الدرجة A و 3 مرضى (37.5٪) يعانون من Child-Pugh من الدرجة B. كان متوسط المحور الرئيسي للطحال للمرضى 196.50 ملم ± 12.39 ملم. كان متوسط تعداد خلايا الدم البيضاء والهيموجلوبين والصفائح الدموية (3.33 ± 0.81) × 109 / لتر ، 79.38 ± 10.85 جم / لتر ، و (48.13 ± 10.37) × 109 / لتر ، على التوالي (الجدول 1).
خضع جميع المرضى بنجاح ل LSPD دون تحويله إلى جراحة مفتوحة. كان متوسط وقت العملية 215.63 دقيقة ± 50.19 دقيقة ، بمتوسط فقدان الدم أثناء الجراحة 128.75 مل ± 44.22 مل. كان متوسط وقت التصريف بعد الجراحة 5.50 ± 0.76 يوما ، وكان متوسط الإقامة في المستشفى بعد الجراحة 6.50 ± 0.76 يوما. كان معدل المضاعفات بعد الجراحة 25.0٪ ، بما في ذلك حالة واحدة من العدوى الرئوية وحالة واحدة من الاستسقاء (الجدول 2).

الشكل 1: ترتيب المبزل. الرجاء النقر هنا لعرض نسخة أكبر من هذا الشكل.

الشكل 2: ربط الشريان الطحالي. (أ) الأوعية المعدية الظهارية اليسرى. (ب) الأوعية المعدية القصيرة. (ج) البنكرياس والشريان الطحالي. (د) الشريان الطحالي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
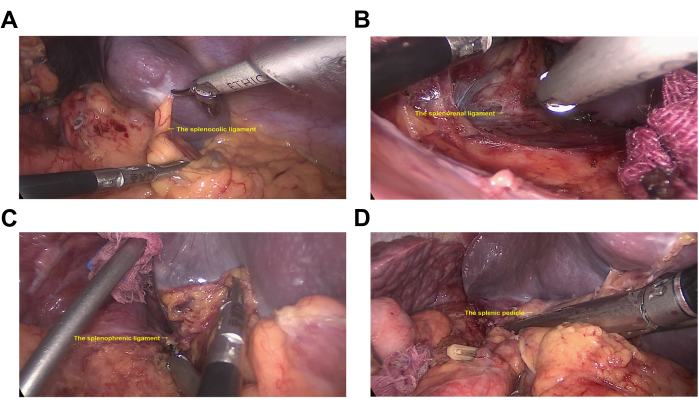
الشكل 3: استئصال الطحال. (أ) الرباط الطحالي. (ب) الرباط الطحالي. (ج) الرباط الطحالي. (د) عنيق الطحال. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 4: تدمير التامور. (أ) الأوعية المعدية اليسرى. (ب) الأوعية المعدية الخلفية. (ج) فرع المعدة للوريد التاجي. (د) الأوعية الحبكية السفلية. (ه) فرع المريء من الوريد التاجي. (و) فرع المريء في الوريد التاجي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 5: إزالة العينة وإتمام الجراحة. (أ) فحص دقيق للأوعية المتبقية من الدوالي حول القلب. (ب) يتم تحميل الطحال المستأصل في كيس عينة. (ج) يتم شطف المجال الجراحي باستخدام محلول ملحي معقم. (د) يتم وضع أنبوب تصريف تحت الحجاب الحاجز الأيسر. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| الجنس (ن) | |
| ذكر | 6 (75.0%) |
| أنثى | 2 (25.0%) |
| العمر (سنوات) | 50.75 ± 6.43 |
| المسببات (ن) | |
| التهاب الكبد الفيروسي | 8 (100.0%) |
| مرض الكبد الكحولي | 0 (0.0%) |
| مرض الكبد الدهني غير الكحولي | 0 (0.0%) |
| الركود الصفراوي | 0 (0.0%) |
| المخدرات أو السم | 0 (0.0%) |
| درجة الطفل بوغ (ن) | |
| A | 5 (62.5%) |
| B | 3 (37.5%) |
| المحور الرئيسي للطحال (مم) | 196.50 ± 12.39 |
| WBC (× 109/L) | 3.33 ± 0.81 |
| HGB (جم / لتر) | 79.38 ± 10.85 |
| PLT (× 109/لتر) | 48.13 ± 10.37 |
الجدول 1: السمات السريرية للمرضى. كرات الدم البيضاء = خلايا الدم البيضاء. HGB = الهيموجلوبين. PLT = الصفائح الدموية.
| وقت التشغيل (بالدقائق) | 215.63 ± 50.19 |
| فقدان الدم أثناء الجراحة (مل) | 128.75 ± 44.22 |
| وقت التصريف بعد الجراحة (أيام) | 5.50 ± 0.76 |
| الإقامة في المستشفى بعد الجراحة (أيام) | 6.50 ± 0.76 |
| مضاعفات ما بعد الجراحة (ن) | 2 (25.0%) |
| عدوى الشق | 0 (0.0%) |
| العدوى الرئوية | 1 (12.5%) |
| عدوى البطن | 0 (0.0%) |
| نزيف ما بعد الجراحة | 0 (0.0%) |
| استسقاء | 1 (12.5%) |
| تسرب البنكرياس | 0 (0.0%) |
| تجلط البوابة | 0 (0.0%) |
الجدول 2: النتائج الجراحية للمرضى.
Discussion
تعاني نسبة كبيرة من الناس في الصين من التهاب الكبد المزمن ، وهو عامل مهم يؤدي إلى تليف الكبد1،2. غالبا ما يعاني المرضى المصابون بتليف الكبد المتقدم من ارتفاع ضغط الدم البابي ، مما يؤدي إلى سلسلة من المضاعفات ، مثل تضخم الطحال ، وفرط الطحال ، والانصباب البريتوني ، والدورة الدموية الجانبية الجهازية البابية ، واعتلال المعدة والأمعاء البابي3،4،5. من بين هؤلاء ، يعد تمزق ونزيف دوالي المريء والمعدة من المضاعفات الأكثر خطورة والسبب الرئيسي للوفاة في تليف الكبد غير التعويضي6،7،8. وفقا لتقارير الأدبيات السابقة ، يبلغ معدل الوفيات في نوبة النزيف الأولى حوالي 20٪ 12،22. بالإضافة إلى ذلك ، يبلغ معدل إعادة نزيف الدوالي ما يقرب من 60٪ ، بمعدل وفيات يبلغ 30٪ 23.
في السنوات الأخيرة ، تم استخدام طرق علاجية مختلفة مثل الأدوية ، والتنظير الداخلي ، وانصمام الشريان الطحال ، وتحويلة البابات داخل الكبد عبر الوداج ، وزرع الكبد بشكل متزايد في علاج ارتفاع ضغط الدم البابي6،9،10،11،12،13. نظرا للتطور غير المتوازن للمؤسسات الطبية على جميع المستويات في الصين ، لا يزال استئصال الطحال جنبا إلى جنب مع إزالة التامور (SPD) يلعب دورا لا غنى عنه في علاج فرط الطحال ونزيف دوالي المريء الناجم عن ارتفاع ضغط الدم البابي14،15. اقترح Hassab لأول مرة SPD لعلاج ارتفاع ضغط الدم البابي في عام 196624. يخفف SPD من التدمير المفرط لخلايا الدم عن طريق إزالة الطحال الوظيفي المفرط ويصحح المظاهر السريرية مثل قلة الصفيحات وفقر الدم وقلة الصفيحات. وفي الوقت نفسه ، يمكن ل SPD التحكم في النزيف عن طريق منع تدفق الدم غير الطبيعي بين الوريد البابي والوريد الأزيجوس. بعد أكثر من نصف قرن من الممارسة السريرية ، أثبت SPD أن له مزايا مثل السلامة العالية ، وتأثير مرقئ نهائي ، وانخفاض خطر إعادة النزيف ، وانخفاض معدل الإصابة بالاعتلال الدماغي الكبدي6،9،14،15،16.
تتضمن الجراحة المفتوحة التقليدية صدمة أكبر ، وفقدان دم أكبر أثناء الجراحة ، وأوقات تعافي أطول بعد الجراحة ، واحتمالية أكبر لحدوث مضاعفات مثل الاستسقاء وتجلط الأوردة البابية ، والتي لم تعد تلبي الطلب على الإجراءات طفيفة التوغل والتعافي السريع. تم الإبلاغ عن أول استئصال طحال بالمنظار في عام 1991 بواسطة Delaitre et al.25. ومع ذلك ، لا يوجد سوى عدد محدود من الدراسات حول استئصال الطحال بالمنظار جنبا إلى جنب مع إزالة التامور (LSPD) لعلاج ارتفاع ضغط الدم البابي 17 ، 18 ، 19 ، 20 ، 21. يضع LSPD متطلبات أعلى على الكفاءة الفنية للجراح ، مما يمثل قيودا معينة على تطوير هذه التقنية. في ضوء هذا الموقف ، تقدم هذه المقالة تقنيات مفصلة ل LSPD في علاج فرط الطحال ونزيف دوالي المريء الناجم عن ارتفاع ضغط الدم البابي.
في الحالات الحالية ، قمنا بتضمين المرضى الذين يعانون من تضخم الطحال وفرط الطحال الناجم عن ارتفاع ضغط الدم البابي. كان لدى جميع المرضى تاريخ من نزيف الجهاز الهضمي العلوي واستجابة ضعيفة للعلاج المحافظ. لا تزال الجراحة الوقائية مثيرة للجدل. لا ينصح به بشكل عام للمرضى الذين ليس لديهم تاريخ من نزيف الجهاز الهضمي. يجب حل النزاعات ذات الصلة من خلال مزيد من الدراسات المستقبلية لتقديم المزيد من الأدلة.
هناك العديد من الأساليب الجراحية لاستئصال الطحال. نوصي بربط الشريان الطحالي كأولوية. موضع الشريان الطحال ثابت نسبيا ، مما يجعل من السهل تشريح الشريان وربطه في الحافة العلوية للبنكرياس دون انفصال مفرط للأنسجة قد يؤدي إلى النزيف. بعد ربط الشريان الطحال الرئيسي ، يتقلص الطحال ، مما يزيد من مساحة التشغيل ، مما يسهل رفع الطحال. بالإضافة إلى ذلك ، يمكن أن يساعد إعطاء الأولوية لعلاج الشريان الطحالي الرئيسي في تجنب تمزق الدوالي والنزيف الذي قد يؤثر على المجال الجراحي أثناء تشريح أوعية عنيق الطحال الثانوية ، مما يقلل بشكل كبير من حدوث التحويل ويضمن سلامة الجراحة.
يجب توخي الحذر لحماية ذيل البنكرياس الموجود بالقرب من عنيق الطحال عند تشريح الأربطة المحيطة بالطحال لتجنب إصابة البنكرياس وتقليل خطر حدوث مضاعفات تسرب البنكرياس بعد الجراحة.
عند التعامل مع الأوعية الدموية الدواليية ، يجب فصلها بالقرب من جدار المعدة مع تجنب الشد الخشن الذي قد يؤدي إلى تمزق الدوالي والنزيف. إذا حدث نزيف حاد أثناء العملية ، فيمكن التفكير في نقل الدم الذاتي إذا سمحت الظروف بذلك. بالنسبة للمريء السفلي ، من المهم ضمان طول تفكك لا يقل عن 6 سم لفضح وربط أي فروع مريء علوية غير طبيعية في الوريد التاجي. يجب مراقبة عدد الصفائح الدموية بانتظام بعد الجراحة ، ويجب إعطاء الأدوية المضادة للصفيحات بحكمة بناء على الحالة المحددة.
تقدم هذه الدراسة تقنيات مفصلة لاستئصال الطحال بالمنظار جنبا إلى جنب مع ديسكال التامور (LSPD) لفرط الطحال ونزيف الدوالي المريئي الناجم عن ارتفاع ضغط الدم البابي. بناء على تجربتنا ، يمكن اعتبار LSPD مبدئيا مجديا وآمنا لعلاج ارتفاع ضغط الدم البابي. ومع ذلك ، نظرا لقلة عدد الحالات في هذه الدراسة ، هناك حاجة إلى مزيد من البحث السريري لتأكيد هذه النتائج. بمجرد أن تتحقق الدراسات السريرية الإضافية من سلامته وفعاليته ، من المتوقع أن يتم استخدام LSPD على نطاق واسع في المستقبل. يوصى بإجراء LSPD بشكل انتقائي من قبل الجراحين ذوي الخبرة.
Disclosures
المؤلفون ليس لديهم ما يكشفون عنه.
Acknowledgements
تم دعم هذا العمل من خلال منح من مشروع تخطيط العلوم والتكنولوجيا في قوانغتشو (رقم 2023A04J1917) ، والصندوق الطبي المشترك لجامعة جينان (رقم. YXZY2024018).
Materials
| Name | Company | Catalog Number | Comments |
| 10-mm trocar | Xiamen Surgaid Medical Device Co., LTD | NGCS 100-1-10 | Sterile, ethylene oxide sterilized, disposable |
| 12-mm trocar | Xiamen Surgaid Medical Device Co., LTD | NGCS 100-1-12 | Sterile, ethylene oxide sterilized, disposable |
| 5-mm trocar | Xiamen Surgaid Medical Device Co., LTD | NGCS 100-1-5 | Sterile, ethylene oxide sterilized, disposable |
| Hem-o-lok | America Teleflex Medical Technology Co., LTD | 544240 | Sterile, ethylene oxide sterilized, disposable |
| Linear stapling device | America Ethicon Medical Technology Co., LTD | PSEE60A | Sterile, ethylene oxide sterilized, disposable |
| Pneumoperitoneum needle | Xiamen Surgaid Medical Device Co., LTD | NGCS 100-1 | Sterile, ethylene oxide sterilized, disposable |
| Suction and irrigation tube | Tonglu Hengfeng Medical Device Co., LTD | HF6518.035 | Sterile,dry heat sterilized, reusable |
| Ultrasounic-harmonic scalpel | Chongqing Maikewei Medical Technology Co., LTD | QUHS36S | Sterile, ethylene oxide sterilized, disposable |
References
- Sun, N., He, F., Sun, J., Zhu, G. Viral hepatitis in China during 2002-2021: Epidemiology and influence factors through a country-level modeling study. BMC Public Health. 24 (1), 1820(2024).
- Jeng, W. J., Papatheodoridis, G. V., Lok, A. S. F. Hepatitis B. Lancet. 401 (10381), 1039-1052 (2023).
- Iwakiri, Y., Trebicka, J. Portal hypertension in cirrhosis: Pathophysiological mechanisms and therapy. JHEP Rep. 3 (4), 100316(2021).
- Gracia-Sancho, J., Marrone, G., Fernández-Iglesias, A. Hepatic microcirculation and mechanisms of portal hypertension. Nat Rev Gastroenterol Hepatol. 16 (4), 221-234 (2019).
- Simonetto, D. A., Liu, M., Kamath, P. S. Portal hypertension and related complications: Diagnosis and management. Mayo Clin Proc. 94 (4), 714-726 (2019).
- Lesmana, C. R. A., Raharjo, M., Gani, R. A. Managing liver cirrhotic complications: Overview of esophageal and gastric varices. Clin Mol Hepatol. 26 (4), 444-460 (2020).
- Mokdad, A. A., et al. Liver cirrhosis mortality in 187 countries between 1980 and 2010: A systematic analysis. BMC Med. 12, 145(2014).
- Sepanlou, S. G., et al. GBD 2017 Cirrhosis Collaborators. The global, regional, and national burden of cirrhosis by cause in 195 countries and territories, 1990-2017: A systematic analysis for the Global Burden of Disease Study 2017. Lancet Gastroenterol Hepatol. 5 (3), 245-266 (2020).
- Magyar, C. T. J., et al. Surgical considerations in portal hypertension. Clin Liver Dis. 28 (3), 555-576 (2024).
- Zheng, S., et al. Liver cirrhosis: Current status and treatment options using Western or traditional Chinese medicine. Front Pharmacol. 15, 1381476(2024).
- Garcia-Tsao, G., Abraldes, J. G., Berzigotti, A., Bosch, J. Portal hypertensive bleeding in cirrhosis: Risk stratification, diagnosis, and management: 2016 practice guidance by the American Association for the study of liver diseases. Hepatology. 65 (1), 310-335 (2017).
- de Franchis, R., Baveno VI, F. Expanding consensus in portal hypertension: Report of the Baveno VI Consensus Workshop: Stratifying risk and individualizing care for portal hypertension. J Hepatol. 63 (3), 743-752 (2015).
- Tripathi, D., et al. U.K. guidelines on the management of variceal haemorrhage in cirrhotic patients. Gut. 64 (11), 1680-1704 (2015).
- Yang, L. Progress and prospect of surgical treatment for portal hypertension. Chin J Pract Surg. 40 (2), 180-184 (2020).
- Zhang, C., Liu, Z. Surgical treatment of cirrhotic portal hypertension: Current status and research advances. J Clin Hepatol. 36 (2), 417-420 (2020).
- Qi, W. L., et al. Prognosis after splenectomy plus pericardial devascularization vs. transjugular intrahepatic portosystemic shunt for esophagogastric variceal bleeding. World J Gastrointest Surg. 15 (8), 1641-1651 (2023).
- Yan, C., Qiang, Z., Jin, S., Yu, H. Spleen bed laparoscopic splenectomy plus pericardial devascularization for elderly patients with portal hypertension. Wideochir Inne Tech Maloinwazyjne. 17 (2), 338-343 (2022).
- Chen, H., et al. Comparison of efficacy of laparoscopic and open splenectomy combined with selective and nonselective pericardial devascularization in portal hypertension patients. Surg Laparosc Endosc Percutan Tech. 28 (6), 401-403 (2018).
- Hong, D., et al. Comparison of two laparoscopic splenectomy plus pericardial devascularization techniques for management of portal hypertension and hypersplenism. Surg Endosc. 29 (12), 3819-3826 (2015).
- Cai, Y., Liu, Z., Liu, X. Laparoscopic versus open splenectomy for portal hypertension: a systematic review of comparative studies. Surg Innov. 21 (4), 442-447 (2014).
- Huang, J., Xu, D. W., Li, A. Can laparoscopic splenectomy and azygoportal disconnection be safely performed in patients presenting with cirrhosis, hypersplenism and gastroesophageal variceal bleeding? How to do it, tips and tricks (with videos). Curr Probl Surg. 61 (7), 101501(2024).
- Magaz, M., Baiges, A., Hernández-Gea, V. Precision medicine in variceal bleeding: Are we there yet. J Hepatol. 72 (4), 774-784 (2020).
- Bosch, J., García-Pagán, J. C. Prevention of variceal rebleeding. Lancet. 361 (9361), 952-954 (2003).
- Terrosu, G., et al. Laparoscopic versus open splenectomy in the management of splenomegaly: our preliminary experience. Surgery. 124 (5), 839-843 (1998).
- Delaitre, B., Maignien, B. Splenectomy by the laparoscopic approach. Report of a case. Presse Med. 20 (44), 2263(1991).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved
We use cookies to enhance your experience on our website.
By continuing to use our website or clicking “Continue”, you are agreeing to accept our cookies.