Method Article
التصوير بالموجات فوق الصوتية للنخاع القطني الموجه بالموجات فوق الصوتية
In This Article
Summary
يوفر البروتوكول الموصوف هنا أساسيات تشريح العمود الفقري وطريقة سريعة ومباشرة لإجراء التخدير العصبي المحوري الموجه بالموجات فوق الصوتية. بالإضافة إلى ذلك ، يتم تقديم جهازين محمولين يعززان قابلية النقل ، أحدهما يستخدم برنامج التعرف على الأنماط للمساعدة في توطين الفضاء فوق الجافية.
Abstract
التخدير العصبي المحوري هو أحد الأشكال القليلة المتبقية من التخدير الموضعي الذي يعتمد على تقنيات الجس والتغذية الراجعة اللمسية لتسهيل القسطرة في الفضاء فوق الجافية. منذ أكثر من عقدين من الزمن ، تم إثبات التصوير بالموجات فوق الصوتية للعمود الفقري لتوفير إرشادات موثوقة لتحديد مكان المساحة فوق الجافية. بالمقارنة مع تقنية الجس ، فقد ثبت أن التصوير بالموجات فوق الصوتية قبل الإجراء يؤدي إلى عدد أقل من ثقوب الإبرة وعدد أقل من الإجراءات المؤلمة ، خاصة في المرضى الذين يعانون من تشريح العمود الفقري غير الطبيعي أو المشوه (على سبيل المثال ، الجنف والسمنة). على الرغم من فائدتها ، لا تزال تقنية المحور العصبي الموجهة بالموجات فوق الصوتية مستخدمة بشكل هامشي ، حتى بالنسبة للمرضى الذين يعانون من تشريح غير طبيعي. يعزو بعض الخبراء ذلك إلى التكلفة ، ومعدل النجاح المرتفع نسبيا بدون الموجات فوق الصوتية ، والافتقار إلى الخبرة الفنية ، والتي غالبا ما ترتبط بالتعليم الرسمي والممارسة المنتظمة. يؤكد العديد من مؤيدي تقنية الموجات فوق الصوتية أن الكفاءة تتطلب ممارسة على المرضى الذين يعانون من تشريح العمود الفقري الطبيعي ، على الرغم من أن هذا التدريب قد لا يكون صعبا كما كان يعتقد سابقا. تم تصميم هذا البروتوكول لمساعدة جميع مقدمي الخدمة على تعلم أساسيات تشريح العمود الفقري القطني وكيفية تطبيق هذه المعرفة سريريا. من خلال سلسلة من مقاطع الفيديو ، سنقدم إرشادات خطوة بخطوة لإجراء التصوير بالموجات فوق الصوتية العصبية ونقدم نصائح عملية لاستكشاف الأخطاء وإصلاحها في حالات التشريح الصعب.
Introduction
يوفر التسكين فوق الجافية القطني فائدة مزدوجة تتمثل في توفير تسكين المخاض الفعال وأفضل طريقة لتجنب استخدام التخدير العام1. ارتبط هذا الأخير بمضاعفات التخدير والجراحة بالإضافة إلى زيادة خطر الإصابة باكتئاب ما بعد الولادة2،3. وبالتالي ، فليس من المستغرب أن يقوم أطباء التخدير بتقييم العديد من التقنيات على مر السنين لتقليل حدوث فشل القسطرة فوق الجافية. ثبت أن العديد من التقنيات (على سبيل المثال ، البزل فوق الجافية والبزل فوق الجافية المشتركة) التي تم تقييمها على مر السنين تقلل من حدوث فشل القسطرة فوق الجافية1،4،5. ومع ذلك ، على حد ما يفهم المؤلفون ، فإن تقنية المحور العصبي الموجهة بالموجات فوق الصوتية هي التقنية الوحيدة التي أظهرت انخفاضا في معدل القسطرة فوق الجافية الفاشلة وعدد محاولات فوق الجافية ، خاصة عند إجراؤها من قبل مقدمي خدمات عديمي الخبرة نسبيا6.
هناك أدلة متزايدة عالية الجودة لإثبات أن التخدير العصبي المحوري الموجه بالموجات فوق الصوتية يقلل من عدد عمليات التلاعب بالإبرة ، ويوفر ارتباطا ممتازا بين العمق المقدر والفعلي من الجلد إلى الفضاء فوق الجافية ، ويقلل من الإجراءات المؤلمة7،8،9،10،11،12. إلى جانب ذلك ، أثبت نهج المعالم التشريحية التقليدي أنه أدنى من تقنية الموجات فوق الصوتية أو التصوير لتحديد الفضاء البيني المطلوب للأجهزة13،14. لوحظت الفوائد المذكورة أعلاه في المرضى الذين يعانون من تشريح طبيعي وغير طبيعي. ومع ذلك ، تشير الأدلة إلى أن المرضى الذين يعانون من تشريح غير طبيعي يستفيدون أكثر من استخدام إرشادات الموجات فوق الصوتية9،11،15،16. ربما دفعت هذه المزايا المعهد الوطني للصحة والتميز (NICE) إلى تحديد أن هناك أدلة كافية للتوصية بالاستخدام الروتيني لإرشادات الموجات فوق الصوتية لإنشاء التخدير العصبيالمحوري 6،17. بعد ما يقرب من عقدين من هذه التوصية ، نادرا ما يتم استخدام هذه التقنية بشكل روتيني.
تشمل بعض الأسباب المذكورة لهذا الاحتضان البطيء معدل نجاح مرتفع بدون الموجات فوق الصوتية ، وعدم الوصول إلى التكنولوجيا ، ووقت إضافي للحصول على التصوير ، ونقص التدريب الرسمي18،19،20،21. في حين أنه من المتصور أن الوصول إلى الموجات فوق الصوتية وجودة الصورة كانا أقل من الأمثل عندما تم وصف هذه التقنية لأول مرة بواسطة Cork et al. في عام 1980 ، فقد تحسنت جودة التصوير وإمكانية الوصول إلى الموجات فوق الصوتية22،23. إلى جانب التوفر ، زادت قابلية النقل أيضا دون المساس بجودة الصورة24،25،26. ومن ثم ، فقد تغلبنا على معظم العقبات التي أبطأت قبول هذه التقنية. العقبات التي يجب التغلب عليها هي معدل النجاح المرتفع نسبيا بدون الموجات فوق الصوتية ، والوقت الإضافي للحصول على التصوير ، ونقص التدريب الرسمي.
في حين أن معدل النجاح الإجمالي للتخدير فوق الجافية مرتفع ، إلا أنه لا يتم الإبلاغ عن عدد محاولات الإبرة في كثير من الأحيان. بالنظر إلى أن التخدير العصبي المحوري الموجه بالموجات فوق الصوتية قد ثبت أنه يقلل من عدد التلاعب بالإبر (المحاولات وإعادة التوجيه) والقسطرة الفاشلة ، فمن المتصور أن هذه التقنية قد تحسن أيضا رضاالمريض 16. إلى جانب معدل النجاح المرتفع ، فإن العقبتين الأخيرتين هما الوقت والتدريب الرسمي15،16،27،28،29. فيما يتعلق بالتدريب الرسمي ، ربما يكون هذا هو العامل المحدد للمعدل. الشكوك المحيطة باستخدام هذه التقنية تديم الافتقار إلى التدريب الرسمي. مع البروتوكول أدناه والممارسة الكافية (في المرضى الذين يعانون من التشريح الطبيعي) ، سيحقق معظم مقدمي الخدمة الكفاءة ويستفيدون من فوائد هذا الإجراء ، حتى في أصعب الحالات9،17،21.
Protocol
تم إجراء جميع الإجراءات التي شملت مشاركين بشريين في الدراسة وفقا للمعايير الأخلاقية للمبادئ التوجيهية المؤسسية للبحث وإعلان هلسنكي لعام 1964 ، بما في ذلك تعديلاته اللاحقة أو المعايير الأخلاقية المماثلة. تم تطوير البروتوكول بناء على مدخلات من المقالات المنشورة سابقا في الأدبيات الأكاديمية30،31،32. أجريت دراسات التصوير على المؤلفين أنفسهم للحصول على صور طبيعية وكجزء من علم التشريح الصوتي للعمود الفقري التعليمي الروتيني. تناقش الأقسام التالية استخدام التخدير العصبي المحوري الموجه بالموجات فوق الصوتية قبل الإجراء ، ولكن لا يتم تناول إرشادات الموجات فوق الصوتية في الوقت الفعلي. تفاصيل المعدات المستخدمة في هذه الدراسة مدرجة في جدول المواد.
1. اختيار المسبار
- حدد مسبارا منحنيا منخفض التردد (2-5 ميجاهرتز) إذا كنت تستخدم جهاز الموجات فوق الصوتية التقليدي. انظر الشكل 1 أ.
- بالنسبة لجهاز محمول باليد (انظر جدول المواد)، حدد مسبار تردد منحني. انقر فوق الإعدادات المسبقة وحدد البطن. انظر الشكل 1 ب والشكل 2 أ ، ب.
- بالنسبة لجهاز تلقائي (راجع جدول المواد)، اختر خيار العمود الفقري من قائمة المسح. انظر الشكل 1 ج.
2. الإعداد المسبق للآلة
- اضبط عمق المسح على 8 سم.
ملاحظة: أظهرت دراسة أجراها Sutton et al.33 أن معظم المرضى سيكون لديهم مسافة مساحة من الجلد إلى فوق الجافية تبلغ 4-6 سم (76٪) ، في حين أن الأعماق بين 2-4 سم أو >6 سم تتراوح من 16٪ إلى 2٪ على التوالي. بالنظر إلى وباء السمنة الحالي ، ربما تكون الأعماق >6 سم أكثر شيوعا من 2٪ المذكورة. سبب آخر رائع لاستخدام الموجات فوق الصوتية هو المساعدة في تمييز متى تكون هناك حاجة إلى إبرة أطول من إبرة Tuohy النموذجية مقاس 3.5 بوصة. في حالة استخدام AU ، سيتم ضبط الجهاز تلقائيا وفقا للعمق المقدر.
3. تقنية المسح الضوئي
- اطلب من المريض الجلوس في وضع الجلوس التقليدي مع استرخاء الكتفين ، والذقن إلى الصدر ، والذراعين على فخذيه ، ووضعية مترهلة (دفع السرة نحو المزود)34.
- ضع جل الموجات فوق الصوتية على محول الطاقة.
4. عرض باراميد طولي
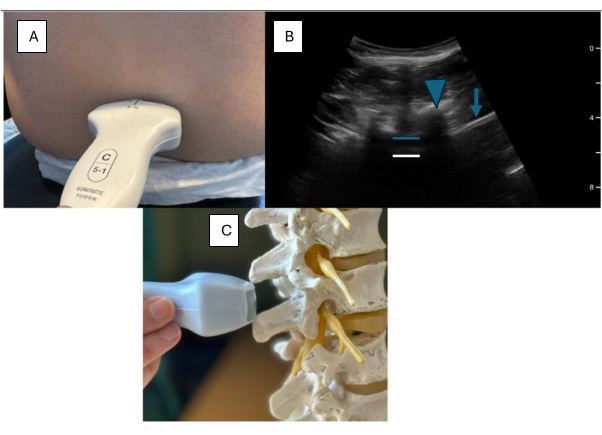
- ضع مسبار الموجات فوق الصوتية بزاوية باتجاه خط الوسط فوق المنطقة العجزية ، على بعد حوالي 3 سم من خط الوسط (الشكل 3).
- حرك المسبار رأسي حتى يتم تصور خط صلب مفرط الصدى.
ملاحظة: سيلاحظ وجود خط صلب ومستمر فرط الصدى. هذا هو العجز. - استمر في مسح رأسي الرأس حتى تظهر "علامة المنشار".
ملاحظة: تتكون أسنان "المنشار" من الصفيحة. تمثل المسافة بينهما المسافة البينية. مع نافذة الموجات فوق الصوتية الجيدة ، يبدو الفضاء الداخلي وكأنه علامة متساوية (الشكل 2). علامة المساواة - يمثل الخط الأزرق في الشكل 3 والشكل 4 المركب الخلفي (PC) ، الذي يتكون من الرباط الفلافوم ومادة الجافية الخلفية. يمثل الخط الأبيض في الشكل 3 والشكل 4 المركب الأمامي (AC) - الذي يتكون من الجافية الأمامية والرباط الطولي الخلفي والجسم الفقري. يتم تصور العجز فقط عند استخدام هذا العرض. ومن ثم ، فهذا هو العرض المثالي لتقدير المستوى الذي يتم فيه تنفيذ الكتلة. بعد تحديد موقع العجز ، يتم حساب المستويات كما تظهر (على سبيل المثال ، L5-S1 ، L5-L4 ، L4-L3 ، L3-L2).
5. عرض عرضي
- ضع مسبار الموجات فوق الصوتية عند خط الوسط المتوقع.
- امسح رأسي الرأس أو الذيلية حتى يلاحظ خط طويل ناقص الصدى (داكن) (الشكل 5).
ملاحظة: يمثل هذا الخط ناقص الصدى العملية الشائكة ، ويمكنك وضع علامة على هذا على أنه خط الوسط. يمكن ملاحظة أن العملية الشائكة تكون بزاوية لمرضى الجنف. قم بزاوية المسبار إلى اليسار أو اليمين لتصحيح الانحناء. يجب مراعاة هذه الزاوية لتوجيه مسار الإبرة فوق الجافية. - استمر في مسح الرأسية أو الذيلية حتى يتم تحديد النمط الموضح في الشكل 4 .
ملاحظة: يمكن التعرف على الفضاء الداخلي وتمييزه عندما تظهر العمليات المفصلية والعمليات المستعرضة والمركب الخلفي (PC) والمركب الأمامي (AC). بمجرد تحديد هذه الهياكل ، يمكن تمييز المسافة البينية على ظهر المريض عن طريق رسم خط على الجانب الجانبي من المسبار. - ضع الجهاز فوق خط الوسط المشتبه به (المستخدمون الذين يستخدمون جهاز AU).
ملاحظة: يحتوي هذا الجهاز على برنامج التعرف على الأنماط المبرمج لتحديد المعالم العظمية الموصوفة سابقا. ستظهر صورة تمثيل العمود الفقري ثنائي الأبعاد وثلاثي الأبعاد في الجزء العلوي والسفلي من الشاشة ، على التوالي ، من شاشتك ، وستظهر أيقونة علامة التصويب عند تحديد المساحة بشكل صحيح.
6. القياسات
- بمجرد تحديد موقع المركب الخلفي (PC) ، حدد الفرجار (الولايات المتحدة التقليدية) واضبط المقياس من الجلد إلى المركب الخلفي (الشكل 6 أ ، ب).
- بالنسبة لمستخدمي BU ، انقر فوق تجميد الصورة (الشكل 7 أ) ، ثم انقر فوق الإجراءات ، وحدد سطرا (الشكل 7 ب) ، وقم بالقياس كما هو موضح في الخطوة السابقة.
- ارسم خطا مستقيما من الجلد إلى جهاز الكمبيوتر.
ملاحظة: سيكون هذا القياس هو العمق المقدر من الجلد إلى الفضاء فوق الجافية. من المهم التأكد من عدم ممارسة أي ضغط بين المسبار والجلد. خلاف ذلك ، فإن القياس سيقلل من تقدير العمق الفعلي. - بالنسبة لمستخدمي الجهاز الآلي (انظر جدول المواد) ، ضع الجهاز على ظهر المريض ، وسيوفر الجهاز تلقائيا العمق المقدر (الشكل 8).
ملاحظة: كما هو موضح أعلاه ، يجب تجنب الضغط على الجلد لتحسين دقة القياس.
7. وضع فوق الجافية
- بعد الحصول على المعلومات من الخطوات المذكورة أعلاه ، قم بتنظيف المريض ولفه باتباع البروتوكول المؤسسي.
- تأكد من أن نقطة الإدراج هي تقاطع علامات خط الوسط والفضاء.
ملاحظة: يشير خط الوسط إلى خط الوسط الرأسي على طول ظهر المريض. يجب وضع الإبرة هنا للحصول على أفضل النتائج. الفقرات في العمود الفقري بها فجوات صغيرة (مسافات بينها). يجب إدخال الإبرة في إحدى هذه الفجوات. يشير اعتراض العلامات بين الفضاء إلى النقطة المحددة التي تلتقي فيها هذه المبادئ التوجيهية (خط الوسط والفضاء). - استمر في وضع فوق الجافية باستخدام تقنية فقدان المقاومة.
ملاحظة: تقنية فقدان المقاومة هي طريقة شائعة لتحديد وقت وصول الإبرة إلى الفضاء فوق الجافية. سيدفع الطبيب الإبرة برفق ويشعر ب "فقدان المقاومة" عندما تمر الإبرة عبر الرباط وتدخل الحيز فوق الجافية ، مما يشير إلى الموضع الصحيح لإدارة التخدير. يجب استخدام المعلومات الواردة في الخطوات المذكورة أعلاه كإرشادات ، وليس كبديل لحكمك أو ممارستك السريرية. على سبيل المثال ، يمكن أن يقلل مقياس العمق المقدر في الخطوة 18 من تقدير عمق الإبرة الفعلي أو يبالغ فيه.
8. إجراءات المتابعة
- تأكد من تثبيت القسطرة بإحكام على ظهر المريض لمنعها من التحرك أو الإزاحت.
- قم بتوثيق موقع الإدخال ولاحظ عمق القسطرة للرجوع إليها في المستقبل.
- بعد الانتهاء من القسطرة فوق الجافية ، قم بتقييم إدارة الألم لدى المريض. يتم ذلك عادة بعد 15-30 دقيقة من العملية.
- تأكد من أن القسطرة تعمل بشكل صحيح وتوصيل الدواء باستمرار.
النتائج
ركزت النتائج الرئيسية لهذا البحث على جودة الصورة وإتقانها في إجراء التخدير العصبي المحوري الموجه بالموجات فوق الصوتية. عند مقارنة جودة الصور من BU بتلك الخاصة بجهاز الموجات فوق الصوتية متوسط المدى ، تقرر أن الأول هو بديل جيد للحصول على صور تشريح العمودالفقري 26. من حيث الكفاءة ، في تحليل الأتراب المستقبلي ، معدل نجاح المحاولة الأولى (يعرف بأنه عدد ثقوب إبرة الجلد) ، وعدد مرات الإبرة (المعرفة على أنها عدد إعادة توجيه الإبرة) ، ومحاولات الإبرة (ثقوب الجلد) ، ووقت الكتلة (يعرف بأنه الوقت اللازم لإجراء كتلة من وقت تسلل التخدير الموضعي حتى فقدان المقاومة) ، وتم تقييم الفرق بين عمق الإبرة الفعلي (الجلد إلى مسافة الفضاء فوق الجافية) والمسافة المقدرة الموجهة بالموجات فوق الصوتية. بالنسبة للنتيجة الأولية (نجاح المحاولة الأولى) ، باستخدام العرض العرضي ، أظهرت المجموعة معدل نجاح المحاولة الأولى بنسبة 60٪ و 84٪ (ص < 0.001) لتقنيات توجيه المعالم والموجات فوق الصوتية ، على التوالي. عند تقييم نجاح التمريرة الأولى (ثقب الجلد الفردي دون الحاجة إلى إعادة توجيه الإبرة) ، تفوقت المجموعة الموجهة بالموجات فوق الصوتية على تقنية المعلمين (75٪ مقابل 46٪ ، ص < 0.001 ، على التوالي)29.
كان وقت الكتلة ، معبرا عنه كمتوسط (الانحراف المعياري) ، 342.20 ثانية (414.62) مقابل 184 ثانية (174.28) لتقنية المعلم مقابل الموجات فوق الصوتية ، على التوالي. كان متوسط وقت الحصول على الصور (SD) 82.10 ثانية (65.25 ثانية). بعد إضافة وقت الحصول على الصورة ، أسفرت مجموعة الموجات فوق الصوتية عن أسرع فوق الجافية بشكل عام (266 ثانية (181.33 ثانية) و 342.20 ثانية (414.62 ثانية) ، ص = 0.04). عندما تم النظر في تأثير مستوى التدريب (سنوات الخبرة) ، كان هناك عدد أقل من محاولات الإبر والتمريرات باستخدام التقنية الموجهة بالموجات فوق الصوتية مقارنة بالتقنية البارزة عبر جميع مستويات التدريب. لوحظ أن الوقت الإجرائي أسرع مع التقنية الموجهة بالموجات فوق الصوتية مقابل النهج التاريخي لمقدمي الخدمات الذين يتمتعون بخبرة 2-3 سنوات في التخدير. في المقابل ، لم يلاحظ أي فرق إحصائي في وقت الكتلة لأولئك الذين لديهم خبرة ≥4 سنوات. أخيرا ، كان متوسط الفرق بين عمق الإبرة الفعلي والعمق المقدر الموجه بالموجات فوق الصوتية 0.39 سم (فاصل الثقة 95٪ 0.32 إلى 0.46) ، ص < 0.0129.

الشكل 1: معدات التصوير بالموجات فوق الصوتية للعمود الفقري. (أ) المجسات المنحنية التقليدية. (ب) مسبار الموجات فوق الصوتية المحمول. (ج) جهاز الموجات فوق الصوتية الآلي. تمثل هذه بعض بدائل المعدات المتاحة لإجراء التصوير بالموجات فوق الصوتية للعمود الفقري. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
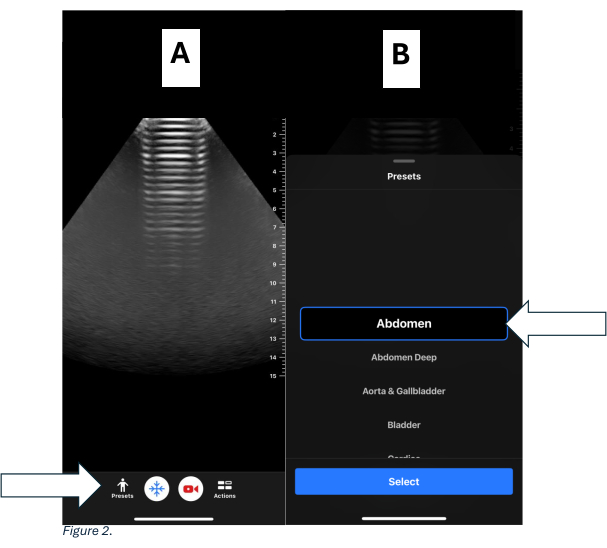
الشكل 2: الإعدادات المسبقة للجهاز المحمول باليد. (أ) الشاشة الرئيسية للجهاز المحمول باليد تعرض الإعدادات المسبقة على الجانب الأيسر السفلي. (ب) تحديد الإعداد المسبق المميز الذي يظهر الإعداد المسبق الموصى به للبطن. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: عرض طولي باراميديان. (أ) وضع باراميدين لمسبار الموجات فوق الصوتية على نموذج. (ب) صور الموجات فوق الصوتية الملتقطة من عرض طولي باراميد. () وضع مسبار باراميديان على نموذج العمود الفقري. يشير السهم الأزرق إلى العجز ، وتشير المثلثات الزرقاء إلى نمط "سن المنشار" ، ويسلط المربع الأبيض الضوء على الفضاء البيني ، ويمثل الخط الأزرق المركب الخلفي ، ويمثل الخط الأبيض المركب الأمامي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
الشكل 4: عرض عرضي. (أ) وضع المسبار المستعرض على نموذج. (ب) عرض عرضي بالموجات فوق الصوتية للعمود الفقري القطني. (ج) عرض عرضي على نموذج العمود الفقري القطني. تشير الأسهم الزرقاء إلى العملية المفصلية ، ويشير الكمبيوتر إلى المركب الخلفي ، ويشير التيار المتردد إلى المركب الأمامي ، ويمثل رأس السهم الأزرق العملية المفصلية ، ويشير السهم الأزرق إلى العملية المستعرضة. يسلط الخط الأزرق الضوء على المركب الخلفي ، ويسلط الخط الأبيض الضوء على المركب الأمامي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
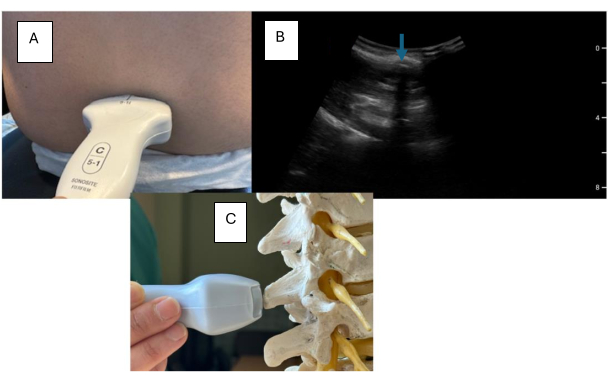
الشكل 5: عرض عرضي مع التركيز على العملية الشائكة. (أ) وضع المسبار المستعرض على نموذج. (ب) عرض عرضي للعمود الفقري القطني بالموجات فوق الصوتية يسلط الضوء على العملية الشائكة. (ج) عرض عرضي على نموذج العمود الفقري القطني. يشير السهم الأزرق إلى العملية الشائكة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
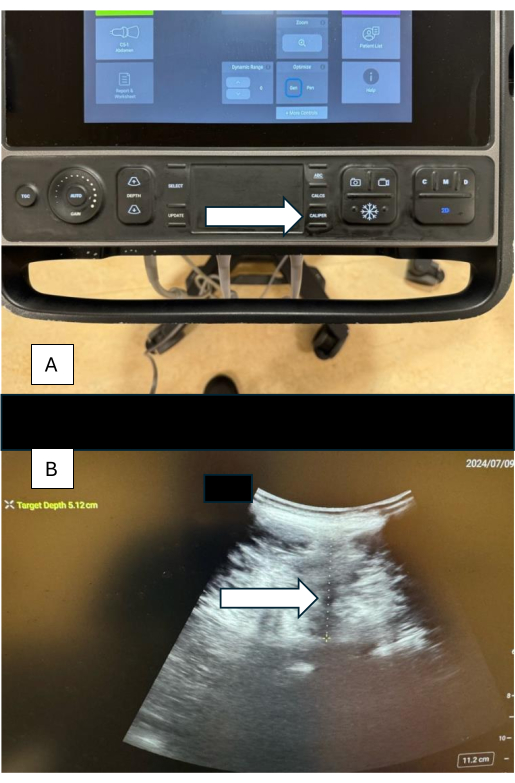
الشكل 6: القياسات باستخدام الفرجار. (أ) زر الفرجار على جهاز التصوير بالموجات فوق الصوتية. (ب) صورة بالموجات فوق الصوتية توضح قياس الفرجار للمسافة من الجلد إلى المركب الخلفي ، مع العمق المقدر الموضح في الزاوية اليسرى من الصورة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
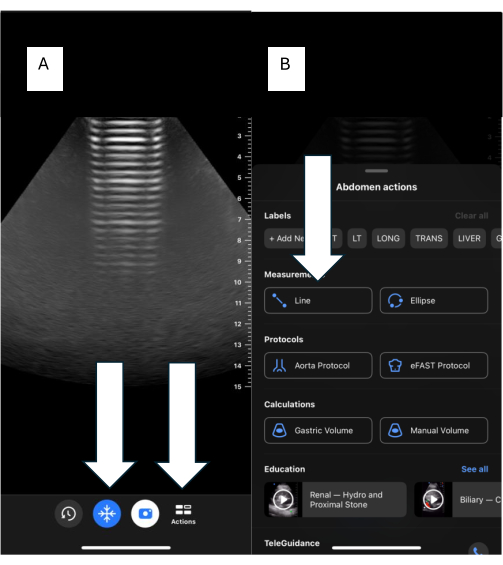
الشكل 7: القياسات باستخدام الأجهزة المحمولة. (أ) الشاشة الرئيسية للجهاز المحمول باليد مع زري "التجميد" و "الإجراء". (ب) خاصية حركة الخط لإجراء القياسات. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 8: جهاز الموجات فوق الصوتية الآلي. تمثل الأرقام الزرقاء الموجودة على الجانب الأيمن من الشاشة المسافة المقدرة من الجلد إلى العملية الشائكة ، بينما يمثل الرقم البرتقالي المسافة المقدرة من الجلد إلى الفضاء فوق الجافية. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
Discussion
النتائج الرئيسية لهذا البحث هي أن استخدام التخدير العصبي المحوري الموجه بالولايات المتحدة يؤدي إلى زيادة نجاح المحاولة الأولى بشكل عام. أي أن هناك حاجة إلى عدد أقل من محاولات الإبرة والتمريرات لتحديد المساحة فوق الجافية29. تتفق النتائج المذكورة أعلاه مع نتائج العديد من دراسات التحليل التلوي عند مقارنة التخدير العصبي المحوري الموجه قبل الإجراء بالولايات المتحدة بتقنيةالمعلمة 7،8،9،10،11،12. بالنظر إلى قلة محاولات الإبرة وإعادة التوجيه ، فليس من المستغرب أن يرتبط استخدام الموجات فوق الصوتية أيضا بانخفاض معدل الإصابة بآلام الظهر ، والحقن المؤلمة ، والثقب الجافوي العرضي ، والصداع اللاحق7،8،9،10،11،12. ومن ثم ، كما هو متوقع ، تم الإبلاغ عن رضا المرضى ليكون أعلى عند مقارنة تقنية الموجات فوق الصوتية بتقنية المعلمين التقليدية (فرق المتوسط الموحد (SMD) - 0.25 ؛ 95٪ CrI 0.05 إلى 0.45) 11.
كما لوحظ في البحث الحالي ، قد يلعب مستوى الخبرة دورا في النتائج المقاسة. عند تقييم الأدلة ، من الضروري تحليل منهجية هذه الدراسات ، لا سيما مستوى خبرة الموجات فوق الصوتية والإجرائية. بشكل عام ، بالنسبة للمرضى الذين يعانون من تشريح طبيعي وفي أيدي مقدمي الخدمات ذوي الخبرة ، توفر الموجات فوق الصوتية فوائد قليلة أو معدومة35،36. وبالمثل ، لا تؤدي الموجات فوق الصوتية إلى فوائد ملحوظة عندما يحصل مقدمو الخدمات عديمي الخبرة نسبيا على الصور ويقومون بالإجراء ، خاصة للمرضى الذين يعانون من التشريح الطبيعي7،9،10،29. من ناحية أخرى ، هناك أدلة جيدة تشير إلى أن المرضى الذين يعانون من تشريح غير طبيعي (على سبيل المثال ، السمنة والجنف) يستفيدون من استخدام الموجات فوق الصوتية15،28،37. على الرغم من الاختلافات في الدراسة الفردية ، أظهرت دراستان حديثتان للتحليل التلوي أن المرضى الذين يعانون من تشريح طبيعي وغير طبيعي11،12.
فائدة أخرى مهمة للتخدير العصبي المحوري الموجه بالولايات المتحدة هي قدرته على تحديد مساحة بينية معينة بدقة. تتعلق الأهمية السريرية لهذه الميزة بتجنب الفضاء البيني L1 ، حيث ينتهي الحبل عند هذا الفضاء في معظم المرضى. عند التصويب على فوق الجافية القطنية ، فإن تجنب هذه المساحة يحد من المضاعفات المحتملة المتعلقة بإصابة الحبلالسري 38. بالمقارنة مع تقنيات التصوير ، فقد ثبت أن تقنية المعلم صحيحة بنسبة 29٪ من الوقت لتحديد مساحة بينية معينة. علاوة على ذلك ، لوحظ أنه خطأ من خلال مسافات فاصلة بنسبة 27٪ من الوقت. من ناحية أخرى ، تم الإبلاغ عن أن التقنية الموجهة من الولايات المتحدة صحيحة بنسبة 68٪ -76٪ من الوقت ونادرا ما تكون خاطئة بأكثر من مسافةفاصلة واحدة 9.
أحد القيود المتصورة لاستخدام الموجات فوق الصوتية هو أنه سيضيف وقتا إلى الوقت الإجرائي الكلي (الكتلة)18. كما هو موضح من قبل مجموعتنا ، فإن الوقت اللازم للحصول على الصور هو <2 دقيقة عند الحصول على الكفاءة29. وتجدر الإشارة إلى أنه في هذه الدراسة ، تم استخدام النهج العرضي لأن هذا العرض الفردي دقيق مثل النهج العرضي (لتحديد خط الوسط) والباراميدي (لتحديد الفضاء) ، مما يسمح بتحديد خط الوسط والفضاء30. ترتبط هذه النتائج بالعديد من الدراسات التي قارنت محاولات الإبرة ووقت الكتلة الإجمالي بين نهج المعلم التقليدي وتقنية الموجات فوق الصوتية السابقةللإجراءات 15،28،39. علاوة على ذلك ، أظهر تحليلان تلويان حديثان أنه على الأقل ، لا تؤدي تقنية الموجات فوق الصوتية [بما في ذلك الأجهزة بمساعدة الكمبيوتر (أي الاتحاد الأفريقي)] إلى اختلاف في الوقت الإجرائي. إذا حدث ذلك ، فقد يقلل من الوقت الإجرائي الإجمالي بمقدار 30 ثانية11،12.
يوضح هذا البروتوكول والنتائج أن الموجات فوق الصوتية يمكن أن توفر عمقا تقديريا موثوقا به من الجلد إلى الفضاء فوق الجافية. تتراوح هذه المسافة من 1-13 مم ، حيث أبلغت معظم الدراسات عن فرق متوسط قدره ≤3 مم9. سريريا ، يمكن استخدام هذه المعلومات لاتخاذ قرارات بشأن المعدات (أي حجم الإبرة) وللتوجيه عند أداء تقنية عصبية أو الإشراف عليها. في معظم الحالات ، سيكون العمق المقدر أقل من عمق الإبرة الفعلي. يعتبر بعض الخبراء أن هذا العيب المتصور ، والذي من المتوقع أن يكون ثانويا لضغط الأنسجة والاختلافات في مسار الإبرة مقابل شعاع الموجات فوق الصوتية ، يزيد من هامش الأمان للإجراء11،25.
على الرغم من الشكوك والقيود المتصورة على استخدام الموجات فوق الصوتية ، فإن الخطوة الوحيدة التي تحد من المعدل لاستخدامها الروتيني هي الافتقار إلى التدريب الرسمي18. يتطلب تعلم التقنية الموجهة بالولايات المتحدة ممارسة مع وضع علامات دقيقة قبل الإجراء ، وهي الدقة اللازمة لقياس المسافة من الجلد إلى الفضاء فوق الجافية ، وتحديد نقطة الإدخال المثلى يتطلب تدريبا مستمرا ، في البداية مع عدد كبير من المرضى الذين يعانون من علم التشريح الطبيعي17،21،40. إعادة صياغة Arzola et al.17 ، طبيب تخدير لديه أكثر من عقد من البحث في هذا الموضوع وتدريب الأطباء الذين يمارسون هذه التقنية في الحالات الروتينية (مع التشريح الطبيعي / الواضح) أمر ضروري للحصول على الكفاءة الفنية. عندها فقط ستثبت هذه التقنية أنها مفيدة عند استخدامها للمريض الذي يعاني من تشريح غير طبيعي.
لقد غير استخدام الموجات فوق الصوتية كيفية أداء الإجراءات. على مدى العقد الماضي ، تحولت معظم الإجراءات التي تعتمد فقط على علم التشريح أو باستخدام محفزات الأعصاب (على سبيل المثال ، الخطوط المركزية والكتل الإقليمية) إلى الإجراءات الموجهة بالموجات فوق الصوتية. كان هذا الانتقال بطيئا لاعتماد تقنية العصبي المحوري الموجهة بالولايات المتحدة ، ولا يزال التخدير العصبي المحوري أحد الإجراءات القليلة التي تعتمد فقط على علم التشريح والجس يوجد الآن أدلة موضوعية (عالية الجودة) توضح أن قيود استخدام الموجات فوق الصوتية ذاتيةبشكل أساسي 8،9،10،11،12. في ضوء الأدلة التي تشير إلى أن التخدير العصبي المحوري الموجه بالولايات المتحدة قد يحسن رضا المريض ، يجب على جميع أطباء التخدير التفكير في استخدام البروتوكول أعلاه ، إن لم يكن بشكل روتيني ، على الأقل بشكل متكرر.
Disclosures
يقوم أحد المؤلفين (أنطونيو غونزاليس) بإجراء مشروع بحثي تموله شبكة الفراشات. قدم هذا المؤلف رأيه وساعد في إنشاء مواد تعليمية لشركة Rivanna Medical (عمل لا تموله الشركة).
Acknowledgements
نشكر زملائنا والمقيمين الذين يشجعوننا على مواكبة ممارساتنا المتغيرة باستمرار.
Materials
| Name | Company | Catalog Number | Comments |
| ACCURO | Rivanna Medical | NA | Described throughout the manuscript as the automated device |
| Butterfly iQ+ | Butterfly Network | iQ+ | Described throughout the manuscript as the handheld device |
| Traditional ultrasound | SonoSite | SonositePX | Select a low-frequency (2-5 MHZ) curvilinear probe if utilizing a traditional ultrasound device. |
References
- Berger, A. A., Jordan, J., Li, Y., Kowalczyk, J. J., Hess, P. E. Epidural catheter replacement rates with dural puncture epidural labor analgesia compared with epidural analgesia without dural puncture: a retrospective cohort study. Int J Obstet Anesth. 52, 103590 (2022).
- Guglielminotti, J., Landau, R., Li, G. Adverse events and factors associated with potentially avoidable use of general anesthesia in cesarean deliveries. Anesthesiology. 130, 912-922 (2020).
- Guglielminotti, J., Li, G. Exposure to general anesthesia for cesarean delivery and odds of severe postpartum depression requiring hospitalization. Anesth Analg. 131 (5), 1421-1429 (2020).
- Booth, J. M., et al. Combined spinal-epidural technique for labor analgesia does not delay recognition of epidural catheter failures: A single-center retrospective cohort survival analysis. Anesthesiology. 125 (3), 516-524 (2016).
- Groden, J., Gonzalez-Fiol, A., Aaronson, J., Sachs, A., Smiley, R. Catheter failure rates and time course with epidural versus combined spinal-epidural analgesia in labor. Int J Obstet Anesth. 26 (C), 4-7 (2016).
- Vallejo, M. C., Phelps, A. L., Singh, S., Orebaugh, S. L., Sah, N. Ultrasound decreases the failed labor epidural rate in resident trainees. Int J Obstet Anesth. 19 (4), 373-378 (2010).
- Zhang, Y., Peng, M., Wei, J., Huang, J., Ma, W., Li, Y. Comparison of ultrasound-guided and traditional localization in intraspinal anesthesia: A systematic review and network meta-analysis. BMJ Open. 13 (11), e071253 (2023).
- Young, B., Onwochei, D., Desai, N. Conventional landmark palpation vs. preprocedural ultrasound for neuraxial analgesia and anesthesia in obstetrics - a systematic review and meta-analysis with trial sequential analyses. Anaesthesia. 76 (6), 818-831 (2021).
- Perlas, A., Chaparro, L. E., Chin, K. J. Lumbar neuraxial ultrasound for spinal and epidural anesthesia: A systematic review and meta-analysis. Reg Anesth Pain Med. 41 (2), 251-260 (2016).
- Shaikh, F., et al. Ultrasound imaging for lumbar punctures and epidural catheterizations: systematic review and meta-analysis. BMJ. 346, f1720 (2013).
- de Carvalho, C. C., et al. Efficacy and safety of ultrasound-guided versus landmark-guided neuraxial puncture: A systematic review, network meta-analysis and trial sequential analysis of randomized clinical trials. Reg Anesth Pain Med. , (2024).
- Kamimura, Y., et al. Comparative efficacy of ultrasound guidance or conventional anatomical landmarks for neuraxial puncture in adult patients: A systematic review and network meta-analysis. Br J Anaesth. 132 (5), 1097-1111 (2024).
- Watson, M. J. Could ultrasonography be used by an anesthetist to identify a specified lumbar interspace before spinal anesthesia. Br J Anaesth. 90 (4), 509-511 (2003).
- Furness, G., Reilly, M. P., Kuchi, S. An evaluation of ultrasound imaging for identification of lumbar intervertebral level. Anaesthesia. 57 (3), 277-280 (2002).
- Chin, K. J., et al. Ultrasound imaging facilitates spinal anesthesia in adults with difficult surface anatomic landmarks. Anesthesiology. 115 (1), 94-101 (2011).
- Li, M., et al. Ultrasound-assisted technology versus the conventional landmark location method in spinal anesthesia for cesarean delivery in obese parturients. Anesth Analg. 129 (1), 155-161 (2018).
- Arzola, C. Preprocedure ultrasonography before initiating a neuraxial anesthetic procedure. Anesth Analg. 124 (3), 712-713 (2017).
- Gambling, D. R. Lumbar ultrasound: Useful gadget or time-consuming gimmick. Int J Obstet Anesth. 20 (4), 318-320 (2011).
- Wong, J., et al. Barriers to learning and using point-of-care ultrasound: a survey of practicing internists in six North American institutions. Ultrasound J. 12 (1), 19 (2020).
- Chui, J., et al. Identifying barriers to the use of ultrasound in the perioperative period: A survey of southwestern Ontario anesthesiologists. BMC Health Serv Res. 19 (1), 214 (2019).
- Margarido, C. B., Arzola, C., Balki, M., Carvalho, J. C. A. Anesthesiologists' learning curves for ultrasound assessment of the lumbar spine. Can J Anesth. 57 (2), 120-126 (2010).
- Corr, R. C., Kryc, J. J., Vaughan, R. W. Ultrasonic localization of the lumbar epidural space. Anesthesiology. 52 (6), 513-515 (1980).
- Lee, A. Ultrasound in obstetric anesthesia. Semin Perinatol. 38 (6), 349-358 (2014).
- Weiniger, C. F., et al. A randomized trial to investigate needle redirections/re-insertions using a handheld ultrasound device versus traditional palpation for spinal anesthesia in obese women undergoing cesarean delivery. Int J Obstet Anesth. 49, 103229 (2021).
- Carvalho, B., Seligman, K. M., Weiniger, C. F. The comparative accuracy of a handheld and console ultrasound device for neuraxial depth and landmark assessment. Int J Obstet Anesth. 39, 68-73 (2019).
- Salimi, N., Aymen, A. Ultrasound image quality comparison between a handheld ultrasound transducer and mid-range ultrasound machine. POCUSJ. 7 (1), 154-159 (2022).
- Sahin, T., Balaban, O., Sahin, L., Solak, M., Toker, K. A randomized controlled trial of preinsertion ultrasound guidance for spinal anesthesia in pregnancy: Outcomes among obese and lean parturients. J Anesth. 28 (3), 413-419 (2014).
- Park, S. -. K., et al. Ultrasound-assisted versus landmark-guided spinal anesthesia in patients with abnormal spinal anatomy: A randomized controlled trial. Anesth Analg. 130 (3), 787-795 (2020).
- Fiol, A. G., et al. A prospective cohort study to evaluate needle passes using a portable ultrasound device versus traditional landmark approach for epidural anesthesia in a busy obstetric tertiary care center. POCUS J. 8 (2), 153-158 (2023).
- Arzola, C., Davies, S., Rofaeel, A., Carvalho, J. C. A. Ultrasound using the transverse approach to the lumbar spine provides reliable landmarks for labor epidurals. Anesth Analg. 104 (5), 1188-1192 (2007).
- Carvalho, J. C. A. Ultrasound-facilitated epidurals and spinals in obstetrics. Anesthesiol Clin. 26 (1), 145-158 (2008).
- Sivakumar, R. K., Karmakar, M. K. Spinal sonography and central neuraxial blocks. Best Pract Res Clin Anaesthesiol. 37 (2), 209-242 (2023).
- Sutton, D. N., Linter, S. P. K. Depth of extradural space and dural puncture. Anaesthesia. 46 (2), 97-98 (1991).
- Özhan, M. &. #. 2. 1. 4. ;., Çaparlar, C. &. #. 2. 1. 4. ;., Süzer, M. A., Eskin, M. B., Atik, B. Comparison of three sitting positions for combined spinal - epidural anesthesia: a multicenter randomized controlled trial. Braz J Anesthesiol. (English Edition). 71 (2), 129-136 (2021).
- Ansari, T., Yousef, A., Gamassy, A. E., Fayez, M. Ultrasound-guided spinal anesthesia in obstetrics: Is there an advantage over the landmark technique in patients with easily palpable spines. Int J Obstet Anesth. 23 (3), 213-216 (2014).
- Tawfik, M. M., Atallah, M. M., Elkharboutly, W. S., Allakkany, N. S., Abdelkhalek, M. Does preprocedural ultrasound increase the first-pass success rate of epidural catheterization before cesarean delivery? a randomized controlled trial. Anesth Analg. 124 (3), 851-856 (2017).
- Singla, P., et al. Feasibility of spinal anesthesia placement using automated interpretation of lumbar ultrasound images: a prospective randomized controlled trial. J Anesthe Clin Res. 10 (2), 878 (2019).
- Arnolds, D., Hofer, J., Scavone, B. Inadvertent neuraxial block placement at or above the L1-L2 interspace in the super-obese parturient: A retrospective study. Int J Obstet Anesth. 42, 20-25 (2019).
- Creaney, M., Mullane, D., Casby, C., Tan, T. Ultrasound to identify the lumbar space in women with impalpable bony landmarks presenting for elective cesarean delivery under spinal anaesthesia: A randomised trial. Int J Obstet Anesth. 28, 12-16 (2016).
- Arzola, C., Mikhael, R., Margarido, C., Carvalho, J. C. A. Spinal ultrasound versus palpation for epidural catheter insertion in labor. Eur J Anaesthesiol. 32 (7), 499-505 (2015).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved