Method Article
Пилотное исследование, демонстрирующее применение забора небной кости под динамическим навигационным контролем в оральной имплантологии
В этой статье
Резюме
Протокол представляет собой новый хирургический метод забора костного блока небного кольца с использованием динамического навигационного руководства, решающий проблему недостаточного объема кости в типичных областях внутриротовой трансплантации и предлагающий жизнеспособное решение для эффективного наращивания костной ткани в имплантационной стоматологии.
Аннотация
В случаях недостаточного объема кости в области имплантата часто требуется операция по наращиванию кости для обеспечения достаточного количества кости вокруг имплантата. При процедурах аутологичной костной пластики некоторые пациенты сталкиваются с недостаточным объемом костной ткани в обычных местах внутриротового забора кости. Из-за высокой сложности, связанной с выполнением небной остеотомии от руки, сообщалось о меньшем количестве небных боковых остеотомий, а блокады небной кости обычно не используются в процедурах наращивания кости. С развитием технологии имплантатов с цифровым управлением забор небной кости стал возможным. В этой статье мы представим метод получения кольцевого костного блока нёба для хирургического применения имплантата с помощью динамического навигационного руководства. В общей сложности три пациента прошли эту процедуру для получения блокады кольцевой нёбной кости и завершили операцию по наращиванию кости. Результаты наращивания костной ткани в области имплантата были благоприятными, и в месте забора наблюдалось некоторое восстановление кости. Это безопасный и эффективный способ получения внутриротовых костных блоков.
Введение
В последние годы, с развитием технологии имплантатов, все больше пациентов с потерей зубов выбирают зубные имплантаты для восстановительного лечения 1,2. Одним из ключей к успеху имплантата является достаточный объем костной ткани в альвеолярном отростке. Пациенты часто испытывают различную степень резорбции альвеолярной кости после удаления зуба. Согласно предыдущим исследованиям, ширина альвеолярного гребня уменьшается на 5-7 мм, а высота альвеолярного гребня уменьшается на 2-4,5 мм в течение 12 месяцевпосле удаления зуба3. Таким образом, наращивание костной ткани является очень важной частью оральной имплантологии, которая предлагает возможность проведения операции по имплантации у пациентов с неадекватными условиями имплантации.
Пациенты с различными типами дефектов альвеолярного гребня лечатся с помощью различных методов наращивания костной ткани, таких как дистракционный остеогенез4, подъем дна верхнечелюстной пазухи5, направленная костная регенерация6, костный трансплантатonlay 7 и т. д. Аутогенная костная блокада является распространенным хирургическим вариантом для пациентов со значительной потерей ширины и высоты альвеолярного гребня для лучшей поддержки и остеогенеза. Пациентам с тяжелыми костными дефектами требуются более крупные костные блоки аутотрансплантата. Петрунгаро и другие ученые статистически показали, что восходящая ветвь, передняя нижняя челюсть и бугристость, среди мест внутриротового извлечения костей, дают около 5-10 мл, 5 мл и 2 мл объема кости соответственно. Места экстраорального извлечения кости, включая задний гребень подвздошной кости, передний гребень подвздошной кости, большеберцовую кость и т. д., могут получить 20-70 мл объема кости, но сложность и риск операции по удалению костной блокады во внеротовой полости высоки8.
У некоторых пациентов обычное место внутриротовой экстракции кости не в состоянии обеспечить надлежащий объем кости. Исследование, проведенное в 2013 году Qinghua et al., показало, что верхнечелюстное нёбо является потенциальной областью остеотомии в полости рта9. Нёбная кость преимущественно кортикальная, дополненная губчатой костью, и костные фрагменты, полученные из этого участка, проявляют хорошие поддерживающие и остеогенные свойства. Нёбо также имеет богатое кровоснабжение, покрыто ороговевшим эпителием и демонстрирует высокую заживляющую способность после остеотомии. Поскольку нёбо находится в слепой зоне операционного поля, а операционное пространство ограничено степенью раскрытия рта пациента, операционное пространство примыкает к критически важным анатомическим структурам, таким как носовая полость, гайморова пазуха и множественные корни зубов. Следовательно, сложность выполнения небной остеотомии от руки высока, поэтому о небной остеотомии сообщается редко, а блокады нёбной кости не были широко использованы в операциях по наращиванию кости. Отсутствие специфического инструмента для извлечения нёбной кости еще больше усложняет проведение операции.
Благодаря достижениям в области компьютерной имплантологии (CAIS) стало возможным удаление челюстно-нёбной кости. Статические шаблоны трудно применять при верхнечелюстной небной остеотомии из-за требований к смоле и толщине направляющего кольца, которые требуют увеличенной степени открывания рта пациента10. Появление динамической системы CAIS преодолевает указанные трудности. Динамическая система CAIS использует технологию отслеживания движения для отслеживания инструментов для сверления имплантатов и положения челюсти пациента. Это обеспечивает отслеживание операции в режиме реального времени и обратную связь с программным обеспечением для руководства операцией в режиме реального времени11. Динамическая навигация делает возможной верхнечелюстную небную остеотомию, обеспечивая точность остеотомии с низкими требованиями к открытию рта пациента и позволяя четко визуализировать операцию.
протокол
Исследование было одобрено Этическим комитетом Западно-Китайской стоматологической больницы Сычуаньского университета (No. WCHSIRB-D-2021-209-R1), и все участники вызвались принять участие в этом клиническом исследовании и подписали форму информированного согласия. Все пациенты были госпитализированы в отделение имплантологии Западно-Китайской стоматологической больницы Сычуаньского университета, Китай, с зубными дефектами, характеризующимися горизонтальными или вертикальными костными дефектами и изъявившими желание установить имплантаты.
1. Сбор информации о пациенте
- Отбирают пациентов на основе следующих критериев включения: возраст 18-65 лет; хорошая гигиена полости рта; отсутствие системного заболевания или хорошо контролируемое системное заболевание; пациенты с дефектами зубов с горизонтальными или вертикальными костными дефектами и желающие получить имплантаты; Пациенты согласились с требованиями, вызвались принять участие в этом клиническом исследовании и подписали форму информированного согласия.
- Исключите пациентов на основании следующих критериев исключения: пациенты с низким объемом потери костной массы в беззубой области, которым не требуется блочная костная пластика; пациенты с недостаточным количеством костной ткани в области удаления нёбной кости для проведения операции по экстракции нёбной кости; острое воспаление соседних зубов, рыхлость II степени и выше, или одностенные подкостные карманы; остеопороз или прием или инъекции бисфосфонатов в анамнезе; пациенты с плохо контролируемыми системными заболеваниями; лучевая терапия головы и шеи в анамнезе; пациентки, которые беременны или кормят грудью, не являются кандидатами на имплантационную операцию; те, кто не может сотрудничать с последующими обследованиями.
- Соберите данные DICOM с помощью конусно-лучевой компьютерной томографии (КЛКТ), визуализации в формате 100 x 100 мм (WXH), со временем сканирования 30 с, выполненной у пациентов, носящих регистрационное устройство.
- Выберите подходящий тип регистрирующего устройства в соответствии с внутриротовым состоянием пациента (рисунок 1). Закрепите регистрационное устройство на оставшихся верхнечелюстных зубах пациента с помощью полиэфирного оттискного материала в положении, максимально приближенном к отсутствующим зубам. Выполните ручную фиксацию в течение 5 минут, чтобы материал полностью схватился.
- Снимите фиксирующее устройство и удалите излишки материала с помощью скальпеля. Переместите регистрирующее устройство в рот пациента и проверьте жесткость перемещения. Если сброс невозможен или жесткость низкая, удалите весь полиэфирный материал и повторите шаг 1.3.1.
- Принимайте КЛКТ после того, как регистрационный аппарат будет установлен на пациента, и проверьте его стабильность. Используйте ватные шарики для поднятия боковых зубов пациента, чтобы предотвратить смещение регистрирующего устройства при укусе пациента в него во время съемок. Получение данных DICOM сканирования КЛКТ во время ношения пациентом регистрационного устройства (рис. 2A).
- Выполните сканирование полости рта пациента для получения данных из интраоральной модели пациента с помощью инструмента для сканирования полости рта или альгинатного моделирования (рис. 2B).
2. Проектирование программного обеспечения для динамической навигации
- Создайте нового пациента. Нажмите « Открыть кейс». Импортируйте данные DICOM и данные сканирования полости рта в программное обеспечение.
- На основе предварительного дизайна операции по имплантации пациента создается имплантат, коронка и положение опорного зуба. Установите дополнительные имплантаты в положении 14-го и24-го зубов, чтобы указать места удаления верхней челюсти нёбной кости. Если конструкция имплантата пациента предполагает14-е и24-е положения, замените имплантат, отметив удаление нёбной кости как необходимое.
- Нажмите «Начать дизайн». Нажмите кнопку Резак, чтобы удалить части модели КЛКТ, которые мешают проекту, путем ее обрезки. Позаботьтесь о сохранении рентгенопрозрачных точек высокой плотности регистрирующего устройства и основных структур, таких как верхнечелюстное нёбо и места установки имплантатов.
- Нажмите на кнопку «Дизайн коронки» на stl , чтобы виртуально выровнять отсутствующие зубы, уделяя внимание окклюзии и положению края десны для достижения реставрационно-ориентированной имплантационной терапии.
- Нажмите кнопку "Кривая панорамы". Проведите панорамную линию на вершине верхнечелюстного альвеолярного гребня. Нажмите кнопку наложения stl. Затем данные КЛКТ подгоняются к данным интраоральной модели.
ПРИМЕЧАНИЕ: Программное обеспечение имеет функцию AI (искусственный интеллект) для установки, но если AI подгонка неудовлетворительна, следует использовать ручную подгонку. Ручная подгонка включает в себя выравнивание модели КЛКТ с твердыми тканями зубов интраоральной модели путем выбора четырех идентичных точек, которые должны быть максимально распределены. - Проверьте результаты подгонки, наблюдая, совпадает ли внешний контур коронки на КЛКТ с контурной линией интраоральной модели. Если есть отклонение, повторите ручную установку в шаге 2.5, заменив наконечник по мере необходимости, до тех пор, пока установка не будет успешной.
- Нажмите «Дизайн имплантата». Выполняйте хирургические операции по имплантации, забору костной ткани и наращиванию костной ткани.
- Установите виртуальные имплантаты в беззубую область и при необходимости расположите их на имплантатах или гвоздях, удерживающих костные блоки. Нажмите Fine-adjust Implant (Тонкая настройка имплантата ), чтобы выполнить точную настройку (Рисунок 3).
- Нажмите на позиции 14 и 24 на схеме в верхнем левом углу страницы, чтобы создать виртуальные имплантаты. Убедитесь, что диаметр и длина виртуального имплантата соответствуют конструкции извлечения кости.
- Перетащите виртуальный имплантат к нёбу, поместите его и настройте в соответствии с конструкцией извлечения кости. Проведите тщательный осмотр после установки, стараясь не повредить соседние важные анатомические структуры, и соблюдайте безопасное расстояние не менее 1,5 мм (Рисунок 4).
- Нажмите кнопку Задать маркерные точки. При нажатии на высокоомное рентгенографическое пятно в 3D-модели КЛКТ программное обеспечение автоматически определит модель регистрирующего устройства для сопоставления.
- Сохраните и экспортируйте проект. Импортируйте его в навигационное программное обеспечение на компьютере, подключенном к датчику положения, перед операцией.
3. Динамическая подготовка навигации
- Установка трекера пациента и фиксирующего устройства
- Выберите подходящее фиксирующее устройство в соответствии с положением размещения, избегая при этом фиксирующего устройства и операционной области (Рисунок 5).
- Подключите трекер пациента к фиксирующему устройству с помощью соединительного устройства (рисунок 6). Восстановите регистрационное устройство в ротовой полости пациента, поместите фиксирующее устройство в рот пациента и отрегулируйте подвижные соединения соединительного устройства в соответствующее положение перед их фиксацией. Убедитесь, что трекер пациента не заслоняется интраоперационными маневрами оператора и что приемник датчика положения получает соответствующую информацию.
- После заполнения фиксирующего устройства снаружи рта композитным смоляным материалом зафиксируйте трекер пациента на оставшихся верхнечелюстных зубах пациента через фиксирующее устройство с использованием композитного смоляного материала (Рисунок 7). Стабилизируйте устройство внутриротовой фиксации в течение 3-5 минут и не отпускайте его до полного затвердевания материала временной коронки.
- Проверьте безопасность трекера пациента, слегка прикоснувшись к нему. Если он ослаблен, повторите шаг.
- Интраоперационная регистрация
- Нажмите на значок Patient Tracker , чтобы перейти на экран калибровки.
- Выберите соответствующий код в программном обеспечении в зависимости от фактической версии Handpiece Tracker и Patient Tracker, используемой для текущей процедуры.
- Отрегулируйте положение и угол наклона датчика положения и трекера наконечника так, чтобы датчик положения стабильно получал сигналы от трекера наконечника и трекера пациента. Затем нажмите «Регистрация».
- Интраоперационная калибровка
- Нажмите кнопку «Калибровка» в правом нижнем углу, чтобы перейти на экран юстировки.
- Убедитесь в герметичности регистрационного устройства после сброса. Замените сверлильный штифт на короткое шариковое сверло для динамической навигации. С помощью короткого шарового сверла коснитесь сферической ямки регистрационного устройства, пока помощник нажимает кнопку «Калибровка » в программном обеспечении. Повторите 5-6 раз, заменив разные сферические ямки.
- Проверка точности калибровки, рассчитанной искусственным интеллектом; Рекомендуется допуск в пределах 0,3 мм. Если допуск точности слишком велик, удалите данные и повторите шаг 3.2. После подтверждения точности нажмите «Начать навигацию».
4. Экстракция нёбной кости и костная пластика альвеолярного отростка под руководством динамической навигации
ПРИМЕЧАНИЕ: В следующих операциях каждый раз, когда оператор меняет сверлильную иглу, помощник должен выбрать соответствующий тип сверлильной иглы в программном обеспечении. Оператору рекомендуется убедиться в этом, поместив наконечник сверлильного штифта на бугорок коронки соседнего зуба и понаблюдав, соответствует ли действительности положение, показанное в навигационном программном обеспечении (рис. 8).
- После завершения местной анестезии используйте новаторское сверло под руководством динамической навигации, чтобы определить место извлечения кости. Используйте спиральное сверло диаметром 2 мм для подготовки управляемой полости. В соответствии с предоперационным дизайном диаметра извлечения кости используйте соответствующее управляемое остеотомическое кольцевое сверло для извлечения кости.
- Возьмите мягкие ткани над блоком кольцевой кости и поместите его в физиологический раствор для последующего использования.
- Подготовьте центральное отверстие блока кольцевой кости в соответствии с хирургическим дизайном. Например, для пациентов, которым требуется операция по удалению костного кольца, центр костного блока должен рассверливаться постепенно в зависимости от размера используемого имплантата.
- Аккуратно удалите блок кольцевой кости с помощью минимально инвазивного стоматологического лифта. Поместите блок кольцевой кости на месте на нёбо или в физраствор для последующего использования (Рисунок 9).
- Завершите процедуру костной пластики в соответствии с хирургическим дизайном (Рисунок 10).
5. Лечение небных ран
- Поместите в отверстия нёбной ямки желатиновые губки, содержащие серебро, чтобы помочь гемостазу. Используйте хирургические швы (монофиламентный полипропиленовый шов 5-0) для фиксации мягких тканей в небном разрезе.
- Наложите компрессию марлевым шариком, чтобы остановить кровотечение. Как можно скорее после операции снимите альгинатный слепок и в тот же день изготовьте для пациента небный щиток с фиксатором давящей мембраны.
- Проинструктируйте пациентов выполнять 24-часовую послеоперационную одежду и снимать палаточную защиту только для чистки после каждого приема пищи. Накладки на нёбо следует носить в течение 30 дней.
- После операции проведите КЛКТ верхней челюсти. Последующие визиты назначаются через 1 неделю, 2 недели и 1 месяц после операции. Снимите швы через 2 недели после операции.
- После операции проинструктируйте пациентов принимать амоксициллин в капсулах (0,25 г, 3 раза в день) в течение 7 дней. При аллергии на пенициллин давайте азитромицин (0,25 г, 1 раз в день) и диклофенак натрия в капсулах с пролонгированным высвобождением (Интакан 0,1 г, 2 раза в день) для облегчения послеоперационной боли по мере необходимости. Кроме того, попросите пациентов использовать 0,12% растворы котримоксазола для полоскания горла (10 мл, 2-3 раза в день) в течение 1 месяца после операции. Снимите швы через 2 недели после операции и проведите консультацию по гигиене полости рта.
Результаты
В период с мая 2021 года по май 2022 года три пациента были включены в Западно-Китайскую стоматологическую больницу Сычуаньского университета для проведения небной остеотомии. Полученные кольцевые костные блоки небного происхождения были использованы для аутологичной костной кольцевой пластики и имплантированы в ходе симультанной имплантационной операции. Всем пациентам были установлены имплантаты Straumann диаметром 3,3 мм. Все пациенты успешно интегрировали пересаженный костный блок, остеоинтеграция имплантата была хорошо установлена, реставрации были хорошими, и пациенты были довольны своей эстетикой и функцией. Результаты показывают, что использование небных кольцевых костных блоков в полости рта позволяет достичь хороших эффектов наращивания кости, что позволяет завершить операции по имплантации.
В течение 1 месяца после операции все разрезы небной остеотомии пациента достигли клинической стадии I заживления (Рисунок 11). После операции пациенты носят нёбный щиток, позволяющий локализовать сжатие раны под легким давлением, чтобы предотвратить кровотечение, защитить рану и позволить пациентам выполнять повседневные действия, такие как речь и прием пищи. Через месяц после операции в месте удаления небной кости может быть достигнуто хорошее заживление мягких тканей, и пациенты могут восстановить нормальные физиологические функции полости рта.
Точность извлечения костной ткани
Анализ точности послеоперационного извлечения костной ткани был проведен с помощью коммерческого программного обеспечения, а также были проведены измерения толерантности участка и угловой ошибки между запланированной остеотомией и фактическим смещением (Рисунок 12). Результаты показаны в таблице 1 со средним угловым смещением 4,28° ± 3,36° и средним допуском на участок 1,01 ± 0,25 мм. Использование динамической навигации для управления извлечением блоков небной кольцевой кости обеспечивает точность извлечения кости, что делает ее безопасной и осуществимой.
| Угловое смещение (°) | Допуск по месту установки (мм) | |
| Кейс1 | 7.73 | 0.74 |
| Кейс2 | 1.02 | 1.08 |
| Кейс3 | 4.08 | 1.22 |
| значить | 4.277 ± 3.359 | 1,013 ± 0,2468 |
Таблица 1: Ошибка точности остеотомии. Получен средний угловой перекос 4,2877° ± 3,3659° и средний допуск на участке 1,013 ± 0,25468 мм.
Измерение размеров костей
Были смоделированы все КЛКТ, и КЛКТ-сканирование было выполнено в разное время у одного и того же пациента, а остальные зубы были установлены (Рисунок 13). Приращения высоты губной стороны, центра длинной оси имплантата и лингвальной стороны измеряли в направлении длинной оси имплантата, а среднее значение регистрировали как приращение высоты кости вокруг имплантата через 6 месяцев после операции (рис. 14А). Значения прироста костной ткани были измерены на шейке имплантатов как на губной, так и на язычной стороне. Измерения проводились соответственно на 0 мм, 1 мм, 2 мм и 3 мм ниже шеи, а средние значения регистрировались как значения прироста губной кости и значения прироста язычной кости соответственно (рис. 14B).
Через 6 месяцев после трансплантации небного костного кольца высота периимплантатной аугментации кости составила 5,04 ± 0,66 мм, прирост кости на губной стороне составил 3,55 ± 0,55 мм, а прирост кости на лингвальной стороне составил 1,94 ± 0,84 мм (табл. 2). Периимплантационный костный объем может быть эффективно восстановлен с помощью небных костных колец для одновременной имплантации, обеспечивая основу для восстановления зубов.
| Высота кости (мм) | Лабиальная сторона (мм) | Язычная сторона (мм) | |
| Кейс1 | 3.23 | 2.97 | 1.44 |
| Кейс2 | 1.64 | 4.07 | 2.91 |
| Кейс3 | 1.83 | 3.61 | 1.47 |
| значить | 5,043 ± 0,656 | 3.550 ± 0.552 | 1,94 ± 0,840 |
Таблица 2: Прирост костной массы через 6 месяцев после имплантации. Высота периимплантатной костной аугментации составила 5,04 ± 0,66 мм, костный прирост на губной стороне составил 3,55 ± 0,55 мм, костный прирост на язычной стороне составил 1,94 ± 0,84 мм. Периимплантационный костный объем может быть эффективно восстановлен с помощью небных костных колец для одновременной имплантации, обеспечивая основу для восстановления зубов.
Заживление зоны удаления кости
Через 6 месяцев после операции у пациента не было видимых рубцов на нёбной стороне, а место извлечения кости полностью зажило, без негативного влияния на долгосрочное качество жизни пациента.
КЛКТ через 6 месяцев после операции показала полное ремоделирование костной ткани нёба. Модели КЛКТ подбирали к моделям КЛКТ до операции, в день операции и через 6 месяцев после операции, а разница в объеме рассчитывалась с помощью программного обеспечения Mimics. Разница в объеме между предоперационной моделью КЛКТ и моделью в день операции учитывалась как объем взятой кости (Рисунок 15A). Разница в объеме между моделью КЛКТ через 6 месяцев после операции и моделью КЛКТ в день операции была зарегистрирована как объем восстановления костной ткани (Рисунок 15B). Показатели восстановления костной ткани у трех пациентов составили от 25,23% до 54,46%, как показано в таблице 3. Через 6 месяцев после операции в местах удаления кости можно наблюдать новое костное образование, что указывает на то, что верхняя часть нёба является потенциальным многоразовым источником кости в ротовой полости.
| Объем костного удаления (мм3) | Объем восстановления костной ткани (мм3) | Скорость восстановления костной ткани | |
| Кейс1 | 211.44 | 115.14 | 54.46% |
| Кейс2 | 254.36 | 67.22 | 26.43% |
| Кейс3 | 364.58 | 91.97 | 25.23% |
Таблица 3: Восстановление костной ткани через 6 месяцев после остеотомии нёба. Показатели восстановления костной ткани составляли от 25,23% до 54,46%.
Исходя из приведенных выше результатов, очевидно, что получение колец нёбной кости с помощью динамической навигации является безопасным и эффективным. После операции хорошо заживают как мягкие, так и костные ткани. Через 1 месяц после операции пациенты могут возобновить нормальные физиологические функции полости рта, а через 6 месяцев после операции можно наблюдать образование новой кости. Использование небных костных колец при одновременной имплантации показывает хорошие эффекты наращивания костной ткани через 6 месяцев после операции, демонстрируя, что небные костные кольца могут обеспечить необходимое наращивание костной ткани, необходимое для операций по имплантации полости рта.

Рисунок 1: Различные типы устройств регистрации. Выбор регистрирующего устройства основывается на отсутствующей у пациента области зуба. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Получение данных DICOM для КЛКТ. Данные DICOM были получены (А) с помощью рентгенологических точек с высокой резистентностью и (В) данные интраорального сканирования пациента. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 3: Интерфейс навигационного программного обеспечения. В интерфейсе отображается программа оформления посадки. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 4: Интерфейс навигационного программного обеспечения. В интерфейсе отображаются варианты дизайна небной остеотомии. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 5: Фиксирующее устройство. На рисунке выше показано фиксирующее устройство, а цифры слева представляют внутриротовые положения, в которых они могут использоваться. Как показано на рисунке, 24 можно использовать как для верхнего левого, так и для нижнего правого зубного ряда. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 6: Настройка устройства подключения. Использование соединительного устройства для подключения трекера пациента и фиксирующего устройства. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
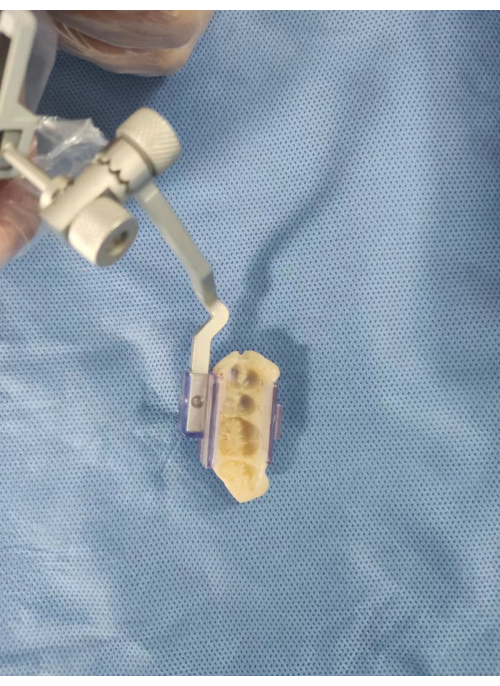
Рисунок 7: Позиционирование фиксирующего устройства. Крепежное устройство удерживается на месте с помощью композитного смоляного материала. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 8: Использование сверлильной иглы. (A) Соответствующая сверлильная игла была заменена в программном обеспечении в соответствии с процедурой, и (B) оставшийся кончик зуба был подвергнут резьбе для проверки. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 9: Кольцевой костный блок. Диаграмма, показывающая диаметр и толщину удаляемого кольцевого костного блока. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 10: Имплантация кости. Костный имплантат осуществляется с помощью блока кольцевой кости. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 11: Результаты через 1 месяц. Фотография небного бокового разреза пациента через 1 месяц после операции. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
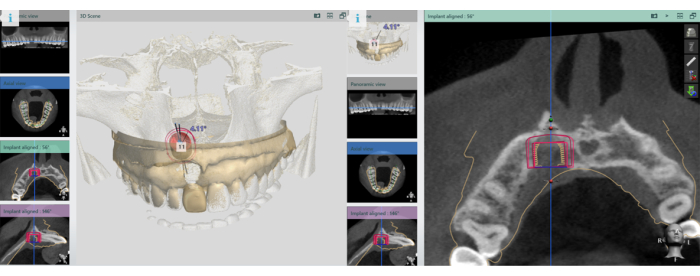
Рисунок 12: Валидация участков экстракции. Выполнение проверки точности мест извлечения кости. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 13: Модели данных КЛКТ у пациентов. Модели показывают данные CBST, подогнанные в разное время. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 14: Измерение параметров. (А) прирост высоты костей, (Б) прирост губной и язычной кости измерялись отдельно. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
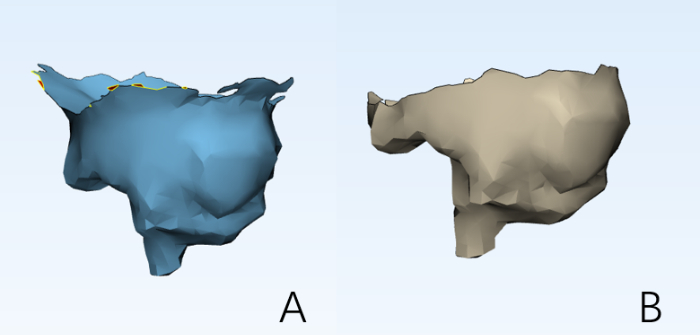
Рисунок 15: Операции Бора. Операции Бора были выполнены с использованием программного обеспечения для получения модели (А) количества кости, взятой у пациента, и (Б) количества восстановленной кости. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
Обсуждение
Блочная костная пластика обычно используется в клинической практике для увеличения объема кости в областях с костными дефектами. Пересаженные костные блоки можно разделить на три типа в зависимости от их источника: аллогеновые, ксеногенные и аутогенные костные блоки. Аллогенные костные блоки легче получить и относительно недороги, но их эффективность в вертикальном наращиваниикости ограничена. Аллогенная кость может дать лучшие остеогенные результаты, но является более дорогостоящей и несет в себе такие риски, как реакции отторжения и этические проблемы. Аутологичная костная пластика характеризуется коротким интервалом между извлечением кости и трансплантацией, что позволяет костной ткани минимально находиться вне организма13. Его биологическая активность и остеоиндуктивность значительно выше, чем у других заменителей кости, что делает его текущим стандартом для наращивания кости14.
Обычно используемые участки для аутологичного извлечения костного трансплантата включают бугристость верхней челюсти, восходящую ветвь нижней челюсти, in situ и подбородок. Бугристость верхней челюсти, состоящая в основном из губчатой кости и имеющая ограниченный объем кости, не дает блокирующей кости; Поэтому преобладает приготовление аутогенного костного порошка15. Восходящая ветвь нижней челюсти, в которой доминирует кортикальная кость, обеспечивает хорошую поддержку, но слабый остеоиндуктивный потенциал16. Препарирование костного кольца in situ может поставить под угрозу количество костной ткани, доступной для удержания в области имплантации, что потенциально может повлиять на первоначальную стабильность имплантата17. Наконец, костное кольцо подбородка, состоящее из тонкого слоя кортикальной кости и губчатой кости, подходит для хирургии костного кольца. Тем не менее, забор кости из этой области может вызвать осложнения, такие как онемение нижней губы18.
Согласно предыдущей литературе9, верхнечелюстное нёбо богато костной тканью, что делает его потенциальным местом для извлечения костной ткани в ротовой полости. Верхнечелюстное нёбо состоит в основном из кортикальной кости, дополненной губчатой костью. Данная костная композиция подходит для проведения различных процедур наращивания костной ткани в полости рта19. Эмбриологически верхняя и нижняя челюсти гомологичны и имеют высокий показатель жизнеспособности костной ткани20. Все три пациента в этом исследовании показали хорошую остеоинтеграцию имплантата в течение 6-месячного обзора после завершения процедуры с использованием блокады небной кольцевой кости. Кольцевой костный блок обеспечивает хороший объем кости вокруг шейки имплантата, обеспечивая долгосрочный стабильный прирост костной массы. Через 6 месяцев после трансплантации небного костного кольца высота периимплантатной костной аугментации составила 5,043 ± 0,656 мм, прирост кости на губной стороне составил 3,550 ± 0,552 мм, а прирост кости на лингвальной стороне составил 1,94 ± 0,840 мм. Этот результат аналогичен предыдущей литературе, в которой вертикальный прирост кости составлял в среднем около 4 мм21.
В одной статье сообщалось о небной остеотомии с использованием небных краевых разрезов, и был поднят лоскут на всю толщину, процедура, при которой доступ осуществляется только к передней части нёбной кости. В описании клинического случая Rodriguez-Recio et al. использовалось компьютерное программное обеспечение для помощи в анализе процедур забора небной кости и костной пластики, но не использовалось компьютерное руководство для хирургической процедуры22. Несмотря на то, что небо является потенциально высококачественной областью для забора костной ткани в полости рта, оно все еще не используется в процедурах по наращиванию костной ткани полости рта. Это может быть связано с тем, что удаление нёбной кости сложнее добиться во время процедур пероральной местной анестезии. Когда пациент находится в положении лежа на спине, хирург не может смотреть прямо на нёбо пациента, и хирургическое поле зрения ограничено. Нёбо находится в непосредственной близости от носовой полости пациента и корней передних зубов и премоляров, что требует использования цифровых технологий для обеспечения плавного выполнения процедуры остеотомии без повреждения жизненно важных анатомическихструктур.
Статические направляющие могут удовлетворять требованию высокой точности извлечения костной ткани, но конструкция направляющей должна удовлетворять толщине смолы и направляющего кольца10. Это еще больше увеличивает требования к отверстию рта пациента, и, следовательно, статические шаблоны не подходят для небной остеотомии. Динамическая навигация используется в хирургии оральных имплантатов с 2000года24. Это способ согласования реальной 3D-информации полости рта с оцифрованной 3D-информацией полости рта с помощью регистрационного устройства и калибровки наконечника имплантата и челюстной кости пациента с помощью трекера наконечника и трекера пациента для достижения связи между реальностью и виртуальным и руководства операцией. Динамическая навигация позволяет достичь хирургической точности, сравнимой со статическими шаблонами, и нет никаких специальных требований к степени раскрытия рта пациента без блокировки операционного поля зрения25. В этом исследовании небная остеотомия была успешно выполнена с использованием динамической навигации без осложнений, таких как повреждение соседних важных анатомических структур. Была проведена послеоперационная верификация точности, средняя угловая ошибка составила 4,277° ± 3,359°, а средняя локусная ошибка составила 1,013 ± 0,2468 мм. Это похоже на обзор результатов обзора литературы с отклонениями локуса 1,29 ± 0,50 мм и угловой погрешностью 3,06° ± 1,37°, что позволяет предположить, что использование динамической навигации для восстановления кости является безопасным и эффективным методом.
Область остеотомии находится на нёбе, что с большей вероятностью будет касаться раны при разговоре и приеме пищи. Мы рекомендуем пациентам носить палатальную защиту с фиксатором давления типа для облегчения краткосрочной послеоперационной защиты разреза и обеспечения нормальной речи и функции кормления. Мягкие ткани на поверхности ран костной пластики у всех пациентов полностью зажили в течение 1 месяца, и пациенты вернулись к нормальной физиологической функции. При рентгенологическом исследовании скорость восстановления костной ткани в области остеотомии составила от 25,23% до 54,46% через 6 месяцев после операции. Это говорит о том, что после верхнечелюстной остеотомии неба происходит некоторое восстановление костной ткани с незначительным долгосрочным воздействием на пациента.
Однако этот метод все же имеет некоторые ограничения. Использование этой методики для верхнечелюстной небной остеотомии позволяет получить костный блок только круглой формы, и невозможно получить костный блок прямоугольной или другой формы, что является ограничением для разработки имплантата. Специализированных хирургических инструментов для удаления нёбной кости не существует; Поэтому операция остается сложной для выполнения. Тем не менее, доступный размер выборки невелик, а период наблюдения короткий; Соответствующее применение и эффект блокад нёбной кости должны быть подкреплены большим числом случаев и более длительным периодом наблюдения.
Раскрытие информации
Авторам нечего раскрывать.
Благодарности
Мы хотели бы поблагодарить сотрудников отделения имплантологии Западно-Китайского госпиталя стоматологии Сычуаньского университета за их помощь в успехе операций. Мы также хотели бы поблагодарить г-жу Вэньшу Дай за проверку и обеспечение правильной грамматики английского языка в этой статье. Автор(ы) сообщил(и) о получении следующей финансовой поддержки для исследования, авторства и/или публикации этой статьи: Эта работа была поддержана Программой исследований и разработок Западно-Китайской больницы стоматологии Сычуаньского университета. [грант No LCYJ2022-YY-4].
Материалы
| Name | Company | Catalog Number | Comments |
| 3D Bone Graft Set | Zepf | 47.500.31 | |
| 3-matic software | Materialise | 13 | |
| 3Shape software | 3Shape | 1.7.27.6 | |
| Bio-Gide | Geistlich | ||
| Bio-Oss | Geistlich | ||
| Carestream 360 oral scanner | OneX | FN-11 | |
| CBCT scanner Morita 3D Accuitom | Morita | 1620 | |
| Dcarer dynamic navigation | Dcarer | ||
| Dental implant dynamic navigation sys-tem software | Dcarer | 3.0.7.2432 | |
| Dental tines | Zepf | 17.008.01 | |
| Drufomat scan | DREVE | DV3300 | |
| GraphPad Prism 9 | GraphPad | 9 | |
| Mimics software | Materialise | 21 | |
| PROLENE Monofilament polypropylene suture 5-0 | Johnson & Johnson | W8310 | |
| Straumann Dental Implant System | Straumann | 021.3312 | |
| Straumann Surgical Toolbox | Straumann | 040.165 | |
| Temporary crown and bridge material automix system | Coltene | 170152-202 | |
| Thermo-forming foils and plates | DREVE | 20172636510 |
Ссылки
- Linkow, L., Iyer, S., Piermatti, J. The world's longest functioning implant: A verified case report. J Oral Implantol. 49 (3), 278-278 (2023).
- Zhou, T., Mirchandani, B., Li, X. X., Mekcha, P., Buranawat, B. Quantitative parameters of digital occlusal analysis in dental implant supported restorative reconstruction recent 5 years: A systematic review. Acta Odontol Scand. 81 (1), 1-17 (2023).
- Schropp, L., Wenzel, A., Kostopoulos, L., Karring, T. Bone healing and soft tissure contour changes following single tooth extraction : A clinical and radiographic 12-monhts prospective study. Int J Periodontics Restorative Dent. 23 (4), 313-323 (2003).
- Chiapasco, M., Romeo, E., Casentini, P., Rimondini, L. Alveolar distraction osteogenesis vs. Vertical guided bone regeneration for the correction of vertically deficient edentulous ridges: A 1-3-year prospective study on humans. Clin Oral Implants Res. 15 (1), 82-95 (2010).
- Danesh-Sani, S. A., Loomer, P. M., Wallace, S. S. A comprehensive clinical review of maxillary sinus floor elevation: Anatomy, techniques, biomaterials and complications seyed amir danesh-sani. Br J Oral Maxillofac Surg. 54 (7), 724-730 (2016).
- Noelken, R. -, Al-Nawas, B. Bone regeneration as treatment of peri-implant disease: A narrative review. Clin Implant Dent Relat Res. 25 (4), 696-704 (2023).
- Schwartz-Arad, D., Levin, L. Intraoral autogenous block onlay bone grafting for extensive reconstruction of atrophic maxillary alveolar ridges. J Periodontol. 76 (4), 636-641 (2005).
- Peleg, M. Lateral alveolar ridge augmentation with allogenic block grafts: Observations from a multicenter prospective clinical trial. J Oral Maxillofac Surg. 63, 8-supp-S 29-29 (2005).
- Qinghua, L. I., et al. Ct measurement of palatal as a bone-supply area in oral implanting surgery. Chinese J Med Imag. 21 (9), 697-700 (2013).
- Chung, C. H., Font, B. Skeletal and dental changes in the sagittal, vertical, and transverse dimensions after rapid palatal expansion. Am J Orthod Dentofacial Orthop. 126 (5), 569-575 (2004).
- Shuang, F., et al. Accuracy and patient-centered results of static and dynamic computer-assisted implant surgery in edentulous jaws: A retrospective cohort study. Clinical oral investigations. (9), 27(2023).
- Jinno, Y., et al. Vertical bone augmentation using ring technique with three different materials in the sheep mandible bone. Int J Oral Maxillofac Implants. 33 (5), 1057-1063 (2018).
- Ragab Mahmoud, A. E., Mohammad Yassin, S., Ali Hassan, S., Sayed Abdelmoneim, H. Vertical alveolar bone augmentation of atrophied posterior mandibular regions with simultaneous dental implant placement using allogeneic bone rings vs autogenous bone rings: A randomized controlled clinical trial. Quintessence Int. 55 (3), 232-243 (2024).
- Zou, W., et al. A comparative study of autogenous, allograft and artificial bone substitutes on bone regeneration and immunotoxicity in rat femur defect model. Regen Biomater. 8 (1), rbaa040 (2021).
- Zufia, J., Abella Sans, F. Applications of maxillary tuberosity block autograft. J Esthet Restor Dent. 34 (7), 1015-1028 (2022).
- Zhuang, X. D., Chen, W. X., Mao, C. Q., Xu, Q. J., Chen, W. H. Morphological classification of mandible posterior region based on cone beam ct images. Zhonghua Kou Qiang Yi Xue Za Zhi. 53 (7), 443-447 (2018).
- Yuan, S., et al. Comparison of in-situ bone ring technique and tent-pole technique for horizontally deficient alveolar ridge in the anterior maxilla. Clin Implant Dent Relat Res. 22 (2), 167-176 (2020).
- Starch-Jensen, T., Deluiz, D., Deb, S., Bruun, N. H., Tinoco, E. M. B. Harvesting of autogenous bone graft from the ascending mandibular ramus compared with the chin region: A systematic review and meta-analysis focusing on complications and donor site morbidity. J Oral Maxillofac Res. 11 (3), 1(2020).
- Schwartz-Arad, D., Levin, L. Multitier technique for bone augmentation using intraoral autogenous bone blocks. Implant Dentistry. 16 (1), 5-12 (2007).
- Berkovitz, B. K. B., Holland, G. R., Moxham, B. J. Oral anatomy, histology and embryology. , Mosby, UK. (2002).
- Sáez-Alcaide, L. M., et al. Effectiveness of the bone ring technique and simultaneous implant placement for vertical ridge augmentation: A systematic review. Int J Implant Dent. 6 (1), 82(2020).
- Rodriguez-Recio, O., Rodriguez-Recio, C., Gallego, L., Junquera, L. Computed tomography and computer-aided design for locating available palatal bone for grafting: two case reports. Int J Oral Maxillofac Implants. 25 (1), 197-200 (2010).
- Block, M. S., Emery, R. W., Cullum, D. R., Sheikh, A. Implant placement is more accurate using dynamic navigation. J Oral Maxillofac Surg. 75 (7), 1377-1386 (2020).
- D'haese, J., Ackhurst, J., Wismeijer, D., De Bruyn, H., Tahmaseb, A. Current state of the art of computer-guided implant surgery. Periodontol. 73 (1), 121-133 (2016).
- Kaewsiri, D., Panmekiate, S., Subbalekha, K., Mattheos, N., Pimkhaokham, A. The accuracy of static vs dynamic computer-assisted implant surgery in single tooth space: A randomized controlled trial. Clin Oral Implants Res. 30 (6), 505-514 (2019).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены