Method Article
מודל חדש של נפח החדר הימני ולב חזרזיר טעון לחץ לחקר תפקוד המסתם התלת-שפתי.
In This Article
Summary
מודל לב חזרזיר התאוששות חדשני עם עומס יתר משולב של לחץ ונפח בחדר הימני מתואר לחקר תפקוד המסתם התלת-שפתי.
Abstract
מצבי לב שבהם המסתם התלת-שפידי (TV) מתמודד עם נפח מוגבר או גורמי לחץ קשורים לכשל מוקדם של המסתם הטריקוספידי. חסרים מחקרים מכניסטיים לשיפור הבנתנו את הפתופיזיולוגיה הבסיסית האחראית להתפתחות כשל טלוויזיה בטרם עת. בשל חוסר היכולת לבצע מחקרים אלה בבני אדם, נדרש מודל של בעלי חיים. בכתב יד זה, אנו מתארים את הפרוטוקולים למודל לב חזרזיר תינוקות חדשני להתאוששות כרונית לחקר שינויים בטלוויזיה כאשר הם ממוקמים תחת לחץ משולב של נפח ולחץ. בדגם זה, העמסת נפח של החדר הימני והטלוויזיה מושגת באמצעות שיבוש המסתם הריאתי. לאחר מכן העמסת לחץ מתבצעת באמצעות הצבת רצועת עורק ריאה. הצלחת מודל זה מוערכת לאחר ארבעה שבועות לאחר הניתוח באמצעות אקו לב, מדידת לחץ תוך לבבי ובדיקה פתולוגית של דגימות הלב.
Introduction
הטלוויזיה הרגילה מתפקדת בסביבת עוצמת קול נמוכה ולחץ לחץ. עם זאת, ישנם מצבי לב בילדים ובמבוגרים שבהם הטלוויזיה מעוותת מולדת או שהפיזיולוגיה של הלב היא כזו שהחדר הימני והטלוויזיה מאותגרים על ידי מתח מוגבר של נפח (עומס מוקדם) ו/או לחץ (עומס לאחר עומס), כגון טטרלוגיה של פאלוט, אנומליה של אבשטיין, טרנספוזיציה מתוקנת מולדת של העורקים הגדולים, חולים עם טרנספוזיציה של העורקים הגדולים לאחר הליך החלפת פרוזדורים, יתר לחץ דם ריאתי אידיופטי ותסמונת לב שמאל היפופלסטית. במצבים לבביים אלה, הטלוויזיה נוטה לכשל מסתמים מוקדם, מה שמגביר את התחלואה והתמותה 1,2,3,4,5. למרות שניתן לשער שכשל טלוויזיה מוקדם בנגעים לבביים אלה עשוי להיות קשור לכך שהטלוויזיה נתונה לעוצמת קול מוגברת ו/או לחץ, האטיולוגיה המדויקת אינה ידועה. מחקרים בעשור האחרון הראו כי המסתם המיטרלי, המסתם האטריו-חדרי השני, מסוגל לעורר שינויים מבניים בתגובה לגורמי לחץ 6,7,8. עם זאת, בספרות הנוכחית חסרים מחקרים מכניסטיים המעריכים את הסתגלות הטלוויזיה לגורמי לחץ. היבט זה עשוי לנבוע בחלקו מהיעדר מודל לב בעל חיים הולם שיאפשר מחקרים כאלה.
בספרות ישנם דגמים שהעמיסו בנפרד נפח או לחץ על החדר הימני. עם זאת, השילוב של לחץ כרוני והעמסת נפח של החדר הימני היה מאתגר יותר להשגה. ישנם מודלים של בעלי חיים בספרות המשתמשים במיקום של רצועת עורק ריאתי כדי להעמיס לחץ על החדר הימני וכן ליצור פגם במחיצת הפרוזדורים כדי להעמיס נפח על החדר הימני9. טכניקה זו לא הצליחה להשיג את המטרה של לחץ כרוני בו זמנית ועומס נפח של החדר הימני מכיוון שנוכחות של רצועת עורק ריאתי הדוקה עלולה לגרום לשאנט מימין לשמאל על פני הפגם במחיצת הפרוזדורים. התוצאה היא שפגם במחיצת הפרוזדורים כבר לא מספק עומס נפח לחדר הימני. שאנט מחיצת פרוזדורים מימין לשמאל יביא לחיה ציאנוטית10. כדי להתגבר על סיבוך זה, המודל דורש הדרה של בעלי חיים עם פגמים במחיצת הפרוזדורים הקיימים באופן טבעי.
מודלים אחרים השתמשו בניתוח פליאציה היברידי שלב I לתסמונת הלב השמאלי ההיפופלסטי בחזירונים11. זהו מודל התאוששות המאפשר העמסת לחץ ונפח משולבת של החדר הימני. עם זאת, ההליך דורש סטנטים יקרים הניתנים להרחבה בבלון שיכולים להיות מונעים מבחינה כלכלית. מחקרים של Zeltser et al.12 ו-Lambert et al.13 כוללים חיתוך דרך דרכי היציאה של החדר הימני ושסתום הריאות ולאחר מכן תפירת טלאי פוליטטרפלואוראתילן מעל, המחקה את טכניקת התיקון הטרנס-טבעתית Tetralogy of Fallot, כדי להעמיס נפח על החדר הימני. לאחר מכן העמסת לחץ של החדר הימני מושגת באמצעות הצבת רצועת עורק ריאה. מודל זה יכול להיות מאתגר מבחינה טכנית והוא חסרון על ידי השארת צלקת כריתת חדר על דרכי היציאה של החדר הימני, מה שעלול להשפיע על תפקוד הקרוואנים ומכאן על תפקוד הטלוויזיה.
מחקר זה מתאר מודל חדשני של לב חזרזיר התאוששות כרונית המעורר לחץ מוגבר ולחץ נפח משולב על החדר הימני ללא כריתת חדר. מודל זה יאפשר מחקרים מכניסטיים של שינויים אדפטיביים בטלוויזיה לעלייה כרונית בו-זמנית בלחצים בלחץ ונפח.
Protocol
הפרוטוקול והנהלים בכתב יד זה פותחו בפיקוחו של וטרינר ובוצעו בהתאם להנחיות המועצה הקנדית לטיפול בבעלי חיים והמדריך לטיפול ושימוש בחיות מעבדה. הפרוטוקול אושר על ידי הוועדה המוסדית לטיפול בבעלי חיים באוניברסיטת אלברטה. כל האנשים המעורבים בהליכי כתב היד קיבלו הכשרה מתאימה לבטיחות ביולוגית.
1. הכנה לפני ההליך, הרדמה וגישה
- קריטריונים להכללה והרחקה של בעלי חיים.
- קריטריונים להכללה: השתמש בחזירונים כלאיים של דורוק נקבה וזכר בין גיל ארבעה לחמישה שבועות עבור דגם זה. לחזירונים בגיל זה יש בגרות אנושית המקבילה לתינוקות בגילאי ארבעה עד שישה חודשים.
- קריטריונים לאי-הכללה: אל תכלול חזרזירים עם פגם במחיצת הפרוזדורים ו/או צינור עורקי פטנט (מוערך על ידי אקו לב), מום לבבי או חוץ-לבבי, או כאשר יש חשד למחלה זיהומית.
- העבר את החזירונים למתקן הדיור לפחות חמישה עד שבעה ימים לפני הניתוח לצורך התאקלמות.
- יום לפני הניתוח יש לבדוק את החזרזיר כדי לוודא שהוא כשיר לניתוח והיעדר סימני מחלה, כגון שיעול, הקאה, שלשול, חיוורון, חולשה, עייפות או נגעים בעור.
- חזירונים מהירים ממזון מוצק לפחות שלוש שעות לפני הניתוח, מה שמאפשר גישה למים עד למועד הניתוח.
- העבר את החזרזיר לחדר ההליך הכירורגי.
- מתן תרופות מקדימות פרוצדורליות של אטרופין (0.04 מ"ג/ק"ג), מידזולם (0.2 מ"ג/ק"ג) וקטמין (2 מ"ג/ק"ג) באמצעות זריקה תוך שרירית. כמו כן, יש לתת תכשיר בשחרור איטי של בופרנורפין (0.01 מ"ג/ק"ג) תת עורי לשיכוך כאבים סביב הניתוח.
- על שולחן הניתוחים, הניחו שמיכת מים מחזורית והגדירו את טמפרטורת המים בתחילה על כ-40 מעלות צלזיוס. כוונן את טמפרטורת שמיכת המים כדי לשמור על טמפרטורת גוף הליבה בין 38.0 ל-39.5 מעלות צלזיוס בחזרזיר.
- לאחר שהלסת רפויה לחלוטין, רססו את הגרון בלידוקאין 1%. בצע אינטובציה אנדוטרכיאלית סטנדרטית עם ניטור אוקסימטר דופק נייד.
- בדוק, חבר וודא תפקוד תקין של ציוד הניטור: אוקסימטר דופק, קפנוגרף, מובילי טלמטריה של א.ק.ג ובדיקת טמפרטורה.
- תן לחזרזיר איזופלורן בשאיפה (2-5%) להרדמה במהלך ההליך הכירורגי, מותאם בהתאם לעומק ההרדמה. עקוב אחר עומק ההרדמה באמצעות הערכת דופק, קצב נשימה ודפוס נשימה, ריווי חמצן, רפלקס עפעפיים ונסיגה.
- השתמש בהגדרות המאוורר הראשוניות הבאות: PEEP של 4 סמ"ש2O, נפח גאות בין 8-10 מ"ל/ק"ג ויחס שאיפה לנשיפה של 1:1. קצב ההנשמה נע בין 26-36 לדקה, מותאם להשגת pCO2 בין 35-42 מ"מ כספית בגז דם עורקי שנותח באמצעות מנתח גזי דם נקודתי.
- הניחו את החזרזיר במצב שכיבה. מרחו משחה עיניים סטרילית על שתי העיניים לשימון במהלך ההליך.
- לגלח שיער על מקום הניתוח. בעזרת גזה סטרילית וקרצוף חיטוי (פובידון-יוד 7.5%), יש לחטא את החזה בתנועה מעגלית מבפנים לחוץ שלוש פעמים. נגב את תמיסת השפשוף העודפת עם גזה סטרילית. בטכניקה אספטית יש לעטוף את אתרי הניתוח (הצוואר והצד השמאלי של החזה) ואת האזור שמסביב.
- באמצעות טכניקת סלדינגר, הנח צנתרים מרכזיים הן בעורק הצוואר (צנתר 3.5 לומן יחיד צרפתי או קטטר 24 מד IV) והן בווריד הצוואר הפנימי (חמישה או שישה קטטר צרפתי כפול או משולש) לניטור לחץ, דגימת דם וגישה לוורידים במהלך ההליך למתן תרופות.
- יש לתת מינון תוך-ורידי של צפזולין (30 מ"ג/ק"ג) לטיפול מונע באלח דם סביב הניתוח ורניטידין (1 מ"ג/ק"ג) לטיפול מונע בכיבי לחץ. יש ליזום נוזל תחזוקה תוך ורידי (D5WNS) דרך הצנתר הוורידי המרכזי.
2. שיבוש ביופטום של תלי שסתום ריאתי
- לאחר אישור המישור הכירורגי, בצע כריתת בית חזה שמאלי בחלל הבין-צלעי השלישי כדי להבטיח חשיפה נאותה להדמיית עורק הריאה הראשי.
- באמצעות ג'ל סטרילי ושרוול, בצע מחקר אקו לב אפיקרדיאלי דרך בית החזה השמאלי כדי להעריך נוכחות של פגם במחיצת הפרוזדורים, צינור עורקי פטנט, ולאחר מכן לטאטא דרך המסתמים הריאתיים והתלת-שפתיים כדי להעריך אם יש מומים מולדים.
- דרך חתך בית החזה השמאלי, הנח תפרי חוט ארנק על עורק הריאה הראשי (MPA) והצמד למלכודת.
- בעזרת מבוא מחט, נקב את ה-MPA באמצע תפרי חוט הארנק וקדם חוט. מעל החוט, קדם מעטפת קטטר צרפתית בעלת שבעה אוגנים שתוכננה בהתאמה אישית דרך חתך ה-MPA. עיגנו היטב את הצנתר על פני השטח של ה-MPA על ידי ליפוף תפרי חוט הארנק סביב אוגן הצנתר, וניתן להדק את המלכודת כלפי מטה (איור 1).
- הכנס ביופטום לתוך המעטפת והתקדם בהנחיית אקו לב אפיקרדיאלי למסתם הריאה.
- תחת הדמיה אקוקרדיוגרפית אפיקרדיאלית ישירה, השתמש בביופטום כדי לאבטח עקיצות בשקעי המסתם הריאתי. משיכת הביופטום גורמת לקרעים בשיניים ולשיבוש המסתם הריאתי.
- חזור על תהליך זה לפי הצורך כדי להשיג רגורגיטציה ריאתית בינונית עד חמורה. זה מוערך באמצעות חקירת דופלר בגלי דופק בעורקי הריאה הענפיים. אנו שואפים להשיג יחס אינטגרלי זמן הפוך למהירות קדימה (VTI) בין 0.6 ל-0.7 בזמן ההליך. לאחר שביעות רצון, משוך את הביופטום.
- במהלך ההליך, יש לתת עירויים תוך ורידיים של אפינפרין (0.05 - 0.15 מיקרוגרם/ק"ג/דקה) ו/או נוראדרנלין (0.05 - 0.15 מיקרוגרם/ק"ג/דקה) כנדרש כדי לשמור על לחץ דם תקין במהלך ההליך (לחץ דם עורקי מערכתי ממוצע בין 60 - 80 מ"מ כספית).
3. מיקום רצועת עורק הריאה
- הכנס קטטר טבורי יחיד בעל חמישה לומן צרפתי דרך הנדן שהונח קודם לכן וקדם אותו לחדר הימני (RV) לניטור לחץ קרוואנים במהלך הנחת רצועת עורק ריאה.
- אורגים משי או תפר סינטטי, קלוע שאינו נספג באמצע רצועה סילסטית לחיזוק וחוזק. עטפו את הרצועה הסילסטית הזו סביב ה-MPA בין המסתם הריאתי לפרוקסימלי לאתר ניקוב הצנתר.
- באמצעות מדידת לחץ ישירה של קרוואנים, הדק את רצועת עורק הריאה והתאם באמצעות קליפ כלי דם כדי להשיג ≥60% לחץ סיסטולי מערכתי לקרוואנים. לאחר הגעה ללחץ הרצוי, קשרו תפרים כדי לאבטח את רצועת עורק הריאה.
- קדם את קטטר הטבור על פני רצועת עורק הריאה ולתוך ה-MPA הדיסטלי לשיפוע רצועת עורק הריאה המושך לאחור. הסר את קטטר הטבור והמעטפת.
- קשרו את תפר חוט הארנק כדי לסגור את אתר הניקוב MPA (איור 2).
- סגור את חתך בית החזה השמאלי בשלוש שכבות באמצעות תפרים שאינם נספגים לשכבה הראשונה ולאחר מכן תפרים נספגים לסגירת שכבות השריר. יש למרוח סיכות עור כדי לסגור את שכבת העור.
- הסתננו סביב חתך העור עם Bupivacaine (0.5%, מינון מקסימלי של 2 מ"ג/ק"ג) לשיכוך כאבים מקומי. יש לתת מנה תוך-ורידית אחת של מלוקסיקם (0.2 מ"ג/ק"ג) לשיכוך כאבים לאחר הניתוח, בנוסף לבופרנורפין בשחרור איטי תת-עורי שניתן בעבר.
- הסר את הקווים המרכזיים העורקיים והוורידי וקשר את הכלים כדי להבטיח המוסטזיס.
- יש למרוח קרם היביטן (1% כלורהקסידין) על החתכים ולהדק תחבושת לכיסוי החתך.
- כבה איזופלורן בשאיפה. ברגע שהחזרזיר נושם בכוחות עצמו עם מנגנוני הגנה נאותים על דרכי הנשימה, יש להוציא את הצינוריות עם ניטור וטיפול בהתאוששות לאחר הניתוח.
- למניעת זיהום חתך, תן קורס אמפירי של חמישה ימים של צפלקסין דרך הפה 30 מ"ג/ק"ג BID לחזרזיר.
4. הערכה אקו לב
- להעריך באופן איכותי רגורגיטציה ריאתית לפי דופלר צבע ודרגה מ-0 עד 4 [0 = ללא, 1 = טריוויאלי (סילון צר יחיד), 2 = מתון (סילון יחיד מעט רחב יותר עם אורך סילון < 10 מ"מ, רוחב סילון פרוקסימלי ליחס דרכי יציאת RV < 0.25), 3 = בינוני (סילונים בודדים או מרובים עם רוחב הסילון הפרוקסימלי המשולב ליחס דרכי היציאה של RV בין 0.25 ל-0.65), ו-4 = חמור (סילון רחב עם רוחב סילון פרוקסימלי ליחס זרימת RV > 0.65)].
- בקבוצת ההתערבות, כמת למחצה את הרגורגיטציה הריאתית על ידי מדידת יחס אינטגרלי זמן מהירות הפוך למהירות קדימה (VTI) באמצעות דופלר גל דופק בעורק הריאה המסועף (איור 3).
- דרג איכותית את חומרת הרגורגיטציה התלת-שפתית מ-0 ל-4 באמצעות הערכת דופלר צבעונית [0 = אין, 1 = טריוויאלי (סילון צר יחיד), 2 = קל (סילונים צרים מרובים), 3 = בינוני (סילון רחב המגיע לחלק האמצעי של הפרוזדור הימני), ו-4 = חמור (סילון רחב המגיע לדופן האחורית של הפרוזדור הימני)]. הן מערכות דירוג הרגורגיטציה של המסתם הריאתי והן של המסתם התלת-שפתי עומדות בהנחיות הנוכחיות 14,15,16,17,18,19.
- העריכו את התפקוד הסיסטולי של החדר הימני באמצעות שינוי שטח חלקי של החדר הימני (RV FAC), שנמדד על ידי מעקב אחר האזור הקשור בגבולות האנדוקרדיאליים של החדר הימני בקצה הדיאסטולה ובקצה הסיסטולה במבט האפיקלי של ארבעת החדרים. חשב את ה-RV FAC כהפרש בין שני האזורים, מבוטא כאחוז משטח הקרוואנים הדיאסטולי הסופי. ערך RVFAC < 35% מייצג תפקוד סיסטולי חריג של RV20.
תוצאות
לצורך אימות המודל, עשרה חזרזירים (5 זכרים ו-5 נקבות) שעברו כריתת בית חזה שמאלי עם הפרעה במסתם הריאתי ומיקום רצועת עורק הריאה (קבוצת התערבות, IP) הושוו לעשרה חזרזירי ביקורת תואמי גיל ומין שעברו כריתת בית חזה שמאלי (קבוצת ביקורת, CP). בנקודת ההתחלה, לפני ההתערבות, לכל החזירונים לא הייתה רגורגיטציה ריאתית או טריוויאלית עם גיאומטריה ותפקוד תקינים של החדר הימני. היה חזרזיר אחד בקבוצת הביקורת עם רגורגיטציה טריקוספידית קלה. לכל החזרזירים הנותרים לא הייתה רגורגיטציה טריוויאלית או טריוויאלית. לא היה שינוי חריף בטריקוספיד או רגורגיטציה ריאתית בקבוצת הביקורת לאחר כריתת בית החזה. לאחר ההתערבות, כל החזרזירים בקבוצת ההתערבות סבלו מרגורגיטציה ריאתית בינונית עד חמורה ורגורגיטציה טריקוספידית עלתה מטריוויאלית לקלה בחזרזיר אחד. התפקוד הסיסטולי של החדר הימני היה תקין בשתי הקבוצות. בקבוצת ההתערבות לא היה הבדל בין המגדר מבחינת היתכנות או קלות השגת ניתוח התערבות מוצלח.
לאחר תקופת החלמה של ארבעה שבועות, החזירונים עברו הרדמה שנייה למדידה תוך-קרדיוגרפית ישירה של לחץ קרוואנים, והדמיה אקו לב אפיקרדיאלית דרך חתך סטרנוטומי עם הדמיה אקו לב תלת מימדית (3DE) של המסתם התלת-צדדי באמצעות מתמר טרנס-חזה מטריקס X-7 במערכת אולטרסאונד. לאחר מכן מתת חסד וקצירת הלב לניתוח. רגורגיטציה ריאתית חמורה נמשכה בחזרזירים בקבוצת ההתערבות (טבלה 1). באקו-לב, במהלך ההרדמה השנייה, יחס ה-VTI החציוני לזרימה קדימה היה 0.72 (IQR: 0.60, 0.76). קבוצת ההתערבות RV הורחבה, כפי שהודגם על ידי אזור קצה דיאסטולי גדול יותר של RV (RVEDA). על ידי הערכת לחץ ישיר, הלחץ הסיסטולי החציוני של RV בחזרזירים בקבוצת ההתערבות היה 78% (IQR: 64.8, 82.5) מהלחץ המערכתי. בבדיקת הדגימה, לחזרזירי ההתערבות היו דופן נטולת קרוואנים ושריר פפילרי קדמי עבה יותר (איור 4, טבלה 1). מדדים אלה אישרו את הצלחת המודל בהשגת לחץ כרוני יעיל ועומס נפח על הקרוואן. הייתה החמרה בחומרת רגורגיטציה של המסתם התלת-שפתי ועדויות לתפקוד לקוי של RV סיסטולי בחלק מהחזירונים בקבוצת ההתערבות (טבלה 1).
פרמטרים של מסתם טריקוספיד משמונה מערכי נתונים של חזרזירים 3DE (ארבעה מקבוצת ההתערבות וארבעה מקבוצת הביקורת) נותחו באמצעות תוכנת MATLAB21 שתוכננה בהתאמה אישית22. בקצרה, דיאסטולה קצה הוגדרה כמסגרת לאחר סגירת המסתם הטריקוספידי, וקצה סיסטולה הוגדר כמסגרת לפני פתיחת המסתם התלת-שפתי. מספר הפריימים בין הדיאסטולה הסופית לסיסטולה הסופית נספר, ואמצע הסיסטולה הוגדר כנקודת האמצע. תשעה מישורים רדיאליים (מופרדים ב-20°) התקבלו במעבר דרך מרכז טבעת הטלוויזיה (איור 5A), והטבעת הוגדרה בנקודות ציר העלעלונים באמצע הסיסטולה (איור 5B נקודה צהובה). כדי לתאר את פני השטח התלת-ממדיים של העלעלונים, נקודות תיאום הוצבו לאורך העלעלון מטבעת לטבעת בכל מישור (איור 5B קו אדום). כל הנקודות הומרו לקואורדינטות מרחביות (x, y ו-z) ותוכנה קניינית שימשה לפיתוח מודלים תלת מימדיים של הטלוויזיה ומנגנון הניתוח שלה כפי שתואר בפרסומים קודמים15,23. בקצרה, על ידי שימוש בקואורדינטות המרחביות x, y ו-z שחולצו, התוכנה הגדירה שני משטחים נפרדים, משטח אחד שמתאים לעלוני הטלוויזיה ומשטח אחד שמתאים לטבעת (איור 5C). זווית הכיפוף הטבעתית נמדדה על ידי חלוקה למקטעים קדמיים ואחוריים, כפי שהוגדרו על ידי נקודות הכיפוף. הנקודות הטבעתיות בכל אחד מהקטעים האלה הותאמו למישור (ריבועים מינימליים לא שליליים), שממנו נמדדה זווית הכיפוף כזווית בין הקווים הנורמליים עבור כל מישור (איור 5D). הממצאים הראשוניים שלנו הם שחזרזירים בקבוצת ההתערבות, בהשוואה לחזרזירים בקבוצת הביקורת, סבלו מהרחבה טבעתית של המסתם התלת-שפתי, במיוחד בממד הרוחב הרוחבי. זה הביא לטבעת בצורה מעגלית יותר. זווית הכיפוף הטבעתית נשמרה. השטח הכולל של עלעלים טריקוספידים היה גדול יותר באופן מובהק בקבוצת ההתערבות (טבלה 2). בבדיקת דגימה, עלוני המסתם התלת-שפתי בקבוצת ההתערבות היו אטומים יותר מבחינה סובייקטיבית עם גידי מיתרים עבים יותר (איור 6).
הנתונים הראשוניים תומכים ביעילות המודל בגרימת שינויים בחדר ימין התואמים ללחץ כרוני ועומס נפח. בנוסף, המודל הצליח להדגים שינויים משמעותיים בגיאומטריית המסתם התלת-שפידי וכן עלוני מסתם טריקוספיד בבדיקה פתולוגית גסה.
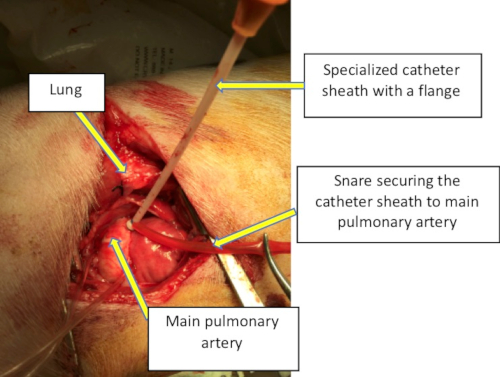
איור 1: תמונה תוך ניתוחית דרך בית החזה הצדדי המדגימה את החשיפה והמיקום של הצנתר המיוחד על עורק הריאה הראשי כדי לאפשר שיבוש ביופטום של המסתם הריאתי. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 2: תמונה תוך ניתוחית לאחר שיבוש מוצלח של מסתם הריאה ומיקום רצועת עורק הריאה. כל הצנתרים והמעטפות הוסרו. אתר הניקוב הראשי של עורק הריאה נתפר סגור. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 3: תמונה אקוקרדיוגרפית של דופלר גלי דופק המתקבלת בעורק הריאה המסועף. הזרימה הקדמית מתוארת בכחול וזרימה לאחור מתוארת באדום. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 4: הדופן החופשית החופשית של החדר הימני נחשפת דרך חתך סטנדרטי של כריתת הדופן עבור צילום ומדידת עובי הדופן. עובי דופן חופשי מחזרזיר דגימה מקבוצת הביקורת (A) וקבוצת ההתערבות (B). אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 5: ניתוח מערכי נתונים אקו לב תלת מימדיים של מסתם תלת-ממדי. מערך הנתונים מחולק על ידי תשעה מישורי טרנסקטינג במרחק של 20 מעלות זה מזה (A) עם ציר הטבעת וקו העלעלון בכל מגזר (B). משטחים נפרדים המותאמים לטבעת המסתם התלת-שפתי (צהוב) ולעלעלים (כחול) (C) ומישורים נפרדים המותאמים לחלקים הקדמיים והאחוריים המחולקים של טבעת המסתם התלת-שפית כדי לגזור זווית כיפוף טבעתית (D). אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
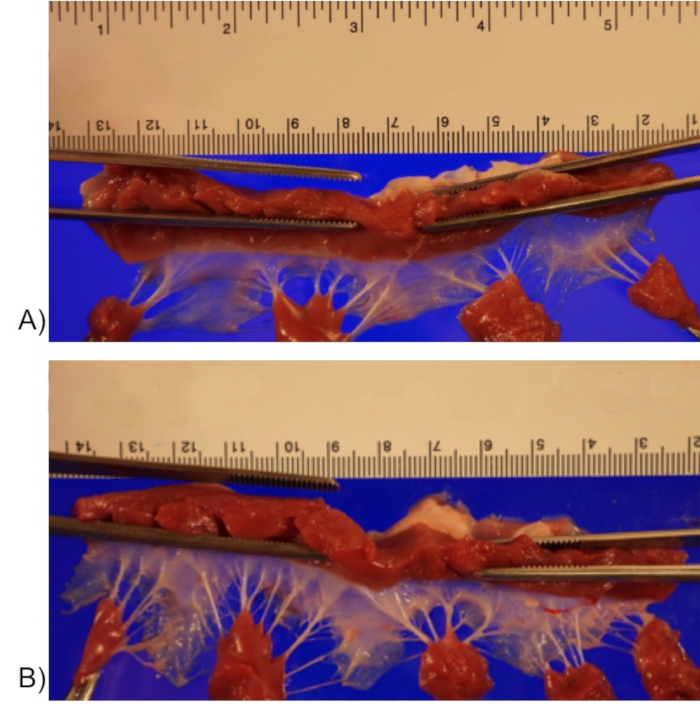
איור 6: שסתומים טריקוספידיים עם טבעת נפתחים בחתך דרך הקומיסורה האחורית ומונחים על שלב ההדמיה במצב רגוע וחושפים את פני החדר לצילום. דגימת המסתם התלת-שפידי מקבוצת בקרה (A) וקבוצת התערבות (B). אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| פרמטרים | חזרזירים שולטים | חזרזירי התערבות | ערך P |
| משקל בהמתת חסד (ק"ג) | 33.8 (28.1, 36.3) | 31.7 (27.7, 37.5) | NS |
| לחץ סיסטולי RV / לחץ סיסטולי עורקי (%) | 30.0 (28.8, 33.3) | 78.0 (64.8, 82.5) | <0.001 |
| דרגת רגורגיטציה ריאתית (0-4) | 1.0 (1.0, 1.0) | 4.0 (3.4, 4.0) | <0.001 |
| דרגת רגורגיטציה טריקוספידית (0-4) | 2.0 (1.4, 2.0) | 3.0 (2.0, 3.6) | 0.02 |
| עובי דופן קרוואנים (מ"מ) | 4.3 (4.0, 5.1) | 9.3 (8.9, 11.0) | <0.001 |
| שריר פפילרי קדמי שטח חתך (ס"מ2) | 0.4 (0.3, 0.5) | 1.1 (0.9, 1.5) | <0.001 |
| השטח הדיאסטולי בקצה הקרוואנים (ס"מ2) | 10.8 (7.9, 12.1) | 20.3 (16.2, 23.8) | 0.004 |
| שינוי שטח שבר RV (%) | 49.3 (47.7, 55.9) | 32.5 (26.1, 40.5) | <0.001 |
| NS מציין חוסר חשיבות. |
טבלה 1. השוואות של פרמטרים פתולוגיים המודינמיים, אקו לב בין קבוצות חזרזירי התערבות וביקורת לצורך אימות מודל. ערכי הנתונים מבוטאים כחציון (אחוזון 25, 75) עם ערכי p של מבחן Mann-Whitney U שדווחו.
| פרמטרים | לשלוט חזירונים (N=4) | התערבות חזירונים (N=4) | ערך P |
| היקף טבעתי של טלוויזיה (cm) | 8.6 (7.6, 9.3) | 11.4 (10.8, 12.0) | 0.03 |
| מידות רוחב טבעת הטלוויזיה (ס"מ) | 2.5 (2.0, 2.7) | 3.8 (3.4, 4.5) | 0.02 |
| טבעת טלוויזיה ממד קדמי-אחורי (cm) | 3.1 (2.7, 3.3) | 3.5 (3.3, 3.8) | 0.06 |
| רוחב טבעת הטלוויזיה/יחס ממד קדמי-אחורי | 0.8 (0.7, 0.9) | 1.1 (1.0, 1.2) | 0.02 |
| זווית כיפוף טבעת טלוויזיה (מעלות) | 154 (145, 158) | 150 (141, 158) | 0.9 |
| אזור עלון הטלוויזיה (סמ"ר) באמצע הסיסטולה | 3.0 (2.7, 3.1) | 5.1 (4.1, 5.5) | 0.03 |
טבלה 2. השוואות של פרמטרים אקוקרדיוגרפיים תלת מימדיים של המסתם התלת-ממדי בין קבוצות ההתערבות והביקורת. ערכים מבוטאים כחציון (אחוזון 25, 75) עם ערכי p של מבחן מאן-וויטני שדווחו.
Discussion
במהלך הפיתוח של מודל לב חדשני זה, מספר שיקולים השפיעו על עיצוב הדגם הסופי.
גיל חזרזירים וחשיפה כירורגית
לפני גיבוש מודל החזרזירים הנוכחי, הצוות עבד על גופות חזרזירים בגילאי שבוע עד שישה שבועות במטרה לקבוע את טווח הגילאים שבו מכשור פרוצדורלי וחשיפה מספיקים. מכיוון שההליך הכירורגי דרש הנחיה אקו לב ישירה, החזרזיר היה צריך להיות בגודל המתאים כדי לאפשר בדיקת אקו לב על האפיקרדיום, כמו גם מרחב תמרון מתאים לציוד פרוצדורלי. מעבודה זו, קבענו כי כריתת בית חזה לרוחב שמאל סיפקה את החשיפה הטובה ביותר לעורק הריאה הראשי לצורך ההליך. כמו כן, מצאנו שחזרזיר בסביבות גיל 3 עד 4 שבועות היה בגודל מתאים להליך הכירורגי. בדיון עם וטרינר המחקר ועמיתיו במרכז המחקר והטכנולוגיה של החזירים באוניברסיטת אלברטה (SRTC) שבו גודלו החזירונים, נקבע כי לחזרזיר בן ארבעה שבועות יש את מאפייני ההישרדות האופטימליים להליך הכירורגי, ההחלמה והגדילה הזמנית, שכן זה היה הגיל המוקדם ביותר שבו החזירונים נגמלו באופן עקבי מהזריעה והוזנו בעצמם. היכולת להאכיל את עצמה הייתה חיונית לטיפול מוצלח לאחר הניתוח והימנעות מתזונה הורית משלימה, מה שידרוש מכשור נוסף וצינורות כדי להישאר מחוברים לחזרזיר לאחר הניתוח, מה שמהווה סיכון פוטנציאלי לזיהום.
בנוסף, לחזרזירים בסביבות גיל ארבעה שבועות יש בגרות שווה ערך לתינוקות אנושיים בגיל ארבעה עד שישה חודשים, ובכך מספקים מודל תינוקות עם פוטנציאל גדילה מהיר. יתר על כן, כאשר השתמשנו בחזרזיר מבוגר בגיל שישה שבועות, גילינו שעם ירידה בהתנגדות כלי הדם הריאתיים, הקרוואן הפך במהירות לבלתי מאומן להתמודד עם העלייה החדה בלחץ המופעל על ידי רצועת עורק הריאה. חזרזירים בני שישה שבועות היו יותר לא יציבים מבחינה המודינמית לשינויים קלים בהידוק רצועת עורק הריאה, והצלחנו להשיג רק כמחצית לחץ סיסטולי מערכתי של קרוואנים. כל הידוק נוסף של רצועת עורק הריאה הביא לאי ספיקת קרוואנים חריפה ותפוקת לב נמוכה.
צום ושיכוך כאבים סביב הניתוח
אנו צמים באופן שגרתי את החזירונים מהזחילה שלהם כשלוש שעות לפני הניתוח. מצאנו שתקופות צום ממושכות בגיל זה היו קשורות להיפוגליקמיה סביב הניתוח. מכיוון שהשדה הניתוחי נמצא מעל הסרעפת, לא נתקלנו בחששות משמעותיים עם אספירציה, הקאה לאחר ניתוח או אילאוס.
לשיכוך כאבים סביב הניתוח, השתמשנו בבופרנורפין בשחרור איטי מורכב במיוחד שהיה יעיל במשך 72 שעות. בופרנורפין רגיל ידרוש זריקה תוך שרירית או תוך ורידית אחת לשלוש עד ארבע שעות. מצאנו שמתן פורמולציה בשחרור איטי של בופרנורפין שיפר באופן דרמטי את משככי הכאבים שלנו לאחר הניתוח. תוספת של מינונים אוראליים מתוכננים של מלוקסיקם (0.2-0.3 מ"ג/ק"ג ביום) ואצטמינופן (15 מ"ג/ק"ג BID-TID) לכאבים פורצי דרך סיפקו משככי כאבים מצוינים.
תמיכה במחזור הדם במהלך ההליך
במהלך שיבוש המסתם הריאתי ומיקום רצועת עורק הריאה, עלולות להתרחש תקופות של תת לחץ דם עם מניפולציה לבבית. שילוב של עירוי אפינפרין (0.05-0.15 מיקרוגרם/ק"ג/דקה) ונוראדרנלין (0.05-0.15 מיקרוגרם/ק"ג/דקה) שימש לשמירה על לחץ הדם. לפני הפרעה במסתם הריאתי, חשוב לוודא שלחץ הדם נמצא בטווח התקין, שכן עומס נפח חריף עקב רגורגיטציה ריאתית עלול להיות נסבל בצורה גרועה. יתר על כן, מצאנו כי על ידי שמירה על לחץ דם בטווח תקין גבוה (לחץ דם סיסטולי 80-90 מ"מ כספית, לחץ עורקי ממוצע 70-80 מ"מ כספית) אפשרה סבילות טובה יותר למיקום רצועת עורק הריאה.
אקטופיה תכופה של פרוזדורים וחדרים לא מתמשכת התרחשה במהלך מניפולציה לבבית. אקטופיות אלה עלולות להתקדם לטכיקרדיה פרוזדורית או חדרית; לפיכך, חשוב שיהיו משוטי דפיברילטור זמינים במקום לטיפול בטכיאריתמיה לא יציבה.
תחלואה ותמותה במעקב
במהלך פיתוח המודל, חזרזיר אחד מת שעה לאחר הליך ההתערבות עקב דימום מקרע בדרכי היציאה של החדר הימני שלא זוהה בזמן ההליך. הקרע היה משני לשימוש בביופטום ארוך ונוקשה. היה לנו גם חזרזיר אחד בקבוצת ההתערבות שפיתח דלקת קרום הלב זיהומית מאוחר ומת בשבוע השני שלאחר הניתוח משני לתפליט קרום הלב עם טמפונדה.
במהלך תקופת המעקב, התחלואה השכיחה ביותר שנצפתה הייתה זיהום פצע שטחי מקומי באתר חתך בית החזה. זה קרה בכ-40% מבעלי החיים. למרבה המזל, כל בעלי החיים טופלו בהצלחה בקורס של עשרה ימים של צפלקסין דרך הפה. בשבוע השלישי לאחר ההליך, כמה חזרזירים בקבוצת ההתערבות פיתחו תסמיני אי ספיקת לב קלים המתבטאים בקצב נשימה מוגבר ועבודת נשימה לאחר פעילות משחקית. תסמיני אי ספיקת הלב השתפרו עם פעם או פעמיים ביום 10 מ"ג של פורוסמיד.
אנו מתארים מודל חזרזיר חדשני המאפשר לחץ כרוני משולב ועומס נפח על החדר הימני באמצעות שיבוש של המסתם הריאה ומיקום רצועת עורק ריאה. אתגרים נפוצים בהם נתקלים במהלך ההליך והמעקב מתוארים עם הצעות לפתרון בעיות. מודל חזרזיר זה יאפשר למחקרים להעריך את ההשפעה של עומס נפח ולחץ משולב על החדר הימני והמסתם התלת-שפתי.
Disclosures
למחברים אין גילוי נאות.
Acknowledgements
עבודת מחקר זו נתמכה באמצעות מימון מענקים נדיב שניתן על ידי קרן בית החולים לילדים סטולרי באמצעות מכון המחקר של בית החולים לנשים וילדים.
Materials
| Name | Company | Catalog Number | Comments |
| Drugs | |||
| 1% lidocaine spray | WDDC | 103365 | Lidodan 30 mL |
| atropine sodium injection | WDDC/Rafter 8 Products | 0.5 mg/mL | |
| bupivacaine | WDDC/Sterimax | 5 mg/mL | |
| buprenorphine HCl slow release injection | Chiron Compounding Pharmacy | 1 mg/mL | |
| buprenorphine regular | WDDC/Champion Alstoe | 121378 | Vetergesic 0.3 mg/mL |
| cefazolin | WDDC/Fresenius Kabi | 102016 | 1 g/vial |
| cephalexin capsule | WDDC/Novopharm | Novo-Lexin 250 mg/capsule | |
| epinephrine | WDDC | Adrenalin (1:1000) 1 mg/mL | |
| furosemide tablet | WDDC/Novopharm | 10 mg tablet | |
| Iodine Scrub/Spray | Cardinal Health | KF22422 | Betadine brand |
| ketamine hydrochloride injection | WDDC/Vetoquinol | 131771 | Narketan 100 mg/mL |
| midazolam | WDDC/Sandoz | 101100 | 5 mg/mL |
| norepinephrine | WDDC | 1 mg/mL | |
| pentobarbital sodium | WDDC/Bimeda-MTC | 127189 | Euthanyl 240 mg/mL |
| ranitidine injection | WDDC | 25 mg/mL | |
| ranitidine tablet | Sanis | 300 mg tablet | |
| Surgical Scrub Sponge | Stevens | 333-377479 | 4% CHG Surgical Soap scrub brush |
| Equipment | |||
| 24G peripehral IV catheter | BD | Insyte-N | |
| 5Fr double lumen central venous catheter | Arrow | CS-14502 | 20cm |
| 5Fr single lumen umbilical vessel catheters | Covidien/Kendall | 8888160333 | Argyle 15 inches |
| 6" Chest retractor | RRSMRI | ||
| 6Fr triple lumen central venous catheter | Arrow | JR-42063-HPHNM | 20cm |
| 7Fr catheter sheath with flange | Dr. Coe custom designed | ||
| Adson forceps | RRSMRI | ||
| Aestiva/5 Ventilator | GE Datex Ohmeda | ||
| Atraumatic forceps | Teleflex | 351865 | |
| bioptome | Dr. Coe lab | Mansfield Biopsy Forceps | |
| Curved hemostat | RRSMRI | ||
| Curved mosquito hemostat | RRSMRI | ||
| Debakey Forceps (Long) | Teleflex | 351804 | |
| Debakey Forceps (Narrow) | Teleflex | 351802 | |
| Debakey Forceps (Rg) | Teleflex | 351800 | |
| Echo probe cover | Civco | ||
| Endotracheotube | Stevens | 180-112082055 | Rusch Murphy Eye Low Press. Cuff |
| Iris Spring scissors | Fisher Scientific | NC0127560 | |
| iSTAT 1 blood gas analyzer | Abbott Laboratories | MN:300-G | |
| iSTAT CG4+ cartridges | Abbott Laboratories | 03P85-50 | |
| Kelly Hemostat | Fine Science Tools | 1301914 | |
| Kocher forceps | RRSMRI | ||
| Large Army/Navy Retractor | RRSMRI | ||
| Laryngoscope | MACO CE Miller#4 Blade | LA6226-4 | Macolaryngoscope.com |
| Liga-clip applicator L | Ethicon | LC430 | |
| Liga-clip applicator M | Ethicon | LX210 | |
| Liga-clip applicator S | Ethicon | LX110 | |
| Metal suction tip | RRSMRI | ||
| Metzenbaum Scissors (Lg) | RRSMRI | ||
| Metzenbaum Scissors (Md) | RRSMRI | ||
| Mixter - long/mid wide | RRSMRI | ||
| Mixter - long/narrow | RRSMRI | ||
| Mixter - long/wide | RRSMRI | ||
| Mixter - short/narrow | RRSMRI | ||
| Needle Driver 10" | RRSMRI | ||
| Needle Driver 6" | RRSMRI | ||
| Needle Driver 7" | RRSMRI | ||
| Philips iE33 Echocardiography machine | Philips | X7 and S12 probes | |
| pressure line tubing and 3-way stopcock | Dr. Freed lab | ||
| Rat tooth forcep | RRSMRI | ||
| silastic reinforced sheeting | Bioplexus | SH-21001-040 | 6" x 8" x .040" Gloss |
| Small Army/Navy Retractor | RRSMRI | ||
| Straight hemostat | RRSMRI | ||
| Straight mosquito hemostat | RRSMRI | ||
| Sutures: 4-0 and 5-0 synthetic, non-absorbable suture, 2-0 silk | Dr. Freed lab | ||
| Towel clamp | RRSMRI | ||
| vascular tourniquet | Dr. Freed lab | ||
| Weitlaner retractor (Md) | RRSMRI | ||
| Weitlaner retractor (Sm) | RRSMRI | ||
| Zoll R Series Monitor Defibrillator | Zoll technologies |
References
- Bokma, J. P., et al. Severe tricuspid regurgitation is predictive for adverse events in tetralogy of Fallot. Heart. 101 (10), 794-799 (2015).
- Wertaschnigg, D., et al. Contemporary Outcomes and Factors Associated With Mortality After a Fetal or Neonatal Diagnosis of Ebstein Anomaly and Tricuspid Valve Disease. Canadian Journal of Cardiology. 32 (12), 1500-1506 (2016).
- De León, L. E., et al. Mid-Term Outcomes in Patients with Congenitally Corrected Transposition of the Great Arteries: A Single Center Experience. Journal of the American College of Surgeons. 224 (4), 707-715 (2017).
- Agnetti, A., et al. Long-term outcome after senning operation for transposition of the great arteries. Clinical Cardiology. 27 (11), 611-614 (2004).
- Chen, L., et al. The prognostic significance of tricuspid valve regurgitation in pulmonary arterial hypertension. Clinical Respiratory Journal. 12 (4), 1572-1580 (2018).
- Dal-Bianco, J. P., et al. Active adaptation of the tethered mitral valve: Insights into a compensatory mechanism for functional mitral regurgitation. Circulation. 120 (4), 334-342 (2009).
- Chaput, M., et al. Mitral leaflet adaptation to ventricular remodeling occurrence and adequacy in patients with functional mitral regurgitation. Circulation. 118 (8), 845-852 (2008).
- Rausch, M. K., Tibayan, F. A., Craig Miller, D., Kuhl, E. Evidence of adaptive mitral leaflet growth. Journal of the Mechanical Behavior of Biomedical Materials. 15, 208-217 (2012).
- Marino, T. A., Kent, R. L., Uboh, C. E. Structural analysis of pressure versus volume overload hypertrophy of cat right ventricle. American Journal of Physiology - Heart and Circulatory Physiology. 18 (2), (1985).
- Xu, Y., Liu, Y., Lv, X., Yu, C., Li, X. A Novel Hybrid Method for Creating a Porcine Model of Cyanotic Congenital Heart Defect With Decreased Pulmonary Blood Flow. Journal of Surgical Research. 154 (2), 262-266 (2009).
- Holzer, R. J., et al. An animal model for hybrid stage i palliation of hypoplastic left heart syndrome. Pediatric Cardiology. 30 (7), 922-927 (2009).
- Zeltser, I., et al. The roles of chronic pressure and volume overload states in induction of arrhythmias: An animal model of physiologic sequelae after repair of tetralogy of Fallot. Journal of Thoracic and Cardiovascular Surgery. 130 (6), 1542-1548 (2005).
- Lambert, V., et al. Right ventricular failure secondary to chronic overload in congenital heart disease: An experimental model for therapeutic innovation. Journal of Thoracic and Cardiovascular Surgery. 139 (5), (2010).
- Nii, M., Guerra, V., Roman, K. S., Macgowan, C. K., Smallhorn, J. F. Three-dimensional Tricuspid Annular Function Provides Insight into the Mechanisms of Tricuspid Valve Regurgitation in Classic Hypoplastic Left Heart Syndrome. Journal of the American Society of Echocardiography. 19 (4), 391-402 (2006).
- Takahashi, K., et al. Real-time 3-dimensional echocardiography provides new insight into mechanisms of tricuspid valve regurgitation in patients with hypoplastic left heart syndrome. Circulation. 120 (12), 1091-1098 (2009).
- Kutty, S., et al. Tricuspid regurgitation in hypoplastic left heart syndrome mechanistic insights from 3-dimensional echocardiography and relationship with outcomes. Circulation: Cardiovascular Imaging. 7 (5), 765-772 (2014).
- Lin, L. Q., et al. Reduced Right Ventricular Fractional Area Change, Strain, and Strain Rate before Bidirectional Cavopulmonary Anastomosis is Associated with Medium-Term Mortality for Children with Hypoplastic Left Heart Syndrome. Journal of the American Society of Echocardiography. 31 (7), 831-842 (2018).
- Lancellotti, P., et al. European Association of Echocardiography recommendations for the assessment of valvular regurgitation. Part 1: Aortic and pulmonary regurgitation (native valve disease). European Journal of Echocardiography. 11 (3), 223-244 (2010).
- Zoghbi, W. A., et al. Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation: A Report from the American Society of Echocardiography Developed in Collaboration with the Society for Cardiovascular Magnetic Resonance. Journal of the American Society of Echocardiography. 30 (4), 303-371 (2017).
- Rudski, L. G., et al. Guidelines for the Echocardiographic Assessment of the Right Heart in Adults: A Report from the American Society of Echocardiography. Endorsed by the European Association of Echocardiography, a registered branch of the European Society of Cardiology. Journal of the American Society of Echocardiography. 23 (7), 685-713 (2010).
- MATLAB. Version 8.5.0.197613 (R2015a). The MathWorks Inc. , Natick, Massachusetts. (2015).
- Colen, T., et al. Tricuspid Valve Adaptation during the First Interstage Period in Hypoplastic Left Heart Syndrome. Journal of the American Society of Echocardiography. 31, 624-633 (2018).
- Takahashi, K., et al. Quantitative real-time three-dimensional echocardiography provides new insight into the mechanisms of mitral valve regurgitation post-repair of atrioventricular septal defect. Journal of the American Society of Echocardiography. 25 (11), 1231-1244 (2012).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved