Method Article
Enquête sur la respiration profonde par la mesure des paramètres ventilatoires et l'observation des modèles respiratoires
Dans cet article
Résumé
Ici, nous présentons un protocole pour évaluer deux modèles profonds de respiration de la respiration naturelle et diaphragmatique pour leur efficacité et facilité d'exécution. Quinze participants ont été sélectionnés, utilisant un électrocardiographe et un analyseur de gaz expiré pour la mesure des paramètres ventilatoires, ainsi que l'évaluation visuelle par capture vidéo du mouvement thoracoabdominal.
Résumé
Dans ce protocole, deux modèles de respiration profonde ont été montrés à 15 participants pour déterminer une méthode facile mais efficace d'exercice de respiration pour l'application future dans un arrangement clinique. Les femmes dans la vingtaine étaient assises confortablement sur une chaise avec un soutien du dos. Ils étaient équipés d'un masque hermétique relié à un analyseur de gaz. Trois électrodes ont été placées sur la poitrine reliée à un émetteur sans fil pour être relayées à l'électrocardiographe. Ils ont exécuté une phase de repos de 5 min, suivie de 5 min de respiration profonde avec un modèle de respiration naturel, se terminant par une phase de repos de 5 min. Ceci a été suivi d'un entracte de 10 minutes avant de commencer la deuxième phase d'instruction de substituer le modèle normal de respiration avec le modèle diaphragmatique de respiration. Simultanément, les éléments suivants ont eu lieu : a) la collecte, la mesure et l'analyse continues du gaz expiré afin d'évaluer les paramètres ventilatoires à l'haleine; b) la mesure de la fréquence cardiaque par un électrocardiographe; c) l'enregistrement vidéo du mouvement thoracoabdominal du participant à partir d'un aspect latéral. À partir de la capture vidéo, les enquêteurs ont effectué une observation visuelle des images de mouvement rapide suivies d'une classification des modèles respiratoires, confirmant que les participants avaient effectué la méthode de respiration profonde comme indiqué. La quantité d'apport en oxygène a révélé que, pendant la respiration profonde, le travail de la respiration a diminué. Les résultats de la ventilation minute expirée, le taux de respiration et le volume de marée ont confirmé l'efficacité ventilatoire accrue pour la respiration profonde avec le modèle normal de respiration comparé à cela avec le modèle diaphragmatique de respiration. Ce protocole suggère une méthode appropriée d'instruction pour évaluer des exercices de respiration profonde sur la base de la consommation d'oxygène, des paramètres ventilatoires, et de l'excursion de paroi thoracique.
Introduction
Le physiothérapeute cardio-pulmonaire traite normalement le patient en fonction des besoins et des besoins de l'individu. Cependant, en général, le patient est laissé pour effectuer l'exercice de respiration profonde préopératoire par lui/elle-même. Par conséquent, il est impératif de trouver une méthode d'instruction simple et efficace pour le patient de réaliser des exercices de respiration profonde1.
La respiration diaphragmatique est un tel exercice de respiration et une méthode de contrôle de la respiration2,3. Les résultats thérapeutiques de cette méthode comprennent une réduction du travail de la respiration et l'amélioration de l'efficacité de la respiration2,3, ce qui entraîne une augmentation du volume des marées, résultant en une réduction de la fréquence respiratoire. Cependant, certains chercheurs ont souligné que l'exercice de respiration diaphragmatique peut causer un mouvement asynchrone et paradoxal de la cage thoracique en raison d'excursions abdominales chez certains patients4,5. Dans de tels cas, l'utilisation du modèle normal de respiration d'un patient peut être efficace. En ce qui concerne la question de l'efficacité de la respiration profonde comme moyen de réduction du travail mécanique de la respiration et de l'amélioration de l'efficacité ventilatoire, il peut être utile de quantifier les paramètres ventilatoires par l'utilisation d'un analyseur de gaz.
Il est bien connu que l'essai cardio-pulmonaire d'exercice est effectué utilisant un analyseur de gaz6,7. Quelques investigateurs8,9 ont rapporté la mesure pour la respiration diaphragmatique avec un analyseur de gaz dans les patients présentant la maladie pulmonaire obstructive chronique. Jones et coll.8 ont comparé la respiration diaphragmatique, la respiration à lèvres serrées et une combinaison des deux, à celle de la respiration spontanée. Au cours de ces trois méthodes de respiration, la consommation d'oxygène (VO2) et la fréquence respiratoire (f) ont été mesurées, ce qui a montré qu'une VO2 au repos plus élevée peut s'expliquer par l'augmentation du travail mécanique de la respiration8. Ito et coll.9 ont examiné l'effet immédiat de la respiration diaphragmatique ou de l'étirement des muscles respiratoires sur vo2, f et le volume des marées (VT). Nous pouvons nous attendre des résultats des études susmentionnées que des preuves semblables pourraient être obtenues par l'application d'exercices de respiration similaires pour confirmer une méthode efficace de respiration profonde de l'instruction.
Ce protocole décrit la méthode pour la mesure des paramètres ventilatoires et l'excursion de paroi thoracique dans la respiration profonde avec deux modèles de respiration, avec leurs résultats et analyse. L'échantillonnage continu et quantitatif des paramètres ventilatoires peut mesurer la respiration précisément par rapport aux techniques alternatives. VO2 obtenu dans ce protocole peut être considéré comme un indicateur du travail de la respiration8. En outre, f, VT, et la ventilation minute sont liés à l'efficacité ventilatoire. Des informations sur le modèle respiratoire peuvent également être obtenues à partir de ces paramètres de ventilateur ainsi que le temps inspiratory et expiratoire. Ce protocole implique également l'évaluation de l'excursion de mur thoracique par la capture vidéo, qui correspond à l'observation par un physiothérapeute de l'excursion de mur thoracique du patient pendant l'exercice de respiration. L'objectif global de cette étude était de trouver une méthode viable et efficace d'exercice de respiration profonde basée sur l'analyse de la consommation d'oxygène, des paramètres ventilatoires et de l'excursion de la paroi thoracique.
Protocole
Ce protocole était conforme aux principes éthiques de la Déclaration d'Helsinki. La procédure a été expliquée à tous les participants avant le début de l'étude.
1. Dépistage des participants
- Recruter 15 femmes en bonne santé dans la vingtaine grâce à un échantillonnage pratique. Vérifiez verbalement les antécédents médicaux. Exclure les participants atteints d'une maladie cardio-pulmonaire.
- Expliquez la procédure au participant.
- Demandez au participant de s'abstenir de manger et de boire 2 h avant le début de la mesure et d'apporter une chemise noire moulante.
2. Procédure
- Préparation de la procédure
- Calibrer l'analyseur de gaz qui a intégré les composants d'un pneumotachographe et les compteurs de concentration d'oxygène/dioxyde de carbone 15 à 30 min avant la mesure. Suivez les protocoles du fabricant.
- Fixez une caméra vidéo à un trépied à une distance de 1,5 m de la chaise sur la chaise. Préparez-vous à enregistrer une vue latérale du participant assis dans une plage allant du haut du crâne au siège de la chaise.
- Demandez au participant qui attend de mettre la chemise noire moulante dans une cabine, et lorsqu'il est prêt, tenez-vous sur le côté de la chaise dans le laboratoire.
- Placez trois électrodes (positives, négatives et moulues) sur la peau de la poitrine debout, chacune avec un fil pour se connecter à un émetteur qui se transmet à l'électrocardiographe.
- Asseyez le participant confortablement pendant 5 min dans une chaise avec un support arrière à un angle de 70 degrés et, si nécessaire, insérez un petit coussin dans le cou et/ou la région lombaire.
- Expliquez au participant une respiration profonde avec un modèle de respiration naturelle (NB) de respirationlente et profonde, en respirant par le nez et en soufflant par la bouche sans tenir compte ou connaissance donnée sur le mouvement spécifique de la poitrine.
- Demandez au participant de prendre une respiration profonde naturelle sans aucune orientation. Préparez-vous à commencer la mesure si l'enquêteur est satisfait de la performance respiratoire. Observez le mouvement thoracoabdominal du participant pendant l'inspiration et l'expiration.
- Mesure de la respiration profonde avec le modèle du Nouveau-Brunswick
- Abonnez le participant avec un masque d'échantillonnage sur la bouche et le nez pour mesurer le gaz expiré. Effectuez un test d'étanchéité : fermez le trou pour le tube d'échantillonnage du masque avec un doigt et demandez au participant de respirer doucement et de confirmer si l'air fuit du masque. Connectez un tube d'échantillonnage au masque pour mesurer les paramètres ventilatoires.
- Demandez au participant de s'abstenir de parler pendant la procédure.
- Instruisez le participant à se reposer pendant 5 min, et commencez simultanément à enregistrer le gaz expiré et la fréquence cardiaque, ainsi que la capture vidéo. Après la phase de repos de 5 min, demandez au participant de commencer à respirer profondément pendant 5 min avec le modèle du Nouveau-Brunswick. À la fin, demandez au participant de se reposer pendant 5 min.
- Continuer l'enregistrement et la mesure tout au long des trois phases.
- Effectuez un seul essai en trois phases pour chaque participant.
- Phase de repos
- Informez la participante que l'expérimentateur enleva le masque et lui permettra une phase d'entracte de 10 min.
- Instruisez la participante qu'elle peut s'asseoir et parler au laboratoire, mais ne pas boire. Commencez à chronométrer la phase d'entracte avec un chronomètre au moment de décoller le masque.
- Mesure de la respiration profonde avec le modèle de respiration diaphragmatique (DB)
- Asseyez le participant comme à l'étape 2.1.5.
- Expliquez au participant une respiration profonde avec un modèle de respiration diaphragmatique (DB). Demandez à la participante de lacer ses doigts, placez-les sur son abdomen et respirez profondément par le nez, en élargissant l'abdomen sous les mains, puis en soufflant par la bouche et en rétractant doucement l'abdomen.
- Instruisez le participant à pratiquer cette respiration profonde avec le modèle DB jusqu'à ce que l'enquêteur soit satisfait. Observez que l'expansion thoracoabdominal e lieu pendant l'inspiration suivie de sa contraction à l'expiration.
- Abonnez le participant avec un masque d'échantillonnage sur la bouche et le nez pour mesurer le gaz expiré. Effectuez un test d'étanchéité : fermez le trou pour le tube d'échantillonnage du masque avec un doigt et demandez au participant de respirer doucement et de confirmer si l'air fuit du masque. Connectez un tube d'échantillonnage au masque pour mesurer les paramètres ventilatoires.
- Demandez au participant de s'abstenir de parler pendant la mesure.
- Instruisez le participant à se reposer pendant 5 min, et commencez simultanément à enregistrer le gaz expiré et la fréquence cardiaque, ainsi que la capture vidéo. Après la phase de repos de 5 min, demandez au participant de commencer à respirer profondément pendant 5 min avec le modèle DB. À la fin, demandez au participant de se reposer pendant 5 min. Continuer l'enregistrement et la mesure tout au long des trois phases.
- Enlevez le masque du participant après la phase de repos de 5 min.
- Demandez immédiatement au participant laquelle des deux techniques de respiration profonde était la plus confortable. Enregistrez la réponse du participant sur une feuille de calcul.
- Retirez les électrodes, les fils et l'émetteur du participant et laissez-la partir.
- Effectuez un seul essai en trois phases pour chaque participant.
3. Mesure des paramètres ventilatoires
- Échantillonnez le gaz expiré souffle par souffle à l'aide d'un analyseur de gaz (voir Tableau des matériaux et figure 2).
- Mesurer les paramètres ventilatoires suivants : l'apport en oxygène (VO2),la production de dioxyde de carbone (VCO2),la ventilation minute expirée (VE), le taux respiratoire (f), le volume des marées (VT),le temps d'expiration (Te),et le temps d'inspiratoire (T) i).
- Mesurer la fréquence cardiaque à l'aide d'un capteur de télémétrie médicale pour l'électrocardiographe (voir tableau des matériaux et figure 2), qui est relié à l'analyseur de gaz.
REMARQUE: L'analyseur de gaz est exploité à l'aide d'un logiciel informatique fourni par le fabricant (Tableau des matériaux).
- Recueillir les données pour chaque phase de 5 min de repos et de respiration profonde pour les modèles NB et DB. Enregistrer les données sur les paramètres ventilatoires en format CSV à l'aide d'un logiciel informatique (voir tableau des matériaux et figure 3,4).
- Recueillir des données moyennes pour chaque phase de 5 min de ce protocole. Les données moyennes pour la phase d'ensemble d'option sont obtenues sur une base d'haleine par respiration.
- Entrez les données de chaque participant dans le programme de feuilles de calcul (voir tableau des matériaux et figure 5) et déterminez l'écart moyen et standard (DD) pour les phases initiales de repos et de respiration profonde pour nb et DB.
4. Évaluation du modèle respiratoire
- Enregistrer le mouvement thoracoabdominal à partir d'une vue latérale du participant à l'aide d'une caméra vidéo (Table des matériaux).
- Assurez-vous que la couleur de fond est en contraste frappant avec la silhouette du participant.
- Enregistrez l'image vidéo à 1/30 s par image, qui est la vitesse standard pour la caméra vidéo utilisée.
- Téléchargez les images de mouvement dans un ordinateur personnel à l'aide du logiciel d'édition vidéo 1 (Tableau des matériaux).
- Observez des images vidéo de 5 min des phases de respiration profonde à double vitesse sous évaluation visuelle et classez les modèles de respiration comme costal supérieur, diaphragmatique ou thoracoabdominal. Utilisez le logiciel de montage vidéo 2 (Tableau des matériaux).
REMARQUE : Les images vidéo sont analysées par un physiothérapeute cardio-pulmonaire (MY).
5. Modèle préféré des participants pour la respiration profonde
- Préparer une feuille de calcul pour la réponse du participant.
- Demandez au participant laquelle des deux techniques de respiration profonde est la plus confortable après la mesure du modèle DB.
- Remplissez la feuille de calcul avec la réponse du participant.
- Soyez prêt à écouter la participante si elle veut parler de la procédure. N'incluez pas les commentaires du participant dans l'analyse.
6. Analyse statistique
REMARQUE: Effectuer une analyse statistique à l'aide de logiciels informatiques commerciaux (Table of Materials), puis fournir tous les clics de bouton.
- Paramètres ventilatoires
- N'analysez pas la phase de repos de 5 min suivant les deux phases de respiration profonde de ce protocole.
- Déterminez la moyenne et le DD pour les phases de repos initiales et les phases de respiration profonde pour chaque paramètre.
- Utiliser l'analyse bidirectionnelle des mesures répétées de la variance (ANOVA à deux voies) pour évaluer les paramètres ventilatoires et la fréquence cardiaque pour les phases de repos initiales et deux phases de respiration profonde.
REMARQUE : Le facteur « instruction » comprend deux niveaux NB et DB, et le facteur « phase » a deux niveaux de phase de repos et de respiration profonde. - À l'aide de la méthode Bonferroni, évaluer entre chaque facteur pour la mesure des paramètres, ce qui donne une interaction significative après ANOVA à deux voies.
- Classification des modèles respiratoires exposés par les participants, y compris leur modèle préféré pour la respiration profonde.
- Catégorisez le nombre de participants en fonction de leur respiration dans la respiration costale supérieure, diaphragmatique ou thoracoabdominal.
- Compilez à partir de la feuille de calcul le nombre de participants selon leur modèle préféré de respiration profonde.
Résultats
Les paramètres ventilatoires et la fréquence cardiaque
D'après les données (figure 5), les modèles du NB et de la DB ont été analysés statistiquement (Figure 6 et tableau 1). Les f, VT et Te ont été trouvés pour avoir une interaction significative (p-lt;0.05, respectivement). Une diminution significative du f a été constatée pour les modèles du Nouveau-Brunswick et de la DB pendant la respiration profonde par rapport aux phases de repos initiales (p-lt;0,05, respectivement), et, pendant la respiration profonde avec le modèle de NB, le f a diminué dans une plus grande mesure par rapport à celui pour le DB (figure6 et tableau 1). Les VT et Te ont révélé une augmentation significative pendant la respiration profonde par rapport aux phases de repos initiales pour les modèles NB et DB, et, ceux pour la respiration profonde avec le modèle de NB étaient plus grands comparés à ceux pour le modèle de DB (figure 6). Tous les paramètres, à l'exception de ve et DE RH, ont révélé l'effet principal du facteur « phase » (tableau 1).
Une réduction du travail de la respiration s'est traduite par une diminution de la VO2et, pendant la respiration profonde avec les modèles NB et DB, la VO2 a diminué avec une réduction du travail de respiration (tableau 1). L'amélioration de l'efficacité ventilatoire se reflète dans une augmentation de VT et une diminution de f ou VE. La respiration profonde avec le modèle de NB était supérieure dans l'efficacité ventilatoire comparée à cela avec le modèle de DB. En général, la relation entre ve et ventilation alvéolaire (VA) est calculée par la formule: VE VT et VA (VT- espace mort anatomique) f. En supposant que VE est une constante, une diminution de la fréquence respiratoire et une augmentation VT indiquer une amélioration dans VA. Comme VE n'a donné aucune interaction significative et effet principal suivant ANOVA à deux voies (tableau 1), VE pour la respiration profonde avec les deux modèles de respiration semblait être égal. La fréquence respiratoire pendant la respiration profonde avec le modèle de NB était sensiblement plus petite comparée au modèle de DB, mais, pour VT pendant la respiration profonde, elle était sensiblement plus grande comparée à celle pour le modèle de DB(figure 6 et tableau 1 ). En d'autres termes, la ventilation alvéolaire ou l'échange de gaz pendant la respiration profonde avec le modèle NB semble plus efficace que pour cela pendant la respiration profonde avec le modèle DB.
Modèles respiratoires et préférence des participants
Le résultat de l'évaluation visuelle du mouvement thoracoabdominal pendant la respiration profonde avec deux méthodes d'instructions (tableau 2). Pour le modèle de NB, la majorité des participants ont présenté un mouvement costal ou thoracoabdominal supérieur. Pendant la respiration profonde avec le modèle de DB, tous les participants sauf un ont montré un mouvement thoracoabdominal ou diaphragmatique. Ce résultat montre que les participants ont été en mesure d'effectuer une respiration profonde comme indiqué. Treize des 15 participants ont indiqué qu'ils trouvaient le modèle du Nouveau-Brunswick plus facile à réaliser que le modèle.
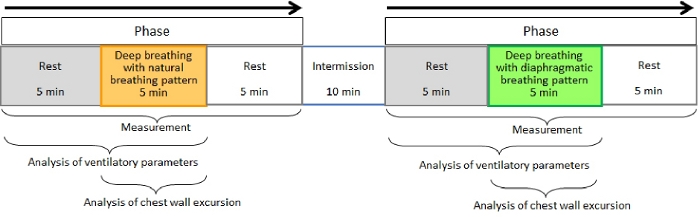
Figure 1. Graphique de flux pour le protocole. Veuillez cliquer ici pour voir une version plus grande de ce chiffre.
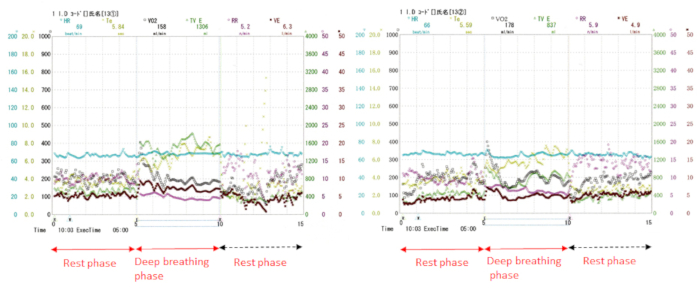
Figure 2. Paramètres ventilatoires tels qu'ils ont été vus affichés à l'écran.
Gauche, modèle de respiration naturelle; C'est vrai, le schéma respiratoire diaphragmatique. L'affichage montre un échantillon de données individuelles pour chacun des échantillons d'haleine par respiration pour les paramètres ventilatoires et la fréquence cardiaque. Veuillez cliquer ici pour voir une version plus grande de ce chiffre.
Figure 3. Format CSV pour les paramètres ventilatoires pendant la respiration profonde avec un modèle de respiration naturel.
La feuille de calcul montre un échantillon de paramètres ventilatoires et de fréquence cardiaque après la mesure. Veuillez cliquer ici pour voir une version plus grande de ce chiffre.
Figure 4. Format CSV pour les paramètres ventilatoires pendant la respiration profonde avec un modèle de respiration diaphragmatique.
La feuille de calcul montre un échantillon de paramètres ventilatoires et de fréquence cardiaque après la mesure. Veuillez cliquer ici pour voir une version plus grande de ce chiffre.
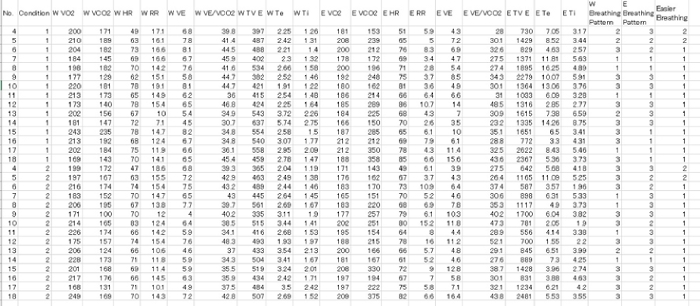
Figure 5. Données brutes pour tous les participants, qui ont été convertis à partir des données CSV. Veuillez cliquer ici pour voir une version plus grande de ce chiffre.

Figure 6. Interaction significative entre les paramètres ventilatoires.
Cercle bleu solide, respiration profonde avec motif respiratoire naturel; Cercle blanc, respiration profonde avec le modèle diaphragmatique de respiration. (A) montre le f, la fréquence respiratoire, (B) montre le VT, volume de marée, et (C) montre le Te, temps d'expiration. Veuillez cliquer ici pour voir une version plus grande de ce chiffre.
| Modèle de respiration naturelle | Modèle respiratoire diaphragmatique | ANOVA à 2 voies | |||||
| repos | Respiration profonde | repos | Respiration profonde | instruction | phase | interaction | |
| VO2 (L/min) | 0,20 à 0,02 | 0,19 à 0,01 | 0,20 à 0,02 | 0,19 à 0,01 | lt;0.01 | ||
| VCO2 (L/min) | 0,17 à 0,03 | 0,23 à 0,07 | 0,16 à 0,02 | 0,21 à 0,07 | lt;0.01 | ||
| VE (l/min) | 6,8 à 1,1 | 7,7 à 3,6 | 6,3 à 1,1 | 7,7 à 3,9 | |||
| f (/min) | 14,4 à 3,0 | 5,4 à 2,3 | 13,6 à 2,3 | 7.8 à 3.6, | lt;0.01 | lt;0,05 | |
| VT (/ml) | 483 à 76 ans | 1507 à 579 euros | 464 à 61 | 1057 à 509 euros | lt;0,05 | lt;0.01 | lt;0,05 |
| Te (s) | 2,79 à 0,92 | 8,37 à 4,00 | 2,82 à 0,53 | 5,25 à 2,31 euros | lt;0,05 | lt;0.01 | lt;0,05 |
| Ti (s) | 1,63 à 0,43 | 4,51 à 1,70 | 1,69 à 0,33 | 3,67 à 1,08 | lt;0.01 | ||
| RH (bpm) | 69,1 à 7,6 | 71,7 à 8,9 | 68,5 à 7,6 | 70,1 à 8,5 | |||
Tableau 1. Comparaison entre les deux modèles de respiration. VO2, prise d'oxygène; VCO2, production de dioxyde de carbone; VE, ventilation minute; f, taux respiratoire; VT, volume de marée; Te, temps d'expiration; Ti, temps inspiratoire; RH, fréquence cardiaque; p-lt;0.05 (Repos vs Respiration profonde pendant nb); , p-lt;0.05 (Repos vs Respiration profonde pendant la DB); p-lt;0.05 (NB vs DB pendant la respiration profonde). Ce tableau a été modifié à partir d'un article publié dans le Journal of Physical Therapy Science, 2018.
| instruction | Costal supérieur | Thoracoabdominal | Diaphragmatique |
| Modèle de respiration naturelle | 7 | 6 | 2 |
| Modèle de respiration diaphragmatique | 1 | 8 | 6 |
Tableau 2. Résultat de l'évaluation visuelle pour le mouvement thoracoabdominal pendant la respiration profonde avec deux modèles de respiration. Ce tableau a été modifié à partir d'un article publié dans le Journal of Physical Therapy Science, 2018.
Discussion
Par l'utilisation de ce protocole, l'instruction efficace pour la respiration profonde peut être examinée par la consommation d'oxygène, les paramètres ventilatoires, et l'excursion de paroi thoracique. Les participants avaient un âge moyen de 21,6 ans, une masse corporelle moyenne de 51,9 kg, une hauteur moyenne de 159,3 cm et un indice de masse corporelle de 20,5 kg/m2. Aucune incitation n'a été offerte pour participer à ce protocole. Il y a trois étapes critiques dans le protocole. Tout d'abord, en ce qui concerne le contrôle de l'apport alimentaire, le rapport de la production de dioxyde de carbone à l'absorption d'oxygène fournit des informations sur le mélange de nutriments catabolisé pour l'énergie10. L'apport alimentaire dans une activité physique plus faible a un plus grand effet par rapport à une activité physique plus élevée sur VO2 mesurée en gaz expiré11. Le résultat de la VO2 (tableau 1) démontre une activité physique plus faible pendant la respiration profonde. Par conséquent, il est impératif d'établir les conditions de l'apport alimentaire avant la mesure. Deuxièmement, les participants sont tenus de s'abstenir de parler pendant la mesure afin de ne pas influencer les données sur les gaz périmés. Troisièmement, pour éviter les effets d'apprentissage possibles du modèle DB sur le modèle DU Nouveau-Brunswick, l'exécution de la séquence de modèle respiratoire pour la mesure est importante (figure 1).
En général, l'exercice de respiration prend 3-5 min à exécuter. Par conséquent, les chercheurs ont attribué une phase de respiration profonde de 5 min coincée entre les deux phases de repos. Les participants n'ont effectué qu'un seul essai pour la phase de respiration profonde du Nb et de la DB, car ce protocole a été conçu pour simuler l'instruction initiale dans un cadre clinique d'un exercice de respiration de 5 min. Cependant, les participants n'avaient pas un modèle de respiration diaphragmatique idéal lorsqu'ils l'effectuaient pour la première fois dans ce protocole (tableau 2). La modification de ce protocole peut exiger plus de temps d'instruction et de pratique pour apprendre la respiration diaphragmatique pour comparer les deux méthodes de respiration.
Pour la mesure du gaz expiré sur une base d'haleine par respiration, le nombre d'échantillons par min pour les paramètres ventilatoires est égal au taux respiratoire par min. Le nombre d'échantillons par min est connu pour augmenter pendant l'activité physique vigoureuse, mais que pour les paramètres ventilatoires diminue pendant la respiration profonde comme cela a été montré dans ce protocole. Compte tenu du fait ci-dessus, le temps moyen de collecte de données devrait être déterminé.
Grâce à l'utilisation d'une caméra vidéo, il est possible pour un enquêteur d'exécuter ce protocole. En outre, un modèle de respiration peut être facilement jugé en avançant rapidement les images de mouvement. Pendant les essais préliminaires pour ce protocole, des marqueurs ont été placés sur le sternum et l'abdomen, suivis de l'enregistrement vidéo. Cependant, ces marqueurs n'ont été d'aucune aide pour le jugement visuel. Par conséquent, il a été décidé que le participant porte une chemise noire ajustée. En outre, il peut être plus facile d'observer l'excursion thoracoabdominal si la couleur de la chemise est en contraste avec celle de l'arrière-plan. Dans ce protocole, la couleur de fond du mur est beige blanc contrairement à la chemise noire. Les investigateurs recommandent l'utilisation de différents protocoles(s) 12,13 si l'on a l'intention d'étudier les modèles de respiration en particulier avec l'attention à la cinématique du thorax.
Quant à la taille de l'échantillon utilisée dans ce protocole, le calcul par analyse de puissance post-hoc14 a donné 0,75. Pour satisfaire la puissance statistique de 0,8 définie par Cohen14, un échantillon minimum de 17 participants aurait été nécessaire pour ce protocole, ce qui signifie qu'il avait une pénurie de deux participants. De plus, la distribution de la ventilation pulmonaire n'a pas pu être évaluée, comme cela aurait été possible avec la tomographie d'impédance électrique15.
Les paramètres ventilatoires obtenus dans ce protocole comprennent le mécanisme d'intervention et le coût de l'énergie dans un examen systématique du contrôle respiratoire2. Une autre méthode pour cette procédure serait d'analyser les paramètres ventilatoires dans la phase de repos après la respiration profonde, par conséquent déterminer l'effet sur les paramètres ventilatoires immédiatement après la respiration profonde. En outre, nous pourrions comparer les paramètres ventilatoires avant et après l'exercice de respiration profonde. Cela peut entraîner un changement dans les paramètres ventilatoires si les participants deviennent compétents dans les deux modèles de respiration profonde. Dorénavant, les chercheurs aimeraient explorer comment les paramètres ventilatoires chez les personnes âgées et les personnes en supine et/ou sur le côté couché seraient différents de ceux de cette étude.
Déclarations de divulgation
Les auteurs déclarent qu'ils n'ont pas d'intérêts financiers concurrents.
Remerciements
Les auteurs remercient le Dr Shimpachiro Ogiwara, ancien professeur à l'Université de Kanazawa, et Mme Sandra M. Ogiwara, CSP (Royaume-Uni), BScPT (C), pour l'édition anglaise du manuscrit.
matériels
| Name | Company | Catalog Number | Comments |
| Expired gas analyzer | Minato Medical Science, Osaka, Japan | AE-300S | |
| Expired gas analyzing software | Minato Medical Science, Osaka, Japan | AT for Windows | |
| Medical telemetry sensor for electrocardiograph | Nihon Kohden, Tokyo, Japan | BSM-2401 | |
| Spreadsheet program | Microsoft, https://www.microsoft.com/ja-jp | Excel | |
| SPSS Statistical Software | IBM, https://www.ibm.com/jp-ja/analytics/spss-statistics-software | Version 23.0 | |
| Video camera | Sony, Tokyo, Japan | DCR-SR 100 | |
| Video editing software 1 | Sony, Tokyo, Japan | PlayMemories Home | |
| Video editing software 2 | Adobe, https://www.adobe.com/jp/ | Premiere Elements 11 |
Références
- Yokogawa, M., et al. Comparison of two instructions for deep breathing exercise: non-specific and diaphragmatic breathing. Journal of Physical Therapy Science. 30, 614-618 (2018).
- Lewis, L. K., Williams, M. T., Olds, T. Short-term effect on outcomes related to the mechanism of intervention and physiological outcomes but insufficient evidence of clinical benefits for breathing control: a systematic review. Australian Journal of Physiotherapy. 53, 219-227 (2007).
- Cahalin, L. P., Braga, M., Matsuo, Y., Hernandez, E. D. Efficacy of diaphragmatic breathing in persons with chronic obstructive pulmonary disease: A review of the literature. Journal of Cardiopulmonary Rehabilitation. 22, 7-21 (2002).
- Sackner, M. A., Gonzalez, H. F., Jenouri, G., Rodriguez, M. Effects of abdominal and thoracic breathing on breathing pattern components in normal subjects and in patients with chronic obstructive pulmonary disease. The American Review of Respiratory Disease. 130, 584-587 (1984).
- Gosselink, R. A., Wagenaar, R. C., Rijswijk, H., Sargeant, A. J., Decramer, M. L. Diaphragmatic breathing reduces efficiency of breathing in patients with chronic obstructive pulmonary disease. American Journal of Respiratory and Critical Care Medicine. 151, 1138-1142 (1995).
- Adachi, H. Cardiopulmonary Exercise Test. International Heart Journal. 58, 654-665 (2017).
- Guazzi, M., Bandera, F., Ozemek, C., Systrom, D., Arena, R. Cardiopulmonary Exercise Testing: What Is Its Value. Journal of the American College of Cardiology. 70, 1618-1636 (2017).
- Jones, A. Y., Dean, E., Chow, C. C. Comparison of the oxygen cost of breathing exercises and spontaneous breathing in patients with stable chronic obstructive pulmonary disease. Physical Therapy. 83, 424-431 (2003).
- Ito, M., Kakizaki, F., Tsuzura, Y., Yamada, M. Immediate effect of respiratory muscle stretch gymnastics and diaphragmatic breathing on respiratory pattern. Internal Medicine. 38, 126-132 (1999).
- Jansson, E. On the significance of the respiratory exchange ratio after different diets during exercise in man. Acta Physiologica Scandinavica. 114, 103-110 (1982).
- Yokogawa, M., et al. Effects of food intake on physiological responses to cardiopulmonary exercise testing. Journal of Physical Therapy Science. 19, 145-150 (2007).
- Romei, M., et al. Effects of gender and posture on thoraco-abdominal kinematics during quiet breathing in healthy adults. Respiratory Physiology & Neurobiology. 172, 184-191 (2010).
- Binazzi, B., et al. Breathing pattern and kinematics in normal subjects during speech, singing and loud whispering. Acta Physiologica. 186, 233-246 (2006).
- Faul, F., Erdfelder, E., Lang, A. -G., Buchner, A. G*Power 3: A flexible statistical power analysis program for the social, behavioral, and biomedical sciences. Behavior Research Method. 39, 175-191 (2007).
- Reychler, G., et al. Incentive spirometry and positive expiratory pressure improve ventilation and recruitment in postoperative recovery: A randomized crossover study. Physiotherapy Theory and Practice. 35, 199-205 (2019).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationThis article has been published
Video Coming Soon