Method Article
El uso de la realidad mixta en la artroplastia de cadera de revisión personalizada: un primer caso clínico
En este artículo
Resumen
Se realizó una compleja artroplastia de cadera de revisión utilizando un implante hecho a medida y tecnología de realidad mixta. Según el conocimiento de los autores, este es el primer relato de tal procedimiento descrito en la literatura.
Resumen
La tecnología de impresión 3D y visualización de estructuras anatómicas está creciendo rápidamente en diversos campos de la medicina. Un implante hecho a medida y realidad mixta se utilizaron para realizar una artroplastia de cadera de revisión compleja en enero de 2019. El uso de la realidad mixta permitió una muy buena visualización de las estructuras y dio como resultado una fijación precisa del implante. Según el conocimiento de los autores, este es el primer informe de caso descrito del uso combinado de estas dos innovaciones. El diagnóstico que precedió a la calificación para el procedimiento fue el aflojamiento del componente acetabular de la cadera izquierda. Durante la cirugía se utilizaron auriculares de realidad mixta y hologramas preparados por los ingenieros. La operación fue exitosa y fue seguida por la verticalización temprana y la rehabilitación del paciente. El equipo ve oportunidades para el desarrollo de tecnología en artroplastia articular, trauma y oncología ortopédica.
Introducción
La tecnología de impresión tridimensional (3D) y visualización de estructuras complejas está creciendo rápidamente en diversos campos de la medicina. Estos incluyen cirugía cardiovascular, otorrinolaringología, cirugía maxilofacial y, sobre todo, cirugía ortopédica 1,2,3,4,5. Actualmente, esta tecnología se utiliza en cirugía ortopédica no solo en la implementación directa de elementos impresos en 3D, sino también en el entrenamiento quirúrgico, la planificación preoperatoria o la navegación intraoperatoria 6,7,8.
La artroplastia total de cadera (ATC) y la artroplastia total de rodilla (ATC) son uno de los procedimientos quirúrgicos ortopédicos más frecuentes en todo el mundo. Debido a la mejora significativa en la calidad de vida del paciente, la ATC había sido descrita en una publicación anterior como la "cirugía del siglo"9. En Polonia, se realizaron 49.937 THA y 30.615 TKA en 201910. A medida que aumenta la esperanza de vida, hay una tendencia al alza en el número proyectado de cirugías de artroplastia de cadera y rodilla. Se han hecho grandes esfuerzos para mejorar el diseño del implante, la técnica quirúrgica y el cuidado postoperatorio. Estos avances condujeron a una mejor oportunidad de restaurar la función del paciente y reducir el riesgo de complicaciones11,12,13,14.
Sin embargo, el gran desafío que enfrentan actualmente los cirujanos ortopédicos en todo el mundo es trabajar con pacientes no estándar cuyos defectos anatómicos en la articulación de la cadera hacen que sea muy difícil o incluso imposible implementar un implante estándar15. La pérdida ósea puede deberse a traumatismos significativos, osteoartritis degenerativa progresiva con protrusión acetabular, displasia del desarrollo de cadera, cáncer óseo primario o metástasis 16,17,18,19,20. El problema de la selección de implantes se refiere específicamente a los pacientes que están en riesgo de múltiples revisiones, a veces también requieren un tratamiento no convencional. En tales casos, una solución muy prometedora es un implante impreso en 3D hecho aditivamente creado para un paciente específico y un defecto óseo, lo que permite un ajuste anatómico muy preciso20.
En el campo de la artroplastia, el implante preciso y su fijación sostenible son cruciales. El progreso en la visualización 3D preoperatoria e intraoperatoria ha dado como resultado excelentes soluciones como realidad aumentada y mixta21,22,23,24. El uso intraoperatorio de hologramas de tomografía computarizada (TC) ósea e implante puede permitir una mejor colocación de la prótesis que las imágenes de radiografía convencionales. Esta tecnología emergente puede aumentar las posibilidades de efectividad de la terapia y reducir el riesgo de complicaciones neurovasculares21,25.
Este informe de caso se refiere a un paciente sometido a cirugía de revisión de cadera debido al aflojamiento aséptico. Para abordar la pérdida ósea significativa causada por múltiples fallas de implantes, se utilizó el implante acetabular impreso en 3D hecho a medida. Durante el procedimiento, utilizamos la realidad mixta para visualizar la posición del implante para evitar dañar las estructuras neurovasculares en riesgo. La aplicación implementada al casco de realidad mixta permite dar comandos de voz y gestos, lo que permite su uso en condiciones estériles durante el procedimiento quirúrgico.
Una mujer de 57 años ingresó en el departamento con un diagnóstico preliminar: aflojamiento del componente acetabular de la cadera izquierda. La historia de la enfermedad del paciente era extensa. A lo largo de su vida, se sometió a numerosos procedimientos quirúrgicos de la articulación de la cadera. El primer tratamiento fue el rejuvenecimiento de cadera debido a la artrosis causada por displasia de cadera (1977-15 años), el segundo fue una artroplastia total de cadera debido al aflojamiento del implante (1983-21 años) y otras dos cirugías de revisión (1998, 2000-37 y 39 años). Además, la paciente sufría de hemiplejía espástica del lado izquierdo causada por parálisis cerebral infantil, y fue operada repetidamente debido a la deformidad del pie zambo izquierdo. También estaba agobiada por la osteoartritis de la columna toracolumbar, el síndrome del túnel carpiano y la hipertensión arterial bien controlada. El diagnóstico final que precedió a la calificación para el siguiente procedimiento fue el dolor y el aumento de la limitación de la función causada por el aflojamiento del componente acetabular de la cadera izquierda. El paciente estaba muy motivado, físicamente activo y lidiando con la discapacidad.
Protocolo
El protocolo sigue las directrices del Comité de Ética de Investigación Humana de la Universidad Médica de Varsovia. El paciente dio su consentimiento informado para el procedimiento y reconoció el hecho de que será registrado. El paciente estuvo de acuerdo con eso antes del procedimiento.
NOTA: El criterio básico para incluir al paciente en el proyecto de cirugía fue la necesidad de intervenir debido a la disfunción anatómica, lo que imposibilitó el uso de un implante estándar. La realidad mixta tuvo como objetivo una mejor colocación de la prótesis, aumentando las posibilidades de éxito de la cirugía.
1. Preparación
- Prepare un implante acetabular a medida y planifique el procedimiento quirúrgico antes de la hospitalización del paciente.
NOTA: En este estudio de caso, personas expertas en el arte del diagnóstico por imágenes médicas prepararon el implante acetabular hecho a medida.- Antes de la admisión planificada en el hospital, realice una radiografía en la unidad de diagnóstico por imágenes.
- Realizar una radiografía pélvica en una proyección anterior-posterior.
- Evaluar el estado actual de la pelvis del paciente basándose en la radiografía.
- Compare la imagen obtenida con las imágenes de rayos X anteriores.
- Realice una tomografía computarizada pélvica y adquiera archivos DICOM (Digital Imaging and Communications in Medicine) de acuerdo con el protocolo.
- Coloque al paciente en la plataforma móvil de tomografía computarizada.
- Haga clic en el botón de grosor y seleccione 512 x 512 px de grosor para los escaneos.
- Haga clic en el parámetro que determina el grosor de la capa de 1 mm.
- Inicie el procedimiento haciendo clic, espere el resultado de la prueba.
- Pídale a un ingeniero que diseñe una propuesta de implante que se pueda enviar digitalmente como un esquema técnico, o un prototipo de modelo impreso en 3D (Figura 1).
- Visualice el resultado de la tomografía computarizada en el visor DICOM.
- Determinar las necesidades para la implementación del implante, teniendo en cuenta las condiciones anatómicas actuales del paciente, la biomecánica y la función de la articulación.
- Consulte al ingeniero para obtener sugerencias sobre implantes, incluida la fijación.
- Apruebe el proyecto y espere el envío.
NOTA: La forma final del implante implica combinar datos 3D de la tomografía computarizada de un paciente con la entrada de un ingeniero de diseño y un cirujano.
- Imprima el implante 3D hecho a medida a partir del polvo de aleación de titanio (TiAl6V4) utilizando la tecnología de haz de electrones26,27. Dentro de una cámara que contiene pequeñas cantidades de polvo de TiAl6V4, cada vez que se dispara el haz de electrones, hay fusión selectiva y acumulación de material (recubrimiento de plasma).
- Compruebe si el implante fue esterilizado. La esterilización de los ensayos de implantes y el implante final fue garantizado por el fabricante.
2. Chequeos preoperatorios
- Realizar un estándar de pruebas de laboratorio y consultas con especialistas.
- Se excluyen los pacientes con posible infección articular periprotésica (sin características radiológicas, proteína C reactiva normal (<10 mg/L) y velocidad de sedimentación globular de 1-10 mm/h para mujeres, 3-15 mm/h para hombres).
- Verificar los signos clínicos de infección como fiebre (sistémica), dolor, hinchazón, enrojecimiento (local) y reducción de la función articular28.
- Excluir a los pacientes que tienen signos de inflamación local durante los exámenes clínicos (enrojecimiento, aumento de la temperatura, dolor, hinchazón y pérdida de función indican inflamación local). El paciente dio su consentimiento informado completo para la operación.
3. Modelo de realidad mixta
NOTA: El proceso se realiza para lograr una correcta visualización del implante y la pelvis, que se utilizará intraoperatoriamente.
- Procese el archivo DICOM de TC pélvica en una representación holográfica utilizando una aplicación dedicada.
- Cargue la imagen CT en auriculares de realidad mixta desde archivos CT DICOM adquiridos.
- Abra el visor DICOM holográfico.
- Seleccione la carpeta que contiene los archivos CT DICOM.
- Compruebe la IP que se muestra cuando se encienden los auriculares e introdúzcala en un lugar designado en el visor DICOM holográfico.
- Haga clic en el botón Conectar para poder ver la visualización en el casco de realidad mixta.
- Segmentar las estructuras del tejido óseo de la pelvis. Esto se realiza manualmente utilizando la opción Tijeras . Cuando la opción está habilitada, el usuario hace clic con el botón izquierdo del ratón y mueve el ratón para eliminar las estructuras seleccionadas con esta herramienta.
- Finalice la selección con otro clic del botón izquierdo del mouse, que crea una ventana emergente para que el usuario confirme que desea cortar las estructuras seleccionadas.
NOTA: El usuario puede elegir las áreas que se van a recortar de la visualización en las vistas 3D y 2D. Es posible eliminar las estructuras dentro o fuera de la selección. Esto se repite hasta que solo las partes necesarias de la imagen de TC sean visibles.
- Finalice la selección con otro clic del botón izquierdo del mouse, que crea una ventana emergente para que el usuario confirme que desea cortar las estructuras seleccionadas.
- Elija una función de transferencia predefinida (parámetros de visualización del color) dedicada a los procedimientos ortopédicos de la lista de funciones disponibles haciendo clic en su nombre: Endoprótesis ósea por TC. Si es necesario, ajuste la visualización cambiando la ventana y el nivel con el botón derecho del ratón conectado con el movimiento del ratón en la ventana de visualización 3D.
- Conéctese a los auriculares para ver la visualización preparada en el espacio holográfico 3D. Ajuste la imagen mediante comandos de voz: Rotar, Ampliar, Cortar inteligente y Gestos con las manos.
- Utilice el comando Cortar inteligente para utilizar y ajustar un plano de corte perpendicular a la línea de visión del usuario. Cuanto más se acerca el usuario a la cabeza hacia el holograma, más profundo va el avión.
- Realice estos movimientos para ver las partes internas de la visualización porque las estructuras que están ubicadas anteriormente al plano no se visualizan.
NOTA: Esta vista es importante para evaluar las relaciones geométricas entre las estructuras (pelvis, fémur e implante) (Figura 2 y Figura 3).
- Cargue la imagen CT en auriculares de realidad mixta desde archivos CT DICOM adquiridos.
4. Cirugía
- Realizar el procedimiento quirúrgico de revisión de artroplastia de cadera debido al aflojamiento aséptico del componente acetabular con el uso de un implante acetabular hecho a medida y un dispositivo de realidad mixta14,16,29. Use un bisturí, un cuchillo electroquirúrgico con un coagulador, una herramienta Luer y cortadores para la operación.
- Administre 1,5 g de ceftriaxona por vía intravenosa 30 minutos antes de la incisión en la piel, y se administrarán dos dosis posteriores el día de la cirugía para prevenir la infección. Iniciar la tromboprofilaxis el día antes de la cirugía con heparina de bajo peso molecular (HBPM). Continúe la dosis diaria única de 40 mg de enoxaparina durante 30 días después del procedimiento.
- Coloque y asegure al paciente bajo anestesia general, acostado en la mesa de operaciones.
- Libere las adherencias del tejido conectivo utilizando el acceso de Hardinge a la articulación de la cadera y retire el implante acetabular suelto.
- Realice la operación de la misma manera que otros procedimientos de revisión de la articulación de la cadera, pero utilice un acceso más amplio.
- Retire todos los tejidos blandos de la superficie del acetábulo para que la forma sea exactamente la misma que en el modelo proporcionado. El modelo de implante debe adherirse perfectamente a la superficie del hueso acetabular.
- Fije el nuevo implante sin cementar con tornillos especialmente diseñados que estabilizan el implante.
- Realizar un bloqueo del nervio femoral después de la cirugía.
- Visualización holográfica intraoperatoria de imágenes procesadas
- Cargue la visualización de la tomografía computarizada DICOM preparada en la planificación pre-procedimental a la aplicación de realidad mixta.
- Conecte el casco de realidad mixta a la aplicación de realidad mixta para ver la visualización preparada en el espacio holográfico 3D.
- Utilice la visualización holográfica intraoperatoria de las imágenes procesadas para lograr una preparación adecuada y precisa de la superficie del hueso pélvico, así como para eliminar el exceso de tejido conectivo que se desarrolló como respuesta al aflojamiento del componente acetabular.
- Asegúrese de que el operador mira la visualización holográfica como una imagen de referencia.
- Use un bisturí, un cuchillo electroquirúrgico con un coagulador, una herramienta luer y cortadores para la operación. La visualización del modelo 3D de pelvis debe minimizar el riesgo de dañar las estructuras neurovasculares y los errores en la colocación del implante.
- Asegúrese de que la pantalla montada en la cabeza esté conectada a la estación de trabajo a través de una red WiFi. El procesamiento de las imágenes y la representación se realiza en la estación de trabajo y los resultados se muestran en los auriculares como hologramas. Usa gestos y comandos de voz. Si es necesario, obtenga ayuda de un ingeniero con vista previa de POV.
5. Cuidados postoperatorios
- Hacer que el paciente se someta a un protocolo estándar de rehabilitación y recuperación, incluyendo rehabilitación y movilización el primer día después de la cirugía30,31,32.
NOTA: La rehabilitación fue implementada por un equipo dedicado con experiencia en la artroplastia de cadera y rodilla. - Implementar tromboprofilaxis farmacológica. La tromboprofilaxis se inició el día anterior a la cirugía con heparina de bajo peso molecular (HBPM). La dosis única diaria de 40 mg de enoxaparina se continuó durante 30 días después del procedimiento.
Resultados
Preprocesamiento de imágenes
Las máscaras binarias del hueso pélvico, fémur y endoprótesis fueron segmentadas semiautomáticamente a partir de imágenes DICOM de TC por tecnólogos radiológicos experimentados utilizando algoritmos de umbral y crecimiento de regiones con software disponible33. Los mapas de etiquetas preparados también fueron corregidos manualmente por un radiólogo. Se utilizaron mapas de etiquetas para mejorar la visualización agregándolos a la tomografía computarizada en el siguiente paso. Este enfoque hizo posible fusionar la representación volumétrica, que permite ver la estructura ósea y los tejidos circundantes en las tomografías computarizadas, con las partes segmentadas que indican tejidos importantes. Los resultados de segmentación se concluyeron en la pila original, que evitó construir solo un modelo gráfico 3D de estructuras, pero permitió mantener información sobre todos los valores de Hounsfield Units (HU). El resultado fue una visualización interactiva que permitió mostrar tejidos, implantar y realizar segmentaciones óseas simultáneamente o una a la vez, dependiendo de la situación quirúrgica (Figura 1 y Figura 4) visualizaciones del implante fijo. El conjunto de datos de TC procesados se visualizó como hologramas utilizando un software dedicado.
Planificación previa al procedimiento y hospitalización
Sobre la base de los datos y visualizaciones de la tomografía computarizada, se preparó un plan de operación. El plan incluía valores importantes: centro de rotación de la cadera, inclinación acetabular, anteversión y dirección, método y zonas de montaje del implante. La posición del implante se determinó por puntos óseos y anatómicos, mientras que la configuración adecuada se confirmó adicionalmente después de colocar el cabezal de prueba de la prótesis y la verificación clínica de la estabilidad del implante durante el procedimiento. Se realizó una TC postoperatoria para confirmar la posición correcta del implante. La posición de los tornillos fue planificada sobre la base de la TC por el ingeniero y el cirujano, lo que permitió evitar el contacto de los tornillos con las estructuras del nervio vascular y su daño (Figura 5). El defecto acetabular fue clasificado como 3B clasificación Paprosky34. El tipo 3B es la destrucción más severa de todas las estructuras acetabulares, incluyendo paredes y columnas34. La puntuación clínica del HHS antes de la cirugía fue de 44 (Tabla 1).
Las actividades para preparar al paciente para el procedimiento incluyeron consulta de medicina interna y pruebas de laboratorio estándar. También fueron necesarios exámenes esenciales: ECG y radiografía: radiografía de tórax, radiografía pélvica. La imagen de control también se tomó después de la cirugía. El paciente recibió tromboprofilaxis estándar (Clexane 40 mg, 1 x 1 s.c.) y profilaxis antibiótica (Tarsime 3 x 1,5 g i.v.) durante la hospitalización. Se incluyó la terapia individualizada del dolor. Todos los demás medicamentos se tomaron de acuerdo con las recomendaciones estándar del paciente.
En enero de 2019, se realizó una revisión de artroplastia de la cadera izquierda, que incluyó el reemplazo de un componente acetabular suelto con el implante hecho a medida: componente acetabular tribridado, inserto de polietileno, restringido, tornillos de sujeción-10 piezas, cabeza modular restringida Co-Cr-Mo (36 mm) y un cuello de 9 mm.
La operación duró 4 h y se ejecutó sin complicaciones. La verticalización con la ayuda de un andador tuvo lugar el segundo día después del procedimiento. El paciente fue dado de alta el día 14 en buen estado general (largo tiempo de rehabilitación debido a la parálisis del pie después de la parálisis cerebral). Las visitas de control tuvieron lugar después de las fechas señaladas. Se realizaron tomografías computarizadas radiológicas y radiografías antes de la cirugía (Figura 3, Figura 6 y Figura 7), después de la cirugía (Figura 2 y Figura 8) y después de 2 años (Figura 9). La colocación del implante se realizó de acuerdo con los supuestos del proyecto. El desplazamiento, el rango de movimiento y la longitud de las extremidades fueron restaurados. La función y la calidad de vida del paciente fueron relativamente buenas en la visita posterior y mejoraron significativamente desde el diagnóstico inicial. Antes de la operación, el paciente se trasladó a una silla de ruedas debido al dolor: la evaluación subjetiva del paciente en la escala de intensidad del dolor analógica visual de 10 puntos fue de 8 (VAS 8). Después de la cirugía, durante la rehabilitación, dejó de usar dos muletas ortopédicas. El paciente actualmente camina con una muleta debido a la parálisis del nervio peroneo del pie después de una cirugía previa en otro hospital. Según el conocimiento de los autores, fue el primer procedimiento de este tipo en Polonia y uno de los primeros en el mundo. Fue un equipo de investigación de estudiantes de medicina el que propuso la idea de utilizar tecnología moderna en el Departamento de Ortopedia y Traumatología del Sistema Musculoesquelético.
Las estructuras anatómicas que requieren intervención quirúrgica deben ser visibles para una fijación adecuada del implante según lo planeado. En el caso de pacientes no estándar con defectos óseos significativos y deformación, la visualización y el ajuste adecuados de una prótesis hecha a medida son de fundamental importancia para el proceso de tratamiento. La fijación adecuada del implante reduce el riesgo de complicaciones postoperatorias como aflojamiento o inestabilidad. La tecnología de realidad mixta permite visualizar con precisión la pelvis, los huesos y los tejidos blandos sin riesgo y de forma no invasiva, aumentando las posibilidades de una buena colocación del implante e incluso posiblemente acortando el tiempo de la cirugía en el futuro. La capacidad de manipular la imagen, por ejemplo, haciendo zoom en los fragmentos seleccionados de las estructuras anatómicas complejas, permite excluir las imperfecciones del ojo del cirujano (Figura 10 y Figura 11). En resumen, se realizó una artroplastia de revisión compleja precisa y totalmente personalizada. Los autores ven oportunidades para un mayor desarrollo de la realidad mixta en ortopedia, no solo en artroplastia y traumatología, sino también en oncología ortopédica, donde a menudo es necesario realizar resecciones muy extensas con un alto nivel de precisión. La visualización adecuada de áreas anatómicas de difícil acceso con estructuras neurovasculares circundantes puede hacer que la cirugía sea más fácil para el cirujano y más segura para el paciente.
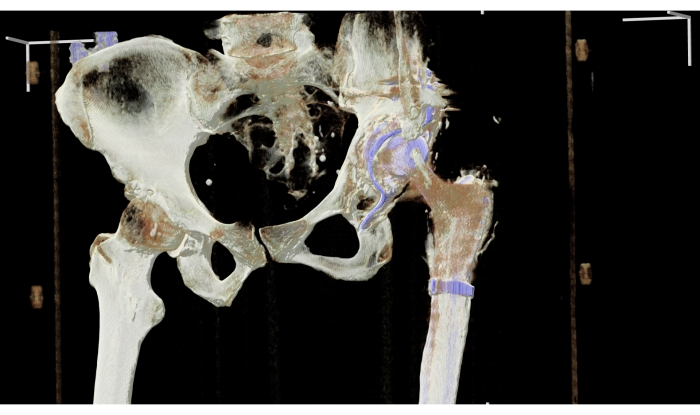
Figura 1: Visualización del implante fijo. Haga clic aquí para ver una versión más grande de esta figura.
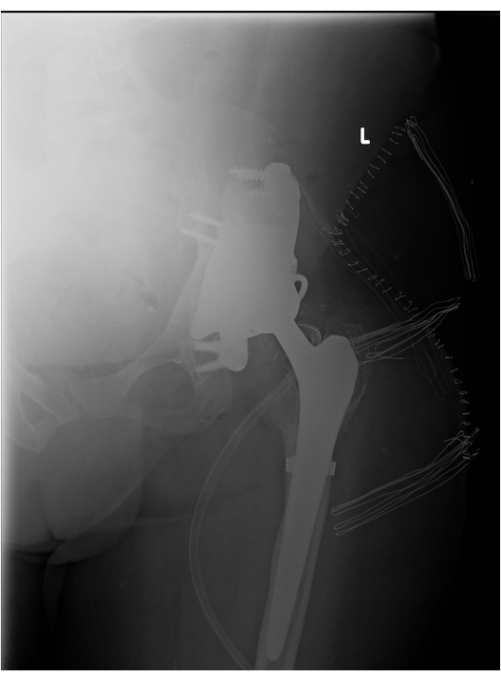
Figura 2: Radiografía un día después de la cirugía. La letra 'L' representa el lado izquierdo del cuerpo en la radiografía. En este caso, una foto de la cadera izquierda. Haga clic aquí para ver una versión más grande de esta figura.
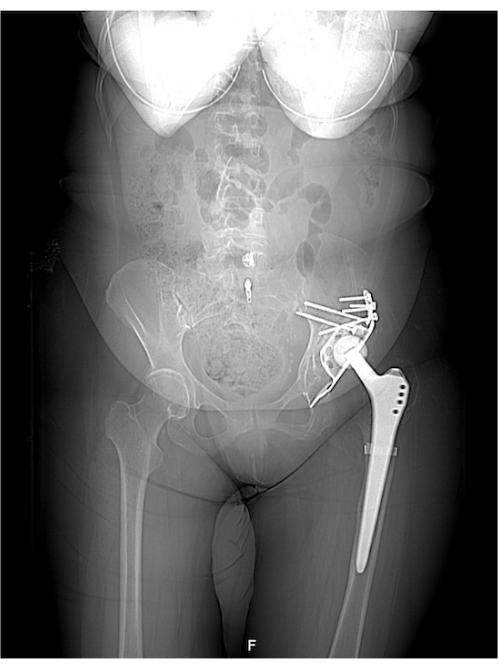
Figura 3: Radiografía antes de la cirugía. Haga clic aquí para ver una versión más grande de esta figura.
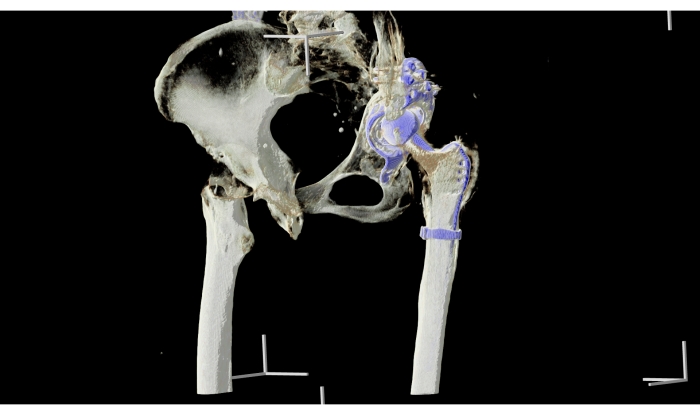
Figura 4: Visualización del implante fijo. La visualización se prepara en el proceso de planificación preoperatoria. Muestra la fijación potencial del implante. El color azul en la visualización es el borde del implante. Haga clic aquí para ver una versión más grande de esta figura.
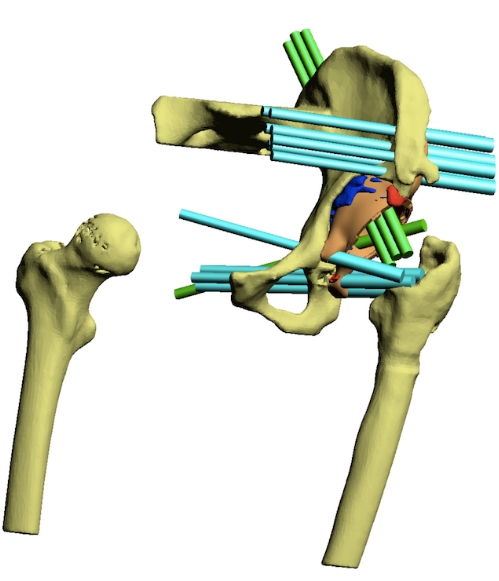
Figura 5: Proyecto 3D para la inserción de tornillos de fijación de implantes. Los colores son utilizados por los ingenieros para una visualización mejor y más precisa. Esto hace que sea fácil distinguir los pernos que tienen diferentes parámetros: longitud y sección transversal. La secuencia de montaje también se puede tener en cuenta. Los colores son ilustrativos y se utilizan en el proceso de planificación preoperatoria. En el proceso de planificación del montaje del implante, es importante excluir el daño intraoperatorio a los vasos sanguíneos y los nervios. Haga clic aquí para ver una versión más grande de esta figura.

Figura 6: La reconstrucción CT-3D antes de la cirugía muestra las articulaciones de la cadera y parte del fémur. Degeneración visible y destrucción de estructuras óseas, asimetría pélvica. Haga clic aquí para ver una versión más grande de esta figura.
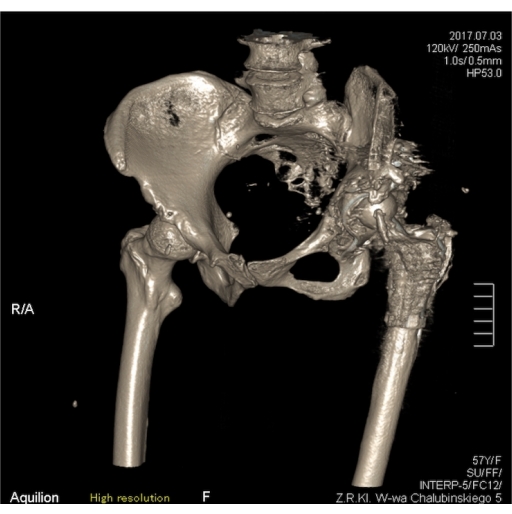
Figura 7: Reconstrucción CT-3D antes de la cirugía. Haga clic aquí para ver una versión más grande de esta figura.
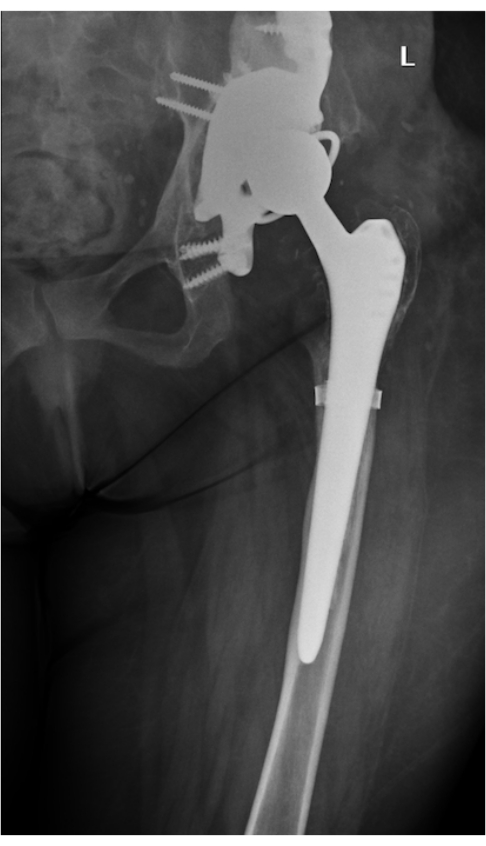
Figura 8: Radiografía 6 semanas después de la cirugía. El implante se colocó correctamente, no se soltó. Endoprótesis visible de cadera izquierda con elementos de fijación. La radiografía en combinación con el examen clínico del paciente confirma el éxito de la operación. Haga clic aquí para ver una versión más grande de esta figura.

Figura 9: Radiografía 2 años después de la cirugía. Haga clic aquí para ver una versión más grande de esta figura.
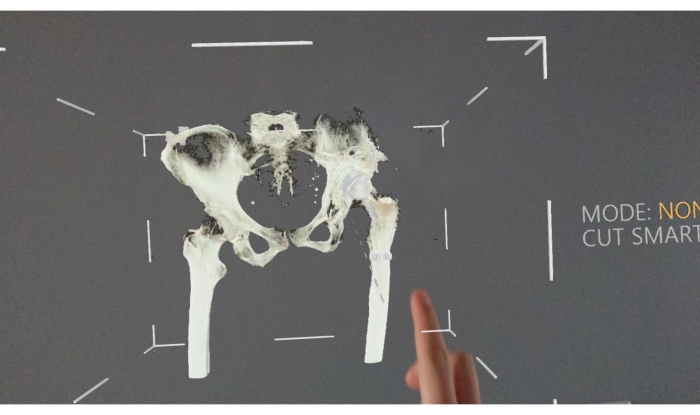
Figura 10: Punto de vista del usuario de realidad mixta - pelvis desde el frente. Haga clic aquí para ver una versión más grande de esta figura.
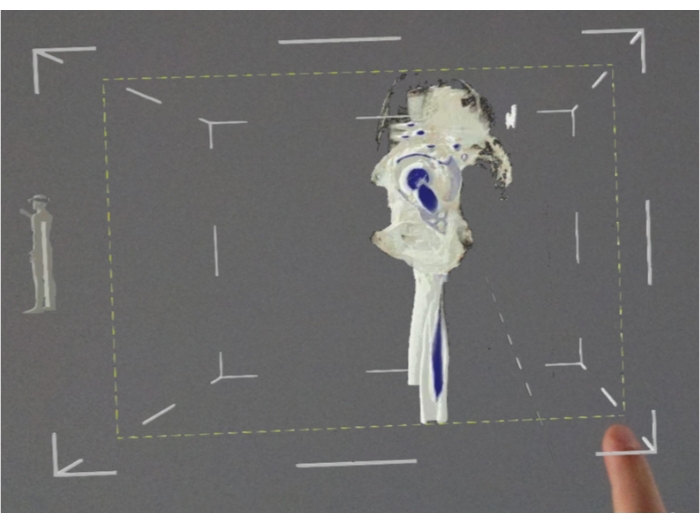
Figura 11: Punto de vista del usuario de realidad mixta - pelvis desde un lado. Haga clic aquí para ver una versión más grande de esta figura.

Figura 12: Punto de vista del usuario de realidad mixta - la foto tomada durante la cirugía - el holograma muestra una parte de la pelvis. Haga clic aquí para ver una versión más grande de esta figura.
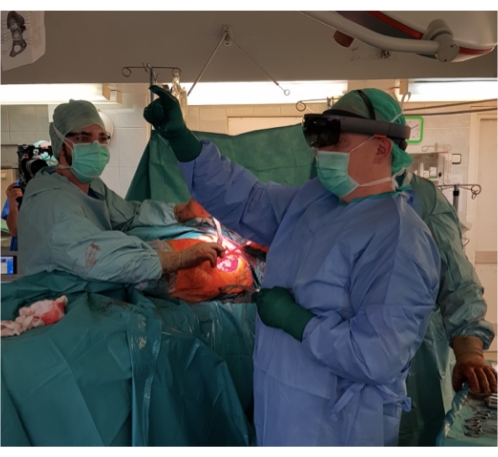
Figura 13: La foto tomada durante la cirugía - el operador principal, el Prof. Łęgosz utiliza tecnología de realidad mixta. Haga clic aquí para ver una versión más grande de esta figura.
| PUNTUACIÓN HSS | |||
| ANTES DE LA CIRUGÍA | 6 SEMANAS DESPUÉS DE LA CIRUGÍA | 6 MESES DESPUÉS DE LA CIRUGÍA | 12 MESES DESPUÉS DE LA CIRUGÍA |
| 44 | 74,5 | 80 | 82 |
Tabla 1: Tabla de puntuación del HHS: presenta los resultados del paciente de acuerdo con la puntuación de cadera de Harris antes del procedimiento, 6 semanas después del procedimiento, 6 meses después del procedimiento, 12 meses después del procedimiento.
Discusión
La artroplastia de cadera primaria y de revisión puede requerir personalización para garantizar la efectividad del tratamiento. Sin embargo, el uso de implantes personalizados requiere una preparación más larga para la cirugía en comparación con los procedimientos estándar. Los implantes impresos en 3D hechos a medida son la solución que brinda la oportunidad de restaurar la función en pacientes atípicos cuya enfermedad ha causado una destrucción ósea significativa29. Las prótesis estándar son insuficientes debido al rápido desarrollo de enfermedades degenerativas avanzadas, defectos óseos causados por tumores óseos primarios o metástasis, así como lesiones complicadas o procedimientos de revisión múltiple16. Los implantes hechos a medida se preparan para un paciente específico con una individualización completa teniendo en cuenta las anomalías anatómicas y la condición clínica actual. El proceso de creación de un implante requiere la cooperación de cirujanos ortopédicos con ingenieros y se basa en la tomografía computarizada o resonancia magnética (MRI). La preparación del modelo de implante virtual es complicada. Es realizado por ingenieros que determinan con precisión las fuerzas que actúan entre el hueso y el implante. El modelo 3D virtual preliminar se consulta con el cirujano y, después de su aprobación, comienza la producción del implante hecho a medida. El implante correcto se entrega junto con las instrucciones del archivo PDF para el equipo quirúrgico. Se acompaña de un modelo plástico preciso de los huesos pélvicos y el implante para fines de entrenamiento y ajuste intraoperatorio.
La planificación preoperatoria es de gran importancia, especialmente en el contexto de la artroplastia de revisión. Al calificar a un paciente para el procedimiento, es necesario tener en cuenta su condición clínica general, la carga de comorbilidades y la historia actual de la enfermedad15. Después de que el líder del equipo toma la decisión, los resultados de la tomografía computarizada se envían al fabricante del implante, y luego comienza el procedimiento de 6 semanas de duración, que incluye la producción de un modelo 3D y la versión final del implante.
La realidad mixta es un híbrido de realidad real y virtual en el que los objetos físicos coexisten con hologramas digitales, y la interacción entre ellos es posible en tiempo real21. Ahora se usa ampliamente en diversos campos, incluida la medicina 35,36,37, y se usa con mayor frecuencia para visualizar datos médicos como tomografías computarizadas tridimensionales o MRI38,39,40. Esta tecnología permite planificar los tratamientos con mayor precisión, acceder rápidamente a los datos del paciente en el diagnóstico o visualizar mejor el campo quirúrgico intraoperatorio41. La realidad mixta también ha encontrado su aplicación en la educación en ciencias básicas y clínicas en cada etapa de la formación, incluidos estudiantes, médicos residentes y consultores.
Al igual que en el caso de la preparación de implantes hechos a medida, la primera etapa de cooperación entre médicos e ingenieros son los datos de imágenes médicas almacenados en el estándar DICOM. Las técnicas más avanzadas utilizadas en radiología y el desarrollo simultáneo de soluciones tecnológicas también permiten la integración y la usabilidad de datos de imágenes dinámicas, por ejemplo, ultrasonido en tiempo real. La siguiente etapa es el procesamiento de renderizado de los datos obtenidos para hacer hologramas tridimensionales enviados a un dispositivo. El usuario puede ver la visualización como parte de su entorno y puede interactuar con ella fácilmente. Los auriculares colocados en la cabeza del operador o de los miembros del equipo operativo están equipados con sensores (cámaras, acelerómetro, magnetómetro, giroscopio), lo que permite ver los datos holográficos como parte del entorno (Figura 12). El operador puede controlar los hologramas con gestos con las manos y comandos de voz, que ajustan la visualización a sus necesidades específicas. Es posible cambiar el tamaño, la estructura, la posición con condiciones estériles mantenidas. HoloLens no afecta negativamente a la comodidad del trabajo y no limita el campo de visión durante el procedimiento cuando no se muestran los hologramas. El equipo médico se preparó previamente para la operación a través de la posibilidad de familiarizarse con los modelos precisos y detallados de juntas y prótesis de impresión 3D entregados junto con el implante, así como a través de la capacitación con un equipo de ingenieros. El uso de gafas de realidad mixta es muy intuitivo, y el uso eficiente de hologramas cargados es fácil de aprender. La realidad mixta fue una solución efectiva, tanto en términos de preparación para la operación como en términos de la conducción del procedimiento.
Según el conocimiento de los autores, este es el primer informe sobre el uso de la tecnología de realidad mixta en la cirugía de revisión de cadera con el uso del implante acetabular impreso en 3D. Fue el primer uso intraoperatorio del dispositivo en el centro clínico de los autores (Figura 13). Las publicaciones anteriores incluyen la artroplastia primaria de cadera con el uso de tecnología de realidad mixta. Fue presentado por Lei Peng-fei et al. en un paciente de 59 años con fractura intertrocantérea42. Los implantes hechos a medida y la realidad mixta son una solución cada vez más popular utilizada en diferentes áreas de la cirugía. La combinación de ambos es una innovación con resultados prometedores. Actualmente, este tipo de tratamientos son experimentales debido a los altos costos y la necesidad de una preparación adecuada, no hay cantidad suficiente para crear estudios originales objetivos; Sin embargo, en un futuro próximo, será posible debido a las becas de investigación y al creciente interés de los médicos. En el contexto de las soluciones existentes y de uso común durante los procedimientos quirúrgicos, las proyecciones de rayos X o TC que se muestran en un monitor 2D estándar tienen limitaciones porque no permiten ver las estructuras anatómicas desde una perspectiva diferente. No es posible ampliar y cambiar la posición de la estructura en el espacio. En opinión de los autores, los implantes hechos a medida y la tecnología de realidad mixta son prometedores para la artroplastia de revisión difícil, así como para la traumatología y la oncología ortopédica. Según los autores, la realidad mixta también es aplicable para pacientes calificados para endoprótesis estándar, incluidas las endoprótesis primarias que no requieren implantes a medida. La navegación intraoperatoria aumentada por la realidad mixta permite una mejor y más precisa colocación de los implantes. Actualmente se están llevando a cabo estudios piloto con resultados prometedores43.
Cada etapa de la planificación del procedimiento y la preparación del paciente es muy importante y ninguna de ellas puede ser subestimada. La calidad de las imágenes médicas y la cooperación adecuada con los ingenieros, tanto en el diseño del implante como en la preparación del holograma, son importantes para el éxito de la cirugía. El momento crítico durante el procedimiento es la extracción de los componentes antiguos del implante y la fijación del nuevo y personalizado en un lugar previamente preparado. En esta etapa, los hologramas son importantes para que el procedimiento se realice con mucha precisión.
Divulgaciones
Maciej Stanuch, Adriana Złahoda-Huzior y Andrzej Skalski son empleados de MedApp S.A. MedApp S.A. es la empresa que fabrica la solución CarnaLifeHolo.
Agradecimientos
No aplica.
El estudio se llevó a cabo en el marco de una cooperación no comercial.
Materiales
| Name | Company | Catalog Number | Comments |
| CarnaLifeHolo v. 1.5.2 | MedApp S.A. | ||
| Custom-Made implant type Triflanged Acetabular Component | BIOMET | REF PM0001779 | |
| Head Constrained Modular Head + 9mm Neck for cone 12/14, Co-Cr-Mo, size 36mm | BIOMET | REF 14-107021 | |
| Polyethylene insert Freedom Ringloc-X Costrained Linear Ringloc-X 58mm for head 36mm / 10 * | BIOMET | REF 11-263658 |
Referencias
- Smoczok, M., Starszak, K., Starszak, W. 3D printing as a significant achievement for application in posttraumatic surgeries: A literature review. Current Medical Imaging. 17 (7), 814-819 (2021).
- Farooqi, K. M., et al. 3D printing and heart failure: The present and the future. JACC: Heart Failure. 7 (2), 132-142 (2019).
- Canzi, P., et al. New frontiers and emerging applications of 3D printing in ENT surgery: A systematic review of the literature. Acta Otorhinolaryngologica Italica. 38 (4), 286-303 (2019).
- Lin, A. Y., Yarholar, L. M. Plastic surgery innovation with 3D printing for craniomaxillofacial operations. Missouri State Medical Association Journal. 117 (2), 136-142 (2020).
- Murphy, S. V., De Coppi, P., Atala, A. Opportunities and challenges of translational 3D bioprinting. Nature Biomedical Engineering. 4 (4), 370-380 (2020).
- Pugliese, L., et al. The clinical use of 3D printing in surgery. Updates in Surgery. 70 (3), 381-388 (2018).
- Yan, L., Wang, P., Zhou, H. 3D printing navigation template used in total hip arthroplasty for developmental dysplasia of the hip. Indian Journal of Orthopaedics. 54 (6), 856-862 (2020).
- Kuroda, S., Kobayashi, T., Ohdan, H. 3D printing model of the intrahepatic vessels for navigation during anatomical resection of hepatocellular carcinoma. International Journal of Surgery Case Reports. 41, 219-222 (2017).
- Learmonth, I. D., Young, C., Rorabeck, C. The operation of the century: total hip replacement. Lancet. 370 (9597), 1508-1519 (2007).
- . Narodowy Fundusz Zdrowia (NFZ) – finansujemy zdrowie Polaków Available from: https://www.nfz.gov.pl/o-nfz/publikacje/ (2022)
- Ackerman, I. N., et al. The projected burden of primary total knee and hip replacement for osteoarthritis in Australia to the year 2030. Musculoskeletal Disorders. 20 (1), 90 (2019).
- Nemes, S., Gordon, M., Rogmark, C., Rolfson, O. Projections of total hip replacement in Sweden from 2013 to 2030. Acta Orthopaedica. 85 (3), 238-243 (2014).
- Sloan, M., Premkumar, A., Sheth, N. P. Projected volume of primary total joint arthroplasty in the U.S., 2014 to 2030. The Journal of Bone and Joint Surgery. 100 (17), 1455-1460 (2018).
- Schwartz, A. M., Farley, K. X., Guild, G. N., Bradbury, T. L. Projections and epidemiology of revision hip and knee arthroplasty in the United States to 2030. Journal of Arthroplasty. 35 (6), 79-85 (2020).
- von Lewinski, G. Individuell angepasster Beckenteilersatz in der Hüftgelenksrevision. Der Orhopäde. 49, 417-423 (2020).
- Angelini, A., et al. Three-dimension-printed custom-made prosthetic reconstructions: from revision surgery to oncologic reconstructions. International Orthopaedics. 43 (1), 123-132 (2019).
- Wang, J., et al. Three-dimensional-printed custom-made hemipelvic endoprosthesis for the revision of the aseptic loosening and fracture of modular hemipelvic endoprosthesis: a pilot study. BMC Surgery. 21 (1), 262 (2021).
- Pal, C. P., et al. Metastatic adenocarcinoma of proximal femur treated by custom made hip prosthesis. Journal of Orthopaedic Case Reports. 2 (1), 3-6 (2012).
- Kostakos, T. A., et al. Acetabular reconstruction in oncological surgery: A systematic review and meta-analysis of implant survivorship and patient outcomes. Surgical Oncology. 38, 101635 (2021).
- Jacquet, C., et al. Long-term results of custom-made femoral stems. Der Orhopäde. 49 (5), 408-416 (2020).
- Verhey, J. T., Haglin, J. M., Verhey, E. M., Hartigan, D. E. Virtual, augmented, and mixed reality ap- plications in orthopedic surgery. The International Journal of Medical Robotics and Computer Assisted Surgery. 16 (2), 2067 (2020).
- Ayoub, A., Pulijala, Y. The application of virtual reality and augmented reality in oral & maxillofacial surgery. BMC Oral Health. 19 (1), 238 (2019).
- Chytas, D., Nikolaou, V. S. Mixed reality for visualization of orthopedic surgical anatomy. World Journal of Orthopedics. 12 (10), 727-731 (2021).
- Gao, Y., et al. Application of mixed reality technology in visualization of medical operations. Chinese Medical Sciences Journal. 34 (2), 103-109 (2019).
- Zhang, J., et al. Trends in the use of augmented reality, virtual reality, and mixed reality in surgical research: A global bibliometric and visualized analysis. Indian Journal of Surgery. , 1-18 (2022).
- Elsayed, H., et al. Direct ink writing of porous titanium (Ti6Al4V) lattice structures. Materials Science and Engineering C: Materials for Biological Applications. 103, 109794 (2019).
- Tamayo, J. A., et al. Additive manufacturing of Ti6Al4V alloy via electron beam melting for the development of implants for the biomedical industry. Heliyon. 7 (5), 06892 (2021).
- Izakovicova, P., Borens, O., Trampuz, A. Periprosthetic joint infection: current concepts and outlook. EFORT Open Reviews. 4 (7), 482-494 (2019).
- Chiarlone, F., et al. Acetabular custom-made implants for severe acetabular bone defect in revision total hip arthroplasty: a systematic review of the literature. Archives of Orthopaedic and Trauma Surgery. 140 (3), 415-424 (2020).
- Šťastný, E., Trč, T., Philippou, T. Rehabilitation after total knee and hip arthroplasty. The Journal of Czech Physicians. 155 (8), 427-432 (2016).
- Chua, M. J., et al. Early mobilisation after total hip or knee arthroplasty: A multicentre prospective observational study. Public Library of Science One. 12 (6), 0179820 (2017).
- Wu, J., Mao, L., Wu, J. Efficacy of exercise for improving functional outcomes for patients undergoing total hip arthroplasty: A meta-analysis. Medicine (Baltimore). 98 (10), 14591 (2019).
- Telleria, J. J., Gee, A. O. Classifications in brief: Paprosky classification of acetabular bone loss. Orthopaedics and Related Research. 471 (11), 3725-3730 (2013).
- Tepper, O. M., et al. Mixed reality with HoloLens: Where virtual reality meets augmented reality in the operating room. Plastic and Reconstructive Surgery. 140 (5), 1066-1070 (2017).
- Joda, T., Gallucci, G. O., Wismeijer, D., Zitzmann, N. U. Augmented and virtual reality in dental medicine: A systematic review. Computers in Biology and Medicine. 108, 93-100 (2019).
- Goo, H. W., Park, S. J., Yoo, S. J. Advanced medical use of three-dimensional imaging in Congenital heart disease: Augmented reality, mixed reality, virtual reality, and three-dimensional printing. Korean Journal of Radiology. 21 (2), 133-145 (2020).
- Kasprzak, J. D., Pawlowski, J., Peruga, J. Z., Kaminski, J., Lipiec, P. First-in-man experience with real- time holographic mixed reality display of three-dimensional echocardiography during structural intervention: balloon mitral commissurotomy. European Heart Journal. 41 (6), 801 (2020).
- Li, G., et al. The clinical application value of mixed- reality-assisted surgical navigation for laparoscopic nephrectomy. Cancer Medicine. 9 (15), 5480-5489 (2020).
- Kang, S. L., et al. Mixed-reality view of cardiac specimens: a new approach to understanding complex intracardiac congenital lesions. Pediatric Radiology. 50 (11), 1610-1616 (2020).
- Wierzbicki, R., et al. 3D mixed-reality visualization of medical imaging data as a supporting tool for innovative, minimally invasive surgery for gastrointestinal tumors and systemic treatment as a new path in personalized treatment of advanced cancer diseases. Journal of Cancer Research and Clinical Oncology. 148 (1), 237-243 (2022).
- Lei, P. F., et al. Mixed reality combined with three - dimensional printing technology in total hip arthroplasty: An updated review with a preliminary case presentation. Orthopaedic Surgery. 11 (5), 914-920 (2019).
- Iacono, V., et al. The use of augmented reality for limb and component alignment in total knee arthroplasty: systematic review of the literature and clinical pilot study. Journal of Experimental Orthopedics. 8, 52 (2021).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoExplorar más artículos
This article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados