Method Article
Platzierung der transkorporalen künstlichen Harnschließmuskelmanschette in einem Fall, der wegen Harnröhrenatrophie überarbeitet werden muss
* Diese Autoren haben gleichermaßen beigetragen
In diesem Artikel
Zusammenfassung
Hier beschreiben wir die Anwendung der transkorporalen Platzierung eines künstlichen Harnröhrenschließmuskels (AUS) in einem Fall, in dem eine Revision eines künstlichen Harnschließmuskels bei Harnröhrenatrophie erforderlich war.
Zusammenfassung
Die Implantation eines künstlichen Harnröhrenschließmuskels (AUS) ist die endgültige Behandlung der männlichen Belastungsinkontinenz (SUI). Unter dem langfristigen Druck der Manschette kann bei Patienten immer ein Wiederauftreten der durch Harnröhrenatrophie verursachten Inkontinenz beobachtet werden. In dieser Situation werden distale Manschettenpositionen benötigt, und bei Patienten, die sich einer AUS-Reimplantation unterziehen müssen, sollten neue Manschettenstellen gesucht werden. Währenddessen ist der Umfang der distaleren Harnröhre oft zu klein, um mit einer 4,0 cm langen Manschette zu passen. Das bedeutet, dass der Großteil der Harnröhre nicht nur für einen ausreichenden Harnröhrenumfang, sondern auch für einen besseren Schutz zugeführt werden sollte. Hier berichten wir über einen Fall, bei dem aufgrund von Harnröhrenatrophie eine AUS-Reimplantation erforderlich war. Dieser 73-jährige Mann hatte sich vor 7 Jahren einer AUS-Implantation unterzogen und entwickelte in den letzten 3 Monaten eine Inkontinenz. Die körperliche Untersuchung und der Ultraschall ergaben, dass das Gerät noch funktionierte, und es wurde keine Obstruktion oder Verletzung durch die Zystoskopie festgestellt. Eine Operation zur Revision der AUS war erforderlich. Bei dieser Operation wurde transkorporal eine neue Manschette implantiert, die 2 bis 3 cm distal zur ursprünglichen Manschettenstelle lag. Während einer 6-monatigen Kurzzeitnachbeobachtung wurde keine Belastungsinkontinenz, Harnröhrenverletzung oder Dysurie beobachtet. Bei Patienten mit Harnröhrenatrophie bietet die transkorporale Technik erhebliche Vorteile: Der Harnröhre wird eine korporale Tunica albuginea zugesetzt, die eine geeignete Manschettengröße und ein geringeres Erosionsrisiko ermöglicht. Es lohnt sich, bei der Reoperation der AUS-Implantation zu empfehlen.
Einleitung
In den letzten drei Jahrzehnten war die Implantation eines künstlichen Harnröhrenschließmuskels (AUS) die endgültige Behandlung der männlichen Belastungsinkontinenz, und die meisten Patienten können von dieser Technik profitieren1. Bei einigen Patienten kann es jedoch im Laufe der Zeit zu Rezidiven einer leichten Inkontinenz kommen, die in der Regel durch eine Harnröhrenatrophie unter der Manschette verursacht wird. In der Zwischenzeit können Patienten, die sich einer Harnröhrenoperation oder einer radikalen Prostatektomie unterziehen, auch eine Belastungsinkontinenz entwickeln, die mit Harnröhrenatrophie einhergeht. In diesen Situationen sind die ursprünglichen Manschettenstellen nicht für die einfache Reimplantation einer Downsizing-Manschette geeignet, und eine neue Manschettenstelle oder eine zweite Tandemmanschettenimplantation ist die bessere Wahl 2,3. Im Vergleich zur Implantation einer zweiten Manschette scheint das Einsetzen einer Manschette an einer neuen Stelle eine sicherere Alternative zu sein. Im Allgemeinen wird empfohlen, die neue Manschette an einer neuen Stelle proximal oder distal der vorherigen Stelle zu platzieren 4,5. In einigen speziellen Fällen, die einer End-to-End-Harnröhrenanastomose unterzogen wurden, ist die proximale Lokalisation nicht realisierbar. Daher wird in der Regel die distalere Harnröhre gewählt. Der geringe Umfang der distaleren Harnröhre führt jedoch häufig zu einer unzureichenden Harnröhrenkoaptation mit der 4 cm langen Manschette, und auch die dorsale Seite der Harnröhre ist eine häufige Lokalisation der Harnröhrenerosion. Das bedeutet, dass der Großteil der Harnröhre nicht nur für einen ausreichenden Harnröhrenumfang, sondern auch für einen besseren Schutz zugeführt werden sollte.
Um diese Probleme zu lösen, berichtete Guralnick 2002 über eine transkorporale Manschettenimplantationstechnik und erzielte zufriedenstellende Ergebnisse6. Diese Technik vergrößert nicht nur den Harnröhrenumfang, sondern schützt auch die Harnröhre. In diesem Artikel beschreiben wir diese Technik mit unserer kleinen Modifikation, die an einem Patienten durchgeführt wurde, der eine AUS-Revision wegen Harnröhrenatrophie benötigte.
Protokoll
Die Studie wurde von der lokalen medizinischen Ethikkommission des Shanghai Ninth People's Hospital in China genehmigt. Alle Studien wurden in Übereinstimmung mit der Deklaration des Weltärztebundes von Helsinki durchgeführt. Die schriftliche Einwilligung des Patienten wurde eingeholt.
1. Vorbereitungen
- Überwachen Sie den Patienten auf die Entwicklung einer Harnröhrenverletzung oder -striktur unter dem Langzeitdruck der ursprünglichen Manschette durch eine flexible Zystoskopie.
- Stellen Sie sicher, dass das Gerät noch funktioniert und dass das Wiederauftreten der Inkontinenz durch Harnröhrenatrophie verursacht wurde, wie durch körperliche Untersuchung, Ultraschall und Magnetresonanztomographie (MRT) festgestellt wurde.
- Bitten Sie den Patienten, jeden Tag zu duschen und die Haut der Operationsregion zu waschen.
- Stellen Sie sicher, dass die Harnwegsinfektion vor der Operation zweimal durch Urinkultur kontrolliert wurde.
- Stellen Sie sicher, dass die präoperative Anästhesierisikobewertung des Patienten von einem Anästhesisten durchgeführt wurde.
- Verabreichen Sie präoperativ 30 Minuten vor der Operation ein intravenöses Antibiotikum mit 1,5 g Cefuroxim-Natrium und 100 ml 0,9%iger Natriumchloridlösung.
- Um das Infektionsrisiko zu verringern, bereiten Sie 0,5 g Vancomycin in 500 ml 0,9%iger Natriumchloridlösung für das intraoperative Eintauchen in die Antibiotikalösung und die Spülung von AUS-Komponenten vor.
- Bringen Sie den Patienten nach der Vollnarkose in die Steinschnittposition, um eine gute Exposition gegenüber dem Operationsbereich zu gewährleisten.
- Für eine adäquate Desinfektion des Operationsgebietes desinfizieren Sie die Haut des Operationsgebietes kontinuierlich 15 Minuten lang mit Jodophor.
2. Verfahren
- Entfernen des ursprünglichen AUS
- Machen Sie einen 5 cm langen Längsschnitt an der Mittellinie des unteren Hodensacks, wo die ursprüngliche Manschette platziert wurde, und legen Sie die Harnröhre und die Bestandteile des AUS frei.
- Schneide eine Seite der Manschette mit einer Schere ab und entferne sie dann aus der Harnröhre.
HINWEIS: Die Wunde sollte mit 0,5 g Vancomycin in 500 ml 0,9%iger Natriumchloridlösung gespült werden.
- Reimplantation der neuen AUS
- Wählen Sie die neue Manschettenstelle 2-3 cm distal zur ursprünglichen Manschettenstelle (Abbildung 1A). Verlängern Sie anschließend den Schnitt distal und legen Sie die Harnröhre und die angrenzenden Körperkörper frei.
- Präparieren Sie die Harnröhre mit dem Musculus bulbospongiosus von der Tunica albuginea der Schwellkörper und messen Sie den Harnröhrenumfang. Der Umfang war deutlich kleiner als 4 cm.
- Machen Sie 2 cm Längsschnitte an der Tunica albuginea der Schwellkörper beidseitig 2 mm lateral der Harnröhre und vertiefen Sie sie nur so lange, bis körperliches schwammiges Gewebe sichtbar ist (Abbildung 1B, C).
- Durch stumpfe Dissektion entsteht ein Tunnel zwischen den beiden Korporotomien und messen Sie den Harnröhrenumfang, der die Musculus tunica albuginea und bulbospongiosus enthält (Abbildung 1D).
- Entfernen Sie die Pumpe und den Wasserbehälter entlang der Verbindungsschläuche.
- Bereiten Sie die AUS-Komponenten vor und achten Sie darauf, dass die Luft aus den Komponenten gründlich ausgestoßen wird. Tauchen Sie dann alle Komponenten in die Lösung, gemischt mit 0,5 g Vancomycin und 500 ml 0,9% Natriumchlorid.
- Positionieren Sie eine neue, 4 cm lange Manschette, die die Tunica albuginea, den Musculus bulbospongiosus und die Harnröhre enthält.
- Platzieren Sie die Pumpe in den ursprünglichen Skrotalbandscheibenraum.
- Öffnen Sie den äußeren Leistenring und schaffen Sie durch stumpfe Dissektion mit dem Zeigefinger einen retropubischen Prävesikalraum. Platzieren Sie dann den Wasserbehälter mit einer Schwammzange in diesen Raum.
- Nach dem Befüllen mit 22 mL 0,9%iger Natriumchloridlösung schließen Sie das gesamte Gerät wie gewohnt an.
- Drücken Sie den Pumpenkolben zwei- bis dreimal schnell zusammen und lassen Sie ihn wieder los und stellen Sie fest, dass die gesamte Flüssigkeit aus der Manschette entfernt wurde. Drücken Sie nach dem Systemtest einige Sekunden lang auf den Metallknopf der Pumpe, um das Gerät zu deaktivieren. Legen Sie abschließend einen 10 Fr Katheter an.
- Schichten Sie jeden Schnitt mit 3-0 resorbierbaren Polyglactin-Nähten ab und verbinden Sie den Operationsbereich mit entsprechendem Druck.
HINWEIS: Die Schläuche sollten durch die Mückenbacken mit dem im Zubehörset enthaltenen Silikonschlauch gut geschützt werden. Wenn Sie die Hämostatika verwenden, klemmen Sie die Backen nur bis zum ersten Klick zusammen, um einen übermäßigen Druck auf die Schläuche zu vermeiden. Wenn diese Schläuche verbunden werden, sollte jedes Ende mit 0,9%iger Natriumchloridlösung gewaschen werden, um eine Vermischung von Antibiotika zu vermeiden.
3. Nachsorge
- Postoperativ ein intravenöses Antibiotikum verabreichen, um eine Infektion zu verhindern: Mischen Sie 1,5 g Cefuroxim-Natrium in 100 ml 0,9% iger Natriumchloridlösung, alle 12 h, für 3 Tage und mischen Sie 1,0 g Ornidazol in 100 ml 0,9% iger Natriumchloridlösung, alle 24 h, für 3 Tage.
- Empfehlen Sie eine kalte Kompresse mit Eisbeutel, um die Schwellungsschmerzen der Wunde in den ersten 6 h zu lindern.
- Entfernen Sie den Katheter 24 h postoperativ.
- Aktivieren Sie das Gerät 6 Wochen postoperativ. Lassen Sie den Patienten in der Zwischenzeit keine Binden verwenden und empfehlen Sie die vorübergehende Verwendung einer Penisklemme für Harnkontinenz.
HINWEIS: Die Katheterisierung sollte erneut mit einem 10 Fr Katheter durchgeführt werden, sobald nach der Katheterentfernung eine Urinretention beobachtet wird.
Ergebnisse
Die Operation verlief reibungslos und die Patientin erholte sich schnell. Es wurden keine Komplikationen wie Infektionen, Ödeme, Hämatome oder Urischese beobachtet. Das Gerät wurde in der postoperativen 6. Woche im ambulanten Dienst aktiviert. Während einer 6-monatigen Kurzzeitnachbeobachtung konnte der Patient das AUS-Gerät fachmännisch bedienen, ohne dass eine Belastungsinkontinenz auftrat, und es trat keine Harnröhrenverletzung oder Dysuresie auf (Tabelle 1).
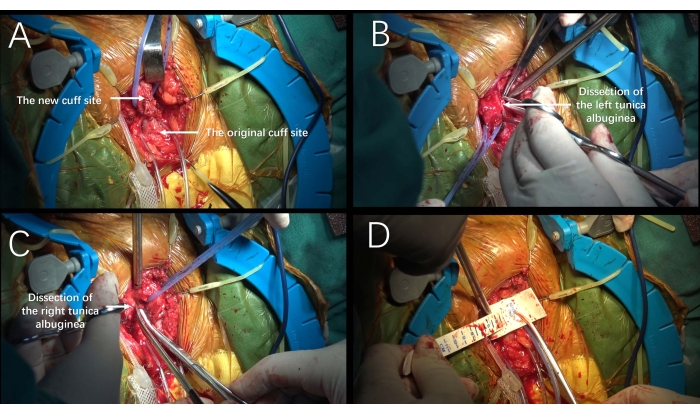
Abbildung 1: Transkorporaler Zugang. (A) Die neue Manschettenstelle wurde so gewählt, dass sie 2-3 cm distal zur ursprünglichen Manschettenstelle liegt. (B-C) In der Tunica albuginea der Schwellkörper wurden 2 cm lange Längsschnitte beidseitig 1- 2 mm lateral der Harnröhre vorgenommen. (D) Messung des Harnröhrenumfangs, der die Musculus tunica albuginea und bulbospongiosus enthält. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
| Alter (Jahr) | 73 |
| Ätiologie | Inkontinenz nach Prostatektomie |
| Nachbeobachtung (Monat) | 6 |
| Vorbehandlung | AUS-Implantation vor 7 Jahren |
| Größe der Manschette | 4 |
| Harnröhrenumfang (cm) | 3.5 |
| Aktivierung des Gerätes | postoperativ Woche 6 |
| Ergebnis | komplett trocken |
| Komplikation | Nichts |
Tabelle 1: Prä- und postoperative Patientendaten.
Diskussion
Die Implantation eines künstlichen Harnschließmuskels ist der Goldstandard für die Behandlung von SUI, und es wurde über hohe Erfolge und zufriedenstellende Raten berichtet7. Yafi und Kollegen berichteten in ihrer systematischen Überprüfung von einer Erfolgsquote von 79 % und einer Zufriedenheitsrate von 90 %8. In der Langzeitnachbeobachtung wurde berichtet, dass Komplikationen wie nicht funktionierende Geräte, Subcuff-Atrophie, Erosion und Infektionen häufig auftraten. Für Patienten, die eine Atrophie oder Erosion der Submanschette entwickeln, ist das Entfernen der ursprünglichen Manschette und das erneute Einsetzen einer neuen Manschette besser als das Einsetzen einer zweiten Tandemmanschette und kann weitere Schäden an der Harnröhre vermeiden. Dies war auch der Grund, warum wir bei dieser Patientin keine Tandemmanschette implantiert haben. Obwohl Saffarian9 über eine verbesserte Kontinenzrate nach Downsizing-Eingriffen berichtete, kann die 3,5 cm lange Manschette immer noch ein potenzieller Faktor sein, der zu einer neuen Atrophie führt. Im Gegensatz dazu stimmten Bugeja10 und seine Kollegen mit der Theorie der Subcuff-Atrophie nicht überein. Ihre Studie zeigte, dass die rezidivierende Inkontinenz auf ein Materialversagen des Druckregulierungsballons zurückzuführen war, das zu einem Verlust seiner Fähigkeit führte, den vorgesehenen Druck zu erzeugen. Bei niedrigerem Druck würde es nicht zu einer Harnröhrenatrophie kommen. Daher schlugen sie eine einfache Reimplantation mit einer neuen, gleich großen Manschette in der gleichen Positionvor 10. Bei dieser Patientin zeigte sich nach Entfernung der Manschette eine typische Sanduhrform des Corpus spongiosum. In Anbetracht der Tatsache, dass die darunterliegende Harnröhrenwand viel dünner war als andere Teile und sich nicht auf ihre ursprüngliche Dicke erholte, entschieden wir uns für die Verlegung der neuen Manschette.
Im Vergleich zu den ursprünglichen und proximalen Stellen kann die distale Harnröhre sowohl das Risiko einer Harnröhrenverletzung als auch die Schwierigkeit einer Harnröhrendissektion verringern. Allerdings ist der Umfang der distalen Harnröhre manchmal zu gering, um eine adäquate Koaptation mit der 4 cm langen Manschette zu erreichen. Daher wird mehr Gewebe benötigt, um den Umfang der Harnröhre zu vergrößern, weshalb wir in diesem Fall den Bulbospongiosus-Muskel erhalten haben. Als die Harnröhre und der sie umgebende Musculus bulbospongiosus mit der kleinsten Manschette nicht fit waren, wurde die Corporaltunica albuginea hinzugefügt. Manchmal war die distale Harnröhre nicht vom Musculus bulbospongiosus bedeckt, und es konnte eine breitere und dickere korporale Tunica albuginea verwendet werden.
Theoretisch eignet sich diese Technik nicht nur für Patienten, die aufgrund von Harnröhrenatrophie oder -erosion eine AUS-Reimplantation benötigen, sondern auch für Patienten mit SUI und kleinen Harnröhrenumfängen, wie z. B. Patienten, die sich einer Urethroplastik oder radikalen Prostatektomie unterzogen haben. Mit der breiten Beherrschung der radikalen Prostatektomie in China wird die Inzidenz von SUI erwartungsgemäß zunehmen. Dann wird diese Technik in größerem Umfang eingesetzt, wenn Patienten eine postoperative Harnröhrenatrophie haben, die durch die operative neurovaskuläre Verletzung verursacht wird.
Insbesondere der transkorporale Ansatz birgt das Risiko, erektile Dysfunktion zu verursachen11. Obwohl die meisten Patienten mehr über Inkontinenz als über erektile Dysfunktion besorgt waren, sollten vor der Operation detaillierte und offene Beratungen durchgeführt werden. Verglichen mit dem Ansatz von Guralnick ist der Vorteil unserer Modifikation eine geringere Dissektionstiefe und eine geringere Schädigung des Schwellkörpers, was das potenzielle Auftreten von erektiler Dysfunktion verringern kann. Für Patienten, die an männlicher Stressinkontinenz und erektiler Dysfunktion leiden, ist die gleichzeitige Implantation eines künstlichen Harnröhrenschließmuskels und einer Penisprothese eine gute Option. In der Zwischenzeit sollte diese Technik bei Patienten, die sich zuvor einer Harnröhrenanastomose unterzogen haben, sorgfältig durchgeführt werden, insbesondere bei Patienten, deren Harnröhre möglicherweise in die beiden Corpus cavernosa eingebettet wurde, um eine spannungsfreie Anastomose zu ermöglichen. Für diese Patienten wird zum Schutz der Harnröhre eine ausreichende Dissektionstiefe des Corpus cavernosa empfohlen.
Zusammenfassend lässt sich sagen, dass die transkorporale Technik eine gute Lösung für Patienten mit männlicher Belastungsinkontinenz und begleitender Harnröhrenatrophie oder -erosion darstellt, die aus irgendeinem Grund verursacht wird.
Offenlegungen
Die Autoren haben nichts offenzulegen.
Danksagungen
Diese Studie wurde vom Cross Disciplinary Research Fund des Shanghai Ninth People's Hospital der Shanghai Jiao Tong University School of Medicine (JYJC202103) gesponsert.
Materialien
| Name | Company | Catalog Number | Comments |
| 3-0 absorbable polyglatin suture | ETHICON | VCP311H | suture |
| 5-0 absorbable polyglatin suture | ETHICON | VC433H | suture |
| Artificial urinary sphincter | Boston Scientific | AUS800 | A device for managetment of male stress urinary incontinence |
| Cefuroxime sodium | Youcare Parmaceutical Group | H20063758 | Antibiotics |
| Flexible cystoscopy | KARL STORZ | C-VIEW® | cystoscopy |
| Foley catheter | HAIYAN KANGYUAN MEDICAL INSTRUMENT CO., LTD. | 20192140294 | Catheter |
| Ornidazole | Pudepharma | H20040104 | Antibiotics |
| Vancomycin | Eli Lilly Japan K.K,Seishin Laboratories | JX20130179 | Antibiotics |
Referenzen
- Boswell, T. C., Elliott, D. S., Rangel, L. J., Linder, B. J. Long-term device survival and quality of life outcomes following artificial urinary sphincter placement. Translational Andrology and Urology. 9 (1), 56-61 (2020).
- Motley, R. C., Barrett, D. M. Artificial urinary sphincter cuff erosion. Experience with reimplantation in 38 patients. Urology. 35 (3), 215-218 (1990).
- Brito, C. G., Mulcahy, J. J., Mitchell, M. E., Adams, M. C. Use of a double cuff AMS800 urinary sphincter for severe stress incontinence. The Journal of Urology. 149 (2), 283-285 (1993).
- Kowalczyk, J. J., Nelson, R., Mulcahy, J. J. Successful reinsertion of the artificial urinary sphincter after removal for erosion or infection. Urology. 48 (6), 906-908 (1996).
- Frank, I., Elliott, D. S., Barrett, D. M. Success of de novo reimplantation of the artificial genitourinary sphincter. The Journal of Urology. 163 (6), 1702-1703 (2000).
- Guralnick, M. L., Miller, E., Toh, K. L., Webster, G. D. Transcorporal artificial urinary sphincter cuff placement in cases requiring revision for erosion and urethral atrophy. The Journal of Urology. 167 (5), 2075-2078 (2002).
- Radadia, K. D., et al. Management of postradical prostatectomy urinary incontinence: A review. Urology. 113, 13-19 (2002).
- Yafi, F. A., Powers, M. K., Zurawin, J., Hellstrom, W. J. Contemporary review of artificial urinary sphincters for male stress urinary incontinence. Sexual Medicine Reviews. 4 (2), 157-166 (2016).
- Saffarian, A., Walsh, K., Walsh, I., Stone, A. R. Urethral atrophy after artificial urinary sphincter placement: is cuff downsizing effective. The Journal of Urology. 169 (2), 567-569 (2003).
- Bugeja, S., Ivaz, S. L., Frost, A., Andrich, D. E., Mundy, A. R. Urethral atrophy after implantation of an artificial urinary sphincter: fact or fiction. BJU International. 117 (4), 69-76 (2016).
- Wiedemann, L., et al. Transcorporal artificial urinary sphincter implantation as a salvage surgical procedure for challenging cases of male stress urinary incontinence: surgical technique and functional outcomes in a contemporary series. BJU International. 112 (8), 1163-1168 (2013).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenWeitere Artikel entdecken
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten